El síndrome de úlcera rectal solitaria (SURS) es un trastorno excepcional en pacientes pediátricos y adolescentes. Es habitual que se confunda con otras afecciones, como la enfermedad inflamatoria intestinal (EII), demorando su diagnóstico hasta años después de la primera consulta. Describimos el caso de un adolescente con clínica de tenesmo y rectorragia, inicialmente catalogado como proctitis ulcerosa, y que ante la refractariedad al tratamiento fue diagnosticado con posterioridad de SURS.
Se trata de un paciente de 15 años con antecedentes de asma bronquial, con clínica de diarrea de un año de evolución, con hasta 7 deposiciones diarias de escasa cuantía, con moco y hematoquecia, asociado a dolor abdominal cólico. Las determinaciones analíticas fueron normales y en la colonoscopia realizada se observó un rodete inflamatorio eritematoso y erosionado a nivel rectal con mucosa rectal distal indemne y resto de la mucosa colónica normal; el estudio histológico informó de rectitis crónica inespecífica. Con el diagnóstico de presunción de proctitis ulcerosa inició tratamiento con mesalazina tópica y fue remitido a la consulta monográfica de EII para seguimiento.
Recibimos en la consulta a un paciente tímido y retraído, del que era difícil sonsacar información, siendo la madre la que relataba los síntomas. Ante la persistencia de la clínica a pesar de tratamiento inicialmente prescrito, fue tratado con combinación tanto de mesalazina tópica con budesonida tópica, como de mesalazina tópica con mesalazina oral igualmente sin respuesta. Se ensayaron también corticoides orales igualmente sin observar mejoría.
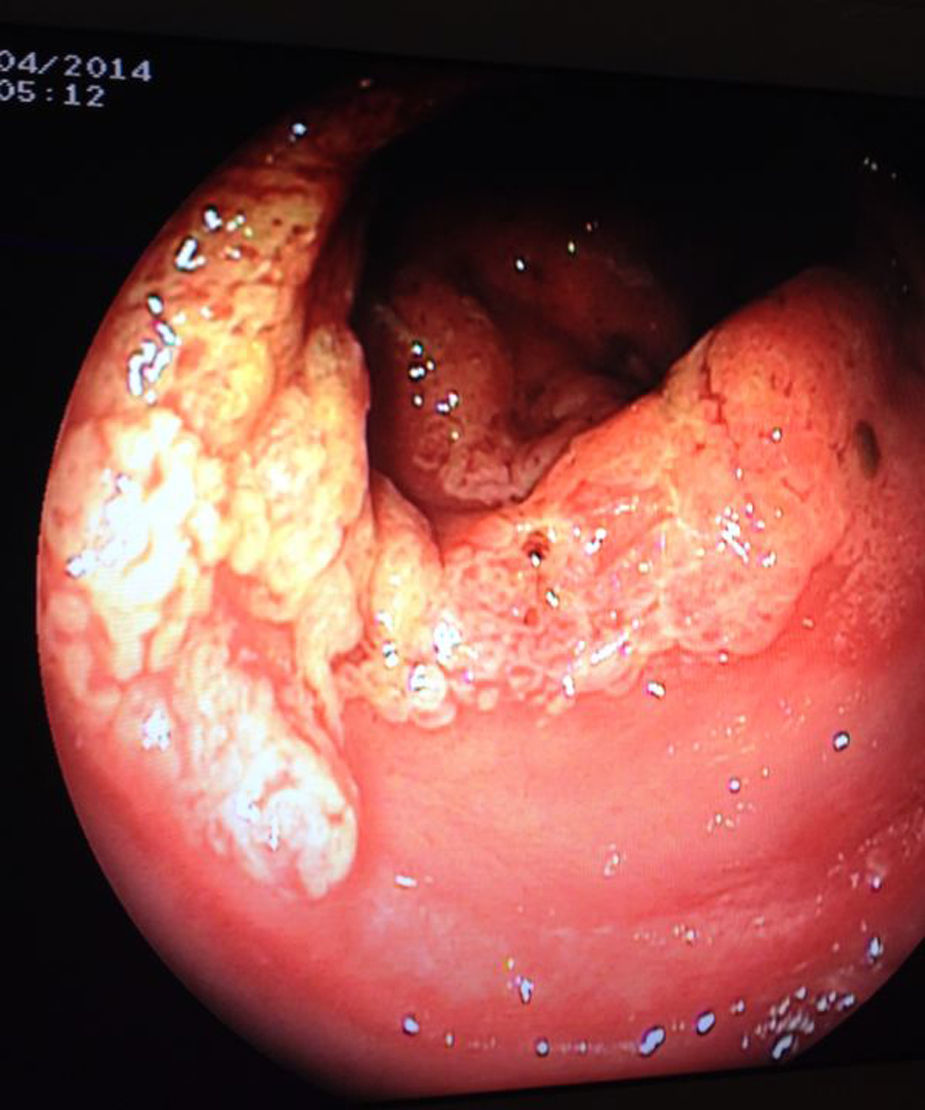
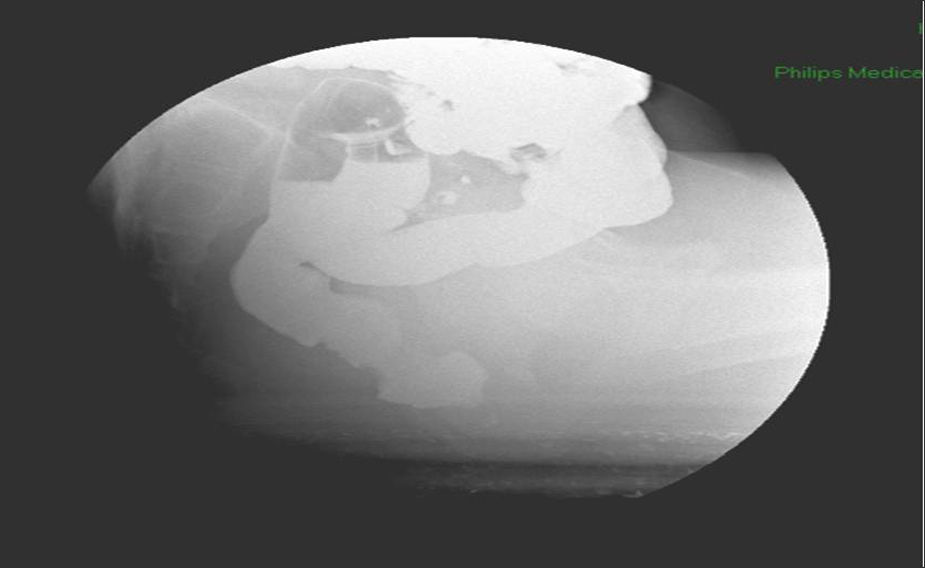
En este momento, ante la refractariedad al tratamiento y el aspecto no típico de proctitis ulcerosa en colonoscopia inicial, nos replanteamos el diagnóstico y decidimos repetir el estudio endoscópico e histológico, observando persistencia de un rodete circunferencial a unos 7-8cm desde margen anal, polipoide, erosionado y friable, respetando la mucosa rectal distal (fig. 1). Las biopsias se informaron de borde y fondo de úlcera de naturaleza benigna con desarrollo de tejido de granulación, cambios epiteliales regenerativos, y proliferación fibromuscular en lámina propia, sin cambios indicativos de EII, sugiriendo la posibilidad de lesión asociada a prolapso. Reinterrogando al paciente sobre la clínica, con las dificultades antes mencionadas, parecía tratarse más de un cuadro de tenesmo y urgencia defecatoria con deposiciones de escasa cuantía, evacuación incompleta, y todo ello asociado a dolor abdominal cólico que mejoraba tras la defecación, suscitando la posibilidad de una alteración en la dinámica defecatoria rectal que a su vez condicionara la aparición de un SURS. Se realizó una videodefecografía observando intususcepción recto-rectal durante la defecación sin prolapso anal (fig. 2). La manometría anorrectal informó de una leve hipotonía del esfínter anal, leve pérdida de fuerza en la musculatura esfinteriana y urgencia defecatoria precoz con test expulsivo normal.
Se prescribió plantago ovata y ha iniciado biofeedback con buena respuesta clínica hasta la fecha.
La úlcera rectal solitaria es una enfermedad crónica benigna cuya primera descripción clínica e histopatológica, data de 19691. Es una entidad rara con una incidencia de 1/100.000 habitantes/año, más frecuente en adultos jóvenes, entre 20-35 años, sobre todo del sexo femenino2. La presentación en la infancia o la adolescencia es excepcional, habiéndose comunicado series de casos aislados3–6.
Clínicamente se manifiesta con rectorragia que suele ser leve, frecuentemente acompañada de moco, así como tenesmo, esfuerzo defecatorio, sensación de evacuación incompleta, dolor abdominal, proctalgia y, en ocasiones, urgencia defecatoria2–6. Puede haber algún grado de prolapso rectal o intususcepción rectal interna acompañado de sensación de obstrucción, si bien en pocas ocasiones se observa un prolapso rectal externo6. Se ha sugerido un trastorno básico de la dinámica defecatoria con prolapso de la mucosa rectal a través del músculo puborrectal en contracción, por el aumento de la presión intraabdominal con el consiguiente estrangulamiento de la mucosa rectal que conduce a isquemia, congestión, edema y ulceración de la mucosa7. Otra posibilidad etiopatogénica sería el traumatismo directo por los intentos de eliminar de forma digital heces duras del recto.
Para el diagnóstico es fundamental la realización de una rectoscopia con toma de biopsias. El hallazgo típico es una lesión ulcerada superficial, rodeada de un halo eritematoso, de morfología variable (redondeada, ovalada, lineal o serpinginosa) y localizada en la cara anterior o antero-lateral del recto. Sin embargo, la lesión no siempre es solitaria, pudiendo ser múltiple o circunferencial como en nuestro caso, ni ulcerada, describiéndose también lesiones hiperémicas o polipoides8. Por ello, puede confundirse, al igual que en nuestro caso, con otras entidades más frecuentes, como EII, rectitis infecciosas, lesiones por abuso sexual o incluso carcinoma rectal, con la consiguiente demora en el diagnóstico.
Los hallazgos histológicos son característicos: engrosamiento de la mucosa, elongación y distorsión de las glándulas, lámina propia edematosa con gran cantidad de colágeno y con variable proliferación de fibroblastos, y engrosamiento de la muscularis mucosae, con fibras musculares que ascienden verticalmente1.
La manometría anorrectal y la videodefecografía son útiles para valorar la integridad de los esfínteres rectales y el estado fisiopatológico anorrectal, aunque su papel diagnóstico es escaso9.
El tratamiento del SURS es problemático, y no existen recomendaciones terapéuticas consensuadas. Es conveniente tranquilizar al paciente y a su familia en cuanto a la naturaleza benigna del proceso. Existen 4 pilares básicos de tratamiento: medidas higiénico-dietéticas, tratamiento farmacológico, biofeedback y cirugía. La respuesta al incremento de la ingesta de fibra dietética asociada a laxantes formadores de masa es variable, siendo los pacientes con prolapso rectal asociado los que menos se beneficiarán de estas medidas. Se han ensayado empíricamente diversos fármacos por vía tópica, sucralfato, aminosalicilatos y corticoides con diversos resultados6,10. Los alentadores resultados obtenidos con las terapias conductuales en el estreñimiento han animado a aplicar el biofeedback en el tratamiento del SURS11. Una tercera parte de los pacientes, sobre todo aquellos que presentan un prolapso rectal, no responden a las medidas descritas previamente, y presentan síntomas incapacitantes que precisarán tratamiento quirúrgico, siendo la técnica más empleada la resección de la mucosa engrosada y la rectopexia12.
En definitiva, el SURS es una rara entidad, más aún en pacientes pediátricos y adolescentes, de curso crónico y benigno, y que precisa para su diagnóstico temprano de un alto índice de sospecha por el clínico.