Evaluar la supervivencia y los factores pronóstico tras el diagnóstico de un episodio de peritonitis bacteriana espontánea (PBE) en pacientes cirróticos y las medidas diagnosticadas y terapéuticas utilizadas.
MétodosSe revisaron de manera retrospectiva los datos de 158 episodios de PBE consecutivos durante el período de enero de 2003 a diciembre de 2005. Se procedió a un análisis de supervivencia mediante curvas de Kaplan-Meier, su comparación mediante el test de rangos logarítmicos, y valoración de los factores predictivos independientes mediante regresión de Cox, y de mortalidad intrahospitalaria mediante regresión logística.
ResultadosEl 80,4% de los episodios de PBE se produjo en varones, y la edad media fue de 61,23±12,49 años. La etiología de la cirrosis más prevalente fue viral (51,3%) seguida del origen etílico (39,9%), y la distribución según la clasificación de Child-Pugh fue del 5,7% (A), 63,3% (B) y 31% (C). La supervivencia global de la cohorte a los 3 años del seguimiento fue del 43,3%. Se determinaron como factores independientes asociados a mortalidad, tanto intrahospitalaria como a los 3 meses tras la PBE el deterioro de función renal, la presencia de encefalopatía hepática, la existencia de carcinoma hepatocelular (CHC) y una presión arterial media (PAM)<75 mmHg, y a largo plazo la edad>65 años, la existencia de CHC y la PAM<75 mmHg. Se consiguió el aislamiento microbiológico en el 20,3% de los episodios. El microorganismo más frecuentemente aislado en el líquido ascítico fue Escherichia coli y en hemocultivos Staphylococcus aureus.
ConclusionesLa PBE es un evento pronóstico importante en la cirrosis hepática, y los factores independientes de mortalidad a corto plazo son el deterioro de función renal, la presencia de encefalopatía hepática, la existencia de CHC y PAM<75 mmHg.
To assess survival and predictive factors of mortality after an episode of spontaneous bacterial peritonitis (SBP) in cirrhotic patients and to analyze the diagnostic and therapeutic measures used.
MethodsWe retrospectively reviewed the medical records of 158 consecutive episodes of SBP treated between January 2003 and December 2005. Survival was studied by Kaplan-Meier curves, compared by the log-rank test. Independent predictive factors of mortality were obtained by a Cox regression model, while independent predictive factors of in-hospital mortality were obtained by logistic regression analysis.
ResultsA total of 80.4% of the SBP episodes occurred in men and the mean age was 61.23±12.49 years. The most frequent etiology of cirrhosis was viral (51.3%), followed by alcoholic (39.9%). The distribution of Child-Pugh classification was 5.7% (A), 63.3% (B) and 31% (C). Overall 3-year survival in the sample was 43.3%. Four variables were identified as independent predictive factors of in-hospital and 3-month mortality: renal impairment, hepatic encephalopathy, diagnosis of hepatocellular carcinoma (HCC) and mean arterial pressure (MAP)<75 mmHg. At the end of the monitoring period, the results of the analysis were as follows: diagnosis of HCC, MAP<75 mmHg, and age>65 years. Microbiological detection was achieved in 21% of the episodes. The most frequent microorganisms detected were Escherichia coli in ascitic fluid and Staphylococcus aureus in blood cultures.
ConclusionsSBP has a poor short- and long-term prognosis in cirrhotic patients. Independent predictive factors of short-term survival are renal impairment, hepatic encephalopathy, MAP<75 mmHg, and the presence of HCC.
Se denomina peritonitis bacteriana espontánea (PBE) a la infección del líquido ascítico en ausencia de foco infeccioso intraperitoneal, o de los tejidos adyacentes, que ocurre en presencia de cirrosis o fallo hepático fulminante1. Su prevalencia es de un 10-30% en pacientes cirróticos con ascitis, no seleccionados, que ingresan en un hospital2,3. Esta elevada prevalencia se debe a la alteración del sistema inmunitario observada en los pacientes con cirrosis (descenso en la actividad del complemento con el deterioro consecuente de la función opsónica, alteración del sistema reticuloendotelial, entre otros) que les hace adquirir una susceptibilidad incrementada a las infecciones. Los cambios en la motilidad, la alteración en la permeabilidad y microflora intestinales favorecen la translocación de bacterias entéricas a los ganglios mesentéricos y a la circulación sistémica4,5. Adicionalmente, el hígado cirrótico es ineficaz para aclarar bacterias sanguíneas, lo que favorece la colonización del estéril líquido peritoneal. Todo ello convierte a la PBE en la más frecuente de las infecciones que padecen los pacientes cirróticos6.
Se consideran factores de riesgo para el desarrollo de una PBE la existencia de episodios previos (68% anual sin profilaxis), los valores bajos de proteínas en el líquido ascítico (< 1 g/l), la coexistencia de hemorragia digestiva alta (HDA), y la presencia de un marcado deterioro de la función hepática (bilirrubina total mayor de 3,2 mg/dl o un recuento plaquetario < 98.000)7,8. La supervivencia de los pacientes con PBE está condicionada al diagnóstico y al tratamiento adecuado y precoz, y el deterioro de la función renal es el factor con una asociación más sólida con la mortalidad7. En la actualidad, las tasas de mortalidad han descendido de un 40 a un 15-20%9,10; a pesar de ello, la supervivencia al año y a 2 años del episodio es del 30- 50 y 25-30%, respectivamente, por lo que se recomienda valorar estos pacientes como candidatos a trasplante hepático (TH)11.
El objetivo del estudio era evaluar el impacto sobre la supervivencia de la aparición de un episodio de PBE en pacientes cirróticos, así como las medidas diagnósticas y terapéuticas que se emplean en la práctica clínica asistencial.
MATERIAL Y MÉTODOSSe realizó un estudio observacional y retrospectivo, sobre todas las altas hospitalarias con diagnóstico, principal o secundario, de PBE en el período comprendido entre enero de 2003 y diciembre de 2005, en el Servicio de Aparato Digestivo del Hospital General Universitario Gregorio Marañón. Se incluyó la totalidad de los casos con diagnóstico de cirrosis con descompensación edemoascítica y PBE en el análisis del líquido ascítico. El diagnóstico de cirrosis se basó en datos histológicos o por la conjunción de datos clínicos, endoscópicos, de laboratorio y ultrasonográficos. El diagnóstico de PBE se realizó con un recuento de polimorfonucleares (PMN) en el líquido ascítico mayor de 250/μl y la ausencia de datos analíticos, clínicos o radiológicos de peritonitis secundaria (presencia en el líquido ascítico de 2 o más de los siguientes datos: glucosa < 50 mg/dl, proteínas > 10 g/l, concentración de LDH superior a la plasmática o la existencia de un cultivo o tinción de Gram polimicrobianos). Se excluyeron del estudio los casos de líquido ascítico compatible con PBE en pacientes con TH.
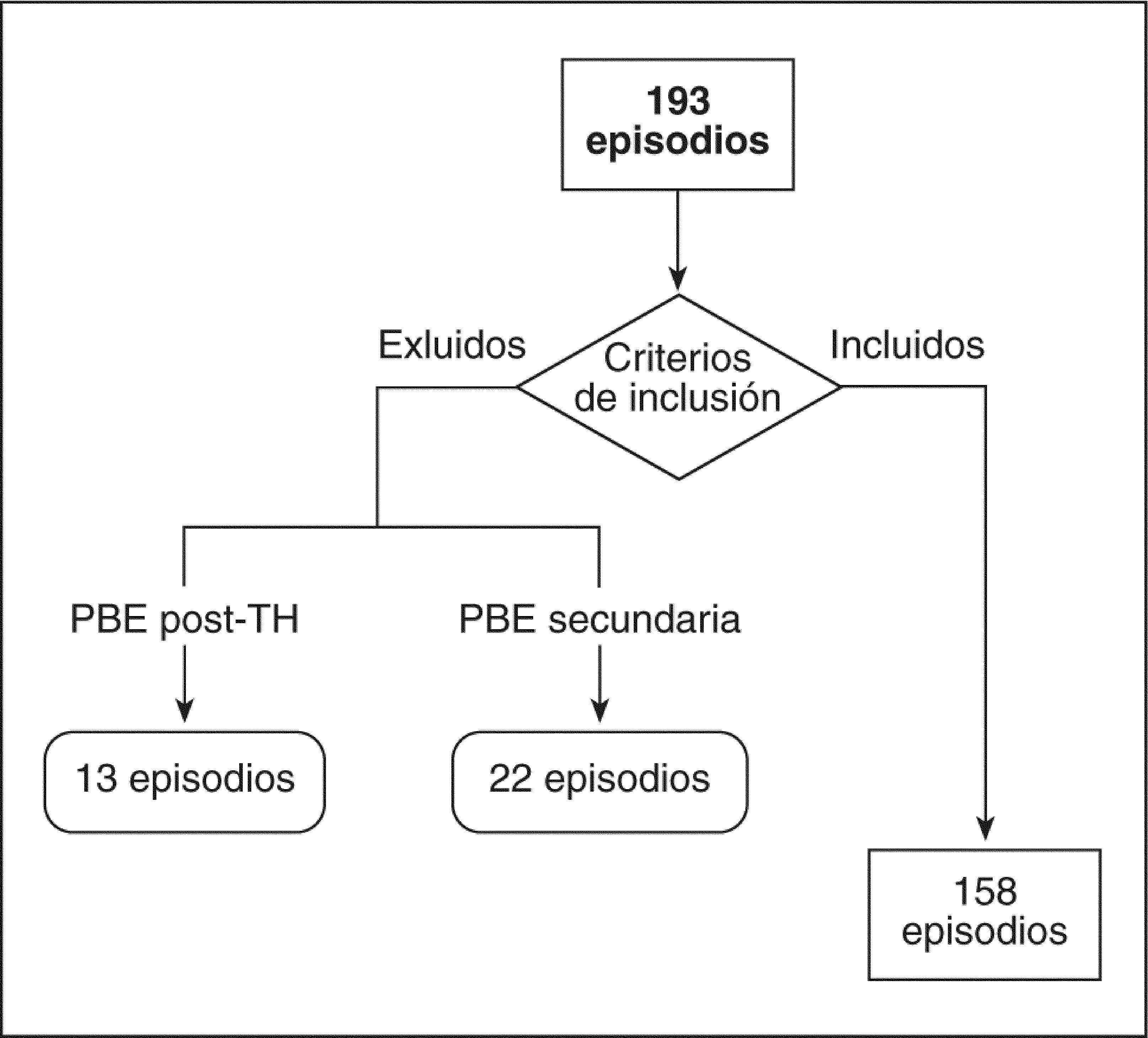
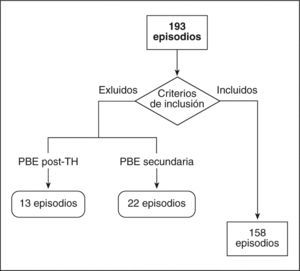
Se revisaron las historias de 145 pacientes, con un total de 193 episodios de PBE, y se excluyeron los episodios con criterios de peritonitis secundaria y en pacientes con TH, quedando un total de 158 episodios en 119 pacientes (fig. 1).
En todos los pacientes ingresados por PBE se realizó de forma protocolizada un estudio clínico y terapéutico, que constaba de examen físico periódico, radiografía de tórax y abdomen, ecografía abdominal, control analítico cada 24-48 h, sedimento urinario y urocultivo, paracentesis diagnóstica al ingreso y a las 48 h (recuento celular y cultivo con inoculación de 5 ml en frascos de hemocultivos en la cabecera del paciente), antibioterapia empírica con cefalosporinas de tercera generación por vía intravenosa con modificación posterior, si se requiere, en función del antibiograma obtenido de los cultivos de líquido ascítico o de los hemocultivos, sobrecarga con albúmina si había deterioro de la función renal o hepática (1,5 g/kg en las primeras 24 h de la infección y 1 g/kg el tercer día), extracción de hemocultivos por 3 si la temperatura era ≥ 37,8 oC o en paciente afebril con notable afectación sistémica. Se prosiguió con controles ambulatorios, el primero a los 3 meses, y posteriormente cada 3-6 meses con pruebas analíticas y de imagen según se precisara, y la instauración de profilaxis antibiótica de nuevos episodios de PBE con norfloxacino por vía oral al alta hospitalaria.
Para realizar el estudio se recogieron variables clínicas (sexo, edad, puntuación en la clasificación Child-Pugh, etiología de la cirrosis, antecedente de carcinoma hepatocelular [CHC], hemorragia variceal, ascitis, varices esofágicas y encefalopatía hepática [EH], y de presentación al ingreso con dolor abdominal, fiebre, náuseas, vómitos, íleo paralítico, presión arterial media [PAM], frecuencia cardíaca [FC], shock, encefalopatía hepática, HDA por hipertensión portal o de otro origen), analíticas (MELD, alfafetoproteína, colesterol, triglicéridos, ferritina, creatinina, bilirrubina total, albúmina, razón normalizada internacional, PMN en líquido ascítico, glucosa, proteínas, albúmina, sodio, hemoglobina, leucocitos, urea, sodio en orina y aclaramiento de creatinina, tanto al ingreso como 7-10 días del ingreso), procedentes de pruebas de imagen (datos de hipertensión portal, presencia de CHC y trombosis portal) y datos de respuesta al tratamiento (necesidad de modificación del tratamiento empírico y su causa, administración de sobrecarga de albúmina, tratamiento diurético concomitante, necesidad de paracentesis evacuadora) y de la evolución clínica de los pacientes (fecha y causa de fin de seguimiento).
El objetivo principal del estudio fue valorar la influencia de un episodio de PBE sobre la supervivencia durante el ingreso hospitalario, a los 3 meses y a largo plazo. Las variables cuantitativas se expresan mediante la media ± desviación estándar, salvo cuando la distribución de la variable no se ajustaba a la normal que se expresaron como mediana y rango, y las variables cualitativas como porcentajes. Se realizó un análisis de supervivencia mediante curvas de Kaplan-Meier, en que la variable dependiente fue la muerte, y el tiempo de seguimiento del paciente (en meses) hasta la aparición del evento, o censurado al fin del seguimiento (fin del período o pérdida del paciente para el seguimiento) o TH. Posteriormente se compararon mediante el test de rangos logarítmicos y se buscaron los factores predictivos independientes de mortalidad tras un episodio de PBE a los 3 meses y a largo plazo mediante regresión de Cox, y se introdujeron las variables significativas (p < 0,1), o que clínicamente eran relevantes, en el estudio univariado, estableciéndose la significación estadística en un valor de p < 0,05. Para valorar los factores asociados con la mortalidad durante el ingreso hospitalario se realizó un estudio univariado y multivariado mediante regresión logística, utilizando los mismos valores de significación estadística. Los datos se analizaron mediante el programa estadístico SPSS 14.0.
RESULTADOSCaracterísticas basalesEn la tabla I se describen las características epidemiológicas y de la enfermedad hepática en los episodios de PBE incluidos. El porcentaje de varones fue del 80,4%, la edad media fue de 61,23 ± 12,49 años, y se obtuvo una distribución según la clasificación de Child-Pugh del 5,7% (A), 63,3% (B) y 31% (C). La etiología de la cirrosis fue mayoritariamente viral (51,3%), seguida del origen etílico (39,9%); el síntoma clínico más frecuente al ingreso fue el dolor abdominal (51,3%) y el signo, la fiebre (65,2%). En el 13,9% de los episodios había una hemorragia digestiva asociada y en un 31,8% insuficiencia renal (creatinina > 1,5 mg/dl).
Características basales de los episodios de peritonitis bacteriana espontánea
| Variables cualitativas | % | |
| Sexo (mujer/varón) | 19,6/80,4 | |
| Child-Pugh (A/B/C) | 5,7/63,3/31 | |
| Etiología cirrosis hepática | ||
| Viral | 51,3 | |
| Etílica | 39,9 | |
| Otros | 8,8 | |
| Presencia de HDA previa | 24,1 | |
| Presencia de ascitis previa | 73,4 | |
| Presencia de varices esofágicas previas | 74,7 | |
| Desarrollo de encefalopatía hepática previa | 32,9 | |
| Presencia de dolor abdominal al ingreso | 51,3 | |
| Presencia de ascitis a tensión al ingreso | 12,0 | |
| Presencia de fiebre al ingreso | 65,2 | |
| Presencia de náuseas-vómitos al ingreso | 22,2 | |
| Presencia de íleo paralítico al ingreso | 1,3 | |
| Presencia de shock al ingreso | 8,9 | |
| Presencia de encefalopatía hepática al ingreso | 29,1 | |
| Presencia de hemorragia digestiva al ingreso | 13,9 | |
| Presencia de infección asociada al ingreso | 42,7 | |
| Presencia de insuficiencia renal al ingresoa | 31,8 | |
| Presencia de CHC al ingreso | 28,0 | |
| Variables cuantitativas | Media | DE |
| Edad (años) | 61,23 | 12,49 |
| MELD | 19,1 | 9,3 |
| Creatinina al ingreso (mg/dl)b | 1 | 0,3-8,3 |
| Bilirrubina total al ingreso (mg/dl)b | 3 | 0,4-38,4 |
| Albúmina al ingreso (g/dl) | 2,92 | 0,79 |
| Razón normalizada internacional al ingreso | 1,86 | 1,06 |
CHC: carcinoma hepatocelular; DE: desviación estándar; HDA: hemorragia digestiva alta.
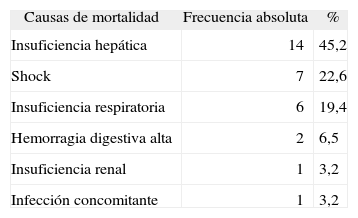
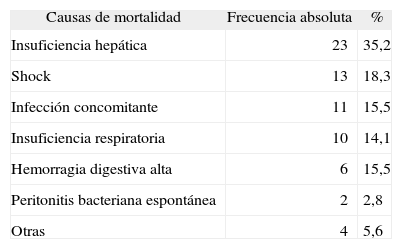
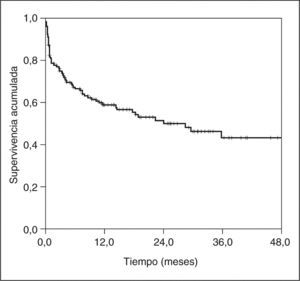
La supervivencia global de la cohorte a los 3 años del seguimiento fue del 43,3%. Como se observa en la figura 2, la supervivencia acumulada a 3 y 6 meses, y 1 y 2 años, fue del 75,5, 66,4, 58,7 y 49,9%, respectivamente. Se valoraron los factores asociados con la mortalidad en el estudio univariado, y los que demostraron significación estadística fueron la etiología de la cirrosis (viral frente a otras), el antecedente de otro episodio de PBE, los episodios de encefalopatía hepática previos, la presencia de íleo paralítico, EH y deterioro de función renal al ingreso, la existencia de CHC, la edad superior a 65 años, la PAM < 75 mmHg al ingreso y los factores analíticos, como la alfafetoproteína, la urea sérica o la menor excreción de sodio en orina. Se construyeron modelos predictivos durante la hospitalización por regresión logística (tabla II), y a los 3 meses del seguimiento (tabla III) y a largo plazo (tabla IV) mediante regresión de Cox. Se obtuvieron en los 2 primeros períodos como factores independientes de mortalidad, el deterioro de la función renal, la presencia de EH, la existencia de CHC y una PAM inferior a 75 mmHg. En cambio, los factores predictivos de mortalidad a largo plazo (tabla IV) fueron la existencia de CHC, una edad superior a 65 años y una PAM inferior a 75 mmHg. La principal causa de mortalidad intrahospitalaria fue la insuficiencia hepatocelular (45,2%), seguida del shock, en cuyo término se incluía tanto el de origen séptico como el hipovolémico (22,6%) (tablas V y VI).
Factores predictivos independientes de mortalidad intrahospitalaria tras un episodio de peritonitis bacteriana espontánea
| Ingreso | |||
| Odds ratio | IC del 95% | p | |
| Insuficiencia renal | 5,77 | 1,88-17,68 | 0,02 |
| EH | 5,47 | 1,88-16,12 | 0,02 |
| CHC | 3,41 | 1,17-9,95 | 0,024 |
| PAM < 75 mmHg | 16,40 | 5,28-40,72 | 0,01 |
CHC: carcinoma hepatocelular; EH: encefalopatía hepática; IC: intervalo de confianza; PAM: presión arterial media.
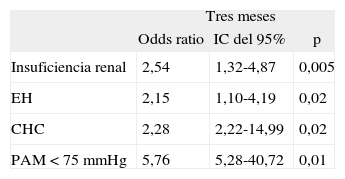
Factores predictivos independientes de mortalidad a los 3 meses tras un episodio de peritonitis bacteriana espontánea
| Tres meses | |||
| Odds ratio | IC del 95% | p | |
| Insuficiencia renal | 2,54 | 1,32-4,87 | 0,005 |
| EH | 2,15 | 1,10-4,19 | 0,02 |
| CHC | 2,28 | 2,22-14,99 | 0,02 |
| PAM < 75 mmHg | 5,76 | 5,28-40,72 | 0,01 |
CHC: carcinoma hepatocelular; EH: encefalopatía hepática; IC: intervalo de confianza; PAM: presión arterial media.
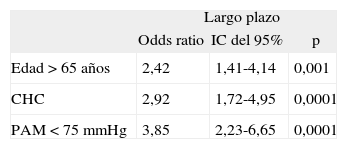
Factores predictivos independientes de mortalidad a largo plazo tras un episodio de peritonitis bacteriana espontánea
| Largo plazo | |||
| Odds ratio | IC del 95% | p | |
| Edad > 65 años | 2,42 | 1,41-4,14 | 0,001 |
| CHC | 2,92 | 1,72-4,95 | 0,0001 |
| PAM < 75 mmHg | 3,85 | 2,23-6,65 | 0,0001 |
CHC: carcinoma hepatocelular; IC: intervalo de confianza; PAM: presión arterial media.
Causas de mortalidad globales de los episodios de peritonitis bacteriana espontánea
| Causas de mortalidad | Frecuencia absoluta | % |
| Insuficiencia hepática | 23 | 35,2 |
| Shock | 13 | 18,3 |
| Infección concomitante | 11 | 15,5 |
| Insuficiencia respiratoria | 10 | 14,1 |
| Hemorragia digestiva alta | 6 | 15,5 |
| Peritonitis bacteriana espontánea | 2 | 2,8 |
| Otras | 4 | 5,6 |
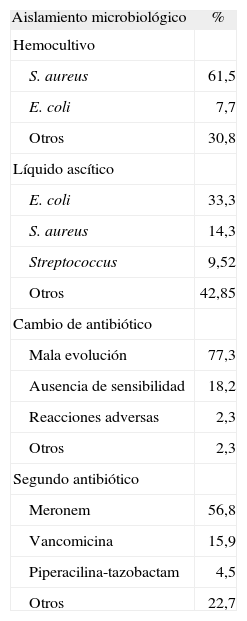
Se obtuvo el aislamiento microbiológico en el 13,3% de las muestras de líquido ascítico analizadas y en el 8,4% de los hemocultivos, con un porcentaje global de aislamientos del 20,3% de los episodios. De los aislamientos obtenidos en hemocultivos se constató en un 61,5% Staphylococcus aureus (un 53,8% resistente a meticilina [SAMR]) y en un 7,7% se aisló Escherichia coli. De los aislamientos obtenidos en el líquido ascítico el 33,3% correspondía a E. coli, el 14,3% a S. aureus, el 9,52% a Streptococcus y el 42,85% restante a otros microorganismos (tabla VII).
Aislamientos microbiológicos y antibioterapia de rescate
| Aislamiento microbiológico | % |
| Hemocultivo | |
| S. aureus | 61,5 |
| E. coli | 7,7 |
| Otros | 30,8 |
| Líquido ascítico | |
| E. coli | 33,3 |
| S. aureus | 14,3 |
| Streptococcus | 9,52 |
| Otros | 42,85 |
| Cambio de antibiótico | |
| Mala evolución | 77,3 |
| Ausencia de sensibilidad | 18,2 |
| Reacciones adversas | 2,3 |
| Otros | 2,3 |
| Segundo antibiótico | |
| Meronem | 56,8 |
| Vancomicina | 15,9 |
| Piperacilina-tazobactam | 4,5 |
| Otros | 22,7 |
En el 28% de los episodios fue necesaria la modificación del tratamiento antibiótico, y la principal causa en el 77,3% de los casos fue la mala evolución clínica y/o analítica al tratamiento inicial. El segundo antibiótico empleado fue en un 56,8% de los casos meropenem (tabla VII).
DISCUSIÓNLa presencia de PBE produce un impacto negativo significativo sobre la supervivencia del paciente. En concreto, en nuestro estudio se observa que el 24,5% de los pacientes fallece en los primeros 3 meses de seguimiento y el 41,3% al año del episodio. La supervivencia observada es levemente superior a la que se describe en la bibliografía, quizá en probable relación con el uso inmediato de antibioterapia empírica y las maniobras de expansión con albúmina de uso habitual en la práctica clínica, derivadas de la disminución en la mortalidad demostrada en un estudio aleatorizado y multicéntrico que comparó el tratamiento con antibiótico más albúmina frente sólo con antibiótico12. En dicho estudio se excluyeron los pacientes con insuficiencia renal significativa (creatinina > 3 mg/dl), shock y hemorragia digestiva, por lo que se desconoce si la albúmina es eficaz o no en este subgrupo de pacientes. El metaanálisis de Cochrane13, que revisó el uso de albúmina en varias afecciones, concluyó que la albúmina podía incrementar la mortalidad. Por todo ello, el uso de la infusión intravenosa de albúmina en la práctica clínica es controvertido. Sin embargo, y aunque se necesitan ensayos para corroborarlo, muchos autores recomiendan la administración de albúmina por vía intravenosa como adyuvante al tratamiento antibiótico, sobre todo en los pacientes con bilirrubina sérica > 4 mg/dl y/o BUN > 30 mg/dl, ya que este subgrupo de pacientes parece ser el que más se beneficia de la expansión plasmática con albúmina12. En nuestro estudio no se produjo un incremento significativo de la supervivencia en los pacientes a quienes se realizó una sobrecarga de albúmina, si bien se observa que en los episodios de PBE en los que se emplea, la puntuación en la escala MELD era superior (21,1 frente a 17,5; p = 0,02), en relación con unos valores de creatinina más elevados, pero el diseño del estudio limita cualquier conclusión en este sentido.
No hay evidencia clínica sobre el beneficio de la retirada del tratamiento diurético ni de cuál sería el momento más indicado para su reintroducción. Tampoco se conoce si la realización de una paracentesis evacuadora contribuye al fracaso renal o, por el contrario, libera la cavidad abdominal de gérmenes y mediadores inflamatorios implicados en el deterioro hemodinámico14,15. En nuestra serie se observa un incremento, no significativo desde el punto de vista estadístico, de la mortalidad en los pacientes en quines se realiza una paracentesis evacuadora de gran volumen (> 5 l) (test de rangos logarítmicos: p = 0,071; el 65 frente al 76,8% a 3 los meses), pero en todo caso es un resultado que se debe evaluar en estudios con un diseño adecuado.
Globalmente, en el contexto de la PBE se consigue un cultivo positivo en el líquido ascítico en el 50-70% de los casos (de ellos la tinción de Gram es positiva en tan sólo en el 10%) y en el 30% de los hemocultivos15. En nuestra serie se obtuvo el aislamiento microbiológico en el cultivo en el 13,1% y en los hemocultivos en el 8,4%. La causa de este bajo porcentaje de aislamientos es probable que radique en el hecho de que no se obtengan cultivos de manera sistemática en los pacientes asintomáticos con ascitis refractaria o resistente a los diuréticos, que son atendidos de manera periódica para la realización de paracentesis evacuadoras. Por otro lado, el volumen de líquido ascítico inoculado en los frascos de hemocultivos no es el óptimo16–18. Por todo ello, y a la vista de estos resultados, se ha modificado nuestro protocolo diagnóstico-terapéutico, extrayéndose de manera sistemática en todos los pacientes con ascitis muestras para cultivo en el momento de la paracentesis diagnóstica, previamente al inicio de la antibioterapia empírica, e inoculándose una cantidad de 10 ml en cada frasco de hemocultivo. Siguiendo este protocolo, y con los datos prospectivos procedentes de un análisis preliminar, se obtiene el aislamiento microbiológico en el 54,8% de los casos. En lo que respecta a los aislamiento microbiológicos, el microorganismo detectado con mayor frecuencia en el análisis de líquido ascítico es E. coli (33,3%); en cambio, S. aureus (61,5%) es el más aislado en los hemocultivos. En la bibliografía se describe como germen etiológico causal con mayor frecuencia E. coli19. Este patrón de aislamientos microbio- lógicos muy probablemente esté relacionado con el proceder habitual en la práctica clínica, previamente comentado.
En estudios previos se ha observado que en el 90% de los casos el tratamiento empírico resuelve la infección, si bien ya se han realizado trabajos que describen cambios en la prevalencia de los diferentes microorganismos causantes19,20. En este sentido, se ha observado en nuestra cohorte la necesidad de un cambio de antibiótico en el 28% de los casos. En un 95,5% de los casos se debe a la falta de sensibilidad a la antibioterapia empírica iniciada o a una mala evolución clínico-analítica del paciente con el tratamiento inicial.
Finalmente, es conveniente señalar que para la adecuada interpretación de este estudio se debe tener en consideración el aspecto de la metodología utilizada. Es importante señalar la limitación respecto al diseño retrospectivo del estudio, a pesar de la inclusión consecutiva y la exhaustiva revisión de los casos. Como contrapartida, se debe señalar que sólo este tipo de estudios contribuye a la valoración de ciertos aspectos que requieren un elevado número de pacientes con un período prolongado de seguimiento, como pueden ser la supervivencia y los factores implicados en la recidiva. Otro aspecto que cabe tener en cuenta es que, a pesar de que hay guías de actuación consensuadas, la intervención de diferentes facultativos en la asistencia diaria conlleva una cierta heterogeneidad en su forma de actuación y, por tanto, pueden influir en los resultados obtenidos.
Los datos de este estudio corroboran el importante efecto negativo de un episodio de PBE sobre la supervivencia, así como el importante papel pronóstico del deterioro de la función renal, la PAM, la encefalopatía hepática y la coexistencia de CHC. Sin embargo, es necesario el desarrollo de estudios prospectivos para la correcta evaluación de los factores implicados en la supervivencia, la respuesta al tratamiento y la valoración del perfil microbiológico de los gérmenes implicados.