Presentamos el caso de una mujer de 72 años, alérgica al contraste yodado, con antecedentes de diabetes mellitus tipo 2, hipercolesterolemia, bocio e hipotiroidismo por tiroiditis de Hashimoto. Múltiples ingresos desde 1997, por dilataciones agudas gástricas, secundarias a estenosis pilórica, de etiología desconocida por negativa de la paciente a la realización de pruebas diagnósticas. Colitis isquémica grave, con perforación sigmoidea secundaria en 2006, requiriendo resección quirúrgica y colostomía permanente en fosa ilíaca izquierda.
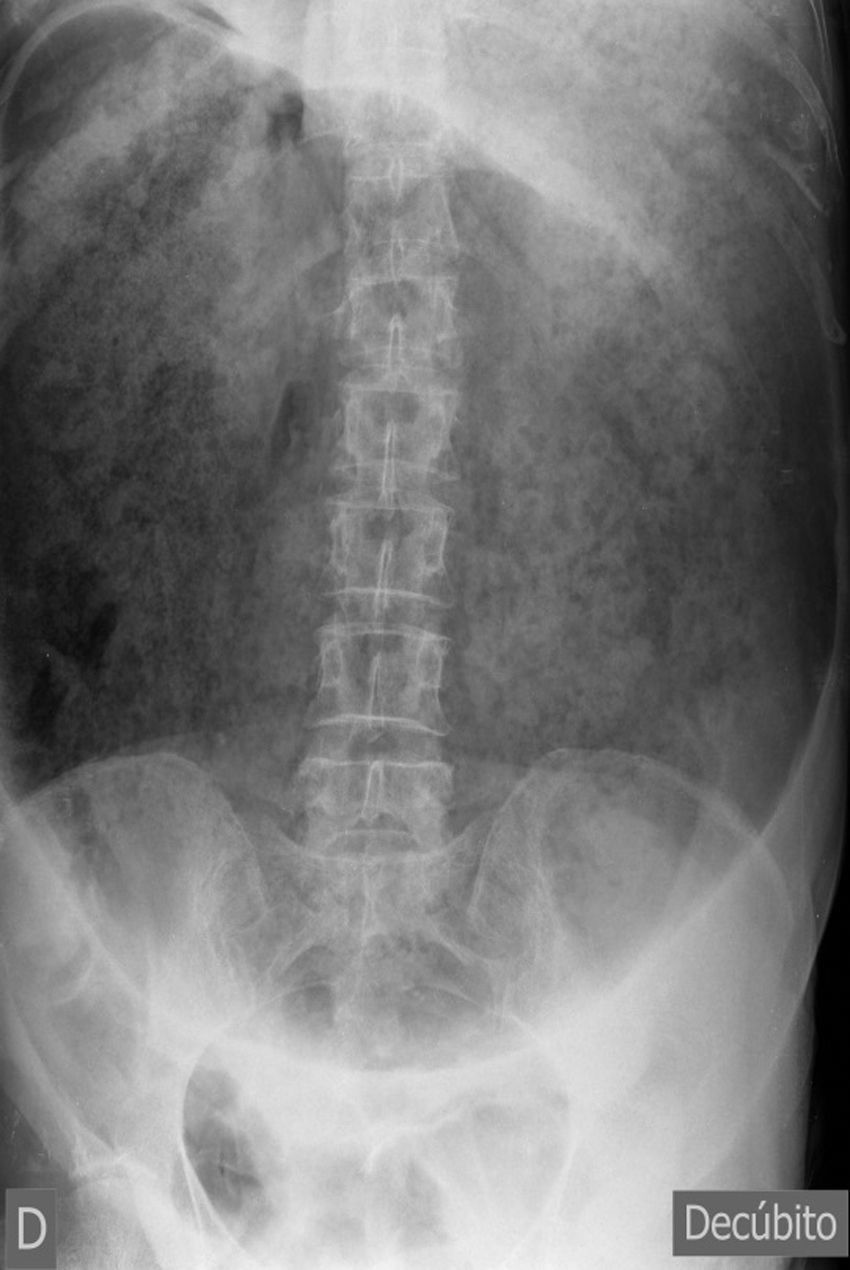
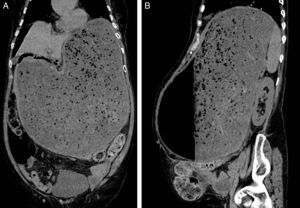
Ingresa en nuestro servicio por cuadro de dolor abdominal de instauración brusca, acompañado de vómitos y ausencia de ventoseo. En la exploración física presentaba gran distensión abdominal, timpanismo y datos de irritación peritoneal. Analíticamente se objetivó acidosis metabólica compensada, siendo el hemograma, coagulación, PCR y bioquímica básica normales. La radiografía de abdomen ponía de manifiesto una gran dilatación gástrica (fig. 1), por lo que se solicitó TAC abdominal urgente (fig. 2A y B) donde se observó distensión gástrica secundaria a estenosis pilórica completa y neumoperitoneo, sin objetivar claro punto de perforación.
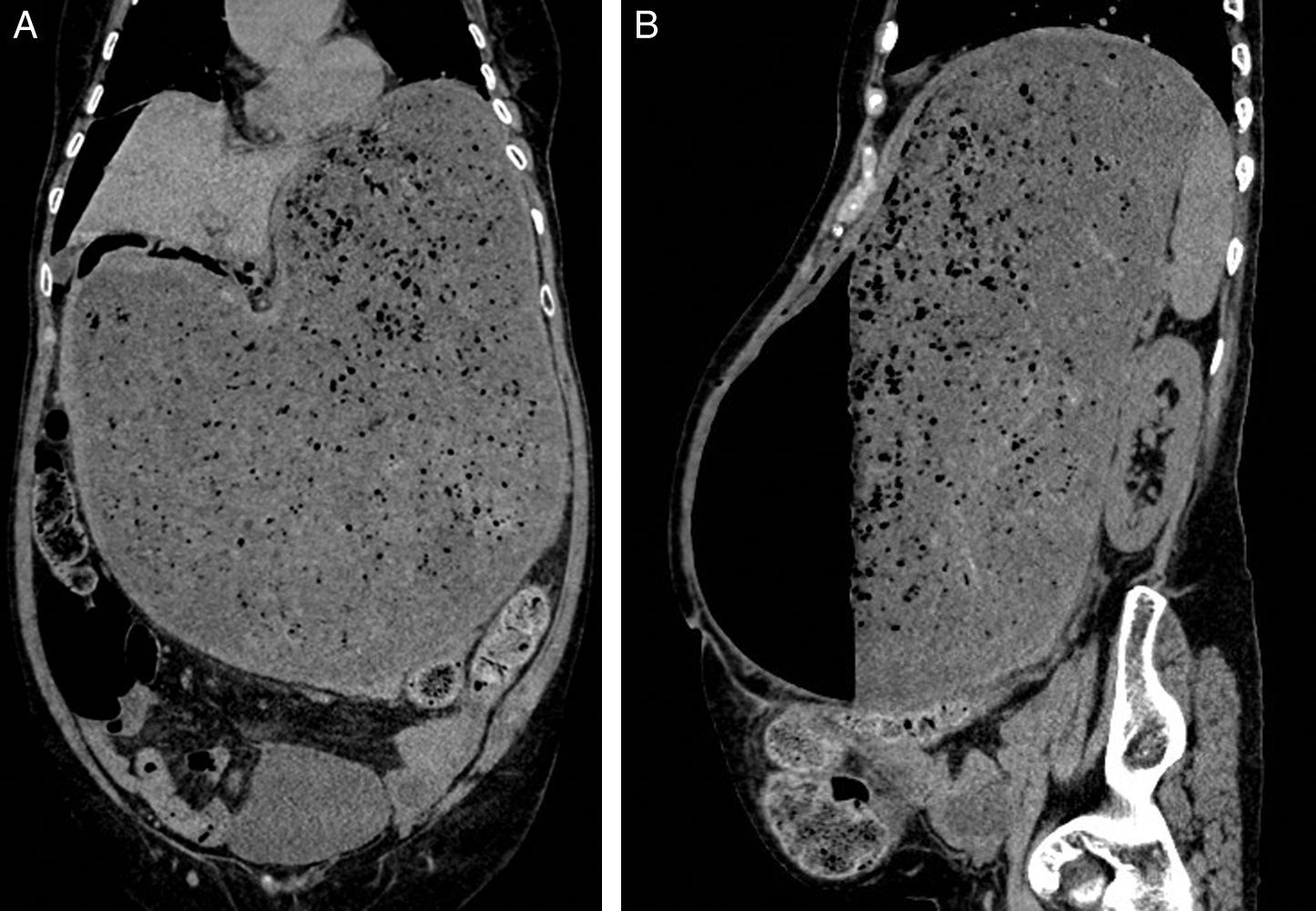
Imágenes de TAC abdominal. A) Corte coronal; B) Corte sagital: estómago muy distendido, con contenido alimenticio y aire, sin observar paso del mismo hacia duodeno, en relación con estenosis pilórica conocida. Neumoperitoneo en abdomen superior, y pequeña cantidad de líquido libre perigástrico.
Se procedió a tratamiento quirúrgico mediante gastrectomía total y reconstrucción del tránsito mediante esófago-yeyunostomía en Y de Roux. No se pudo acceder por vía laparoscópica dada la gran distensión gástrica que presentaba la paciente.
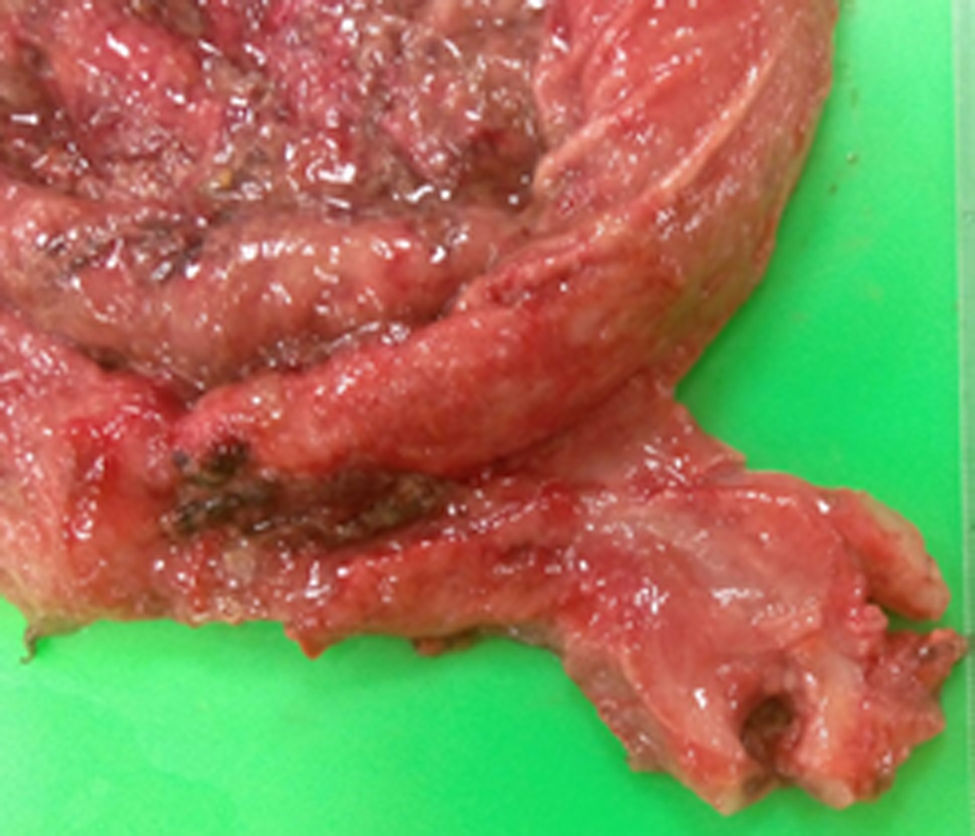
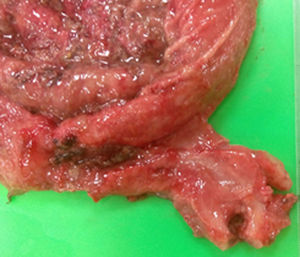
En la pieza quirúrgica se observó un estómago de 30cm de eje mayor con píloro engrosado (fig. 3), siendo la anatomía patológica de fibras musculares en haces con disposición irregular e hipertrófica. No se objetivó punto de perforación en la pieza quirúrgica atribuyéndose el neumoperitoneo a difusión del aire secundaria a la gran dilatación gástrica.
La estenosis hipertrófica pilórica en el adulto es una entidad infrecuente, con una amplia variedad de síntomas, pudiendo ser asintomática, producir dispepsia, vómitos o incluso un cuadro oclusivo con neumoperitoneo1. Los síntomas pueden aparecer en edades comprendidas entre los 14-85 años, con una edad promedio de 50 años, siendo más frecuente en el sexo masculino, con una incidencia de 3:12,3.
La etiología permanece obscura, habiéndose planteado varias hipótesis, siendo las de mayor interés las siguientes1,2,4:
- 1.
Causas primarias: sin objetivar lesión aparente:
- a)
Incoordinación neuromuscular secundaria a cambios del plexo de Auerbach o hiperactividad vagal.
- b)
Piloroespasmo prolongado.
- c)
Persistencia de la estenosis infantil; la mayoría de los autores abogan por esta teoría, en la que la enfermedad permanece latente y es reactivada por factores secundarios como la inflamación, el edema y el espasmo. La estenosis pilórica del adulto y del niño presenta alteraciones anatómicas e histopatológicas similares, lo cual favorece esta hipótesis.
- a)
- 2.
Causas secundarias: asociada a lesión gástrica, pilórica o duodenal, como pueden ser la gastritis, las lesiones pépticas o las tumorales.
El cuadro clínico es variable y raramente es diagnóstico, predominan el dolor abdominal, vómitos persistentes, saciedad precoz, anorexia, dispepsia y pérdida de peso2,3. El diagnóstico principalmente es radiológico (objetivando un canal pilórico mayor a 1cm) y endoscópico (donde se observa un píloro estrechado con borde liso), no obstante el diagnóstico de confirmación es histológico.
Los pacientes asintomáticos o con mínimos síntomas no requieren tratamiento mientras que los pacientes con evidencia clínica precisan tratamiento quirúrgico. Dentro de las diversas técnicas quirúrgicas, la pilorectomía con gastrectomía mínima es la que parece obtener mejores resultados. También se ha descrito el tratamiento endoscópico mediante dilataciones pilóricas, pero este tiene una alta tasa de recurrencia y debe emplearse únicamente en casos seleccionados (pacientes con alto riesgo quirúrgico o que rechacen la cirugía)2-4.