La exposición a radiación ionizante procedente de pruebas médicas puede ser responsable del 0,5-2% de los cánceres a nivel mundial. Debido al curso crónico en brotes y al comienzo temprano de la enfermedad de Crohn (EC), estos pacientes requieren múltiples exploraciones radiológicas ionizantes.
ObjetivoEstimar la cantidad de radiación ionizante que reciben nuestros pacientes con EC así como identificar aquellos factores de riesgo asociados a recibir una dosis de radiación debida a su enfermedad (DEED)>50mSv.
Material y métodosEstudio de cohorte retrospectivo (2001-2014). Población: pacientes con EC. Dosis de riesgo >50mSv. Para el cálculo de dosis efectiva total y DEED se recogieron las exploraciones radiológicas a las que fueron sometidos. Para la identificación de factores predictivos asociados a recibir una DEED > 50mSv se realizó mediante regresión logística uni- y multivariante utilizando la dosis >50mSv como variable dependiente.
ResultadosDe los 267 pacientes con EC analizados, el 24,6% recibieron una dosis efectiva total >50mSv y el 15,2% una DEED >50mSv. En el análisis multivariante las variables que de forma independiente se asociaron a recibir una DEED >50mSv fueron la cirugía mayor (OR= 2,1; IC95% [1,1-3,8]; p=0,019) y la gravedad (OR=20,1; IC95% [2,7-148,4]; p<0,001).
ConclusionesLos pacientes con EC están más expuestos a recibir una DEED de riesgo, por lo que sería conveniente monitorizar la DE recibida para anticipar nuestra actuación con el fin de evitar llegar a dicha dosis. La ecografía y la entero-RNM son alternativas a considerar en estos casos, aunque su accesibilidad está limitada en algunos centros.
It is estimated that diagnostic medical radiation exposure may be responsable for 0.5-2% of cancers worldwide. Because of the relapsing course of Crohn's disease (CD), these patients usually requiere multiple ionizing radiation test.
ObjectiveStimating the total cumulative effective dose received by our CD patients and identifying the risk factors associated with the exposure to a cumulative effective dose due to the disease (CEED) > 50mSv.
Materials and methodsRetrospective cohort study (2001-2014). Population: patients with CD. Risk dose >50mSv. For calculating de cumulative effective dose and the CEED, all the ionizing test done were taken. For identifying predictive factors for receiving a CEDD >50mSv, an univariate and a multivariate logistic regression analyses were performed using a >50mSv dose as dependent variable.
ResultsOf the 267 patients analyzed the 24.6% of them received a cumulative effective dose > 50mSv and the 15.2% a CEED>50mSv. In the multivariate analysis, the following variables were identified as independent predictors associated with a CEDD >50mSv: major surgery (OR= 2.1; IC95% [1.1-3.8]; p=.019) and severity (OR= 20.6; IC95% [4.5-94.8]; p<.01).
ConclusionsPatients with CD are more at risk of receiving risk CEED, so it would be advisable to monitor the cumulative effective dose received to anticipate our intervention in order to avoid reaching that dose. The ultrasounds and abdominal resonance enterography are alternatives in these cases, although their accessibility is limited in some centers.
Se estima que la exposición a radiación ionizante procedente de pruebas médicas puede ser responsable de un 0,5 - 2% de los cánceres a nivel mundial1, habiéndose implicado una dosis efectiva (DE) > 50mSv en el desarrollo de tumores sólidos, particularmente de intestino grueso2.
El curso crónico de la enfermedad de Crohn (EC) y la edad temprana de su comienzo, hacen que estos pacientes sean sometidos a múltiples exploraciones radiológicas a lo largo de su vida; según los estudios previos hasta un 20% de los pacientes con enfermedad inflamatoria intestinal (EII) reciben dosis elevadas de radiación. Por ello, puede verse aumentado el riesgo de cáncer ya presente tanto por su enfermedad de base como por los tratamientos médicos que precisan; sin embargo los estudios publicados al respecto son escasos.
El objetivo de este estudio es estimar la cantidad de radiación ionizante que reciben nuestros pacientes con EC así como identificar aquellos factores de riesgo asociados a recibir mayores dosis de radiación.
Material y métodosDiseño del estudioSe analizaron retrospectivamente todos los pacientes en seguimiento en consulta especializada de EII de nuestro hospital, mediante la historia clínica informatizada desde el 2001 hasta el 2014. Se incluyeron únicamente los pacientes con EC y se excluyeron los diagnosticados de colitis ulcerosa, colitis microscópica e indeterminada. Nuestra consulta atiende pacientes desde los 14 años de edad y pertenece a un hospital medio con un área de 250.000 personas.
Se recogieron las características demográficas (edad y sexo), las características de la enfermedad (años de evolución, edad de diagnóstico, patrón, localización, enfermedad perianal, número de cirugías mayores y tipo de tratamiento). Se consideró enfermedad grave aquellos que habían precisado tratamiento inmunomodulador y/o biológico y/o cirugía para su control3.
Se recogieron todas las exploraciones radiológicas a las que fueron sometidos y se calculó la dosis efectiva total (DET) y la recibida para el seguimiento de la propia enfermedad (DEED). Para el cálculo de la DET se tomaron todas las pruebas radiológicas ionizantes a las que fue sometido cada paciente. Y para la DEED se revisaron todos los procesos (independientemente del servicio solicitante) y únicamente se tomaron aquellas pruebas solicitadas por su EC. El cálculo de mSv se basó en la «Guía de indicaciones para la correcta solicitud de pruebas de diagnóstico por imagen» y en artículos presentes en PUBMED1,2,4 (tabla 1).
Para el cálculo de los factores de riesgo se tomó como punto de corte la DEED >50mSv, teniendo en cuenta los estudios epidemiológicos en los que dicha radiación aumenta el riesgo de desarrollar cáncer5.
Análisis estadísticosPara la descripción de las variables categóricas y cuantitativas se utilizaron porcentajes y medianas con su rango intercuartil (RI). En la comparación de variables categóricas se empleó el test de Chi-cuadrado y se utilizó la t de Student para la comparación de variables cuantitativas. Para la identificación de factores predictivos asociados a recibir una DEED >50mSv se realizó un análisis univariante y posteriormente un multivariante mediante una regresión logística. En el análisis multivariante únicamente se introdujeron como variables independientes aquellas que fueron significativas en el univariante y otras con relevancia clínica. Todos los contrastes fueron en dos colas y se consideró la significación estadística si el p valor era inferior a 0,05. El estudio estadístico fue realizado mediante el programa SPSS (versión 20.0).
ResultadosSe analizaron 684 pacientes en seguimiento en la consulta de EII de los cuales 297 tenían diagnóstico de EC.
Características demográficas y de la enfermedadDe los 297 pacientes incluidos aproximadamente la mitad fueron varones con una mediana de edad de 46,2 años (RI = 35,5-58,4) y una mediana de años de diagnóstico de 7 (RI= 4-14). La mayor parte de nuestros pacientes tenía un patrón inflamatorio (61,6%) y la localización más frecuente fue la ileocólica (44,1%). A lo largo de su enfermedad el 44,10% recibió únicamente tratamiento con inmunomoduladores, el 1,68% solo biológicos y el 23,57% tratamiento combinado con ambos. El 73% tenían una enfermedad considerada como grave. El resto de las características de la enfermedad quedan resumidas en la tabla 2.
Características basales
| Variable (n=297) | |
|---|---|
| Mediana de edad > 46 años | 137 (46,13%) |
| Rango de edad (17,96 - 94,96 años) | |
| Mediana de años de diagnóstico | |
| >7 años | 117 (39,4%) |
| Clasificación de Montreal | |
| Edad de diagnóstico (A): | A1: 18 (6,1%) |
| A2: 169 (56,9%) | |
| A3: 106 (35,7%) | |
| Desconocido: 4 (1,3%) | |
| Patrón clínico (B): | B1: 183 (61,6%) |
| B2: 62 (20,9%) | |
| B3: 39 (13,1%) | |
| B2+B3: 12 (4%) | |
| Desconocido: 1 (0,3%) | |
| Localización (L): | L1: 102 (34,3%) |
| L2: 50 (16,8%) | |
| L3: 131 (44,1%) | |
| L4: 13 (4,4%) | |
| Desconocido: 1 (0,3%) | |
| Enfermedad perianal | 62 (20,9%) |
| Cirugía mayor | 78 (35,62%) |
| Inmunosupresor | AZA: 173 (58,2%) |
| 6-MCP: 5 (1,7%) | |
| MTX: 10 (3,4%) | |
| AZA y 6MCP: 7 (2,4%) | |
| AZA y MTX: 6 (2%) | |
| Biológico | IFX: 42 (14,1%) |
| ADA: 20 (6,7%) | |
| IFX + ADA: 13 (4,4%) | |
| Gravedad | 217 (73,15%) |
Clasificación de Montreal, A (edad de diagnóstico), A1: <17 años, A2: 17-40 años, A3: >40 años. B (patrón clínico), B1: inflamatorio, B2: estenosante, B3: fistulizante. L (localización), L1: ileal, L2: colónico, L3: ileocolónico, L4: tramos altos.
ADA: adalimumab; AZA: azatioprina; IFX: infliximab; 6-MCP: 6-mercaptopurina; MTX: metotrexate.
La mediana de radiación total recibida fue de 20,8mSv (RI= 5,9-48,3mSv) teniendo el 24,6% de los pacientes un DET >50mSv. La mediana de radiación recibida por exploraciones para el manejo de la enfermedad fue de 10mSv (RI=3-31mSv), teniendo el 15,2% una DEED >50mSv. Las pruebas más frecuentemente solicitadas fueron: radiografía abdominal (63%), tránsito gastrointestinal (TGI) (58,9%) y la TAC abdominopélvica (47,9%). Solo el 8,7% recibieron entero-RNM.
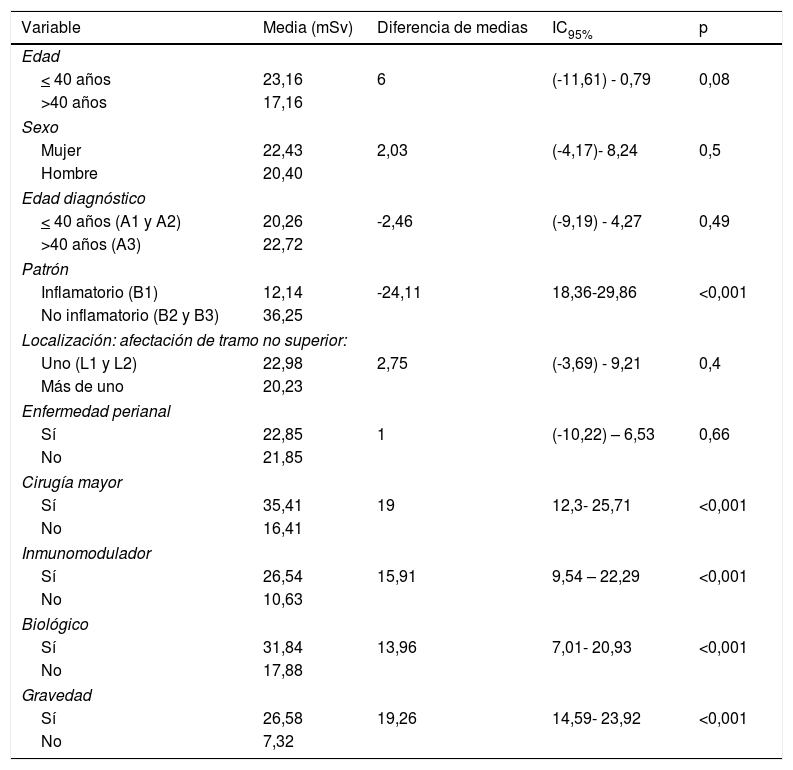
En cuanto a los que mayor promedio de DEDD recibieron de forma estadísticamente significativa fueron los que presentaban un patrón inflamatorio, los que precisaron cirugía mayor, los que recibieron tratamiento inmunomodulador y biológico, y los que presentaban algún criterio de gravedad. De forma no estadísticamente significativa fueron los que tenían una edad >40 años, las mujeres, los que presentaban afectado un tramo (bien ileal o cólico) y los que presentaban enfermedad perianal (tabla 3).
Promedio de DEED recibida
| Variable | Media (mSv) | Diferencia de medias | IC95% | p |
|---|---|---|---|---|
| Edad | ||||
| < 40 años | 23,16 | 6 | (-11,61) - 0,79 | 0,08 |
| >40 años | 17,16 | |||
| Sexo | ||||
| Mujer | 22,43 | 2,03 | (-4,17)- 8,24 | 0,5 |
| Hombre | 20,40 | |||
| Edad diagnóstico | ||||
| < 40 años (A1 y A2) | 20,26 | -2,46 | (-9,19) - 4,27 | 0,49 |
| >40 años (A3) | 22,72 | |||
| Patrón | ||||
| Inflamatorio (B1) | 12,14 | -24,11 | 18,36-29,86 | <0,001 |
| No inflamatorio (B2 y B3) | 36,25 | |||
| Localización: afectación de tramo no superior: | ||||
| Uno (L1 y L2) | 22,98 | 2,75 | (-3,69) - 9,21 | 0,4 |
| Más de uno | 20,23 | |||
| Enfermedad perianal | ||||
| Sí | 22,85 | 1 | (-10,22) – 6,53 | 0,66 |
| No | 21,85 | |||
| Cirugía mayor | ||||
| Sí | 35,41 | 19 | 12,3- 25,71 | <0,001 |
| No | 16,41 | |||
| Inmunomodulador | ||||
| Sí | 26,54 | 15,91 | 9,54 – 22,29 | <0,001 |
| No | 10,63 | |||
| Biológico | ||||
| Sí | 31,84 | 13,96 | 7,01- 20,93 | <0,001 |
| No | 17,88 | |||
| Gravedad | ||||
| Sí | 26,58 | 19,26 | 14,59- 23,92 | <0,001 |
| No | 7,32 | |||
Estudio estadístico mediante t de Student.
En el análisis univariante, los pacientes que presentaron un patrón inflamatorio (OR= 10,5; IC95% [4,7-23,6]; p<0,001), los que recibieron tratamiento inmunomodulador (OR= 4,5; IC95% [1,7-11,9]; p<0,001) o biológico (OR= 3,6; IC95% [1,9-6,9]; p<0,001), los que precisaron cirugía mayor (OR=4,19; IC95% [2,2-8,1]; p<0,001) y los pacientes considerados como graves (OR= 20,1; IC95% [2,7-148,4]; p<0,001) se asociaron a recibir una DEED >50mSv de forma estadísticamente significativa (tabla 4). Sin embargo, en el análisis multivariante las variables que de forma independiente se asociaron a recibir una DEED >50mSv fueron la cirugía mayor (OR= 2,1; IC95% [1,1-3,8]; p=0,019) y la gravedad (OR=20,1; IC95% [2,7-148,4]; p<0,001) (tabla 5).
Factores asociados a recibir una ED >50mSv debida a la enfermedad. Análisis univariante
| Variable | OR (IC95%)) | P |
|---|---|---|
| Comportamiento inflamatorio | 10,5; IC95% (4,7-23,6) | < 0,001 |
| Cirugía mayor | 4,19; IC95% (2,2-8,1) | < 0,001 |
| Tratamiento con inmunomoduladores | 4,5; IC95% (1,7-11,9) | < 0,001 |
| Tratamiento con biológicos | 3,6; IC95% (1,9-6,9) | < 0,001 |
| Gravedad | 20,1; IC95% (2,7-148,4) | < 0,001 |
Otras variables en las que no se halló una asociación estadísticamente significativa fueron: duración de la enfermedad, edad de diagnóstico, sexo, localización y enfermedad perianal.
En las últimas décadas, el desarrollo de las pruebas de imagen ha sido muy importante, permitiendo su accesibilidad en la mayoría de los hospitales. Sin embargo, muchas de estas emiten radiación ionizante con las consecuencias ya conocidas en el desarrollo de cáncer.
Los primeros estudios que investigaron la asociación entre recibir radiación ionizante y el riesgo de desarrollar tumores, se centraron en los supervivientes de la bomba atómica y en los trabajadores de centrales nucleares6,7. Demostaron que existía un riesgo de padecerlos si se recibía una dosis mayor de 35-40mSv. Posteriormente se reconoció que la DE recibida tiene un efecto acumulativo, y se definió como dosis de riesgo el recibir más de 50mSv6,8, por lo que tomamos dicho valor como punto de corte.
A pesar de que la asociación entre cáncer y radiación ionizante está claramente establecida, algunos pacientes son sometidos a altas dosis, especiamente aquellos que presentan enfermedades crónicas y que precisan exploraciones radiológicas para su manejo y/o seguimiento. En el periodo de tiempo analizado, aproximadamente el 15,2% de nuestros pacientes recibieron una dosis de riesgo debida únicamente a las pruebas solicitadas por su enfermedad, pero si se toman en cuenta todas las pruebas radiológicas ionizantes, el 24,6% recibió una dosis de riesgo. Nuestros resultados pueden ser considerados similares a otros estudios previos, ya que en estos8,9 el porcentaje de pacientes que recibieron una DET >50mSv osciló entre 2,9-20%, siendo los pacientes con EC los que más frecuentemente la recibieron.
Los niños, las mujeres y los menores de 40 años son las personas más radiosensibles8,9. En nuestro caso la población que más radiación recibió fueron las mujeres y los mayores de 40 años. Además cabe destacar que los pacientes que presentaban una enfermedad más agresiva (patrón B2 y B3), con mayor gravedad y los que precisaron tratamiento inmunomodulador o inmunosupresor y cirugía mayor fueron también los que más recibieron. Todo ello puede explicarse ya que los pacientes que tienen mayor edad suelen tener mayor tiempo de evolución de la enfermedad y los pacientes que presentan un curso más grave, con complicaciones, suelen necesitar una mayor número de exploraciones radiológicas para su detección.
Cuando realizamos el análisis multivariante, las variables que de forma independiente se asociaron a recibir una DEED >50mSv fueron la cirugía mayor y la gravedad. A pesar de que nuestro estudio se centra más en la DEED, existen otros trabajos que han estudiado las variables asociadas a recibir una DET >50mSv en pacientes con EII. En uno de ellos10 las variables fueron el tener una edad de diagnóstico mayor o igual a 40 años, el patron A1, la cirugía mayor y la EII con una duración mayor de 8 años. En otro estudio, fueron el estado de fumador, la duración de la enfermedad y la cirugía mayor previa11. Existe otra publicación reciente12 realizada en pacientes con EC, en el que el fenotipo penetrante, la cirugia abdominal, la resistencia o dependencia a esteroides y el tratamiento con anti-TNF y azatioprina fueron factores predictores de recibir una DE de riesgo. A pesar de que las poblaciones estudiadas difieren entre los distintos estudios, cabe destacar que, tanto nuestro estudio como los citados, tienen en común que la cirugía mayor se asocia de forma estadísticamente significativa a recibir una dosis de riesgo.
En nuestro trabajo las pruebas más frecuentemente solicitadas fueron por orden de frecuencia la radiografía de abdomen, el TGI y la TAC abdominopélvica. El hecho de que el TGI sea la segunda exploración más frecuente, puede ser explicado porque en los 10 primeros años del estudio esta se encontraba más accesible que la TAC, situación que cambió posteriormente.
En las últimas décadas, la entero-RNM se ha considerado una de las exploraciones fundamentales para el estudio del intestino delgado en los pacientes con EII13. Sin embargo, en nuestro estudio es llamativo que únicamente el 8,7% de los pacientes han sido sometidos a una entero-RNM. A pesar de que esta técnica está ampliamente aceptada en el seguimiento y/o diagnóstico de complicaciones, nuestro estudio pone de manifiesto la dificultad que existe en algunos centros en el acceso a este tipo de pruebas frente a otras como la TAC2.
En la EC se encuentra aumentado el cáncer colorrectal, los tumores cutáneos y los linfomas. Esto se debe a la inflamación crónica y al uso de fármacos inmunomoduladores, además de influir también la radiación ionizante recibida9. En el periodo de nuestra recogida de datos, 11 pacientes desarrollaron algún tipo de cáncer (los más frecuentes fueron tumores del aparato digestivo, dermatológicos y hematológicos), habiendo recibido únicamente 3 de ellos una DEED > 50mSv. Estos resultados deben ser interpretados con cautela, ya que nuestro estudio es retrospectivo y el trabajo no fue diseñado para estudiar el riesgo de desarrollar tumores a partir de una determinada dosis de radiación.
Hay que subrayar que nuestro trabajo tiene algunas limitaciones al ser restrospectivo. Además la DET podría estar subestimada, debido a que algunas de las pruebas ionizantes no tienen una equivalencia en mSv.
En conclusión, los pacientes con EC son pacientes en riesgo de recibir dosis altas de radiación ionizante. En los pacientes más radiosensibles y en los que padecen enfermedades más graves en los que se aumenta el requerimiento de este tipo de pruebas, debemos tratar de reducir las pruebas diagnósticas ionizantes. Además sería conveniente monitorizar la DE recibida para anticipar nuestra actuación con el fin de evitar llegar a una dosis de riesgo. La ecografía y la entero-RNM son alternativas a considerar en estos casos, aunque su accesibilidad está limitada en algunos centros.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.