El tratamiento intravenoso con glucorticoides a altas dosis se utiliza con frecuencia en las distintas especialidades médicas para el manejo de exacerbaciones clínicas en patologías autoinmunes. En los últimos años se ha puesto de manifiesto que su uso puede producir daño hepático agudo, aunque paradójicamente son el tratamiento de elección en enfermedades hepáticas como la hepatitis autoinmune o la hepatitis alcohólica.
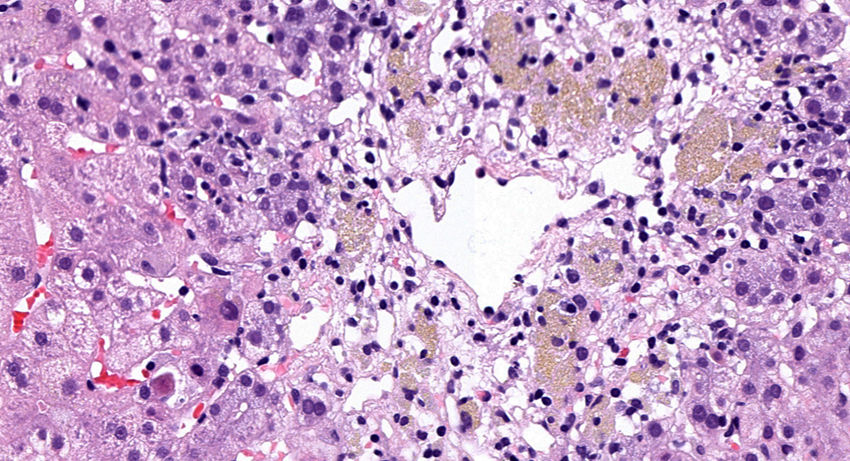
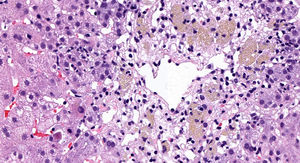
Presentamos el caso de una mujer de 55 años que ingresó en Otorrinolaringología por un cuadro de sordera súbita sin causa aparente. Se inició tratamiento empírico con 3 dosis de corticoides intratimpánicos y 500mg de metilprednisolona iv/24horas durante 7 días (dosis total acumulada de 3,5g), con posterior pauta descendente oral de deflazacort. Siete semanas más tarde comenzaba con prurito y coluria acompañados de elevación de las pruebas de función hepática (AST 205 U/l, ALT 533 U/l, FA 102 U/l, GGT 118 U/l), que aumentaron progresivamente en las siguientes semanas, con marcada citólisis (AST 858 U/l y ALT 1468 U/l), alcanzando una bilirrubina máxima de 3,5mg/dl. La paciente no tenía antecedentes de hepatopatía previa ni de consumo de alcohol. Las serologías para virus hepatitis A, B, C y E fueron negativas, así como el herpes virus, varicela zóster, Epstein Barr o citomegalovirus. Únicamente presentó positividad para anticuerpos anticitoplasma de neutrófilo (ANCA P1/640), el resto de autoinmunidad (anticuerpos antinucleares, anti-DNA nativo, antimitocondriales, antimúsculo liso y anti-LKM) fueron negativos. Asimismo presentaba valores normales de inmunoglobulinas y un perfil electroforético normal. La ecografía abdominal solo mostraba colelitiasis. Ante la elevación persistente de transaminasas se realizó un ensayo terapéutico con 60mg de prednisona oral por sospecha de un comienzo de hepatitis autoinmune seronegativa, que se descartó posteriormente con el resultado de la biopsia hepática (fig. 1). Finalmente, una vez excluidas las causas virales e inmunológicas y tras establecer la relación temporal causa-efecto, con un valor de 6 puntos en la escala CIOMS/RUCAM se determinó como origen de la hepatitis el tratamiento «en bolus» con metilprednisolona. Actualmente tras 7 meses del inicio del cuadro presenta normalización analítica.
La mayoría de los fármacos empleados en medicina pueden provocar algún grado de hepatotoxicidad. La aparición de «drug-induced liver injury» puede ser debida a un daño predecible de origen intrínseco dosis dependiente o a una reacción idiosincrásica por una hipersensibilidad inmunológica dependiente del huésped. En esta segunda vía, el fármaco o su metabolito provocan una activación de la respuesta inmune adaptativa mediada por el reconocimiento de patrones moleculares asociados a daño (DAMPs) que originan la liberación de citoquinas proinflamatorias, induciendo una respuesta de las células B/T contra los hepatocitos1.
Los mecanismos clásicos de daño hepático por tratamiento con esteroides son la reactivación viral de infecciones hepáticas como el virus hepatitis B y, por otra parte, la asociación con la esteatosis o esteatohepatitis en aquellas administraciones crónicas.
En el caso del daño agudo por metilprednisolona, la hipótesis principal es que se trate de una reacción idiosincrásica inmunoalérgica producida por la interacción del fármaco vía parenteral o de uno de sus excipientes, como el fosfato sódico, provocando una necrosis o apoptosis de los hepatocitos2. Esto explicaría por qué no empeoró la función hepática de nuestra paciente al iniciar empíricamente el tratamiento con prednisona por vía oral.
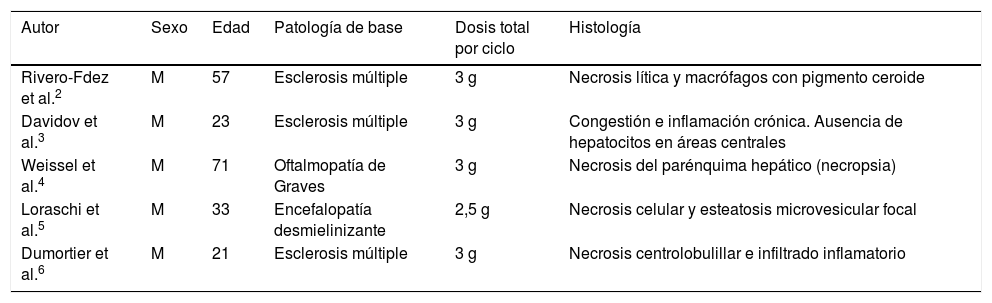
El curso clínico puede variar desde una hipertransaminasemia asintomática2,3, que es lo más frecuente, hasta un fallo hepático fulminante4. Su periodo de aparición varía desde unos días hasta varias semanas. Los hallazgos histológicos descritos con este fármaco son variables, aunque predominan los datos de necrosis hepatocitaria e inflamación (tabla 1).
Hallazgos histológicos secundarios a hepatotoxicidad por metilprednisolona
| Autor | Sexo | Edad | Patología de base | Dosis total por ciclo | Histología |
|---|---|---|---|---|---|
| Rivero-Fdez et al.2 | M | 57 | Esclerosis múltiple | 3 g | Necrosis lítica y macrófagos con pigmento ceroide |
| Davidov et al.3 | M | 23 | Esclerosis múltiple | 3 g | Congestión e inflamación crónica. Ausencia de hepatocitos en áreas centrales |
| Weissel et al.4 | M | 71 | Oftalmopatía de Graves | 3 g | Necrosis del parénquima hepático (necropsia) |
| Loraschi et al.5 | M | 33 | Encefalopatía desmielinizante | 2,5 g | Necrosis celular y esteatosis microvesicular focal |
| Dumortier et al.6 | M | 21 | Esclerosis múltiple | 3 g | Necrosis centrolobulillar e infiltrado inflamatorio |
M: mujer.
El diagnóstico diferencial de DILI, tras descartar causas virales y metabólicas, es la hepatitis autoinmune. En ocasiones puede ser complicado por la presencia de autoanticuerpos, siendo los más frecuentes los antimúsculo liso en el «autoimmune-like drug-induced liver injury»7.
La mayoría de los casos publicados son en mujeres de mediana edad, como nuestra paciente. Esto probablemente se deba a la mayor prevalencia de enfermedades autoinmunes en este subgrupo.
En conclusión, el uso de corticoides intravenosos es frecuente por parte de neurólogos, endocrinólogos u oftalmólogos, entre otros, obteniendo buenos resultados clínicos en el tratamiento de reagudizaciones de enfermedades autoinmunes. Sin embargo, el conocimiento general sobre la posible hepatotoxicidad tras altas dosis es bajo. El control de las pruebas de función hepática durante el tratamiento con metilprednisolona puede ser beneficioso para un reconocimiento precoz de esta complicación infrecuente.