Los tumores neuroendocrinos son neoplasias que derivan del sistema endocrino difuso del intestino y segregan hasta 40 tipos de citoquinas y hormonas1,2. El 75% se presentan en el aparato digestivo, de los cuales el 34% en el recto, donde suelen ser asintomáticos, apareciendo como masas sésiles o como áreas de adelgazamiento en la pared rectal3. El pronóstico dependerá del tamaño y de la invasión vascular o linfática. Los tumores menores de 1cm presentan metástasis en menos del 3% de los casos, mientras que tumores mayores de 2cm aumentan su tasa de metástasis hasta un 70%. El tamaño mayor de 2cm, la invasión de la capa muscular, el índice mitótico mayor de 2%, el grado de diferenciación y los márgenes de resección positivos4,5 son factores predictores de mal pronóstico.
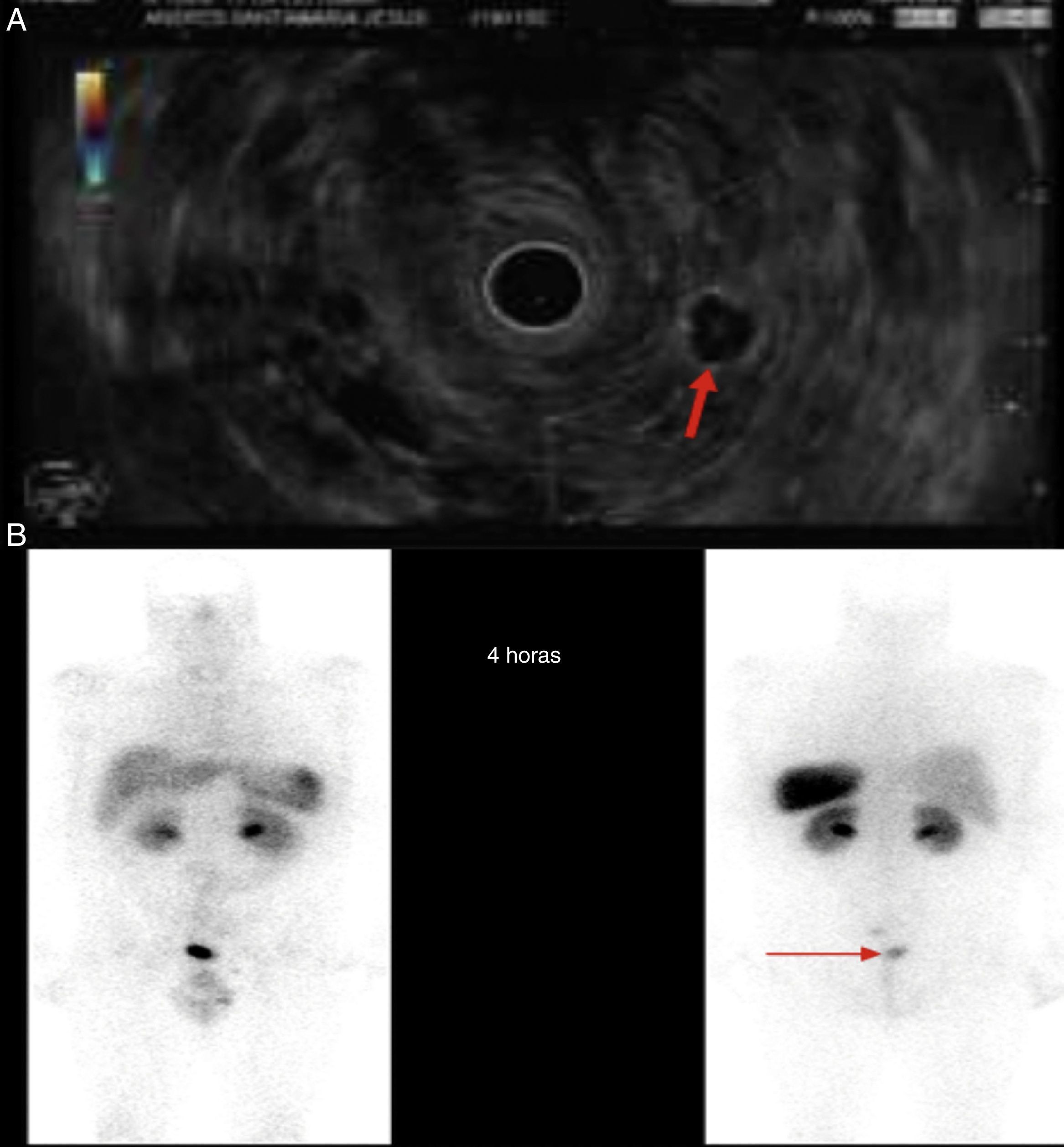
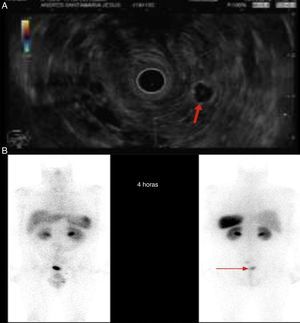
El paciente es un varón de 46 años, anticoagulado por un ictus isquémico, que tras episodios de rectorragia se le realiza una colonoscopia observándose una lesión a 6cm del margen anal, amarillenta, erosionada en su superficie, de 6mm, compatible con tumor neuroendocrino grado 1 bien diferenciado. Presentaba positividad para glucagón e índice mitótico (Ki-67) menor de 2%, con invasión del borde profundo de la resección submucosa. Los niveles de cromogranina A en la sangre fueron menores de 100ng/ml. Se realizó estudio de extensión observándose un nódulo pulmonar derecho subcentimétrico y 2 adenopatías, una de ellas de 18mm en la región pararrectal izquierda, y otra en el espacio presacro de 9mm. Se realizó punción guiada por eco-endoscopia de la adenopatía pararrectal con resultado de tumor neuroendocrino (fig. 1A). Se decidió cirugía, practicándose una resección anterior baja con escisión total del mesorrecto con resultado anatomopatológico de pieza quirúrgica sin neoplasia, con bordes negativos, sin invasión linfovascular, pero con metástasis de tumor neuroendocrino de grado 1 en 2 ganglios linfáticos (T1N1). Inició adyuvancia con somatostatina y a los 2 meses se realizó rastreo corporal, observándose acumulación patológica del material radiactivo en la región pararrectal izquierda (fig. 1B). Se decidió intervención quirúrgica para exéresis de dicha adenopatía. El estudio anatomopatológico informó de metástasis de tumor neuroendocrino bien diferenciado. A los 2 meses se realizó un nuevo rastreo sin evidencia de captación a ningún nivel.
En el caso que presentamos el tumor es bien diferenciado, Ki-67, menor de 2%, subcentimétrico, sin sobrepasar la submucosa y los márgenes de resección negativos en la pieza, pero con enfermedad ganglionar (estadio IIIB). Aunque el tratamiento en tumores menores de 1cm que no sobrepasan la submucosa es la resección endoscópica o la disección submucosa, el paciente no fue subsidiario del mismo, ya que presentaba enfermedad ganglionar. Según Kasuga et al.6 en los tumores neuroendocrinos de recto menores de 10mm la invasión venosa es el factor de riesgo independiente para metástasis ganglionares, mientras que Zhou et al.7 proponen también la depresión central del tumor.
La ecografía endoanal determina la profundidad de invasión del tumor y la presencia de metástasis en los ganglios perirrectales. La TC se realiza para predecir afectación de los ganglios linfáticos de la pelvis antes de la intervención quirúrgica, con una sensibilidad de 95%8. La incidencia de metástasis ganglionar en un tumor neuroendocrino subcentimétrico es baja; aun así la resección endoscópica en este tipo de tumores no debería ser el fin del tratamiento y/o seguimiento, ya que estas 2 pruebas pueden detectar metástasis ganglionares subcentimétricas, que de estar presentes cambiarían el tratamiento. Tras un diagnóstico de este tipo se recomienda la vigilancia posterior con prueba de imagen y marcadores a los 3 y 6 meses. Nuestro caso ilustra la necesidad de un manejo individualizado de estos pacientes, ante el riesgo de presentar extensión ganglionar, a pesar de asociar características fenotípicas y moleculares de lo contrario. Se comentó en un comité de tumores especializado y se decidió realizar el seguimiento a los 2 meses, dada su atipicidad. Por tanto, al menos en estos casos, y ante lo impredecible del comportamiento biológico de los mismos, el seguimiento tras resección ha de ser mucho más exhaustivo que el acostumbrado en este tipo de neoplasias.