Blood pressure (BP) is linearly related to the incidence of cardiovascular disease from values as low as 115/75mmHg, even at young ages. A particularly concerning issue is the decrease representation of optimal BP among children and youth. The mechanisms by which minimal elevations in BP increase cardiovascular risk are not defined. The limitations of office BP measurements could be a possible explanation since 24-h ambulatory measurements (ABPM) better detect the risk of future cardiovascular events. Therefore, we aimed to compare healthy normotensive undergraduate students with optimal vs. non-optimal BP: ABPM, the cardiometabolic risk profile, and echocardiographic characteristics.
MethodsMedical students from La Plata voluntarily completed a survey to collect personal and family data on cardiovascular risk factors. Subsequently, anthropometric, BP (office and ABPM), and echocardiography determinations were recorded. Cholesterol, triglycerides, and glucose were measured in fasting blood samples. Statistical analyses were performed blinded, using SPSS software.
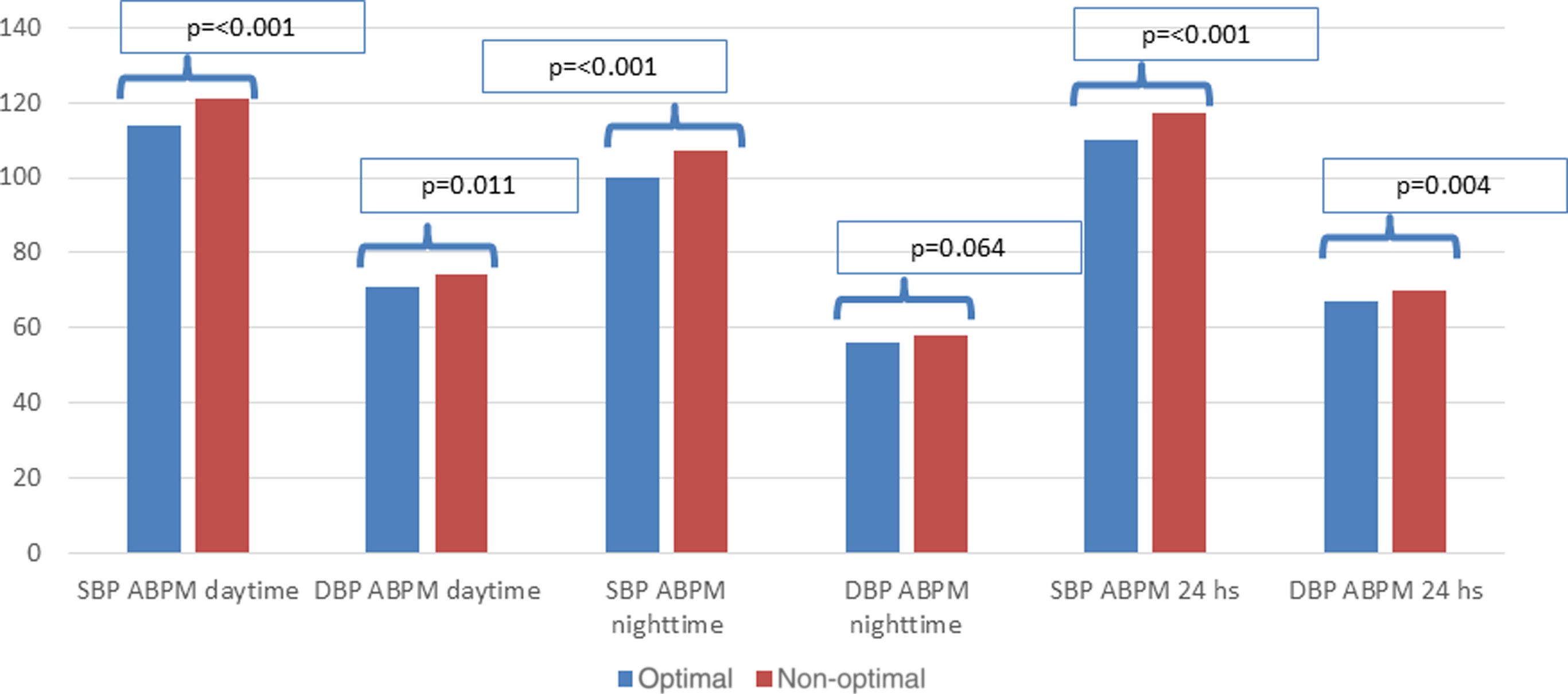
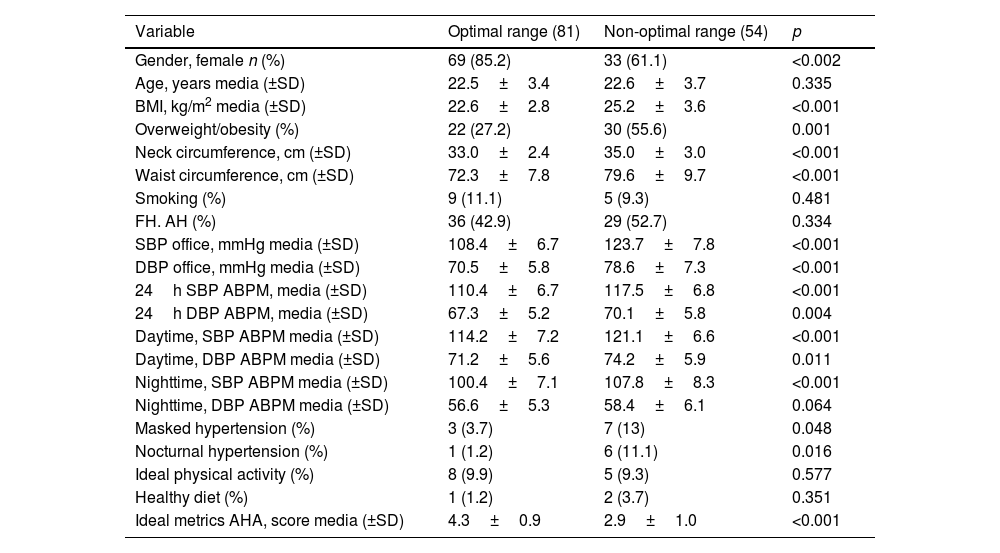
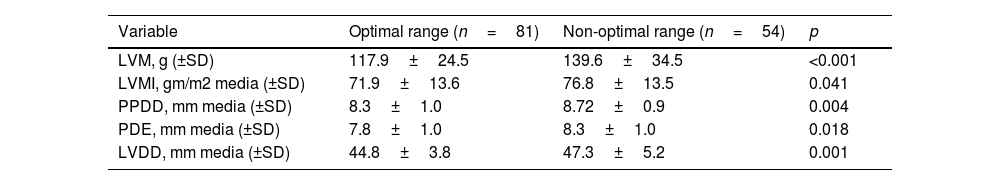
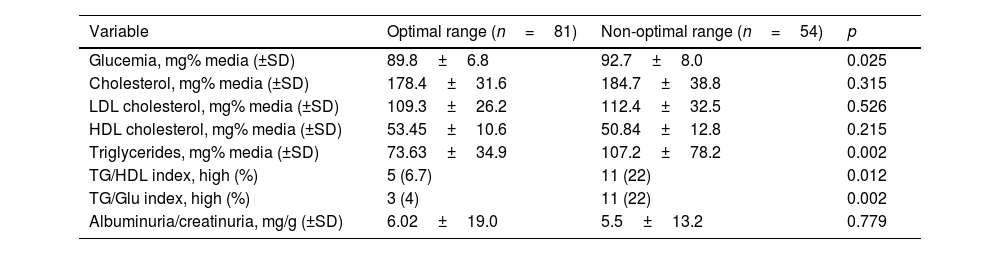
ResultsData from 135 students were analyzed (76% female, age 22.5±3.5 years). Mean office BP was 114.5±10.4 and 73.7±7.5mmHg. Forty percent of students had non-optimal BP (61% females) showing significantly higher BP values in all ABPM periods and higher left ventricular mass index, cardiac wall thicknesses, fasting glucose, TyG index, TG/HDL-c ratio. Seven students met diagnostic criteria for nocturnal hypertension, six of whom were in the non-optimal BP group (11.1% vs 1.2%).
ConclusionsTherefore, our study shows that apparently healthy young individuals with non-optimal BP, even if not hypertensive, exhibit differences in several cardiovascular risk markers compared to those with optimal BP.
La presión arterial (PA) se relaciona lineal y precozmente con el riesgo cardiovascular (RCV) desde valores tan bajos como 115/75mmHg. Preocupa la disminución en la representación de la PA óptima entre los niños y los jóvenes. Los mecanismos por los cuales elevaciones mínimas en la PA incrementan el RCV no están claramente definidos. Limitaciones de las mediciones de PA en el consultorio podrían contribuir a la estimación inadecuada del RCV, dado que las mediciones ambulatorias de 24h (MAPA) lo predicen mejor. Nuestro objetivo fue comparar a estudiantes universitarios normotensos con PA óptima vs. no óptima, evaluando sus MAPA, perfiles cardiometabólico y ecocardiogramas.
MétodosEstudiantes universitarios completaron voluntariamente un registro de datos personales y familiares sobre RCV. Se les realizaron determinaciones antropométricas, de PA (en consultorio y MAPA), ecocardiográficas y colesterol, triglicéridos y glucosa plasmáticos en ayunas. Los análisis estadísticos se realizaron de manera ciega, utilizando el software SPSS®.
ResultadosSe analizaron datos de 135 estudiantes (76% mujeres, 22,5±3,5 años). La PA promedio en consultorio fue de 114,5±10,4/73,7±7,5mmHg. El 40% de los estudiantes presentó PA no óptima, mostrando valores significativamente mayores de PA en todos los períodos del MAPA, y mayores índices de masa ventricular izquierda, glucemia en ayunas, índice TyG y relación TG/HDL-c. Siete estudiantes cumplieron los criterios diagnósticos de hipertensión nocturna, 6 del grupo con PA no óptima (11,1 vs. 1,2%).
ConclusionesEn conclusión, nuestro estudio muestra que jóvenes aparentemente saludables, no hipertensos, pero con PA no óptima, presentan diferencias en los marcadores de RCV en comparación con aquellos con PA óptima.