The prevalence of treatment resistant hypertension (TRH) defined as blood pressure (BP) uncontrolled on ≥3 antihypertensive medications in optimal doses, preferably including a diuretic, or controlled on ≥4 BP medications is unknown. Clinical trials suggest that 20–30% of hypertensives have TRH. Using U.S. NHANES data, the prevalence of apparent (a) TRH among treated, uncontrolled (BP ≥140/≥90mmHg) individuals rose from 15.9% in 1988–1994 to 28.0% in 2005–2008; ‘aTRH’ is used, since medication dose, adherence, and measurement artefacts are unavailable in NHANES. About 30–50% of patients with aTRH have pseudoresistance, i.e., inaccurate BP, non-representative BP (‘office’ effect), or non-adherence. The Spanish Ambulatory BP Monitoring Registry reported that 3 in 8 patients with aTRH have ‘office’ resistance with normal ambulatory BP.
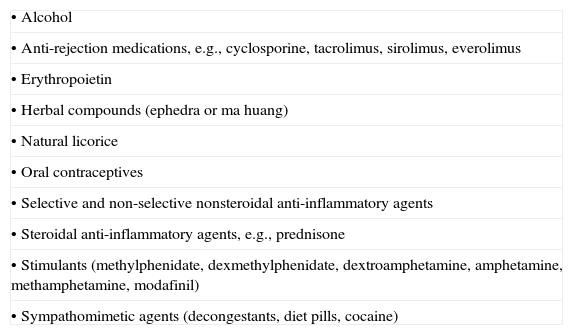
Primary care clinicians can manage most TRH patients. First, primary care clinicians verify whether the regimen is appropriate, patient adherence, and carefully measured office readings are elevated. Second, document BP values out-of-office. Third, for the 50–70% with ‘true’ TRH, identify contributing lifestyle factors and facilitate improved health behaviors. Fourth, minimize prescription and ‘over-the-counter’ medications that raise BP. Fifth, screen for suspected secondary causes of hypertension. Sixth, use efficacious strategies for improving the antihypertensive regimen, e.g., optimizing diuretic therapy, adding an aldosterone antagonist, renin- or hemodynamic-guided therapeutics, and α,β-receptor blockade. This approach should control most patients with ‘true’ TRH. Seventh, for patients remaining uncontrolled, referral to a Clinical Hypertension Specialist is recommended. Primary care clinicians can improve community BP control and outcomes with a systematic approach to managing patients with TRH.
Se desconoce la prevalencia de la hipertensión resistente (HR), definida como una presión arterial (PA) no controlada mediante ≥3 fármacos antihipertensivos administrados en dosis óptimas y que preferiblemente incluyen un diurético, o controlada con ≥4 medicamentos. Los ensayos clínicos sugieren que el 20–30% de los hipertensos presentan HR. Según los datos obtenidos de la encuesta NHANES (National Health and Nutrition Examination Survey) en los EE.UU., la prevalencia de HR aparente entre las personas tratadas y no controladas (PA ≥140/≥90mmHg) aumentó de 15,9% en 1988–1994 a 28,0% en 2005–2008; se denomina HR aparente (HRa) porque la NHANES no aporta datos sobre la dosis empleadas, el cumplimiento, ni los artefactos de medición. Entre el 30 y el 50% de los pacientes con HRa presentan pseudoresistencia, es decir, PA inexacta, no representativa (efecto “consulta médica”), o falta de cumplimiento con la medicación. El Registro Español de MAPA (Monitorización Ambulatoria de la PA) señaló que 3 de cada 8 pacientes con HRa presentan valores altos de PA en consulta pero PA ambulatoria normal.
Los médicos de familia pueden tratar a la mayoría de los pacientes con HR. En primer lugar, deben comprobar que el régimen de tratamiento es apropiado, el paciente cumple con el tratamiento, y confirmar mediante una técnica de medida correcta que la PA en consulta está elevada. En segundo lugar, se documentan los valores de PA fuera de la consulta médica. En tercer lugar, para el 50–70% de pacientes con HR “verdadera” se deben identificar los estilos de vida que contribuyan a la misma y fomentar los cambios que sean necesarios. En cuarto lugar, se deben evitar los medicamentos que eleven la presión arterial. En quinto, se debe explorar si existen posibles causas secundarias de la hipertensión. En sexto lugar, se deben utilizar estrategias eficaces para mejorar el régimen antihipertensivo, por ejemplo, mediante la optimización de la terapia diurética, la adición de un antagonista de la aldosterona, tratamientos basados en valores de renina o hemodinámicos, y el bloqueo de los receptores α y β. Este enfoque debería estabilizar a la mayoría de los pacientes con HR “verdadera”. En séptimo lugar, se recomienda que aquellos pacientes cuya PA siga sin controlarse sean referidos a un especialista en hipertensión. Los médicos de atención primaria pueden mejorar el tratamiento y el control de la hipertensión en la comunidad mediante un enfoque sistemático en el manejo de los pacientes con HR.
Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora