Más de la mitad de los pacientes con infección por virus de inmunodeficiencia humana (VIH) pueden tener compromiso pulmonar en el transcurso de su vida. Este puede ser multicausal y las infecciones oportunistas son las principales, sin embargo, las causas no infecciosas no son menos importantes.
ObjetivoDescribir las características del compromiso pulmonar en pacientes hospitalizados con infección por VIH.
MetodologíaEstudio descriptivo observacional.
ResultadosSe incluyó a 63 pacientes, el 85,7% fueron hombres. La edad promedio fue 40,6±12 años. El 21,4% tuvieron antecedente de promiscuidad sexual y 28,6% fueron hombres con sexo con hombres. Se identificó tabaquismo en 60,3%, alcoholismo en 52,4% y consumo de drogas en 20,6%. El 23,8% tuvo historia de tuberculosis. Al ingreso, el 79,4% tenía sida, el recuento promedio de CD4 fue 138,5 ± 17,7 células/mm3 y el 49,2% tenía CD4 < 100 células/mm3. Las principales comorbilidades fueron: enfermedad neoplásica 20,6%, diarrea crónica 19%, EPOC 6,3% y diabetes mellitus 3,2%. Los principales síntomas al ingreso fueron: respiratorios 66,7%, gastrointestinales 47,6% y neurológicos 34,9%. Los principales oportunistas documentados fueron Mycobacterium spp, H. capsulatum y P. jirovecii. El sarcoma de Kaposi, la enfermedad lifoproliferativa y la EPOC fueron causas de compromiso no infeccioso. Los principales hallazgos radiográficos fueron: infiltrados intersticiales (42,9%), compromiso pleural (23,8%) y lesiones cavitarias (7,9%). El compromiso multilobar fue evidente en el 15,9%. Las principales complicaciones fueron falla respiratoria, disfunción orgánica múltiple y falla renal aguda. El 19% requirió ingreso a UCI y, de estos, el 83,3% necesitó ventilación mecánica. La estancia hospitalaria promedio fue de 18±20 días y la mortalidad del 17,5%.
DiscusiónLas infecciones por oportunistas son las principales causas de compromiso pulmonar y, dentro de estas, las causadas por micobacterias. Puede ocurrir más de una infección oportunista simultáneamente, pero en nuestra población fueron infrecuentes. Las causas no infecciosas también son importantes.
More than a half of patients with HIV infection have pulmonary involvement throughout their lives. Opportunistic infections are the main cause; however, many patients have noninfectious pulmonary involvement.
ObjectiveTo describe the characteristics of pulmonary involvement in inpatients with HIV infection.
MethodsDescriptive observational study.
ResultsA total of 63 patients were included, and 85.7% were men. The average age was 40.6±12 years. Some 21.4% had a history of sexual promiscuity and 28.6% were men who had sex with men. Smoking was found in 60.3%, alcoholism in 52.4% and drug abuse in 20.6%. A tuberculosis history was documented in 23.8% of patients. At admission, 79.4% had AIDS, the mean CD4 count was 138.5±17.7 cells/mm3 and 49.2% had CD4 counts<100 cells/mm3. Major comorbidities included neoplastic disease in 20.6%, chronic diarrhea in 19%, COPD in 6.3% and diabetes in 3.2%. Major opportunistic agents were Mycobacterium spp, H. capsulatum and P. jirovecii. Kaposi's sarcoma, lymphoproliferative disease and COPD were causes of noninfectious pulmonary involvement. The main radiographic findings included interstitial infiltrates in 42.9%, pleural involvement in 23.8%, alveolar infiltrates in 7.9% and cavitary lesions in 7.9%. Multilobar compromise was evident in 15.9% of the patients. The major complications were respiratory failure, multiple organ dysfunction and acute renal failure. Some 19% required care in the ICU and 83.3% of these required mechanical ventilation. The mean stay was 18±20 days and the mortality was 17.5%.
DiscussionOpportunistic infections are the main causes of lung involvement and mycobacterial diseases were most frequent. Mycobacterial diseases can occur simultaneously with an opportunistic infection, but in our series this was infrequent. Non-infectious diseases are important but are less common.
Desde la pandemia de los 80, la infección por el virus de la inmunodeficiencia humana (VIH) se ha convertido en una de las condiciones crónicas que afectan significativamente a la población mundial. Si bien durante los primeros años prevaleció la historia natural de la enfermedad hasta llevar al paciente al estado avanzado de síndrome de inmunodeficiencia adquirida (sida), el desarrollo de las políticas de prevención implementadas a nivel mundial y el advenimiento de la terapia antirretroviral de gran actividad (TARGA) han logrado reducciones importantes en la morbimortalidad, al aumentar la esperanza de vida y, por lo tanto, al aumentar el número de convivientes con VIH, que pueden ser afectados por un sinnúmero de enfermedades agudas o crónicas con manifestaciones localizadas o sistémicas1,2. La prevalencia desde 1999, cuando el pico epidémico de infección era evidente, se ha reducido en un 19%. A finales de 2013, en todo el mundo, alrededor de 35,0 millones vivían con el VIH y 2,1 millones de personas se infectaron en el mismo año2.
Es común que los pacientes comiencen con síntomas respiratorios y compromiso pulmonar, previamente a conocer que están infectados por el VIH3,4. La etiología de este compromiso puede ser infecciosa o no infecciosa, y puede documentarse hasta en el 90% de los pacientes en el trascurso de la vida5,6. Además, hasta en un 15-20% de los casos, el compromiso pulmonar puede ser explicado por 2 o más causas simultáneas. En general son 3 las condiciones que determinan el tipo de compromiso: el estado inmune del paciente determinado por el conteo de CD4, las características sociodemográficas y epidemiológicas, y si el paciente recibe o no TARGA y profilaxis contra oportunistas1,5,7. De los episodios documentados de compromiso pulmonar hasta en un 80-90% las causas son infecciosas; las más frecuentes son la neumonía por Pneumocystis jirovecii, la neumonía bacteriana y las infecciones por micobacterias como Mycobacterium tuberculosis7,8. En el 10-15% las causas del compromiso pulmonar son neoplásicas, especialmente sarcoma de Kaposi y linfoma no Hodgkin y, en una menor proporción, neoplasias no asociadas al VIH/sida. El compromiso pulmonar por otras causas, como enfermedades inflamatorias, enfermedad intersticial e hipertensión pulmonar, es poco frecuente, pero está descrito. La incidencia de neoplasias malignas no definitorias de sida se ha incrementado de 2,5 a 7,5 veces, especialmente el cáncer de pulmón, que es la principal causa de muerte entre las neoplasias no relacionadas con el sida9,10. La mortalidad por compromiso pulmonar puede llegar a ser hasta del 20%.
Al evaluar el compromiso pulmonar en los pacientes con VIH/sida, es importante, además de los síntomas pulmonares, tener presentes los síntomas sistémicos y el compromiso extrapulmonar, con el fin de orientar la etiología. Como es de esperarse, la tos y la disnea serán los síntomas cardinales, pero no existen signos clínicos ni radiológicos patognomónicos de ninguna entidad. Sin embargo, existen algunos hallazgos que podrían orientar hacia un diagnóstico u otro11,12. Los síntomas constitucionales predominan en los pacientes con tuberculosis (TB), histoplasmosis diseminada o linfomas13, los síntomas neurológicos y pulmonares concomitantes pueden ser explicados por toxoplasmosis o criptococosis14, en el paciente con hemoptisis es importante descartar TB, neoplasia o infarto pulmonar13. Es común que estos pacientes puedan tener síntomas importantes y pocos hallazgos en la radiografía (Rx) del tórax: en pacientes con Rx de tórax normal se pueden demostrar lesiones hasta en un 30-40% mediante la tomografía de tórax de alta resolución (TACAR) y, adicionalmente, visualizar hasta en un 82% lesiones no vistas en la Rx1,4,12–16.
Son pocos los estudios en nuestro país que describen las características del compromiso pulmonar en el paciente hospitalizado con infección VIH/sida17,18, y es nuestro objetivo aportar información que nos permita una mejor aproximación diagnóstica y de tratamiento, especialmente, en los pacientes hospitalizados con infección por VIH.
MetodologíaTipo de estudioEstudio observacional retrospectivo descriptivo.
ObjetivoDescribir las características del compromiso pulmonar en pacientes hospitalizados con infección VIH/sida, entre enero del 2007 y diciembre del 2011 en el Hospital Pablo Tobón Uribe (HPTU) de Medellín (Antioquia), centro de enseñanza universitaria y de alta complejidad de atención.
PoblaciónPacientes hospitalizados mayores de 14 años, con infección por VIH/sida y en quienes se documentó compromiso pulmonar por cualquier causa. Se definió compromiso pulmonar como la presencia de síntomas y signos respiratorios como tos, disnea, sibilancias, expectoración o dolor pleurítico, asociados o no con fiebre, y que tuviesen alteraciones manifiestas en la Rx del tórax o en la tomografía computada de tórax (TC) o alteración de los índices de oxigenación.
Otros aspectos metodológicosLas definiciones de infección VIH/sida, infecciones oportunistas y de enfermedades neoplásicas asociadas o no al VIH/sida fueron las establecidas por el Centro para el Control y la Prevención de Enfermedades (CDC) de Estados Unidos.
Para establecer la etiología del compromiso pulmonar, se tuvieron en cuenta hallazgos sumatorios de los estudios realizados: directos y cultivos de esputo, pruebas serológicas en busca de oportunistas, hemocultivos de aerobios, hongos y micobacterias, Rx y tomografía del tórax, lavado broncoalveolar y cepillado por fibrobroncoscopia con estudio protocolizado y estudios de histopatología.
Dado que no es infrecuente que estos pacientes tengan síntomas y la Rx del tórax sea normal o evidencie hallazgos inespecíficos, se recomienda en nuestra institución realizar una TACAR, la cual puede demostrar lesiones hasta en un 30-40% en pacientes con Rx del tórax normal y, adicionalmente, se pueden visualizar hasta en un 82% lesiones no vistas en pacientes con anormalidades radiográficas1,4,12–16. De igual forma, como el compromiso pulmonar en pacientes con infección VIH/sida puede ser multifactorial, se deben realizar todos los esfuerzos para la identificación de la etiología, y esto incluye la realización de fibrobroncoscopia.
En el HPTU los procedimientos para diagnósticos microbiológicos están protocolizados:
- 1.
Las muestras de esputo se procesan para realizar tinciones de Gram, cultivos de aerobios (se siembra por agotamiento en agar sangre, agar chocolate y agar MacConkey), baciloscopia (coloración de Kinyoun), cultivo de micobacterias (siembra en Ogawa y en MGIT), KOH y cultivo de micosis profundas (se siembra en agar Mycosel y agar Saboraoud, se incuban 6 semanas, revisando cada semana si hay crecimiento), además en los últimos años están disponibles pruebas de biología molecular para identificación fenotípica de micobacterias.
- 2.
Los hemocultivos se procesan en el equipo Bactec FX de Becton Dickinson. Los hemocultivos de aerobios se procesan en viales con resina, tanto de pacientes pediátricos como de adultos, y se incuban en el equipo 4 días. Los hemocultivos de hongos se procesan en medio Micolytic y se incuban en el equipo 30 días. Los hemocultivos de micobacterias se procesan en micolytic y se incuban en el equipo 42 días.
- 3.
Para diagnóstico de infecciones fúngicas, los medios de cultivo con los que contamos en el hospital son agar Mycosel, agar Saboraoud y cromo agar para levaduras; podemos realizar identificación y pruebas de sensibilidad para Candida spp. y, adicionalmente, contamos con galactomanan para Aspergillus y aglutinación en látex para Cryptococcus. Los crecimientos de mohos son remitidos a la Corporación de Investigaciones Biológicas (CIB), laboratorio de referencia especializado en Medellín, donde se realiza la identificación y pruebas de sensibilidad. Adicionalmente en la CIB contamos con serología para hongos (inmunodifusión y fijación de complemento) y antígeno urinario para Histoplasma.
- 4.
Los procedimientos de fibrobroncoscopia están estandarizados y protocolizados para su realización, toma de muestras y su procesamiento. En el laboratorio de microbiología, en las muestras de lavado y cepillado se realizan estudios de microbiología (Gram, KOH, tinta china, baciloscopia, auramina-rodamina, cultivos de aerobios, hongos y micobacterias) y pruebas de biología molecular para M. tuberculosis y micobacterias no tuberculosas (MNT), H. capsulatum y citomegalovirus. Adicionalmente, galactoman para Aspergillus en lavado broncoalveolar.
- 5.
En el laboratorio de enfermedad se procesan estudios de histopatología y citología, mediante los procesos de fijación, inclusión, corte y tinciones de hematoxilina y eosina. Adicionalmente, se realizan tinciones diferenciales como Gram, Ziehl Neelsen, plata metenamina, PAS, mucicarmin, tinciones de inmunohistoquímica, y se puede también realizar estudios de biología molecular para hongos y micobacterias.
- 6.
Para el diagnóstico de infecciones por micobacterias se realizan tinciones directas para bacilos ácido-alcohol resistentes como Ziehl-Neelsen, Ziehl-Neelsen modificado y tinción de auramina rodamina. Las siembras de las muestras para el aislamiento microbiológico durante los años 2004-2007 se realizaron en el medio de cultivo sólido Ogawa Kudoh (por duplicado cada muestra) y, a partir del 2008, se realiza la siembra en un tubo de Ogawa Kudoh y otra en un tubo de MGIT: método automatizado BACTEC™ MGIT™, equipo de Becton Dickinson. Para las pruebas de susceptibilidad y de identificación, las muestras se remitieron a los laboratorios de referencia de nuestra ciudad; la CIB o al laboratorio Departamental de Salud Pública. En la CIB las pruebas de sensibilidad hasta el año 2009 se realizaban con el método de proporciones en agar; actualmente las realizan con MGIT. En el Laboratorio Departamental de Salud Pública las pruebas de susceptibilidad las realizan con el método de proporciones múltiples. Para la diferenciación de M. bovis y M. tuberculosis se realizaron pruebas bioquímicas de reducción de nitratos a nitritos, catalasa, pirazinamida y 2 trocarbofeno; luego se remitieron al Instituto Nacional de Salud para su confirmación. Actualmente, para diferenciación de especies se utilizan pruebas de biología molecular. Para identificar MTN se utilizaron los medios de cultivo Lowestein Jensen, capa delgada y, a partir del año 2005, MGIT. Para la identificación de especies se realizaron pruebas bioquímicas y pruebas moleculares. En los últimos años se realizan pruebas de identificación molecular para TB-MDR, mediante la detección de mutaciones del gen rpoB, inhA, katG o la prueba de GenXpert.
Los casos fueron seleccionados de los registros de hospitalización del Departamento de Gestión de la información clínica y de los registros del Laboratorio Clínico y de Microbiología. Las variables fueron extraídas de las historias clínicas y consignadas en formato prediseñado y en una base de datos de Microsoft Office Excel.
Análisis estadísticoLa base de datos se analizó en la Unidad de Epidemiología e Investigación Clínica con el software SPSS 13.0. Las variables cuantitativas se presentan como media o mediana, según la distribución de los datos, y rango intercuartílico. Las variables cualitativas, como frecuencias absolutas y proporciones.
Aspectos bioéticosEl desarrollo de esta investigación cumple con los principios médicos y éticos (respeto por las personas, beneficencia y justicia), siempre protegiendo la privacidad de los sujetos involucrados en este estudio. Su desarrollo estuvo sujeto a la aprobación del Comité de Ética e Investigación del Hospital Pablo Tobón Uribe y de acuerdo con el artículo 11 de la Resolución 008430 de 1993 del Ministerio de Salud y Protección Social. Es una investigación segura y no requiere consentimiento firmado.
ResultadosEntre 2007 y 2011, de 159 pacientes hospitalizados con infección por VIH, el 39,6%, es decir 63 pacientes, tuvieron compromiso pulmonar.
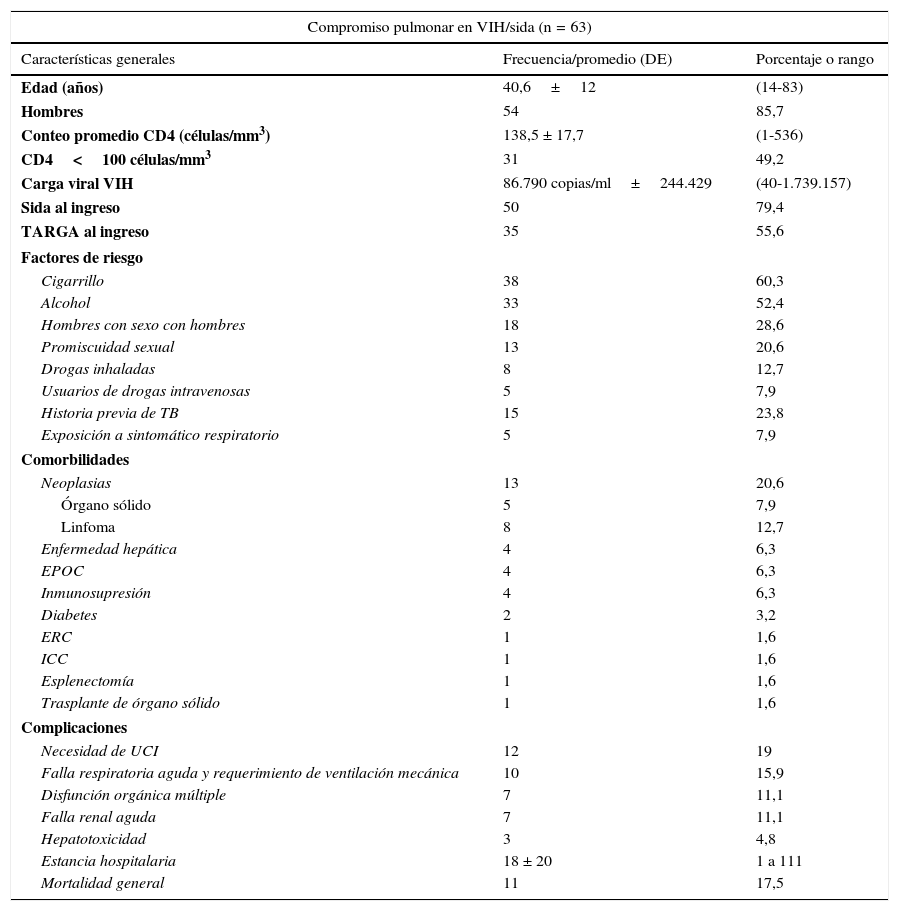
Las características generales se muestran en la tabla 1. La edad promedio fue de 40,6±12 años; el 85,7% fueron hombres. El 21,4% tuvo antecedente de promiscuidad sexual y el 28,6% fueron hombres que practicaban sexo con hombres. Entre los factores que podrían considerarse como factores de riesgo para el compromiso pulmonar y que podrían impactar en el estado inmune se identificó tabaquismo en el 60,4%, alcoholismo en el 52,4% y consumo de drogas en el 20,6%. El 23,8% tuvo historia de TB y el 7,9% contacto con tosedores crónicos o sintomáticos respiratorios. Al ingreso, 79,4% tenían sida. Las enfermedades definitorias más frecuentes fueron TB (31,3%), toxoplasmosis de SNC (18,7%), neumonía por P. jirovecii (12,5%), criptococosis SNC (8,3%) y linfoma no Hodgking (4,1%). El recuento promedio de CD4 fue 138,5 ± 17,7 células/mm3, el 49,2% con CD4 ¿ 100 células/mm3. El recuento promedio de la carga viral fue de 86.790 copias/ml±244.429 (rango 40 a 1.739.157). El 55,6% (35/63) de los pacientes venían recibiendo TARGA; los 2 esquemas más comúnmente utilizados fueron la combinación de un inhibidor no nucleósido de la transcriptasa reversa (INNTR) con 2 inhibidores nucleósidos de la transcriptasa reversa (INTR) y la combinación de un inhibidor de proteasa (IP) con 2 INTR (45,7 y 25,7% respectivamente). El 17,1% (6/35) venían recibiendo tratamiento incompleto de acuerdo con las guías de tratamiento para infección VIH/sida. Los síntomas predominantes al ingreso fueron respiratorios (66,7%), gastrointestinales (47,6%), neurológicos (34,9%), en la piel y en los tejidos blandos (25,4%) y músculo-esqueléticos (22,2%). Sin embargo, la mayoría de los pacientes tuvieron más de un síntoma asociado. Las principales comorbilidades fueron: enfermedad neoplásica (20,6%), diarrea crónica (19%), EPOC (6,3%) y diabetes mellitus (3,2%).
Características generales
| Compromiso pulmonar en VIH/sida (n = 63) | ||
|---|---|---|
| Características generales | Frecuencia/promedio (DE) | Porcentaje o rango |
| Edad (años) | 40,6±12 | (14-83) |
| Hombres | 54 | 85,7 |
| Conteo promedio CD4 (células/mm3) | 138,5 ± 17,7 | (1-536) |
| CD4<100 células/mm3 | 31 | 49,2 |
| Carga viral VIH | 86.790 copias/ml±244.429 | (40-1.739.157) |
| Sida al ingreso | 50 | 79,4 |
| TARGA al ingreso | 35 | 55,6 |
| Factores de riesgo | ||
| Cigarrillo | 38 | 60,3 |
| Alcohol | 33 | 52,4 |
| Hombres con sexo con hombres | 18 | 28,6 |
| Promiscuidad sexual | 13 | 20,6 |
| Drogas inhaladas | 8 | 12,7 |
| Usuarios de drogas intravenosas | 5 | 7,9 |
| Historia previa de TB | 15 | 23,8 |
| Exposición a sintomático respiratorio | 5 | 7,9 |
| Comorbilidades | ||
| Neoplasias | 13 | 20,6 |
| Órgano sólido | 5 | 7,9 |
| Linfoma | 8 | 12,7 |
| Enfermedad hepática | 4 | 6,3 |
| EPOC | 4 | 6,3 |
| Inmunosupresión | 4 | 6,3 |
| Diabetes | 2 | 3,2 |
| ERC | 1 | 1,6 |
| ICC | 1 | 1,6 |
| Esplenectomía | 1 | 1,6 |
| Trasplante de órgano sólido | 1 | 1,6 |
| Complicaciones | ||
| Necesidad de UCI | 12 | 19 |
| Falla respiratoria aguda y requerimiento de ventilación mecánica | 10 | 15,9 |
| Disfunción orgánica múltiple | 7 | 11,1 |
| Falla renal aguda | 7 | 11,1 |
| Hepatotoxicidad | 3 | 4,8 |
| Estancia hospitalaria | 18 ± 20 | 1 a 111 |
| Mortalidad general | 11 | 17,5 |
EPOC: enfermedad pulmonar obstructiva crónica; ERC: enfermedad renal crónica; ICC: insuficiencia cardiaca congestiva; sida: síndrome de inmunodeficiencia adquirida; TARGA: terapia antirretroviral de gran actividad; TB: tuberculosis; UCI: Unidad de Cuidado Intensivo; VIH: virus de la inmunodeficiencia humana.
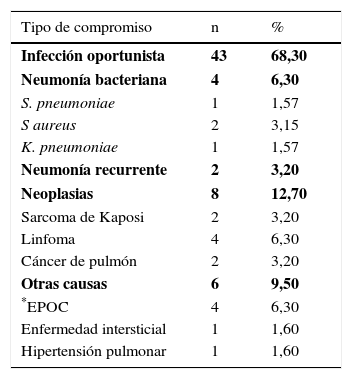
En la tabla 2 se aprecia la etiología del compromiso pulmonar en pacientes hospitalizados con infección VIH/sida. Las principales fueron las infecciones oportunistas seguidas de enfermedades neoplásicas y neumonía bacteriana. Los principales agentes oportunistas documentados fueron M. tuberculosis (38,1%), H. capsulatum (7,9%), P. jirovecii (6,3%) y MNT (6,3%). La infección por más de un oportunista fue documentada en un 3,2% (tabla 3). En los pacientes con coinfección por micobacterias el compromiso pulmonar hacía parte de enfermedad diseminada en el 53,3% de los casos. Las enfermedades neoplásicas, especialmente el sarcoma de Kaposi y la enfermedad linfoproliferativa, fueron las principales causas de compromiso no infeccioso, seguidas de EPOC, enfermedad intersticial e hipertensión pulmonar.
Etiología del compromiso pulmonar
| Tipo de compromiso | n | % |
|---|---|---|
| Infección oportunista | 43 | 68,30 |
| Neumonía bacteriana | 4 | 6,30 |
| S. pneumoniae | 1 | 1,57 |
| S aureus | 2 | 3,15 |
| K. pneumoniae | 1 | 1,57 |
| Neumonía recurrente | 2 | 3,20 |
| Neoplasias | 8 | 12,70 |
| Sarcoma de Kaposi | 2 | 3,20 |
| Linfoma | 4 | 6,30 |
| Cáncer de pulmón | 2 | 3,20 |
| Otras causas | 6 | 9,50 |
| *EPOC | 4 | 6,30 |
| Enfermedad intersticial | 1 | 1,60 |
| Hipertensión pulmonar | 1 | 1,60 |
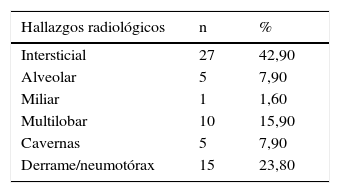
Como era de esperar, las manifestaciones radiográficas fueron diversas, pero los principales hallazgos radiológicos fueron: infiltrados intersticiales (42,9%), compromiso del espacio pleural (23,8%), infiltrados alveolares (7,9%) y lesiones cavitarias en (7,9%). El compromiso multilobar fue evidente en el 15,9% de los casos (tabla 4).
Las principales complicaciones fueron falla respiratoria, disfunción orgánica múltiple, falla renal aguda y hepatotoxicidad (4,8%). El 19% requirió atención en UCI y, de estos, el 83,3% fueron tratados mediante ventilación mecánica invasiva.
La estancia hospitalaria promedio fue 18,6±20,6 días (rango 0 a 111) y la mortalidad fue del 17,5%. El tiempo promedio desde el diagnóstico del compromiso pulmonar hasta la muerte fue de 39,6±35 días.
DiscusiónEl compromiso pulmonar en el paciente con infección por VIH/sida es común y en nuestra serie fue documentado en el 39,6% de los pacientes hospitalizados con dicha infección. Los pacientes con compromiso pulmonar usualmente tienen otras manifestaciones de compromiso sistémico, pero es el compromiso pulmonar el que más se relaciona con la morbimortalidad del paciente, pues el desarrollo de falla respiratoria aguda, intubación orotraqueal, asistencia ventilatoria y estancia en UCI ensombrecen el pronóstico. En nuestra serie los pacientes al ingreso tenían enfermedad avanzada con estadio de sida en cerca del 80% de los casos, con un 50% de los pacientes con recuentos de CD4 < 100 células/mm3 y con cerca del 60% de la población sin TARGA, situaciones que determinan en parte el tipo de compromiso pulmonar evidenciado. El principal compromiso pulmonar fue ocasionado por infecciones oportunistas y, aunque es sabido que pueden coexistir varios oportunistas que generen el compromiso pulmonar, en nuestros pacientes solo fue del 3,2%. Las principales infecciones oportunistas documentadas en nuestra serie fueron las causadas por micobacterias (M. tuberculosis, 38,1% y MNT, 6,3%), seguidas en por H. capsulatum (7,9%) y P. jirovecii (6,3%); hallazgos similares a los descritos por Acevedo et al.15, quienes, en 218 pacientes hospitalizados, documentan infección por M. tuberculosis en 19,2% y neumonía por P. jirovecii en 11,9%. La proporción de coinfección entre micobacterias y VIH/sida en nuestra serie fue del 44,4%, mucho mayor a la descrita por Murcia et al.16,17 quienes documentaron esta asociación en el 34,8% de los casos. La alta proporción de confección VIH/sida y micobacterias es esperable en regiones como la nuestra, donde se han descrito áreas con mayor prevalencia que la población general y a lo que se suma el estado avanzado de la enfermedad y la carencia de TARGA en nuestros pacientes.
Nuestros hallazgos de la etiología del compromiso pulmonar difieren de lo informado por Crothers et al.7, quienes encontraron la neumonía como la infección más prevalente y en el 53% de los pacientes infección por P. jirovecii, con una baja proporción de neoplasias (0,5%) y de hipertensión pulmonar (0,2%). Sin embargo, se asemeja en que el abuso de sustancias psicoactivas, el tabaquismo y la malnutrición pueden predisponer a manifestaciones pulmonares, hallazgos similares a los encontrados en nuestra serie.
La introducción de tratamiento antirretroviral (TARGA) se traduce indiscutiblemente en mejoría del estado inmune, menor morbilidad, reducción de las infecciones oportunistas y, por tanto, en mayor sobrevida de los pacientes. Esto hace que los pacientes experimenten los efectos del envejecimiento, del tabaquismo y de la exposición ambiental, con anomalías estructurales y funcionales que pueden pasar desapercibidas y sin tratamiento por la misma connotación que lleva la infección VIH/sida, generando en muchos casos mayor prevalencia de enfermedades crónicas y aparición de neoplasias no asociadas al VIH5,7,9,15,18–23, situación que también pudimos observar en nuestro estudio donde la enfermedad neoplásica, la EPOC, la enfermedad renal crónica y la diabetes mellitus, entre otras, fueron importantes comorbilidades.
La enfermedad linfoproliferativa y el sarcoma de Kaposi asociados al VIH/sida han disminuido su incidencia debido al cambio en la historia natural de la enfermedad mediada por la introducción de TARGA, y han hecho más prevalente otro tipo de neoplasias no asociadas al VIH/sida8,10–18,22,23.
Las manifestaciones radiográficas del compromiso pulmonar descritas en estos pacientes usualmente suelen ser difusas y con compromiso multilobar con infiltrados reticulares, alveolares o nodulares, que incluyen micronódulos de distribución miliar y posible expresión del compromiso diseminado. Cañas et al.18 describieron los hallazgos en 40 pacientes hospitalizados con VIH y neumonía por P. jiroveci, el 74% tenía un conteo de CD4 menor a 200 células; el hallazgo broncoscópico más frecuente fue traqueobronquitis; en la Rx de tórax se observaron infiltrados intersticiales y alveolares difusos y en la TACAR, el 92,3% de los casos presentaron infiltrados en vidrio esmerilado, hallazgos diferentes a los encontrados en nuestra serie, donde la proporción de P. jirovecii fue baja.
Cuando existe compromiso por micobacterias, usualmente el compromiso pulmonar hace parte de infección diseminada y, si bien M. tuberculosis fue predominante, también pudimos documentar infección por MNT en el 6,3% de los casos y, en estos pacientes, el recuento de CD4 fue menor a 50 células/mm3. Esto hace que en todo paciente con infección por VIH/sida estemos obligados a descartar infección por micobacterias y seamos agresivos en la búsqueda de este tipo de infección. Adicionalmente, la presencia de infección por MNT nos obliga a hacer una búsqueda exhaustiva y a implementar profilaxis cuando los recuentos de CD4 estén por debajo de 50 células/mm3.
Nuestro estudio aporta datos epidemiológicos importantes sobre el compromiso pulmonar en pacientes hospitalizados con infección VIH/sida, sin embargo, por el tipo de estudio no podemos inferir factores de riesgo específicos para mortalidad y pronóstico. Adicionalmente, estos hallazgos se limitan solo a los pacientes hospitalizados, dejando de lado el conocimiento del comportamiento del compromiso pulmonar en pacientes ambulatorios.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran que no tienen conflictos de intereses ni recibieron dinero de ninguna institución. El Hospital Pablo Tobón Uribe ofreció al grupo investigador todo el apoyo logístico necesario para llevar a cabo la recolección de datos, análisis estadístico y elaboración del artículo de investigación.
Expresamos un especial agradecimiento a los integrantes del Grupo de Investigación en Enfermedades Respiratorias e Infecciosas que participaron en algunas de las fases del estudio:
Viviana M. Palacio Castaño, Luz E. Pérez Jaramillo, Humberto Zapata, Melissa Mejía, Natalia Salazar Valderrama, Luisa Naranjo, Luisa Guarín H., Aura María Vélez y María F. Molina.