La prevalencia y mortalidad de la infección VIH/sida sigue siendo alta en Colombia, más aún cuando en nuestro sistema el acceso a los programas y terapia antirretroviral es limitado.
ObjetivoDescribir y analizar las características clínicas, epidemiológicas y sociodemográficas de pacientes hospitalizados con infección por VIH/sida.
MetodologíaEstudio descriptivo retrospectivo.
ResultadosSe incluyeron 159 pacientes, con una edad promedio de 47±13 años, 83% hombres. El 35% tenían antecedentes de promiscuidad sexual, el 27,6% eran homosexuales y el 20% tenían historia de tuberculosis. Al ingreso, un 66% tenía diagnóstico de sida, un 24% recuento de CD4≤200 cél/mm3 y un 62% recibía tratamiento antirretroviral. Los principales síntomas al ingreso fueron gastrointestinales (50,3%), neurológicos (40,9%) y respiratorios (30%). En un 33,3% se documentaron infecciones oportunistas, siendo las principales: tuberculosis (37%), histoplasmosis (17%) y criptococosis (9,7%). En un 16,9% se diagnosticaron neoplasias; las más importantes fueron neoplasias de órgano sólido (6,9%), enfermedad linfoproliferativa (5,6%), enfermedad mieloproliferativa (2,5%) y sarcoma de Kaposi (1,8%). La estancia promedio fue de 12±16 días; un 12,5% requirieron atención en UCI, y de estos, un 65% fueron sometidos a ventilación mecánica. La letalidad fue del 13,8%, y la mortalidad atribuible al VIH/sida, del 77,2%.
ConclusionesLas características de nuestra muestra son similares a las reportadas en otras series; difieren en el tipo de infecciones oportunistas y la alta letalidad y mortalidad atribuible a la infección VIH/sida. Las principales causas de hospitalización son infecciones oportunistas, seguidas de enfermedad neoplásica y quirúrgica. Mycobacterium tuberculosis es la infección oportunista más frecuente.
The prevalence and mortality of HIV/AIDS infection still high in Colombia, due to a lack of access to HIV programmes and the limited coverage of antiretroviral therapy.
ObjectiveTo describe and analyse clinical, epidemiological and socio-demographic features of inpatients with HIV/AIDS infection.
MethodologyDescriptive retrospective study.
ResultsA total of 159 patients were included; the average age was 47±13 years and 83% were men. 35% had a history of sexual promiscuity, 27.6% were men who had sex with men and 20% had a history of tuberculosis. At admission, 66.6% had AIDS, 24% had CD4≤200cells/mm3 and 62% were taking antiretroviral therapy. The most common symptoms at admission were gastrointestinal (50.3%), neurological (40.9%) and respiratory (30%). In 33.3%, opportunistic infections were documented and the most frequent were: tuberculosis (37%), histoplasmosis (17%) and cryptococcosis (9.7%). Some 16.9% of patients had cancer, including 6.91% with a solid organ neoplasm, lymphoproliferative disease (5.6%), myeloproliferative disease (2.5%) and Kaposi's sarcoma (1.8%). The average length of hospitalisation was 12±16 days; some 12.5% required ICU care and 65% required mechanical ventilation. Lethality was 13.8% and attributable mortality to HIV/AIDS infection was 77.2%.
ConclusionsThe characteristics of our population are similar to those described in other studies; however a high lethality and attributable mortality to HIV/AIDS infection were found. The most frequent causes of hospitalisation were opportunistic infections followed by neoplasms. Mycobacterium tuberculosis was the most common opportunistic infection.
El crecimiento global de la epidemia de la infección por el virus de la inmunodeficiencia humana (VIH) parece haberse estabilizado. Desde 1999 la incidencia ha disminuido un 19%, tendencia que refleja el impacto de las medidas de prevención implementadas a nivel mundial. Sin embargo, el número de infecciones nuevas sigue siendo alto, lo que sumado a la reducción significativa en la mortalidad asociada al uso de la terapia antirretroviral de gran actividad (TARGA) lleva a que el número de personas que viven con VIH en el mundo haya aumentado. Para el año 2013 se estimó que había 35 millones de personas conviviendo con la infección, 2,1 millones de personas nuevas la adquirieron y 1,5 millones de personas murieron1.
La tasa de infección por VIH/síndrome de inmunodeficiencia adquirida (sida) oscila entre 0,3 y 7,2%, siendo mayor en los países del África Subsahariana. Para 2013, cerca de 6.000 personas se infectaron por día, de los que 700 fueron<15 años; el 47% fueron mujeres2.
El porcentaje de personas que conviven con el VIH que no reciben TARGA se ha reducido de un 90% en 2006 a un 63% en 20132, pero a pesar de la disminución, los pacientes sin TARGA generan una gran problemática, permitiendo el curso natural de la enfermedad, con deterioro del estado inmune y una mayor susceptibilidad al desarrollo de enfermedades concomitantes. En 2012, 8,6 millones de personas enfermaron por tuberculosis (TB), causando la muerte a 1,3 millones, y se estima que 1,1 millones (13%) de personas que contrajeron TB en 2012 estaban infectados por el VIH3.
En Colombia, según reportes oficiales del Ministerio de Salud y Protección Social, para finales de 2011 se estimó una prevalencia para la infección del VIH de 0,52%, con una población de 129.630 personas infectadas en las edades comprendidas entre 15 y 49 años. Sin embargo, la prevalencia es mucho mayor en poblaciones especiales, como hombres que tienen sexo con hombres (>5%), usuarios de drogas intravenosas (entre 1,9 y 3,8%) y trabajadoras sexuales (entre 1,19 y 4,57%)4.
En el año 2011 se notificaron 7.991 personas con VIH/sida o muerte, de los cuales 5.685 fueron hombres (71,1%). De estos casos, el 97,7% corresponde a transmisión sexual. El grupo poblacional más afectado fue el de 25 a 29 años, con 1.437 personas (17,98%), seguido muy de cerca, con 1.315 registros, por el de las personas entre 30 y 34 años (16,46%). Según el Departamento Administrativo Nacional de Estadística, la tasa de mortalidad por sida en 2011 fue de 4,53/100.000 habitantes (2.088 casos), y la mortalidad según género fue de 7/100.000 en hombres y 2,10/100.000 en mujeres4.
En nuestro medio son pocos los estudios que describen las características epidemiológicas de los pacientes con VIH/sida que requieren hospitalización, así como la incidencia de infecciones oportunistas o enfermedad neoplásica en esta población. Dentro de los estudios realizados en Colombia cabe destacar el de Acevedo et al. en el Hospital La María de Medellín, donde Pneumocystis jiroveci (P. jiroveci) fue la principal infección oportunista y casi el 80% de los pacientes no recibían TARGA5. A diferencia del trabajo realizado en Medellín, Murcia et al. en Bogotá encontraron en una cohorte de 92 pacientes atendidos en consulta que el 8% de los pacientes tenían TB y el 8,6% estaban infectados con micobacterias no tuberculosas (MNT), siendo el complejo Mycobacterium avium (CMA) el más frecuente6. De igual forma, otro estudio realizado en Cali mostró un porcentaje de asociación micobacterias VIH/sida del 34,8%, donde el 6,5% tenían TB y el 27,7% MNT, predominando CMA y Mycobcaterium fortuitum7. También es importante mencionar la descripción de Cañas et al. de pacientes hospitalizados con VIH y neumonía por P. jiroveci, y su relación con el recuento de CD4, hallazgos broncoscópicos y correlación radiográfica y tomográfica8.
En Latinoamérica, el trabajo de Cherlino et al. en Chile describe 236 egresos hospitalarios por enfermedades respiratorias asociadas al VIH. Encuentran que las infecciones oportunistas fueron las principales causas, siendo las más frecuentes la neumonía por P. jiroveci (38%), las infecciones bacterianas (25%) y las infecciones por Mycobacterium spp. (14%). Las enfermedades neoplásicas representaron el 5,1% de las causas de hospitalización, y la principal dentro de estas fue el sarcoma de Kaposi9.
Nuestro trabajo pretende entonces aportar datos a la epidemiología nacional y regional, especialmente de la población con infección VIH/sida que requiere hospitalización con el fin de poder determinar su comportamiento epidemiológico.
MetodologíaTipo de estudioEstudio retrospectivo descriptivo de los pacientes con diagnóstico de VIH/sida hospitalizados en el Hospital Pablo Tobón Uribe (HPTU), Medellín, Antioquia, Colombia, entre los años 2007 y 2011.
PoblaciónPacientes con diagnóstico de VIH/sida hospitalizados por más de 6h en el HPTU entre enero de 2007 y diciembre de 2011, institución de enseñanza universitaria y de alto nivel de complejidad, centro de referencia en el departamento de Antioquia.
Obtención de datosLos pacientes se identificaron de la base de datos del grupo de Infectología y de la oficina de registro de información clínica. Las características demográficas, clínicas y de laboratorio se obtuvieron de la historia clínica. Se determinaron las condiciones sociodemográficas, las características clínicas, las causas de hospitalización, el tipo de infecciones oportunistas y las enfermedades neoplásicas, al igual que los marcadores inmunovirológicos (conteo de linfocitos T CD4 y carga viral).
Se contó con la aprobación del Comité de Investigación y Ética del HPTU para la implementación de esta investigación, que de acuerdo con el artículo 11 de la Resolución 008430 de 1993 del Ministerio de Salud de Colombia, es una investigación sin riesgo, motivo por el cual no requiere consentimiento informado.
Otros aspectos metodológicosLas definiciones de infección VIH/sida, infecciones oportunistas y de enfermedades neoplásicas asociadas al VIH/sida fueron las establecidas por los Centros para el Control y la Prevención de Enfermedades de Estados Unidos.
Letalidad se definió como la proporción de sujetos que mueren por una enfermedad, del total de sujetos afectados o enfermos por dicha afección. Dadas las características del trabajo, para definir la mortalidad atribuible se hizo la revisión de cada caso, determinando en ellos cuál fue la causa de la muerte.
En el HPTU los procedimientos de fibrobroncoscopia están estandarizados y protocolizados tanto para su realización como para la toma de muestras y el procesamiento de las mismas. En el laboratorio de Microbiología, en las muestras de lavado y cepillado se realizan estudios de microbiología (Gram, KOH, tinta china, Ziehl-Neelsen, auramina-rodamina, cultivos de aerobios, hongos y micobacterias) y pruebas de biología molecular para micobacterias tanto TB como MNT, histoplasma y citomegalovirus. En el laboratorio de Patología se procesan estudios de histopatología y citología con tinciones de inmunohistoquímica, Ziehl-Neelsen, plata metanamina, PAS y mucicarmín, y se puede también en muestras de patología realizar estudios de biología molecular.
Para el diagnóstico de infecciones por micobacterias se realizan tinciones directas para bacilos ácido-alcohol resistentes, como Ziehl-Neelsen, Ziehl-Neelsen modificado y tinción de auramina rodamina. Las siembras de las muestras para el aislamiento microbiológico durante los años 2004 a 2007 se realizaron en el medio de cultivo sólido Ogawa-Kudoh (por duplicado cada muestra), y a partir de 2008 se realiza la siembra en un tubo de Ogawa-Kudoh y otra en un tubo de MGIT™, método automatizado BACTEC™ MGIT™, equipo de Becton Dickinson. Para las pruebas de susceptibilidad y de identificación las muestras se remitieron a los laboratorios de referencia de nuestra ciudad: la Corporación de Investigaciones Biológicas y/o el Laboratorio Departamental de Salud Pública. En la primera, las pruebas de sensibilidad hasta el año 2009 se realizaban con el método de proporciones en agar; actualmente las realizan con MGIT™. En el Laboratorio Departamental de Salud Pública las pruebas de susceptibilidad las realizan con el método de proporciones múltiples. Para la diferenciación de Mycobacterium bovis y Mycobacterium tuberculosis (M tuberculosis) se realizaron pruebas bioquímicas de reducción de nitratos a nitritos, catalasa, pirazinamida y 2 trocarbofeno; luego se remitieron al Instituto Nacional de Salud para su confirmación. Actualmente, para diferenciación de especies se utilizan pruebas de biología molecular. Para identificar MNT, se utilizaron los medios de cultivo Lowenstein-Jensen, capa delgada, y a partir del año 2005, MGIT™. Para la identificación de especies se realizaron pruebas bioquímicas y pruebas moleculares. En los últimos 2 años se realizan pruebas de identificación molecular para TB-MDR mediante la detección de mutaciones del gen rpoB, InhA, KatG o la prueba de GenXpert®.
Análisis estadísticoLas variables cuantitativas se expresaron como media y rango intercuartílico (P25-75); las variables cualitativas, como frecuencias absolutas y relativas. Se utilizó el programa SPSS® 13.0.
La conducción de esta serie de casos fue orientada según las recomendaciones de Dekkers et al.10.
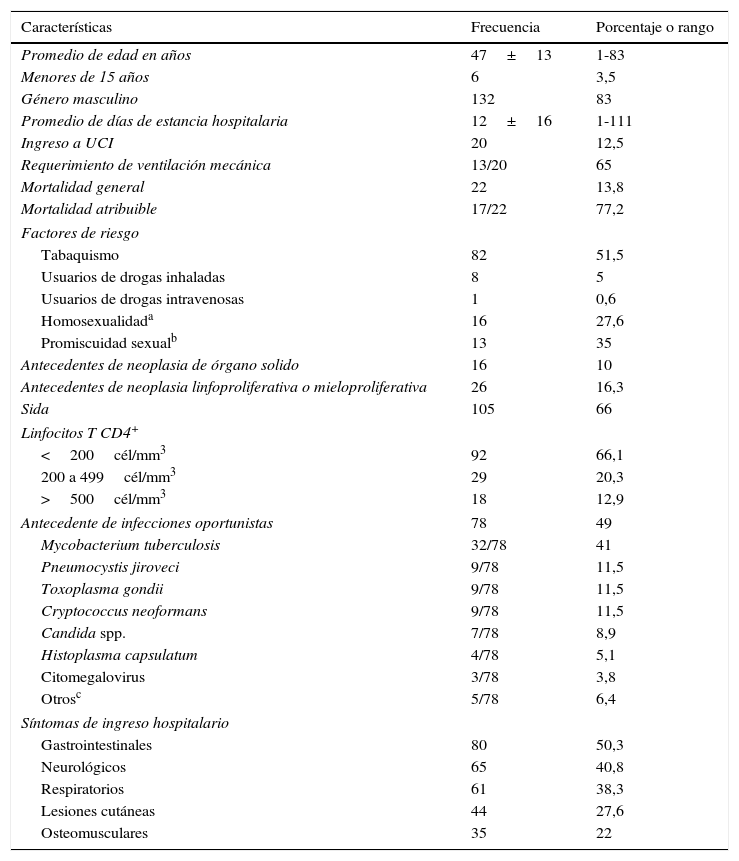
ResultadosEn el HPTU entre enero de 2007 y diciembre de 2011 se hospitalizaron 159 pacientes con diagnóstico de infección por VIH. Las características generales de la población se aprecian en la tabla 1.
Características generales de la población (n=159)
| Características | Frecuencia | Porcentaje o rango |
|---|---|---|
| Promedio de edad en años | 47±13 | 1-83 |
| Menores de 15 años | 6 | 3,5 |
| Género masculino | 132 | 83 |
| Promedio de días de estancia hospitalaria | 12±16 | 1-111 |
| Ingreso a UCI | 20 | 12,5 |
| Requerimiento de ventilación mecánica | 13/20 | 65 |
| Mortalidad general | 22 | 13,8 |
| Mortalidad atribuible | 17/22 | 77,2 |
| Factores de riesgo | ||
| Tabaquismo | 82 | 51,5 |
| Usuarios de drogas inhaladas | 8 | 5 |
| Usuarios de drogas intravenosas | 1 | 0,6 |
| Homosexualidada | 16 | 27,6 |
| Promiscuidad sexualb | 13 | 35 |
| Antecedentes de neoplasia de órgano solido | 16 | 10 |
| Antecedentes de neoplasia linfoproliferativa o mieloproliferativa | 26 | 16,3 |
| Sida | 105 | 66 |
| Linfocitos T CD4+ | ||
| <200cél/mm3 | 92 | 66,1 |
| 200 a 499cél/mm3 | 29 | 20,3 |
| >500cél/mm3 | 18 | 12,9 |
| Antecedente de infecciones oportunistas | 78 | 49 |
| Mycobacterium tuberculosis | 32/78 | 41 |
| Pneumocystis jiroveci | 9/78 | 11,5 |
| Toxoplasma gondii | 9/78 | 11,5 |
| Cryptococcus neoformans | 9/78 | 11,5 |
| Candida spp. | 7/78 | 8,9 |
| Histoplasma capsulatum | 4/78 | 5,1 |
| Citomegalovirus | 3/78 | 3,8 |
| Otrosc | 5/78 | 6,4 |
| Síntomas de ingreso hospitalario | ||
| Gastrointestinales | 80 | 50,3 |
| Neurológicos | 65 | 40,8 |
| Respiratorios | 61 | 38,3 |
| Lesiones cutáneas | 44 | 27,6 |
| Osteomusculares | 35 | 22 |
Sida: síndrome de inmunodeficiencia adquirida; UCI: unidad de cuidados intensivos.
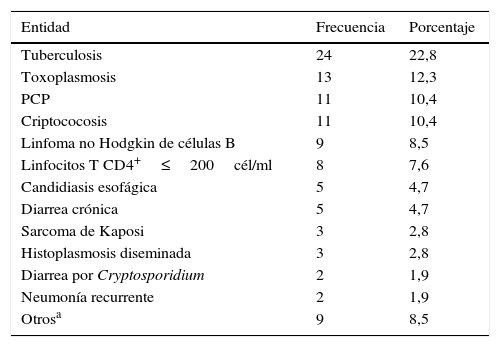
La edad promedio fue de 47±13 años (rango de uno a 83 años); el 83% eran hombres, de los cuales un 27% eran hombres que tenían sexo con hombres y un 35% con historia de promiscuidad sexual. El 20,1% (32/159) tenían antecedente de infección por TB. En el 66,1% (92/139) se documentó un recuento de CD4<200cél/mm3, y en el 23,9% (29/121) una carga viral indetectable. El 11,8% (18/159) tenían historia previa de enfermedades de transmisión sexual, siendo la sífilis la más frecuente. En el momento del ingreso, un 66% (105/159) tenían diagnóstico de sida; las enfermedades definitorias más frecuentes fueron TB, toxoplasmosis de sistema nervioso central, neumonía por P. jiroveci, criptococosis y linfoma no Hodgkin (tabla 2).
Entidades definitorias de sida (n=105)
| Entidad | Frecuencia | Porcentaje |
|---|---|---|
| Tuberculosis | 24 | 22,8 |
| Toxoplasmosis | 13 | 12,3 |
| PCP | 11 | 10,4 |
| Criptococosis | 11 | 10,4 |
| Linfoma no Hodgkin de células B | 9 | 8,5 |
| Linfocitos T CD4+≤200cél/ml | 8 | 7,6 |
| Candidiasis esofágica | 5 | 4,7 |
| Diarrea crónica | 5 | 4,7 |
| Sarcoma de Kaposi | 3 | 2,8 |
| Histoplasmosis diseminada | 3 | 2,8 |
| Diarrea por Cryptosporidium | 2 | 1,9 |
| Neumonía recurrente | 2 | 1,9 |
| Otrosa | 9 | 8,5 |
PCP: neumonía por Pneumocystis jiroveci; Sida: síndrome de inmunodeficiencia adquirida.
El 62,2% (99/159) de los pacientes venían recibiendo TARGA; los 2 esquemas más comúnmente utilizados fueron la combinación de un inhibidor no nucleósido de la transcriptasa reversa (INNTR) con 2 inhibidores nucleósidos de la transcriptasa reversa (INTR) y la combinación de un inhibidor de proteasa con 2 INTR (53,5 y 34%, respectivamente). El 15,1% (15/99) venían recibiendo tratamiento incompleto de acuerdo con las últimas guías de tratamiento para infección VIH/sida.
Las manifestaciones más frecuentes al ingreso fueron los síntomas gastrointestinales en un 50,3% (80/159), seguidos por los síntomas neurológicos en el 40,9% (65/159) y respiratorios en el 38,3% (61/159). Los hallazgos anormales más frecuentes en el examen de ingreso fueron linfadenopatías (37,1%; 59/159), compromiso pulmonar (20,1%; 32/159) y signos de focalización neurológica (8,1%; 13/159).
Al 55,9% (89/159) de los pacientes se les realizó radiografía de tórax al ingreso; de estos, el 31% presentaban infiltrados pulmonares, principalmente nodulares y alveolares. Al 44% (70/159) de los pacientes se les realizó tomografía axial computarizada de alta resolución de tórax, encontrando infiltrados pulmonares intersticiales, nodulares y vidrio esmerilado en el 40% (28/70), y lesiones cavitarias en el 7,1% (5/70).
De los pacientes que se presentaron con síntomas neurológicos, en un 38,4% (25/65) se encontró estudio imagenológico del sistema nervioso central (tomografía o resonancia magnética), y de estos, un 32% (8/25) presentaban lesiones en anillo indicativas de toxoplasmosis cerebral. En el estudio del líquido cefalorraquídeo, realizado a los pacientes con síntomas neurológicos, se aisló Cryptococcus neoformans (C. neoformans) en un 7,6% (5/65) de los pacientes.
De los pacientes con compromiso pulmonar evidenciado por sintomatología e imágenes, a 67 se les realizó fibrobroncoscopia con lavado broncoalveolar y se obtuvo diagnóstico etiológico en 34,3% (23/67); los aislamientos más frecuentes en estos pacientes fueron M. tuberculosis en un 20,8% (14/67 muestras), Histoplasma capsulatum en un 7,4% (5/67), P. jiroveci en un 4,4% (3/67), C. neoformans en un 2,9% (2/67) y Aspergillus spp. En un 1,4% (1/67).
De los pacientes en que se sospechó infección oportunista diseminada, se les realizaron hemocultivos al 59,7% (95/159) y fueron positivos para Histoplasma capsulatum un 8,1% (8/95), para M. tuberculosis un 7,3% (7/95) y para CMA un 2,1% (2/95).
En el 50,3% (80/159) de los pacientes que ingresaron por síntomas gastrointestinales se identificó, mediante estudios realizados de directos y cultivos de materia fecal más colonoscopia: M. tuberculosis en un 7,5% (6/80), C. neoformans en un 2,5% (2/89), Cryptosporidium parvum en un 2,5% (2/80) y citomegalovirus en un 1,2% (1/80). En los otros casos no se documentó etiología.
Los pacientes con linfadenopatías identificadas fueron el 37,1% (59/159); a todos se les realizó biopsia ganglionar con estudios microbiológicos (directos y cultivos) y estudios de histopatología con tinciones especiales y se identificó: M. tuberculosis en un 8,4% (5/59), Histoplasma capsulatum en un 3,3% (2/59), C. neoformans en un 1,7% (1/59), Streptococcus pneumoniae y Staphylococcus epidermidis en un 3,3%, respectivamente, estos 2 últimos considerados como contaminación.
El 12,5% (20/159) de los pacientes requirieron ingreso a la Unidad de Cuidados Intensivos (UCI), y el 65% (13/20) de los que ingresaron a UCI lo hicieron por falla ventilatoria y requirieron ventilación mecánica. A todos los pacientes en UCI se les realizó fibrobroncoscopia más lavado broncoalveolar, y se identificaron los siguientes microorganismos: M. tuberculosis en 4 y P. jiroveci en uno. La letalidad en este grupo de pacientes fue del 75% (15/20).
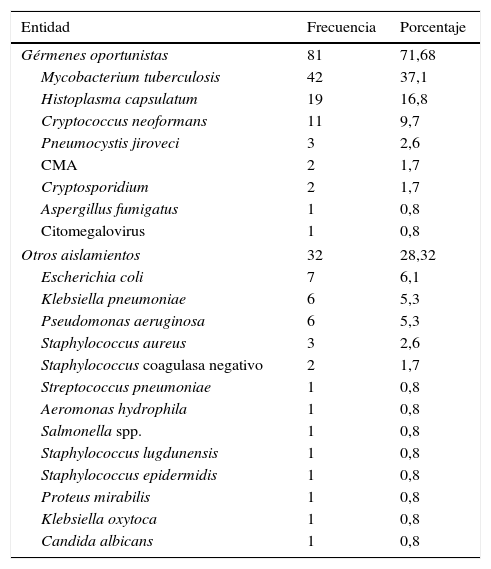
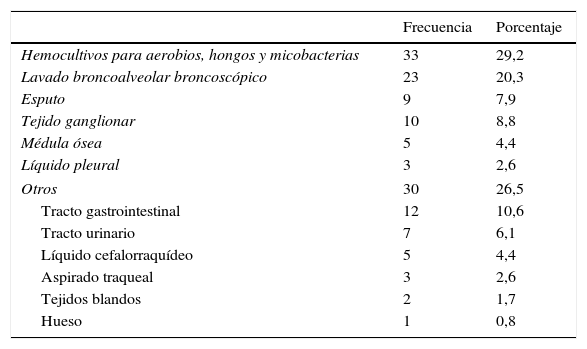
Durante la hospitalización se documentaron en total 113 aislamientos microbiológicos; el 71,68% (81/113) correspondieron a gérmenes oportunistas, siendo los más frecuentes M. tuberculosis, Histoplasma capsulatum y C. neoformans. En el 28,3% (32/113) las infecciones fueron ocasionadas por bacterias usuales, como Escherichia coli, Klebsiella pneumoniae y Pseudomonas aeruginosa, entre otras (tabla 3). Las principales muestras para la identificación microbiológica fueron obtenidas por hemocultivos, lavado broncoalveolar broncoscópico, esputo y tejido ganglionar (tabla 4).
Aislamientos microbiológicos (n=113)
| Entidad | Frecuencia | Porcentaje |
|---|---|---|
| Gérmenes oportunistas | 81 | 71,68 |
| Mycobacterium tuberculosis | 42 | 37,1 |
| Histoplasma capsulatum | 19 | 16,8 |
| Cryptococcus neoformans | 11 | 9,7 |
| Pneumocystis jiroveci | 3 | 2,6 |
| CMA | 2 | 1,7 |
| Cryptosporidium | 2 | 1,7 |
| Aspergillus fumigatus | 1 | 0,8 |
| Citomegalovirus | 1 | 0,8 |
| Otros aislamientos | 32 | 28,32 |
| Escherichia coli | 7 | 6,1 |
| Klebsiella pneumoniae | 6 | 5,3 |
| Pseudomonas aeruginosa | 6 | 5,3 |
| Staphylococcus aureus | 3 | 2,6 |
| Staphylococcus coagulasa negativo | 2 | 1,7 |
| Streptococcus pneumoniae | 1 | 0,8 |
| Aeromonas hydrophila | 1 | 0,8 |
| Salmonella spp. | 1 | 0,8 |
| Staphylococcus lugdunensis | 1 | 0,8 |
| Staphylococcus epidermidis | 1 | 0,8 |
| Proteus mirabilis | 1 | 0,8 |
| Klebsiella oxytoca | 1 | 0,8 |
| Candida albicans | 1 | 0,8 |
CMA: complejo Mycobacterium avium.
Tipo de muestras para aislamiento microbiológico (n=113)
| Frecuencia | Porcentaje | |
|---|---|---|
| Hemocultivos para aerobios, hongos y micobacterias | 33 | 29,2 |
| Lavado broncoalveolar broncoscópico | 23 | 20,3 |
| Esputo | 9 | 7,9 |
| Tejido ganglionar | 10 | 8,8 |
| Médula ósea | 5 | 4,4 |
| Líquido pleural | 3 | 2,6 |
| Otros | 30 | 26,5 |
| Tracto gastrointestinal | 12 | 10,6 |
| Tracto urinario | 7 | 6,1 |
| Líquido cefalorraquídeo | 5 | 4,4 |
| Aspirado traqueal | 3 | 2,6 |
| Tejidos blandos | 2 | 1,7 |
| Hueso | 1 | 0,8 |
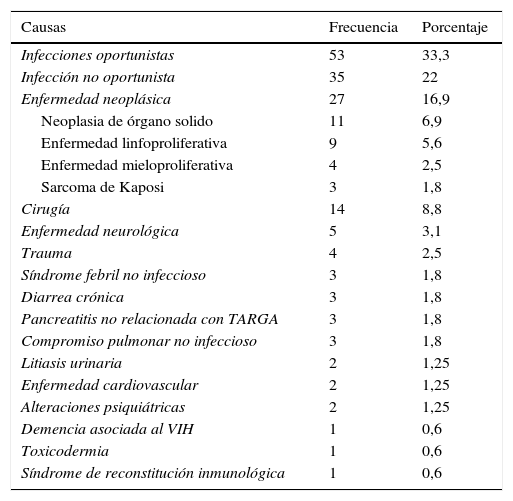
En el momento del egreso hospitalario las causas más frecuentes de hospitalización fueron: infecciones por gérmenes oportunistas (33,3%; 53/159), infecciones bacterianas no oportunistas (22%; 35/159) y enfermedad neoplásica (16,9%; 27/159). Las neoplasias más importantes fueron neoplasias de órgano sólido (6,9%), enfermedad linfoproliferativa (5,6%), enfermedad mieloproliferativa (2,5%) y sarcoma de Kaposi (1,8%) (tabla 5).
Clasificación de las causas de hospitalización (n=159)
| Causas | Frecuencia | Porcentaje |
|---|---|---|
| Infecciones oportunistas | 53 | 33,3 |
| Infección no oportunista | 35 | 22 |
| Enfermedad neoplásica | 27 | 16,9 |
| Neoplasia de órgano solido | 11 | 6,9 |
| Enfermedad linfoproliferativa | 9 | 5,6 |
| Enfermedad mieloproliferativa | 4 | 2,5 |
| Sarcoma de Kaposi | 3 | 1,8 |
| Cirugía | 14 | 8,8 |
| Enfermedad neurológica | 5 | 3,1 |
| Trauma | 4 | 2,5 |
| Síndrome febril no infeccioso | 3 | 1,8 |
| Diarrea crónica | 3 | 1,8 |
| Pancreatitis no relacionada con TARGA | 3 | 1,8 |
| Compromiso pulmonar no infeccioso | 3 | 1,8 |
| Litiasis urinaria | 2 | 1,25 |
| Enfermedad cardiovascular | 2 | 1,25 |
| Alteraciones psiquiátricas | 2 | 1,25 |
| Demencia asociada al VIH | 1 | 0,6 |
| Toxicodermia | 1 | 0,6 |
| Síndrome de reconstitución inmunológica | 1 | 0,6 |
TARGA: terapia antirretroviral de gran actividad; VIH: virus de la inmunodeficiencia humana.
La estancia hospitalaria promedio fue de 12±16 días (rango de uno a 111 días); un 12,5% (20/159) de los pacientes requirieron atención en UCI. La letalidad fue del 13,8% (22/159) y la muerte atribuible a la infección por VIH del 77,2% (17/22). En el momento del alta hospitalaria el 70,8% (97/137) de los pacientes tenía ya instaurado TARGA. Los esquemas más utilizados fueron la combinación de un INNTR con 2 INTR (34%; 33/97) y la combinación de un inhibidor de proteasa con 2 INTR (19,5%; 19/97). De los pacientes tratados, el 5% recibió un esquema incompleto. Al alta, el 43,7% (60/137) de los pacientes egresaron con profilaxis con trimetoprima sulfametoxazol.
DiscusiónSon pocos los estudios que describen las características del paciente hospitalizado con infección por VIH en nuestro país. En nuestra serie encontramos solo 6 casos de VIH en pacientes menores de 15 años, lo cual está en relación con la baja incidencia de VIH en niños en países de América Central y del Sur reportada recientemente1. Encontramos una distribución por sexo y por grupos de edad similar a la reportada en otros países de Latinoamérica9,11, con una relación hombre:mujer de 5:1. En nuestro estudio, la principal entidad definitoria de sida fue la TB, a diferencia de lo reportado en estudios observacionales de Estados Unidos, donde las condiciones definitorias más frecuentes han sido la neumonía por P. jiroveci y la candidiasis esofágica12,13, lo cual puede explicarse por la alta prevalencia de TB en nuestro medio. Sin embargo, en el estudio de Acevedo et al. realizado en el Hospital La María de Medellín, donde se incluyeron 218 pacientes hospitalizados, la incidencia de P. jiroveci fue del 11,9% y fue la enfermedad definitoria de sida en un 19,2%. En este estudio, el 15,2% era desconocedor de su condición de infectado por VIH, el 92,3% no recibía profilaxis contra P. jiroveci y el 76,9% no recibía TARGA. Además de neumonía por P. jiroveci, las principales infecciones oportunistas documentadas fueron candidiasis orofaríngea en un 69,2%, TB pulmonar en un 19,2% y herpes genital en un 7,6%. Otras condiciones que generaron hospitalización en estos pacientes fueron síndrome de desgaste (15,2%), diarrea crónica (15,2%) y, dentro de la enfermedad neoplásica, el sarcoma de Kaposi fue la principal, con un 3,8% de los casos5.
Está bien definida la correlación que tiene la presentación de infecciones oportunistas, especialmente la infección por M. tuberculosis, con el conteo de linfocitos T CD4 y su correlación clínica y radiológica14–17. En nuestro estudio, M. tuberculosis fue la principal infección oportunista y entidad definitoria de sida y fue la principal etiología del compromiso pulmonar.
Si bien los síntomas respiratorios fueron el tercer motivo de ingreso a nuestra institución, en el paciente con infección por VIH/sida el pulmón sigue siendo el sitio más frecuente de afección, ya sea por infección oportunista, por infección bacteriana usual o por enfermedad neoplásica, similar a lo descrito por otros estudios9,11,18–20, lo que supone para el clínico que enfrenta al paciente un reto diagnóstico. El principal compromiso evidenciado por imágenes en nuestro estudio fue de infiltrados nodulares y reticulares, algunos de ocupación alveolar y en pocos casos lesiones cavitarias. La fibrobroncoscopia juega un papel fundamental en el diagnóstico.
En el estudio realizado por Cañas et al., en 40 pacientes hospitalizados con VIH y neumonía por P. jiroveci, el 74% tenía un conteo de CD4 menor a 200cél/mm3, el hallazgo broncoscópico más frecuente fue traqueobronquitis y en la radiografía de tórax se observaron infiltrados intersticiales y alveolares difusos. La tomografía axial computarizada de alta resolución de tórax mostró en un 92,3% de los casos infiltrados en vidrio esmerilado8, hallazgos similares a los de nuestros pacientes.
En los pacientes con TARGA la tasa de infecciones oportunistas ha disminuido; sin embargo, la presencia de recuentos de CD4 bajos y carga viral no suprimida en estos pacientes está en relación con falla inmunovirológica y,por tanto, asociada con enfermedades oportunistas21,22. El 81% de los pacientes con infecciones oportunistas en nuestro estudio tuvieron un recuento de CD4≤200cél/mm3 y solo un 7% tenían carga viral indetectable. Los 2 casos documentados de infección por CMA en sangre se presentaron en pacientes con recuento de CD4<50cél/mm3 (CD4 de 32 y 45, respectivamente), que corresponde a lo reportado en la literatura mundial, y ninguno de estos pacientes estaba recibiendo profilaxis para MNT con macrólido según las recomendaciones de estudios realizados y guías para la prevención y el tratamiento de infecciones oportunistas en VIH22–25.
En nuestro estudio fueron pocos los casos identificados como síndrome de reconstitución inmune, y posiblemente esté relacionado con las características del estudio realizado.
La letalidad intrahospitalaria observada en nuestra serie fue mayor a la reportada previamente en la literatura (14 vs. 7%, respectivamente) y a la reportada en pacientes ambulatorios4,5,9,16–18, lo cual podría estar en relación con el estado de inmunosupresión más avanzado en nuestros pacientes hospitalizados (bajos recuentos de CD4 y carga viral elevada), la baja cobertura TARGA a nivel ambulatorio y la demora en el acceso a los servicios de salud, aunque esto no es posible afirmarlo debido al diseño de nuestro estudio.
En nuestro estudio, de forma similar a lo descrito por otros, las infecciones bacterianas no oportunistas son la segunda causa de hospitalización, con un 22%, y le siguen en orden de frecuencia las enfermedades neoplásicas, con el 16,9%5,9,12,18,25. A diferencia de otros autores, en nuestro estudio las más importantes neoplasias fueron las de órgano sólido (6,9%), seguidas de enfermedad linfoproliferativa (5,6%), enfermedad mieloproliferativa (2,5%) y sarcoma de Kaposi (1,8%).
De forma similar a las recomendaciones emitidas por las guías de terapia antirretroviral, en nuestro estudio los 2 esquemas más comúnmente utilizados fueron la combinación de un INNTR con 2 INTR y la combinación de un inhibidor de proteasa con 2 INNTR (53,5 y 34%, respectivamente); un 15,15% (15/99) venían recibiendo tratamiento incompleto de acuerdo con las guías de tratamiento21,22.
Por las características de nuestro estudio, hay mucha información no susceptible de recuperarse, lo que limita también el análisis de la misma; sin embargo, conocer el comportamiento epidemiológico local y regional es importante para poder así aportar conocimiento epidemiológico y también poder adaptar las guías de profilaxis de acuerdo con nuestras necesidades, como lo han planteado diferentes países en el mundo9,15–17.
Los hallazgos documentados en nuestra población no son extrapolables a los pacientes con infección VIH/sida en manejo ambulatorio.
La falta de estudios sobre el perfil de los pacientes con VIH/sida en Colombia hace difícil la implementación de estrategias clínicas y programas para prevenir sus consecuencias y disminuir la morbimortalidad asociada a esta enfermedad. Nuestra población comparte muchas de las características reportadas en otros países; es llamativo el hallazgo de una mayor letalidad en nuestros pacientes y se requieren más estudios para aclarar este punto. Nuestro estudio aporta información válida sobre las principales causas de hospitalización y el tipo de infecciones oportunistas que afectan a esta población, y además pone de manifiesto que la búsqueda exhaustiva de infecciones oportunistas y neoplasias es básica en el estudio de los pacientes infectados por el VIH.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónLos investigadores no recibieron dinero de ninguna institución; el Hospital Pablo Tobón Uribe ofreció al grupo investigador todo el apoyo logístico necesario para llevar a cabo la recogida de datos y la elaboración del artículo de investigación.
Conflicto de interesesLos autores declaran que no tienen conflictos de intereses.
A los integrantes del Grupo de Investigación en Enfermedades Respiratorias e Infecciosas (GIERI), por su participación en alguna de las fases del proyecto: Natalia Salazar Valderrama, María C. Montufar Pantoja, Luz E. Pérez Jaramillo, María A. Monsalve, Humberto Zapata, Melissa Mejía, Luisa Guarín.