Establecer los factores de riesgo clínicos relacionados con infecciones asociadas a la atención en salud (IAAS) por bacterias multirresistentes (GMR) en una institución clínica de Medellín, entre los años 2011 y 2014.
Materiales y métodosEstudio de casos y controles, retrospectivo, con 200 pacientes: 150 controles (IAAS por bacterias sensibles) y 50 casos (IAAS por GMR). La información se obtuvo de los registros del sistema de vigilancia epidemiológica, el laboratorio y las historias clínicas.
ResultadosLas infecciones de sitio operatorio y la infección urinaria fueron las más frecuentes; los microorganismos con mayor resistencias fueron Pseudomonas aeruginosa, seguida por Staphylococcus aureus y enterobacterias (Escherichia coli, Klebsiella pneumoniae). Los factores de riesgo asociados a la infección por bacterias multirresistentes, fueron la estancia hospitalaria ≥ 6 días (OR: 3; IC 95%: 1,1-7,9), uso previo de bectalactámicos (OR: 22,5; IC 95%: 2,9-171,7) y uso de ventilador mecánico ≥5 días (OR: 4,5; IC 95%: 1,8-11,4).
DiscusiónLos factores de riesgo encontrados son similares a los de la literatura internacional, excepto la edad, que no mostró diferencia entre los grupos. El estudio permitió identificar los factores de riesgo para las principales IAAS en general y no discriminadas por tipo de infección o germen; además, facilitará la elaboración de protocolos institucionales enfocados al uso racional de antibióticos y manejo de dispositivos médicos, entre otros.
To establish the clinical factors associated with healthcare-acquired infections (HAI) for multidrug resistance in patients hospitalised at a private clinic in the city of Medellín, between 2011 and 2014.
MethodsWe conducted a case control study, including 200 patients: 50 cases (HAI by MDRO), and 150 controls (HAI by susceptible bacteria). The information was obtained from records provided by the surveillance system, the institution's clinical laboratory and the patients’ medical records.
ResultsSurgical site infections and urinary tract infection were the most frequent, microorganisms with more resistance were Pseudomonas aeruginosa, followed by Staphylococcus aureus and enterobacterias (Escherichia coli, Klebsiella pneumoniae). The risk factors associated with infection by multidrug-resistant bacteria were: Hospital stay>6 days (ORa: 3, 95% CI: 1.1 - 7.9), the use of bectalactamic antibiotics (ORa: 22.5; 95% CI: 2.9–171.7) and connected mechanical ventilation>5 days (ORa: 4.5; 95% CI: 1.8–11.4).
DiscussionThe risk factors were similar to those in the international literature, except for age, in which no difference was found between groups. The study identified risk factors for major infections associated with healthcare in general and did not discriminate by type of infection or a specific germ. In addition, our results may help institutions to develop protocols based on rational use of antibiotics, management of medical devices and more.
Las infecciones asociadas a la atención en salud (IAAS) se adquieren en instituciones tanto hospitalarias como ambulatorias, son el evento adverso más frecuente, representan altos costos para las entidades de salud e impactan en las condiciones de vida individual y familiar. Representan más del 90% de las infecciones, entre estas la neumonías e infecciones del torrente sanguíneo asociadas a catéter, se les atribuye el 60% de la mortalidad por IAAS, solo en los EE. UU. representan la octava causa de muerte1.
La Organización Mundial de Salud (OMS), en su informe sobre carga de la enfermedad por IAAS, reporta una prevalencia de entre 5,7 y 19,1% en los hospitales de mediana y alta complejidad1.
En Latinoamérica, con respecto a las infecciones por bacterias resistentes, la resistencia antimicrobiana es generalizada y es una limitación para el tratamiento adecuado de pacientes infectados tanto en área hospitalaria como en la comunidad. Las altas tasas de resistencia a los antibióticos reportadas en las IAAS son una creciente amenaza, incluyendo Staphylococcus aureus meticilino resistente (SAMR), Enterobacteriaceae productoras de β-lactamasas de espectro extendido (BLEE), Pseudomonas aeruginosa (P. aeruginosa) y Acinetobacter baumannii (A. baumannii) resistente a carbapenemas. Según el estudio SENTRY (Antimicrobial Surveillance Program), América Latina presentó niveles de resistencia antimicrobiana más altos que otras regiones evaluadas como Estados Unidos de América y Europa2,3.
En Suramérica, se reporta mayor prevalencia de productora de Klebsiella pneumoniae BLEE entre 45,4 y 51,9% y por Escherichia coli (E. coli) entre 8,5 y 18,1%4. La mortalidad por SAMR es 2,5 veces mayor que por Staphylococcus aureus meticilino sensible (SAMS)5.
En Medellín, el estudio de tendencias de la resistencia antibiótica, realizado por el grupo GERMEN, revela entre las bacterias más aisladas E. coli, tanto en salas de hospitalización (29,8% de todos los aislamientos) como en unidades de cuidados intensivos (UCI) (15,3%), seguido de Staphylococcus aureus (S. aureus) (12,8%), Klebsiella pneumoniae (K. pneumoniae) (9,0%) y P. aeruginosa (5,7%)6.
Entre los factores relacionados con infecciones por bacterias multirresistentes, se reportan la hospitalización prolongada, enfermedades crónicas, intervenciones quirúrgicas, internación en UCI, inserción de dispositivos invasivos, incumplimiento de las normas de aislamiento y de las medidas de bioseguridad, y el uso inadecuado de antibióticos7,8.
El presente estudio tiene como objetivo establecer los factores de riesgo clínicos relacionados con IAAS por bacterias multirresistentes en una institución clínica de Medellín, entre los años 2011 y 2014.
Materiales y métodosSe realizó un estudio de casos y controles independientes. La población de referencia fue tomada de los pacientes adultos hospitalizados en una clínica de alto nivel de complejidad de la ciudad de Medellín, durante el periodo comprendido entre 2011 y junio de 2014.
Se calculó la muestra en el programa Epidat 3.1, se tomó a 50 pacientes con IAAS por bacterias resistentes, correspondientes al total de casos de la institución, y a 150 controles por muestreo estratificado (pacientes con IAAS por bacterias sensibles). Se incluyó a los pacientes diagnosticados con IAAS que cumplían con los criterios de clasificación internacionales del Centers for Disease Control and Prevention (CDC). Las infecciones elegidas fueron infección de sitio operatorio, neumonía asociada a ventilador mecánico, infección urinaria asociada a catéter e infección del torrente sanguíneo asociada a catéter.
Los datos fueron tomados de los registros del Comité de Vigilancia Epidemiológica, del laboratorio y de las historias clínicas. Se definió como microorganismos multirresistentes aquellos resistentes a 2 o más clases de agentes antimicrobianos9. Entre las bacterias estudiadas están: BLEE bacterias de espectro extendido resistentes a cefalosporinas de tercera generación: ceftazidima, cefotaxima, ceftriaxona y monobactamas (aztreonam). La confirmación fenotípica de posibles aislamientos productores de BLEE de K. pneumoniae y E. coli se hizo con cefotaxima y ceftazidima, solo y en combinación con ácido clavulánico. Se utilizaron para el control de calidad los equipos de laboratorio K. pneumoniae ATCC 700603 y E. coli ATCC 25922, de acuerdo con los criterios del CDC y los estándares del Clinical and Laboratory Standards Institute (CLSI) 201110. Las otras bacterias incluidas en el estudio fueron S. aureus resistente a oxacilina, enterobacterias productoras de carbapenemas y P. aeruginosa, resistente a 3 clases diferentes de antibióticos9,11–13. No se encontraron aislamientos de A. baumannii ni de enterobacterias productoras de carbapenemas.
El análisis de la información se realizó en el programa SPSS® versión 21, en el que se efectuaron los análisis univariado y bivariado. La medida de asociación utilizada fue la razón de disparidad (OR), con intervalos de confianza de 95% y el respectivo valor de p. El análisis multivariado se realizó mediante un modelo de regresión logística por el método Forward RV. Se expresó la relación entre los eventos y el desenlace con los OR ajustados y sus intervalos de confianza. Según la resolución 008430 del Ministerio de Salud de Colombia, el estudio es de mínimo riesgo, además fue avalada por el Comité de Ética universitario y clínico.
ResultadosRespectos a las variables demográficas, el mayor número de infecciones se presentó en los >65 años, 42% en los casos y 38% en los controles.
El tipo de infección más frecuente en ambos grupos fue la de sitio operatorio (58%), seguido de la infección urinaria (21%). Los microorganismos aislados difieren entre los 2 grupos, siendo más frecuente la infección por P. aeruginosa (42%) en los casos y por E. coli (36,7%) en los controles. La mayor resistencia se observa para antibióticos del grupo de betalactámicos (30,5%) y quinolonas (ver tabla 1).
Microbiología de bacterias multirresistente estratificada por infecciones asociadas a la atención en salud
| Microorganismo multirresistente n=50 | ISTU-AC n = 8 (%) | NAV n=10 (%) | ITS-AC n = 5 (%) | ISO n = 27 (%) |
|---|---|---|---|---|
| Escherichia coli productora de BLEE (18%) | 8 | 0 | 0 | 10 |
| Klebsiella pneumoniae productora de BLEE (10%) | 0 | 2 | 0 | 8 |
| Staphylococcus aureus meticilino resistente (22%) | 0 | 2 | 4 | 16 |
| Pseudomonas aeruginosa multirresistente (42%) | 6 | 14 | 6 | 16 |
| Enterobacteriaceae productoras de BLEE, diferente a Escherichia coli y Klebsiella pneumoniae (8%) | 2 | 2 | 0 | 4 |
BLEE: β-lactamasas de espectro extendido; ISO: infección de sitio operatorio; ISTU-AC: infección urinaria asociada a catéter: NAV: neumonía asociada a ventilador; ITS:-AC: infección del torrente sanguíneo asociada a catéter; ITU-AC: infección urinaria asociada a catéter.
Del total de las infecciones el 59,5% se presentó en el servicio de hospitalización. Respecto a los casos, el 48% de las infecciones se presentaron en hospitalización y el 44% en UCI. Según la condición de egreso, el 28% de los pacientes con infecciones multirresistentes fallecieron y de los controles, solo el 6%.
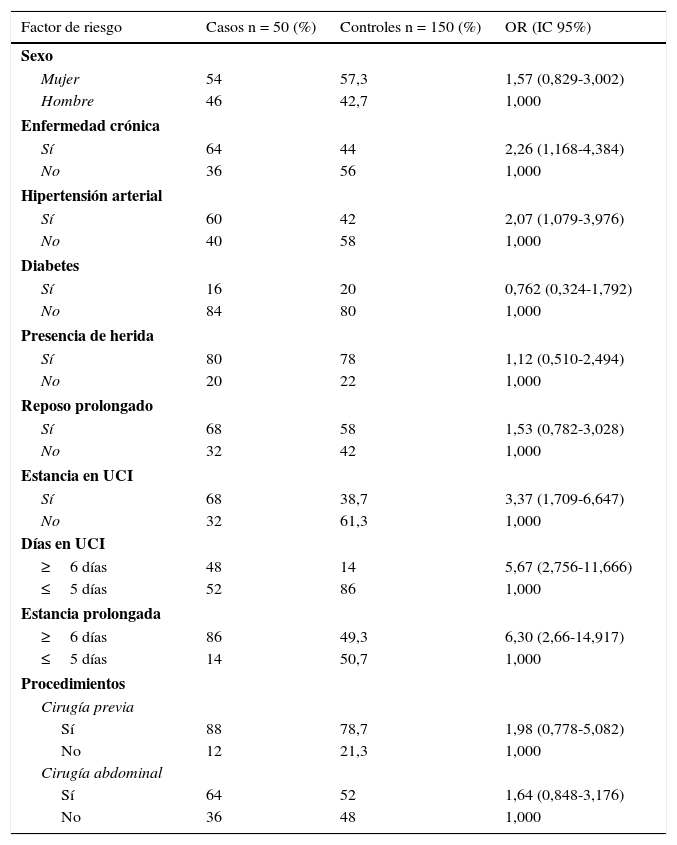
Entre los factores asociados, los pacientes con enfermedades crónicas presentaron 2,2 veces más riesgo para la presencia de infecciones resistentes. Las personas diagnosticadas con hipertensión arterial tenían 2 veces más riesgo. No se encontró asociación con las variables intervención quirúrgica durante los últimos 30 días, cirugía abdominal, presencia de heridas, reposo prolongado y edad (U de Mann Whitney [UMW] p=0,504).
Estar hospitalizado más de 5 días aumentó en 5,3 veces el riesgo para contraer infecciones por bacterias multirresistentes. Los pacientes hospitalizados en UCI tienen 2,37 veces más riesgo; además, si la estancia en la unidad intensiva fue superior a 6 días, el riesgo es de OR=5,7 (IC=2,7-11,6) (ver tabla 2).
Factores clínicos asociados a infección por bacterias multirresistentes
| Factor de riesgo | Casos n = 50 (%) | Controles n = 150 (%) | OR (IC 95%) |
|---|---|---|---|
| Sexo | |||
| Mujer | 54 | 57,3 | 1,57 (0,829-3,002) |
| Hombre | 46 | 42,7 | 1,000 |
| Enfermedad crónica | |||
| Sí | 64 | 44 | 2,26 (1,168-4,384) |
| No | 36 | 56 | 1,000 |
| Hipertensión arterial | |||
| Sí | 60 | 42 | 2,07 (1,079-3,976) |
| No | 40 | 58 | 1,000 |
| Diabetes | |||
| Sí | 16 | 20 | 0,762 (0,324-1,792) |
| No | 84 | 80 | 1,000 |
| Presencia de herida | |||
| Sí | 80 | 78 | 1,12 (0,510-2,494) |
| No | 20 | 22 | 1,000 |
| Reposo prolongado | |||
| Sí | 68 | 58 | 1,53 (0,782-3,028) |
| No | 32 | 42 | 1,000 |
| Estancia en UCI | |||
| Sí | 68 | 38,7 | 3,37 (1,709-6,647) |
| No | 32 | 61,3 | 1,000 |
| Días en UCI | |||
| ≥6 días | 48 | 14 | 5,67 (2,756-11,666) |
| ≤5 días | 52 | 86 | 1,000 |
| Estancia prolongada | |||
| ≥6 días | 86 | 49,3 | 6,30 (2,66-14,917) |
| ≤5 días | 14 | 50,7 | 1,000 |
| Procedimientos | |||
| Cirugía previa | |||
| Sí | 88 | 78,7 | 1,98 (0,778-5,082) |
| No | 12 | 21,3 | 1,000 |
| Cirugía abdominal | |||
| Sí | 64 | 52 | 1,64 (0,848-3,176) |
| No | 36 | 48 | 1,000 |
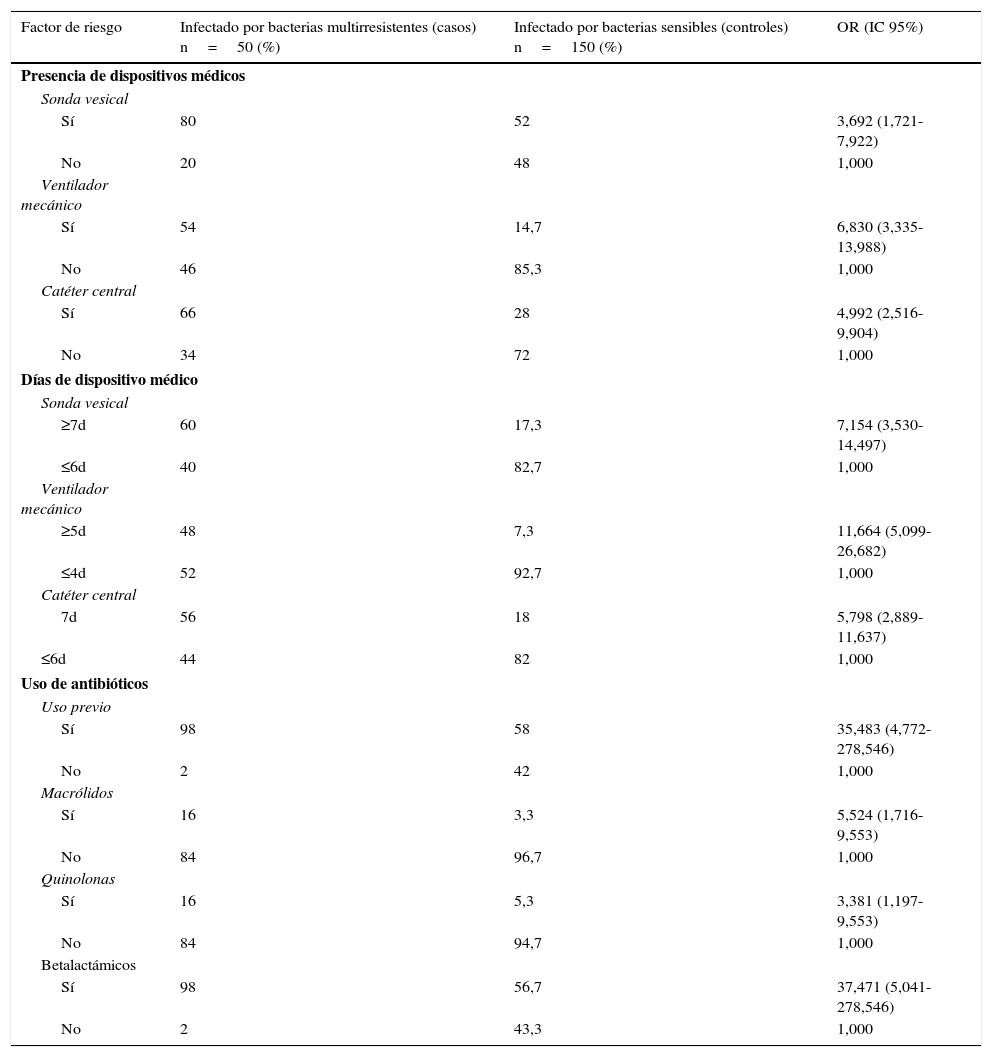
Los pacientes a quienes se les insertaron dispositivos médicos tuvieron 4 veces más riesgo de presentar infecciones que los pacientes que no tuvieron estos dispositivos durante la estancia hospitalaria. El ventilador mecánico (VM) es el dispositivo que evidenció mayor riesgo y a las personas ventiladas por más de 5 días se les incrementó el riesgo en 10,6 veces.
El uso previo de bectalactámicos aumentó 36 veces el riesgo de infección por bacterias multirresistentes (OR = 36; IC: 4,7-278,5), los pacientes que recibieron macrólidos presentaron 4,5 veces mayor riesgo; para las quinolonas el riesgo fue de OR=3,38 (IC: 1,197-9,553) (ver tabla 3).
Factores clínicos asociados con infección por gérmenes multirresistentes
| Factor de riesgo | Infectado por bacterias multirresistentes (casos) n=50 (%) | Infectado por bacterias sensibles (controles) n=150 (%) | OR (IC 95%) |
|---|---|---|---|
| Presencia de dispositivos médicos | |||
| Sonda vesical | |||
| Sí | 80 | 52 | 3,692 (1,721-7,922) |
| No | 20 | 48 | 1,000 |
| Ventilador mecánico | |||
| Sí | 54 | 14,7 | 6,830 (3,335-13,988) |
| No | 46 | 85,3 | 1,000 |
| Catéter central | |||
| Sí | 66 | 28 | 4,992 (2,516-9,904) |
| No | 34 | 72 | 1,000 |
| Días de dispositivo médico | |||
| Sonda vesical | |||
| ≥7d | 60 | 17,3 | 7,154 (3,530-14,497) |
| ≤6d | 40 | 82,7 | 1,000 |
| Ventilador mecánico | |||
| ≥5d | 48 | 7,3 | 11,664 (5,099-26,682) |
| ≤4d | 52 | 92,7 | 1,000 |
| Catéter central | |||
| 7d | 56 | 18 | 5,798 (2,889-11,637) |
| ≤6d | 44 | 82 | 1,000 |
| Uso de antibióticos | |||
| Uso previo | |||
| Sí | 98 | 58 | 35,483 (4,772-278,546) |
| No | 2 | 42 | 1,000 |
| Macrólidos | |||
| Sí | 16 | 3,3 | 5,524 (1,716-9,553) |
| No | 84 | 96,7 | 1,000 |
| Quinolonas | |||
| Sí | 16 | 5,3 | 3,381 (1,197-9,553) |
| No | 84 | 94,7 | 1,000 |
| Betalactámicos | |||
| Sí | 98 | 56,7 | 37,471 (5,041-278,546) |
| No | 2 | 43,3 | 1,000 |
En el análisis multivariado, se encontraron como factores de riesgo la estancia hospitalaria superior a 6 días (OR = 3,01; IC: 1,14–7,94), el uso previo de betalactámicos (OR=22,54; IC: 2,95-171,75) y la conexión a VM por más de 5 días (OR=4,59; IC: 1,83-11,49).
DiscusiónLas IAAS son el evento adverso en salud más frecuente a nivel mundial y la propagación de gérmenes resistentes es una preocupación creciente para las autoridades y el personal sanitario. Algunos de los factores relacionados con su aparición no son modificables como la edad, sexo y antecedentes personales, pero el tipo de infección y las variables directas con la atención en salud como la inserción de dispositivos invasivos, la administración de medicamentos y antibióticos son susceptibles de cambio. En la presente investigación, se establecieron las infecciones de sitio operatorio y la infección urinaria como las más frecuentes entre los casos y controles, debido al alto número de pacientes intervenidos quirúrgicamente, en su mayoría cirugías de origen abdominal. Además, se relaciona con la infección por gérmenes gramnegativos como E. coli, microorganismo reportado igualmente en el contexto local y nacional como el más prevalente6.
Los microorganismos con mayor resistencias fueron la P. aeruginosa, S. aureus y enterobacterias (E. coli, K. pneumoniae), resultados semejantes a los del informe de resistencia bacteriana del Instituto Nacional de Salud, en el que los microorganismos aislados son: E. coli, S. aureus, K. pneumoniae, Staphylococcus spp. y P. aeruginosa14. No se encontraron pacientes con bacterias resistentes a carbapenemas, patógenos con una prevalencia nacional del 13,8% en UCI de adultos y del 9,7% en servicios de hospitalización15. El hallazgo señala que se deben intensificar las medidas preventivas institucionales como los hisopados rectales a los pacientes remitidos desde otras instituciones para detectar pacientes portadores de bacterias resistentes a carbapenemas, ya que, en la ciudad, se han detectado casos de pacientes infectados por Klebsiella productora de carbapenemas y brotes en UCI. Además, es importante promover el uso adecuado de antibióticos, principalmente en los portadores de BLEE12 para evitar su diseminación a nivel hospitalario.
De acuerdo a los factores demográficos, la edad superior a 65 años se describe en la literatura como un factor de riesgo en los pacientes infectados con bacterias multirresistentes16,17. En nuestro estudio no se encontró diferencia significativa.
Las enfermedades crónicas y la hipertensión arterial son factores asociados a infecciones por bacterias multirresistentes, situación reportada en otros estudios en los que tener una enfermedad cardiovascular incrementa el riesgo 1,5 veces que no tenerla16. Ser diabético no fue un factor de riesgo diferente a otros estudios: es posible que dicho hallazgo se deba a los cuidados prequirúrgicos y posquirúrgicos que se llevan a cabo en la institución con los pacientes diabéticos como la interconsulta por medicina interna y nutrición y el monitoreo de glucemias durante el acto quirúrgico y posteriormente a él18.
Recibir antibioticoterapia previa aumenta 34,48 veces el riesgo de infectarse por bacterias multirresistentes, situación similar a la reportada por Cardoso en su estudio16. En relación con el uso específico de antibióticos, Safdar aduce que las cefalosporinas aumentan en 27,6 veces el riesgo8. Igualmente, Lim et al. reportan un riesgo de OR=2,27 veces para este grupo de antibióticos, condición similar a la de nuestro estudio19.
La presencia de catéter venoso central, sonda vesical y VM por mayor número de días representaron un factor de riesgo19,20 similar al del estudio realizado en un hospital de alto nivel de complejidad de la ciudad de Medellín, donde por día de inserción del dispositivo como catéter venoso central (Kruskal-Wallis [KW] = 28,7) y VM (KW=22,2) es mayor el riesgo, con valores de p < 0,05 respectivamente7.
En concordancia con la literatura mundial, estar conectado a VM ≥ 5 días es un factor de riesgo, condición relacionada con la estancia en UCI, donde el riesgo es 3,3 veces superior21. Según el Grupo Nacional de Vigilancia Epidemiológica en Cuidados Intensivos de Colombia (GRUVECO), de los pacientes internados en UCI, el 51,2% adquiere neumonía asociada a ventilador. Lo siguen las infecciones urinarias por sonda vesical con un 29%22.
Otro factor discutido en la literatura son los días de internación hospitalaria, donde estar hospitalizado por más de 6 días aumenta el riesgo de infecciones como la de sitio operatorio, debido a la exposición farmacológica y a los procedimientos a los que son sometidos23–25.
El estudio tiene como ventaja el análisis de los factores de riesgo para las principales IAAS, que fue en general y no discriminado por tipo de infección o germen específico como en otros estudios. Esto permitió conocer el perfil epidemiológico y las características microbiológicas como tipo de microorganismos, resistencia y factores relacionados con las infecciones asociadas a la atención en salud por bacterias multirresistentes.
Sin embargo, está limitado ya que fue realizado en una institución, por lo que no se pueden extrapolar los resultados a otros hospitales. Además, no fue posible indagar variables como medicación previa a la infección, días de antibiótico, sitio operatorio y tiempo quirúrgico, las cuales son relevantes para analizarlas en un próximo estudio.
De acuerdo a los hallazgos, se recomienda integrar un Comité de Medicamentos y Terapéutica en trabajo conjunto con el Comité de Vigilancia Epidemiológica, formado por un grupo interdisciplinario con experiencia en control de IAAS, para instaurar un protocolo de uso racional de antibióticos en el que se haga seguimiento del uso de la profilaxis quirúrgica, dosis e intervalo apropiado de antibióticos, duración del tratamiento, características particulares que condiciona el tratamiento del paciente como la edad, enfermedades crónicas, antecedentes de antibioticoterapia y estancia en UCI.
En relación con la ventilación mecánica, se deben manipular asépticamente los circuitos, evitar la reintubación, disminuir la sedación en los pacientes, cambiar los circuitos del ventilador cuando se ensucien o dañen, cambiar la fijación del tubo endotraqueal, realizar lavados con cloherxedina cada 6 h, mantener al paciente en posición supina con la cabecera elevada a 45° para disminuir la aspiración orotraqueal y succionar las secreciones supraglóticas periódicamente.
Se conoce que, a mayor estancia hospitalaria, mayor riesgo de infección por gérmenes multirresistentes. Por ende, se debe enfatizar en el seguimiento de las precauciones estándar como lavado de manos durante los 5 momentos; respetar las normas de aislamiento; ubicar a los pacientes infectados en una habitación individual, con los equipos básicos requeridos para su atención para evitar el contagio directo e indirecto; si se requiere trasladar al paciente infectado a otros servicios para un procedimiento o prueba diagnóstica, debe ser la última intervención del día, además, se debe notificar con anterioridad al personal del servicio receptor para asegurar el adecuado manejo y la desinfección del área posteriormente al procedimiento.
Por último, la educación en salud al personal asistencial y familiares es indispensable para facilitar la adopción de los protocolos, el cumplimiento de las normas de aislamiento, el seguimiento de los pacientes infectados y para disminuir las estadísticas de infección.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesSin conflicto de interés.
Agradecemos por su apoyo y acompañamiento en el desarrollo de esta investigación a la epidemióloga y magíster en el control de infecciones asociadas a la atención en salud Diana Marcela Restrepo, quien enriqueció nuestro trabajo.