La planificación anticipada de la asistencia sanitaria es un estilo de relación sanitaria basada en el respeto de las decisiones autónomas de los pacientes y una herramienta para poder gestionar adecuadamente las decisiones al final de la vida. El objetivo del estudio fue conocer las actitudes y conocimientos sobre voluntades anticipadas y recursos para la planificación anticipada de la asistencia en profesionales sanitarios de un municipio de Madrid, durante 2016-17.
Materiales y métodoEstudio descriptivo transversal. Población: profesionales sanitarios de Atención Primaria y Especializada. Instrumentos: cuestionario de conocimientos y actitudes sobre voluntades anticipadas. Variables sociodemográficas y de conocimientos relacionados con recursos para la planificación anticipada de la asistencia. Análisis estadístico descriptivo.
ResultadosMuestra de 431 profesionales con una edad media de 44,5 años (DE: 11,1). La puntuación media de conocimientos acerca de las voluntades anticipadas fue de 5,08 (DE 2,4), encontrándose diferencias estadísticamente significativas entre grupos profesionales. Un 4,6% de los profesionales tenía su documento de voluntades anticipadas hecho y un 42% no conocía la regulación autonómica. Un 41,5% conocía los recursos paliativos de su centro.
ConclusionesLos conocimientos de los profesionales acerca de las voluntades anticipadas y los recursos para la planificación anticipada de la asistencia, informan de carencias a nivel formativo e informativo. Casi la mitad de los profesionales no saben si las voluntades anticipadas están reguladas por la Comunidad de Madrid. Los profesionales creen conveniente planificar y consideran muy útil disponer del documento de voluntades anticipadas.
The advanced healthcare directive is a new style of health care relationship, based on the respect of the patients¿ autonomous decisions: as well as a valuable tool that enables a proper management of the decisions made at the end of life. The objective of this study was to explore the knowledge and attitudes of the health care professionals regarding the advance directives, as well as the resources for advanced care planning in a municipality of Madrid during 2016-2017.
Material and methodsA cross-sectional descriptive study was carried out on a population of Health care professionals of Primary and Specialised Care. The knowledge and attitudes questionnaire about the advance directives was used. Sociodemographic and knowledge variables related to resources for the advanced care planning. Statistical-descriptive analysis was performed.
ResultsA total of 431 professionals were included, with a mean age of 44.55 years (SD: 11.1). As regards knowledge about advance directives, the mean score was 5.08 (SD 2.4), with statistically significant differences being found between professional groups. A small percentage (4.6%) of the professionals had their document of Advance directives ready, and 42% of professionals did not know if they were regulated by the Community of Madrid. Less than half (41.5%) of the professionals knew the palliative resources of their institution.
ConclusionsThe health care professional's knowledge about advance directives, as well as the resources for the advanced care planning, show deficiencies at training and information level. Almost half of the professionals did not know if these are regulated in the Community of Madrid. They also believe that it would be useful to plan, and very useful to have the Advance directives document ready.
La planificación anticipada de la asistencia sanitaria (PAAS), también llamada planificación anticipada de las decisiones, es una consecuencia del nuevo estilo de relación sanitaria, basada en el respeto a las decisiones autónomas de los pacientes. Se define como un proceso voluntario de comunicación y deliberación entre una persona capaz y los profesionales sanitarios implicados en su atención, acerca de los valores, deseos y preferencias que quiere que se tengan en cuenta respecto a la atención sanitaria que recibirá como paciente, fundamentalmente en los momentos finales de su vida1–3.
En los últimos años, España ha presentado un gran desarrollo legislativo en torno a los «documentos de voluntades anticipadas/voluntades vitales anticipadas» (VVAA) o «instrucciones previas» y la regulación de los registros, a lo que se suma una abundante legislación autonómica complementaria. Esto lleva a pensar erróneamente que la PAAS es el nombre que se da al conjunto de estos documentos que reflejan la voluntad de las personas cuando ya no se encuentren en condiciones de expresarlas personalmente, lo que es verdad solo a medias, porque la PAAS no se limita a la cumplimentación de unos documentos con valor legal, sino al cambio en el estilo de la relación sanitaria4.
El desarrollo de marcos jurídicos es necesario, pero no suficiente, para que las herramientas de toma de decisiones al final de la vida se incorporen a la práctica sanitaria, y a los hábitos y valores de los pacientes5.
A raíz de los frustrantes resultados del estudio SUPPORT se planteó la necesidad de reorientar la estrategia de implantación de las voluntades anticipadas6–8. Los esfuerzos dejan de estar centrados en los documentos y dirigen el foco a la necesidad de suscitar procesos comunicativos entre los profesionales, pacientes y familiares que ayuden a mejorar la calidad moral de las decisiones al final de la vida5,9.
La convicción desarrollada por los autores que han allanado el camino de la PAAS, es que solo mediante la educación se podrá avanzar. Avanzar en planificación anticipada exige recursos y procesos de maduración social, en un clima de deliberación democrática sobre los proyectos personales y colectivos en torno a la vida, la salud, la enfermedad y la muerte9–12. La PAAS es, ante todo, una cuestión ética y una exigencia inherente al desarrollo de la asistencia sanitaria2.
Es necesario explorar los conocimientos y actitudes de los profesionales y de la sociedad respecto a la PAAS; esto puede permitir establecer estategias formativas y educacionales que ayuden a gestionar adecuadamente las decisiones al final de la vida9.
El objetivo principal del estudio fue conocer las actitudes y conocimientos sobre las voluntades anticipadas en profesionales sanitarios del Hospital Universitario de Móstoles y centros de atención primaria (AP) dependientes, en el periodo comprendido entre 2016-2017.
Los objetivos secundarios fueron describir los conocimientos sobre recursos que facilitan el proceso de la PAAS y analizar las diferencias existentes entre los distintos grupos profesionales.
Material y métodosDiseño: estudio observacional descriptivo transversal prospectivo.
Ámbito de estudio: el Hospital Universitario de Móstoles es un hospital público de segundo nivel que atiende a un área de 155.000 habitantes. Dispone de 6 Centros de Salud que dependen del hospital.
Criterios de inclusión- •
Profesionales (médicos, profesionales de enfermería/DUE, técnicos en cuidados auxiliares de enfermería/TCAE y especialistas en formación/EF) que trabajaban en AP y Especializada (AE).
- •
Profesionales con cualquier tipo de relación contractual y que aceptaran participar en el estudio.
Tamaño muestral y muestreo: teniendo en cuenta una población finita de 1780 profesionales y para una precisión de± 4 unidades porcentuales y una proporción estimada del 50%, se precisó una muestra poblacional de 456 sujetos estimando una tasa de reposición del 2%.
Se realizó un muestreo no probabilístico consecutivo.
Variables- •
Sociodemográficas: edad, sexo, grupo profesional, centro de trabajo, servicio, años de experiencia total y en el puesto actual. Creencias religiosas, situación familiar y si padece alguna enfermedad crónica.
- •
Conocimientos y actitudes sobre las VVAA. Cuestionario sobre actitudes y conocimientos sobre VVAA desarrollado por Simón et al.13. Los primeros 3 ítems del cuestionario exploran conocimientos sobre las voluntades anticipadas, los 9 ítems siguientes exploran actitudes hacia estos documentos.
- •
Conocimientos sobre recursos para la PAAS: si el profesional tenía hecho su propio documento de instrucciones previas, si tenía clave de acceso al registro de instrucciones previas de la Consejería de Sanidad, si conocía el modo de acceso, si conocía recursos paliativos de su centro y cómo acceder a ellos, a través de qué profesional gestionaría el acceso a recursos paliativos y si conocía algún Centro de Cuidados Paliativos.
El cuestionario de recogida de datos incluía 3 secciones:
- •
Variables sociodemográficas: mayoritariamente cualitativas, algunas dicotómicas (sexo, creencias religiosas) y otras nominales con varias categorías (grupo profesional, centro de trabajo, servicio, situación familiar). La edad y años de experiencia se expresaron como variables cuantitativas discretas.
- •
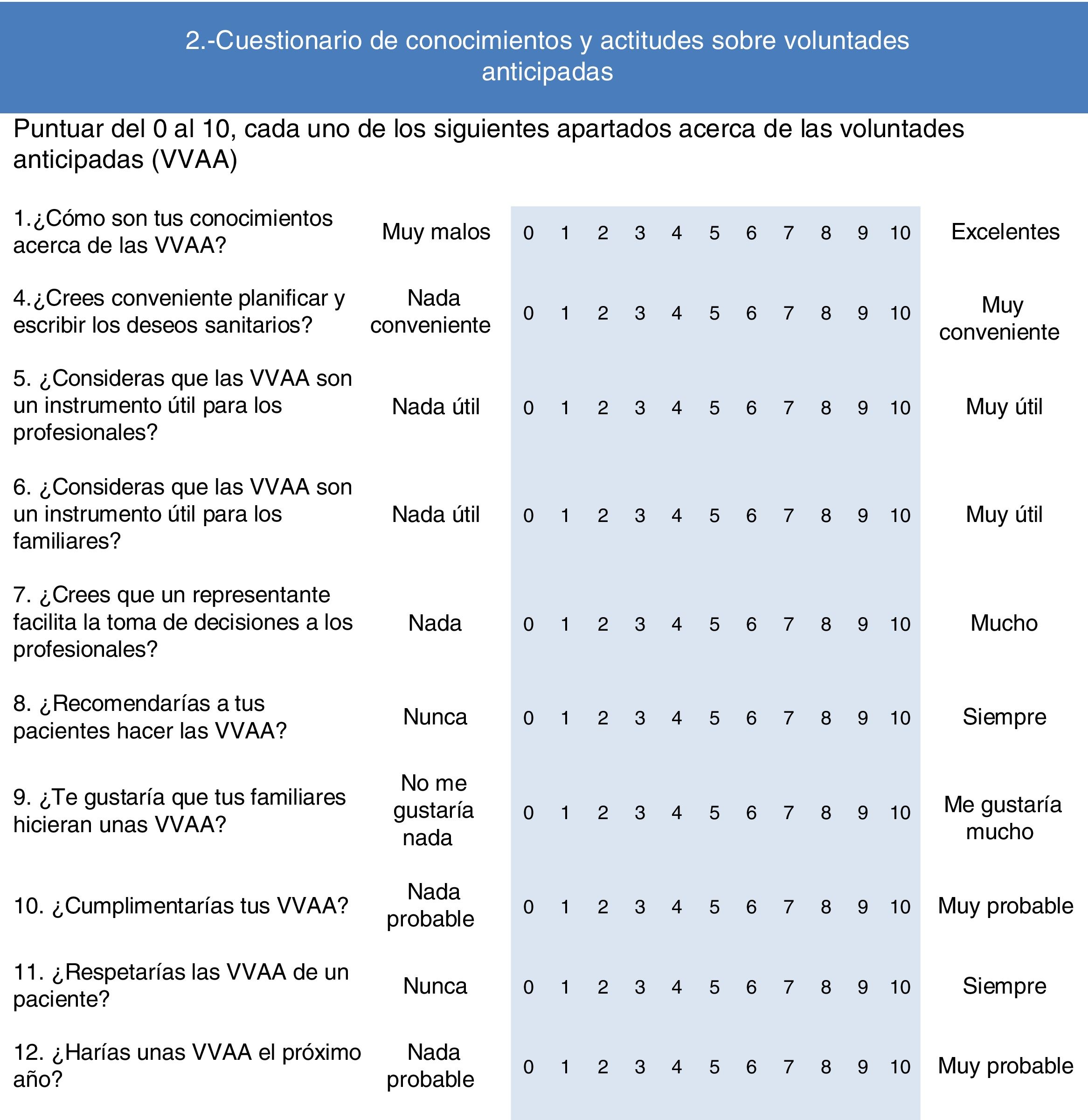
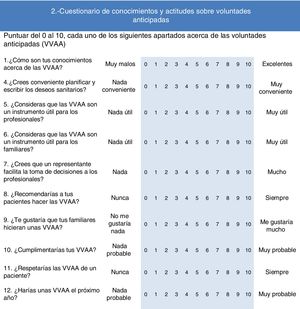
Conocimientos y actitudes sobre VVAA. Como instrumento de medida se utilizó el cuestionario diseñado, validado y publicado por Simón et al.13 (fig. 1). El diseño y la validación del cuestionario garantizan su validez y fiabilidad, ya que se sometió a un panel de expertos, una prueba de jueces y un test de fiabilidad test-retest. Consta de 12 ítems, se utilizan medidas dicotómicas y de tipo Likert con valores de 0 (puntuación más negativa) a 10 (puntuación más positiva). La herramienta ha sido utilizada por Simón et al. en diferentes estudios13,14,15.
Figura 1.Cuestionario de conocimientos y actitudes sobre voluntades anticipadas (Simón et al.13).
(0.39MB). - •
Conocimientos y recursos para la PAAS. Se realizó un cuestionario «ad hoc» de 10 ítems, que recogía las variables antes mencionadas, con opciones de respuesta SÍ/NO/No sabe no contesta. En esta sección se incluyó el ítem 2 y 3 del cuestionario de Simón et al. por estar relacionado con los contenidos de la misma (fig. 2).
Figura 2.Sección conocimientos y recursos para la PAAS*
* Planificación anticipada de la asistencia.
** Preguntas 2 y 3 adaptadas del cuestionario de Simon et al.13.
(0.3MB).
El cuestionario fue entregado a los profesionales mediante dos opciones: cuestionario online o cuestionario en papel. En ambos casos se proporcionó una hoja informativa sobre los objetivos y garantías del estudio y las instrucciones de cómo acceder y cumplimentar la encuesta.
El acceso a la encuesta online se realizó a través de la Intranet y del correo electrónico institucional. Se habilitaron herramientas para evitar duplicidades y enviar recordatorios. Para aumentar la tasa de respuesta se realizaron sesiones informativas para presentar el estudio y acceso al cuestionario.
Análisis estadístico: se realizó con el programa estadístico SPSS v.20.0. Se llevó a cabo un análisis descriptivo para todas las variables. Las cualitativas se describen con frecuencias y porcentajes y las cuantitativas con la media y desviación estándar (DE) cuando sigan una distribución normal y como mediana, mínimo y máximo en caso contrario.
Para estudiar la asociación entre variables cualitativas se utilizó la prueba de chi cuadrado. Para estudiar la asociación entre variables cuantitativas y cualitativas se utilizaron diferentes pruebas dependiendo de la distribución de las variables cuantitativas y del número de categorías de las variables cualitativas (prueba de la t de Student, U de Mann-Whitney, ANOVA o Kruscal-Wallis). El análisis de asociación entre dos variables cuantitativas se realizó con las pruebas de coeficiente de correlación de Pearson o de Spearman, según la distribución de las variables. Para todo el análisis estadístico se asumió un nivel de confianza del 95% (p<0,05).
Consideraciones éticas: el estudio fue aprobado por la Comisión de Investigación del Hospital Universitario de Móstoles.
Dentro del cuestionario online se refleja que la cumplimentación lleva consigo un consentimiento implícito.
Esta investigación se desarrolló respetando los principios fundamentales establecidos en la Declaración de Helsinki, en el Convenio del Consejo de Europa relativo a los derechos humanos y la biomedicina, en la Declaración Universal de la UNESCO sobre el genoma humano y los derechos humanos y en la legislación española referente a la investigación médica, la protección de datos de carácter personal y la bioética, de acuerdo con la Ley 14/2007, de julio, de Investigación Biomédica.
ResultadosSe obtuvieron un total de 436 cuestionarios, 5 incompletos, alcanzándose una muestra final de 431 profesionales (95% del tamaño muestral). El 53% (232) de los cuestionarios se obtuvieron vía online y un 46% (199) en papel.
De los 431 cuestionarios el 83% (357) pertenecen a AE y un 17% (72) a AP. Respecto a la categoría profesional la distribución fue la siguiente: 28% (121) médicos, 43,4% (187) profesionales de enfermería, 14,2% (61) técnicos en Cuidados Auxiliares de Enfermería y 2,8% (12) Especialistas en Formación (EF).
Tasa de respuestaLa tasa de respuesta fue de 26,5% para AP y 26,4% para AE. Por categoría profesional fue del 22,6% (84) en médicos, 26,7% (156) DUE, 14,6% (57) TCAE y 6,9% (11) EF. El servicio con más tasa de respuesta fue el Servicio de Reanimación con un 76,7% (56). La tasa de respuesta por profesionales refleja una respuesta más alta en los médicos de la UCI 77,7% (7), y las enfermeras y TCAE del Servicio de Reanimación, 78,7% (26) y 92,8% (13).
Variables sociodemográficasEl sexo predominante es el femenino 74,9% (323). La edad media fue de 44,55 años (DE: 11,1/mín. 24, máx. 69). La edad media en AP fue de 49,31 (DE: 9,56) y 43,54 (DE: 11,19) para AE. Los médicos presentaron una media de edad superior 47,09 (DE: 10,99). Agrupando la muestra por intervalos de edad, el intervalo más numeroso es el que va de los 25 a 47 años que representa el 51% de la muestra.
La muestra tiene una media de años totales de experiencia de 19 (DE: 10,67). El 45% de la muestra (195) vive en pareja con hijos y un 45,5% (196) refirió ser creyente. Un 66% (284) declara no tener ninguna enfermedad crónica.
Cuestionario de voluntades anticipadasRespecto a los conocimientos sobre las VVAA, de las 379 (88%) personas que contestaron, la puntuación media fue de 5,08 (DE: 2,4). Al valorar si el profesional cree conveniente planificar y escribir los deseos sanitarios la puntuación media fue de 8,64 (DE: 1,5). La utilidad para los profesionales de las VVAA fue puntuada en 8,6 (DE: 1,5) y la utilidad para los familiares se puntuó en 8,7 (DE: 1,4).
Respecto a si un representante facilita la toma de decisiones a los profesionales, recibió una puntuación media de 7,3 (DE: 2,2). La puntuación media respecto a si recomendarían a sus pacientes realizar el documento de VVAA fue de 8,2 (DE: 1,5). El respeto a las voluntades de un paciente, recibió una puntuación media de 9,2 (DE: 1,1).
Al analizar las diferencias entre grupos profesionales respecto a conocimientos y actitudes fue el grupo de EF el que puntuó más alto en conocimientos acerca de las VVAA, la necesidad de planificar, considerar las VVAA un instrumento útil para profesionales y familiares, y que un representante facilita la toma de decisiones. Pero solo se encontraron diferencias estadísticamente significativas en cuanto a la percepción de los conocimientos, que en el caso de los EF era más alta.
Respecto a si cumplimentarían sus VVAA, fue el grupo de enfermeras el que puntuó más alto, pero sin diferencias estadísticamente significativas. Sin embargo, el grupo de TCAE puntuó más alto respecto a si realizaría sus VVAA en el próximo año y los EF más bajo. Hubo diferencias estadísticamente significativas (p=0,019).
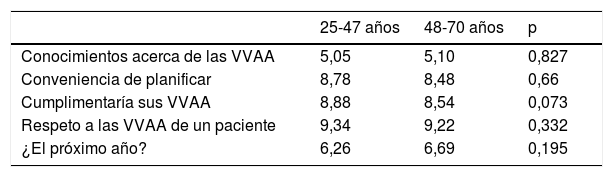
Se analizaron las preguntas 1, 4, 10, 11 y 12 del cuestionario teniendo en cuenta la edad, si el profesional trabajaba en AP o AE y el grupo profesional (se excluyeron EF por no ser representativo).
En cuanto a la edad, no se observaron diferencias estadísticamente significativas en conocimientos sobre las VVAA, la conveniencia de planificar y escribir los deseos sanitarios, la cumplimentación y el respeto de las voluntades de un paciente y si realizarían las propias en el próximo año (tabla 1).
Conocimientos y actitudes en función de la edad
| 25-47 años | 48-70 años | p | |
|---|---|---|---|
| Conocimientos acerca de las VVAA | 5,05 | 5,10 | 0,827 |
| Conveniencia de planificar | 8,78 | 8,48 | 0,66 |
| Cumplimentaría sus VVAA | 8,88 | 8,54 | 0,073 |
| Respeto a las VVAA de un paciente | 9,34 | 9,22 | 0,332 |
| ¿El próximo año? | 6,26 | 6,69 | 0,195 |
VVAA: voluntades anticipadas.
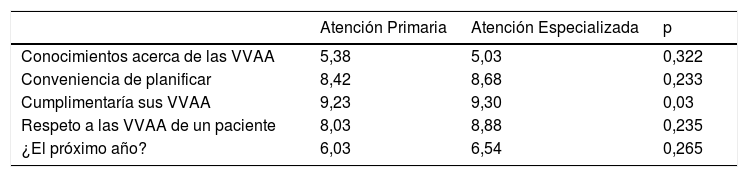
Sí se encontraron diferencias estadísticamente significativas entre primaria y especializada respecto a si el profesional cumplimentaría sus VVAA, siendo la puntuación más alta en AE (tabla 2).
Conocimientos y actitudes en función del nivel asistencial
| Atención Primaria | Atención Especializada | p | |
|---|---|---|---|
| Conocimientos acerca de las VVAA | 5,38 | 5,03 | 0,322 |
| Conveniencia de planificar | 8,42 | 8,68 | 0,233 |
| Cumplimentaría sus VVAA | 9,23 | 9,30 | 0,03 |
| Respeto a las VVAA de un paciente | 8,03 | 8,88 | 0,235 |
| ¿El próximo año? | 6,03 | 6,54 | 0,265 |
VVAA: voluntades anticipadas.
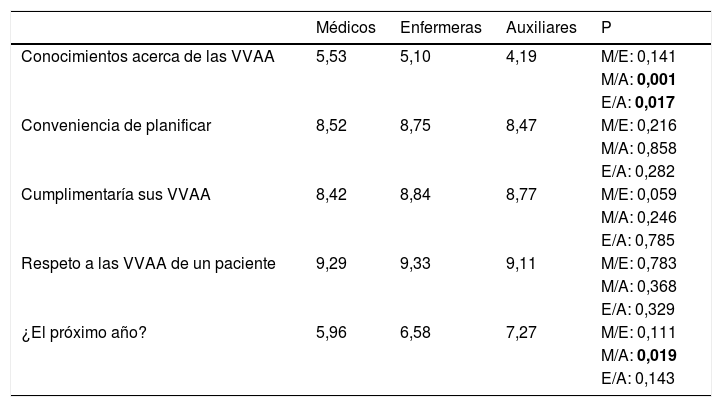
Respecto al grupo profesional no se encontraron diferencias estadísticamente significativas entre médicos y enfermeras. Entre médicos y TCAE se encontraron diferencias estadísticamente significativas en el nivel de conocimientos, que los TCAE puntuaron más bajo (p=0,02) y en si realizarían sus VVAA en el próximo año, que los médicos puntuaron más bajo (p=0,019). Entre enfermeras y TCAE se encontraron diferencias estadísticamente significativas en el nivel de conocimientos (p=0,017) (tabla 3).
Conocimientos y actitudes: diferencias entre grupos profesionales
| Médicos | Enfermeras | Auxiliares | P | |
|---|---|---|---|---|
| Conocimientos acerca de las VVAA | 5,53 | 5,10 | 4,19 | M/E: 0,141 |
| M/A: 0,001 | ||||
| E/A: 0,017 | ||||
| Conveniencia de planificar | 8,52 | 8,75 | 8,47 | M/E: 0,216 |
| M/A: 0,858 | ||||
| E/A: 0,282 | ||||
| Cumplimentaría sus VVAA | 8,42 | 8,84 | 8,77 | M/E: 0,059 |
| M/A: 0,246 | ||||
| E/A: 0,785 | ||||
| Respeto a las VVAA de un paciente | 9,29 | 9,33 | 9,11 | M/E: 0,783 |
| M/A: 0,368 | ||||
| E/A: 0,329 | ||||
| ¿El próximo año? | 5,96 | 6,58 | 7,27 | M/E: 0,111 |
| M/A: 0,019 | ||||
| E/A: 0,143 |
VVAA: voluntades anticipadas.
p<0,05.
Un 42% (202) de los profesionales de la muestra no sabe si las instrucciones previas están reguladas por la Comunidad de Madrid y un 18,6% (80) ha leído dicho documento. Un 4,6% (20) de los profesionales informa tener su documento de instrucciones previas hecho.
Respecto al registro de instrucciones previas de la Comunidad de Madrid, un 4,6% (20) refieren tener clave de acceso a las mismas y un 11,4% (49) conoce el modo de acceder.
Un 41,5% (179) de los profesionales de la muestra conoce los recursos paliativos de su centro, pero más de un 60% (269) no sabe cómo acceder a dichos recursos.
Respecto al profesional a través del cual acceden a los recursos paliativos, respondieron 83(19%) profesionales, siendo el médico seguido del equipo de paliativos los más utilizados (26% y 17% respectivamente).
Analizando los conocimientos sobre recursos de la muestra en función de la categoría profesional, los resultados muestran que un 53% de los TCAE no saben que las instrucciones previas están reguladas por la Comunidad de Madrid, seguido de los EF (50%), DUE (37%) y médicos (24%). Un 28% (34) de los médicos lo han leído, frente a un 20% (37) de los DUE, un 13% (8) de los TCAE y un 8,3% (1) de los EF. El 84,5% (158) de los DUE no sabe cómo acceder al registro, un 82% (50) de los AE, un 66% (80) de los médicos y un 41,6%(5) de los EF.
Un 83,5% (101) de los médicos declaran no tener las instrucciones previas realizadas, frente a un 92% (172) de los DUE, un 90% (55) de las TCAE y un 100% (9) de EF.
El 54,5% (66) de los médicos conoce los recursos paliativos de su centro, en el mismo porcentaje saben acceder a ellos y un 56,5% (68) conoce algún centro de cuidados paliativos. Un 51% (95) de los DUE conocen los recursos paliativos de su centro, un 41% (77) sabe acceder a ellos y el 62,5% (117) conoce algún centro.
Se analizaron las preguntas 1, 3 y 5 en función de la edad, nivel asistencial y si presenta enfermedad crónica o no.
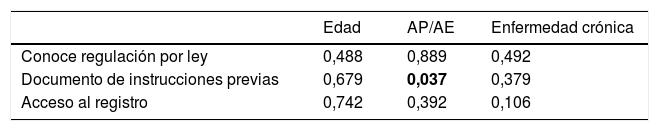
Respecto a la edad y presentar enfermedad crónica, no se encontraron diferencias estadísticamente significativas en cuanto a si sabían que las instrucciones previas están reguladas, si tenían su propio documento de instrucciones previas y si conocían el modo de acceder al registro (tabla 4).
Respecto al nivel asistencial de la muestra, no se encontraron diferencias estadísticamente significativas en cuanto a si sabían que las instrucciones previas están reguladas y conocían el modo de acceder al registro. Se encontraron diferencias estadísticamente significativas respecto a si tenían realizado el documento de instrucciones previas, que era mayor el porcentaje en AE (p=0,037) (tabla 4).
DiscusiónLos estudios que han valorado la situación de las voluntades anticipadas en nuestro país fueron iniciados hace una década y se recogían actitudes favorables de los profesionales médicos y de enfermería hacia la utilidad de las voluntades anticipadas13–17; 9 años después, esta actitud favorable sigue obteniendo una alta puntuación en nuestro estudio, pero el nivel de conocimientos de los profesionales sobre las VVAA y la PAAS siguen reflejando carencias. Estos déficits formativos también son detectados en estudios realizados a nivel internacional, donde los contextos organizativos pueden ser diferentes, pero la percepción de la falta de formación sobre la toma de decisiones al final de la vida también suceden18,19.
Los datos que refleja nuestro estudio respecto a conocimientos sobre VVAA en profesionales médicos apenas se han modificado respecto al realizado por Simon-Lorda et al. 13 (5,53/5,29), lo que indica que a pesar de mantenerse actitudes favorables, es necesario potenciar aspectos relacionados con la formación sobre voluntades anticipadas y sobre la PAAS.
En cuanto a las enfermeras, los resultados de nuestro estudio son un poco superiores a los presentados por Simón Lorda et al. y Toro Flores el al., aunque el respeto a las decisiones del paciente sigue alcanzando medias por encima de 9 y con resultados similares14,15.
Respecto a otros profesionales sanitarios que también están implicados en la toma de decisiones de los pacientes, como son los TCAE y los especialistas en formación, no se han encontrado estudios al respecto para poder comparar nuestros resultados.
El estudio realizado por Toro Flores et al.15, reflejaba mayor conocimiento sobre la regulación legal de las instrucciones previas en AP, tanto en médicos como en enfermeras. En nuestro estudio no se encontraron diferencias estadísticamente significativas en cuanto a si sabían que las instrucciones previas están reguladas o al modo de acceder al registro, pero sí se encontraron diferencias significativas respecto a si tenían realizado el documento de instrucciones previas, que era mayor el porcentaje en AE.
Aunque la PAAS no se limita a la cumplimentación de unos documentos con valor legal, y dado el marco actual en el que nos encontramos en la Comunidad de Madrid, donde se han incorporado registros de instrucciones previas en hospitales y en Centros de Salud, este escenario puede exigir una mayor responsabilidad, directa e indirecta, de los profesionales sanitarios respecto a los conocimientos relacionados con el documento y el procedimiento en sí.
Además de este aspecto administrativo, es necesario incorporar en la relación sanitaria y en los actores que la conforman, herramientas de comunicación que permitan explorar e introducir en el discurso aspectos relacionados con el proceso de morir, proyectos de vida, y valores y creencias que van más allá del aspecto legislativo en cuestión.
Limitaciones: los resultados presentados corresponden a un tamaño muestral inferior al calculado (95% del tamaño muestral), y en algunos itmes la tasa de respuesta ha sido inferior, lo que afecta a la validez externa del estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los profesionales del Hospital Universitario de Móstoles y sus centros de Atención Primaria y Especializada que han participado en este estudio y han trasladado sus actitudes y conocimientos para avanzar en la planificación anticipada de la asistencia.