Analizar el uso de pruebas complementarias y su relación con incidentes de seguridad en servicios de urgencias hospitalarios.
MetodologíaSe analizó a 935 pacientes atendidos en 9 servicios de urgencia de la Región de Murcia. Fuente de datos para detección de los incidentes: la historia y los informes de Urgencia, observación presencial y encuesta telefónica a la semana del alta.
Análisis estadístico: se utilizaron la t de Student para variables cuantitativas, la chi al cuadrado para las cualitativas y el test de ANOVA.
ResultadosSe utilizó catéter venoso periférico en 397 pacientes (42,4%; IC del 95%: 39,3-45,5%), con diferencias significativas entre centros (p < 0,01) (rango: 37-81,8%). Así mismo se ha comprobado que en 23,4% (IC del 95%: 19,2-27,6%) de los casos, no se utilizó la vía después de la primera extracción. Se solicitaron pruebas radiológicas a 351 pacientes (37,7% [IC del 95%: 34,6-40,8%]), con diferencias significativas entre centros (p < 0,01). Se detectó a 95 pacientes con incidentes: 10,2% (IC del 95%: 8,3-12,1%). Se ha evidenciado mayor proporción de incidentes de seguridad en los pacientes en que se ha usado catéter venoso periférico (12,8%) frente a los que no se ha usado (8,5%) (p = 0,03), en los que se ha pedido una radiografía (12,8%) frente a los que no (8,6%) (p = 0,04) y tuvieron mayor estancia los casos con incidente (media 248,9) frente a los que no (media 164,1’) (p< 0,001).
ConclusiónSe constata la variabilidad entre centros y la relación del uso de catéter venoso periférico y pruebas radiológicas con la aparición de incidentes de seguridad en Urgencias.
To analyse the use of complementary tests and their relationship with safety incidents in hospital emergency departments.
MethodologyAn analysis was performed on 935 patients seen in the 9 hospital emergency departments. The source of data used for the detection of incidents were: emergency department clinical record and reports, together with face-to-face observation in the department, plus a telephone survey of the patient or family member at one week after the care.
Statistical tests used: The Student t test for quantitative variables, Chi squared test for qualitative variables, and the ANOVA test.
ResultsA peripheral venous catheter was used in 397 patients (42.4% (95% CI; 39.3-45.5%)), with a variability with significant differences between hospitals (P<.01), with a range of use from 37% to 81.8%. It was also observed that in 23.4% (95% CI; 19.2-27.6%) of the cases, the catheter was not used after the first blood draw. Radiological tests were requested for 351 patients, 37.7% (95% CI; 34.6-40.8%), also with significant differences between hospitals (P<.01), ranging from 24.6 to 65, 1%. Incidents were detected in 95 (10.2%) patients (95% CI; 8.3-12.1%) in the all the study centres. A higher proportion of safety incidents have been observed in patients where peripheral venous catheter has been used (12.8%) than in those in whom they had not been used (8.5%) (P=.03), as well as in patients on whom an x-ray was requested (12.8%) compared to those who did not (8.64%) (P=.04). A longer stay was also observed in cases with an incident (mean 248.9minutes) than in those where there were none (mean 164.1minutes) (P<.001). No statistically significant differences were found in the other parameters studied.
ConclusionA relationship was observed between the use of a peripheral venous catheter (many of them without use) and radiological tests and the occurrence of safety incidents in the Emergency Departments.
En los últimos años, el Ministerio de Sanidad, junto a varias sociedades científicas, ha planteado la evaluación de la utilidad de la realización de intervenciones sanitarias innecesarias1,2. Su objetivo es, entre otros, disminuir la variabilidad en la práctica clínica y evitar la iatrogenia secundaria a la realización de estas actuaciones inadecuadas. Diferentes sociedades científicas han señalado actuaciones evitables, que podrían tener aplicación en urgencias3,4.
En los servicios de urgencia de los hospitales del Sistema Nacional de Salud se atendieron 21,5 millones de urgencias anualmente, de las cuales un 11,3% precisó ingreso hospitalario (datos de 2016)5. Es un volumen de actividad bastante importante, que además presenta una complejidad tanto médica como organizativa.
Diversos autores coinciden en que son servicios de alto riesgo potencial6,7. Las condiciones de trabajo son, a veces, propicias para cometer errores8,9. Se deben tomar decisiones clínicas, en ocasiones, con celeridad y sin disponer a veces de toda la información, en un entorno de alta presión10.
Hay trabajos recientes en España que determinan la frecuencia de aparición de incidentes de seguridad. En ellos se ha encontrado que el 12% de los pacientes que acuden a Urgencias, independientemente de si ingresaban o eran dados de alta, ocurría al menos un incidente, con o sin daño11,12.
Los problemas relacionados con la medicación, procedimientos, comunicación y diagnóstico son los que se han visto más frecuentemente relacionados con la aparición de incidentes.
El objetivo de este trabajo era analizar la variabilidad en el uso de procedimientos y pruebas complementarias y su relación con los incidentes de seguridad en Urgencias.
Material y métodoDiseño del estudio: estudio observacional transversal, realizado en los 9 servicios de urgencia hospitalarios de nuestra región.
En todos ellos, se recogieron datos sobre el paciente y la asistencia prestada, y si había habido algún incidente de seguridad durante su estancia en Urgencias. Esta toma de datos sobre incidentes se realizó de forma presencial por parte de los evaluadores durante la asistencia y posteriormente se revisaron todos los casos a la semana de la atención inicial para detectar problemas derivados de la asistencia que se presentaran o descubrieran más tarde.
Se contó previamente con la autorización para la recogida de datos por el Comité de Ética Asistencial del Hospital Morales Meseguer de Murcia.
Participantes en la toma de datos: la toma de datos se hizo mediante evaluación interna por médicos y personal de enfermería de los propios servicios, que previamente recibieron formación básica sobre seguridad del paciente.
Casos: como criterio de inclusión como caso se tomó a mayores de 18 años, excluyendo enfermedad psiquiátrica y obstétrica, que aceptaran por escrito (consentimiento informado) participar en el estudio.
Variables: se recogieron datos sobre el sexo, la edad, el turno, si la atención se realizó por un médico adjunto o residente, nivel de triaje, petición de pruebas radiológicas, uso de vía venosa periférica, minutos de estancia, hospital donde se atendió y utilización de medicación oral, intramuscular e intravenosa. Así mismo, se buscaron diferencias en el uso de vías venosas y pruebas radiológicas por centro. Finalmente, se analizó la relación entre estas variables y la detección de incidentes de seguridad.
Fuente de datos: como fuente de datos para la detección de estos incidentes se utilizaron la historia y los informes de Urgencia, junto a la observación presencial, y además una encuesta telefónica al paciente o familiar a la semana de la atención.
Método de muestreo: se realizó un muestreo aleatorio sistemático previo, teniendo como referencia la media de atendidos por día en ese centro, y asegurando así que fuera proporcional a los casos atendidos en cada turno. Como mecanismo de sustitución, en caso de que el paciente no cumpliera criterios para entrar en el estudio o no firmase el consentimiento, se tomó al paciente con el siguiente número de orden.
Método estadístico: se calcularon la frecuencia y los porcentajes en variables cualitativas y medias y desviación estándar en variables cuantitativas, calculando el intervalo de confianza del 95% (IC del 95%) de los estadísticos. Como test estadísticos, se utilizaron la t de Student para variables cuantitativas, la chi al cuadrado para cualitativas y adicionalmente el test de ANOVA, estableciendo el nivel de significación en el 95% (p < 0,05).
ResultadosCaracterísticas de la muestraSe han analizado 935 casos de pacientes atendidos en los 9 servicios de urgencia hospitalarios. De ellos, 478 pacientes, el 51,1% (IC del 95%: 47,9-54,3%) han sido mujeres y la edad media del total de 48 años con una desviación típica (DT) de 19,6. En la distribución por turnos, el 45,5% (IC del 95%: 42,3-48,7%) acudieron en la mañana, en la tarde el 39% (IC del 95%: 35,9-42,1%) y en la noche el 15,4% (IC del 95%: 13,1-17,7%). El 60,4% (IC del 95%: 57,1-63,4%) de los pacientes de la muestra fueron atendidos por adjuntos.
Respecto al nivel de triaje de los pacientes atendidos, el 5,9% (IC del 95%: 4,4-7,3%) fueron de nivel 2, el 35,8% (IC del 95%: 32,7-38,9%) de nivel 3, el 45,7% (IC del 95%: 42,5-48,9%) de nivel 4 y el 12,6% (IC del 95%: 10,5-14,7%) de nivel 5.
La estancia media de los pacientes recogidos en el estudio ha sido de 172,8 min, con una DT de 165,2.
Actuaciones realizadas en UrgenciasAl 78,1% (IC del 95%: 75,5-80,7%) de los pacientes asistidos se le realizó al menos una exploración. Por tipo de exploración complementaria, la más utilizada ha sido la analítica en 437 pacientes (46,7%, IC del 95%: 43,5-49,9%), seguida de radiografía, en 351 pacientes (37,7%, IC del 95%: 34,6-40,8%).
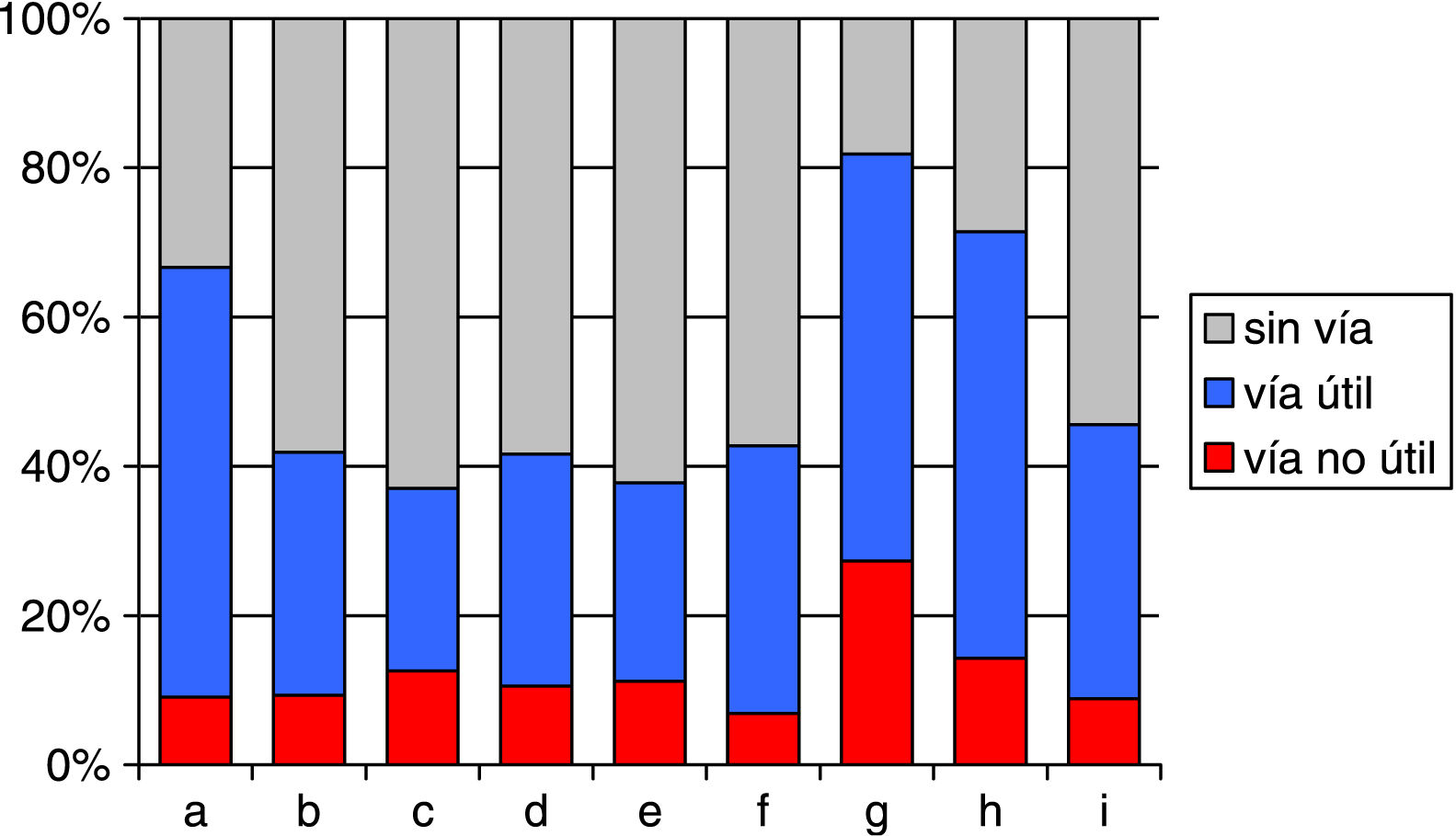
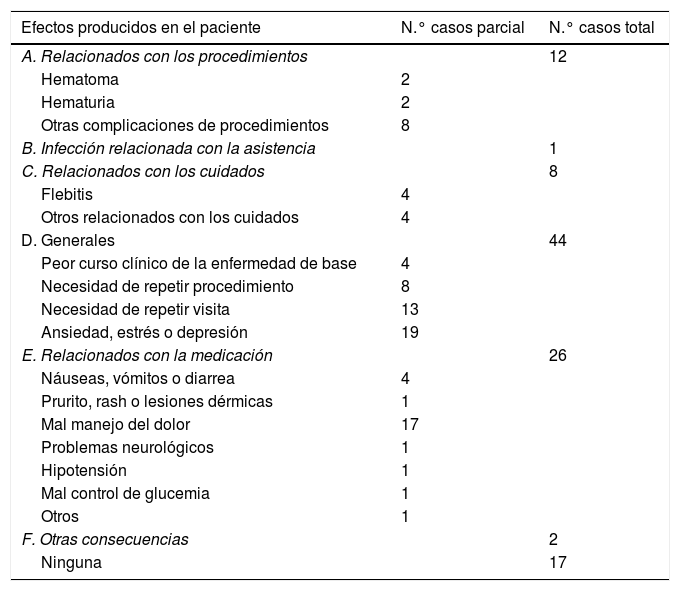
Se han utilizado vías venosas periféricas en 397 pacientes, el 42,4% (IC del 95%: 39,3-45,5%) con una variabilidad que presentaba diferencias significativas entre centros (p < 0,01), que van desde el uso en el 37% de los pacientes atendidos en el centro que menos utilizó, al 81,8% en el que más. Así mismo se ha comprobado que en el 23,4% (IC del 95%: 19,2-27,6%) de los casos, solo se utilizó para la primera extracción (fig. 1).
Proporción de pacientes en los que se ha usado vía periférica por centro, tanto si esta se ha utilizado para algo más que la primera extracción (en azul) como si no se ha usado de nuevo (rojo).
Resultados en porcentaje respecto al total de la muestra por hospital. Los centros se han nombrado con letras para mantener el anonimato.
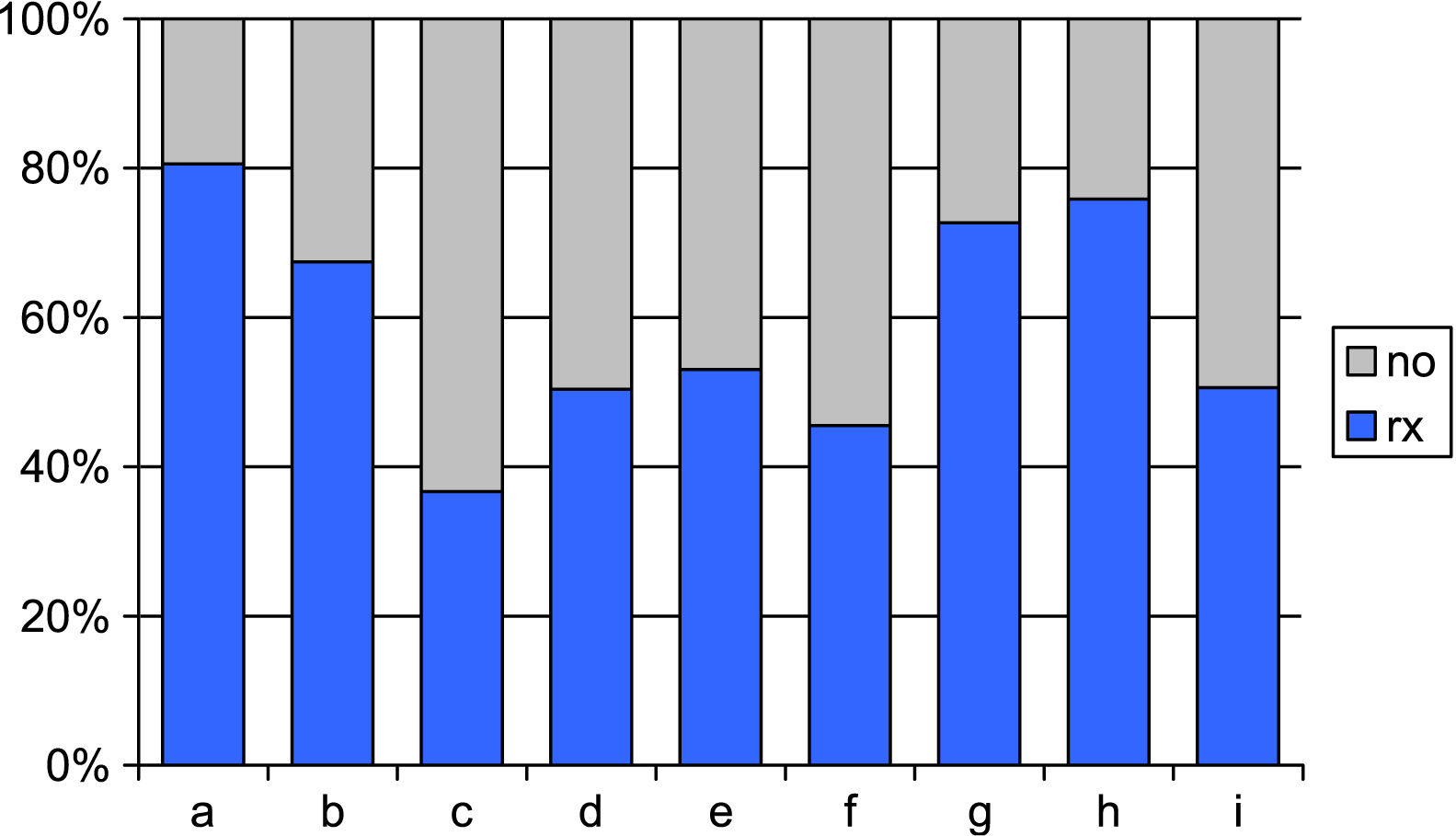
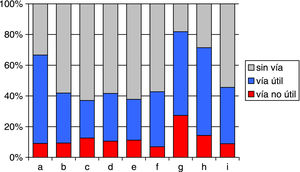
La proporción de pacientes a los que se solicitaron pruebas radiológicas fue de media del 37,7% (IC del 95%: 34,6-40,8%), si bien se han detectado también diferencias significativas entre centros (p < 0,01) en la proporción de pacientes con pruebas radiológicas, variando desde el 36,6 hasta el 80% (fig. 2).
Se ha detectado a 95 pacientes con incidentes, el 10,2% (IC del 95%: 8,3-12,1%) en el total de centros evaluados.
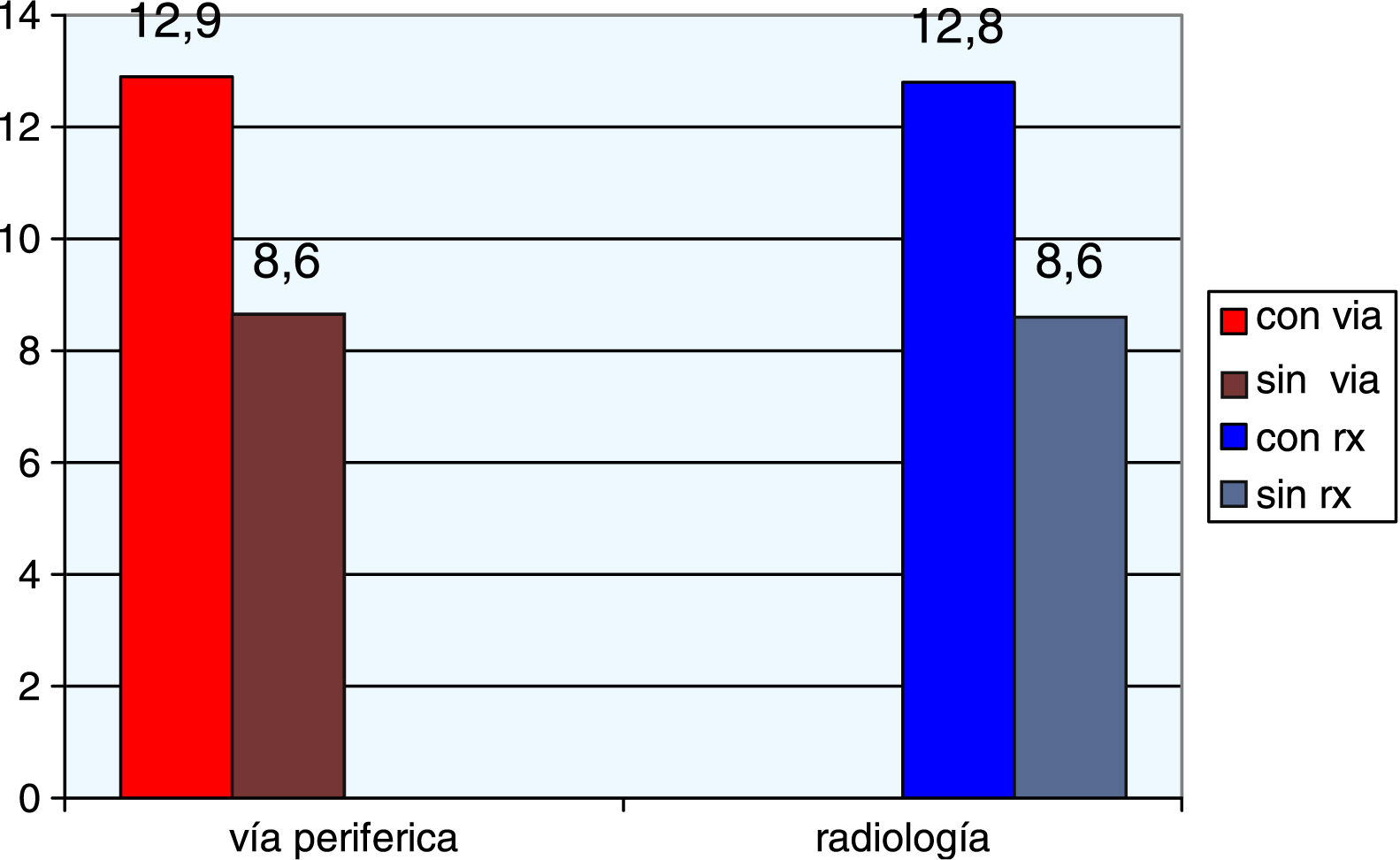
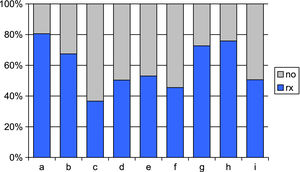
Se han evidenciado diferencias significativas entre la aparición de incidentes de seguridad en pacientes en los que se ha usado catéter venoso periférico (12,85%) frente a aquellos en los que no se ha usado (8,58%) (p = 0,03) y en los que se ha pedido una radiografía (12,82%) frente a aquellos en los que no (8,64%) (p = 0,04). Han tenido estancia más prolongada los casos con incidente (media 248,9 min) que los que no (media 164,1 min) (p < 0,001) (fig. 3) (tabla 1).
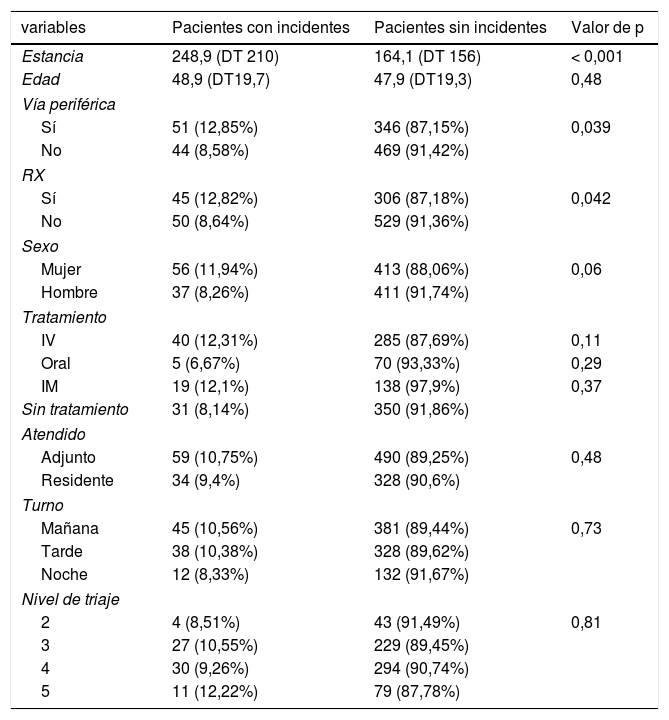
Nivel de significación entre las variables estudiadas respecto a la detección o no de incidentes de seguridada
| variables | Pacientes con incidentes | Pacientes sin incidentes | Valor de p |
|---|---|---|---|
| Estancia | 248,9 (DT 210) | 164,1 (DT 156) | < 0,001 |
| Edad | 48,9 (DT19,7) | 47,9 (DT19,3) | 0,48 |
| Vía periférica | |||
| Sí | 51 (12,85%) | 346 (87,15%) | 0,039 |
| No | 44 (8,58%) | 469 (91,42%) | |
| RX | |||
| Sí | 45 (12,82%) | 306 (87,18%) | 0,042 |
| No | 50 (8,64%) | 529 (91,36%) | |
| Sexo | |||
| Mujer | 56 (11,94%) | 413 (88,06%) | 0,06 |
| Hombre | 37 (8,26%) | 411 (91,74%) | |
| Tratamiento | |||
| IV | 40 (12,31%) | 285 (87,69%) | 0,11 |
| Oral | 5 (6,67%) | 70 (93,33%) | 0,29 |
| IM | 19 (12,1%) | 138 (97,9%) | 0,37 |
| Sin tratamiento | 31 (8,14%) | 350 (91,86%) | |
| Atendido | |||
| Adjunto | 59 (10,75%) | 490 (89,25%) | 0,48 |
| Residente | 34 (9,4%) | 328 (90,6%) | |
| Turno | |||
| Mañana | 45 (10,56%) | 381 (89,44%) | 0,73 |
| Tarde | 38 (10,38%) | 328 (89,62%) | |
| Noche | 12 (8,33%) | 132 (91,67%) | |
| Nivel de triaje | |||
| 2 | 4 (8,51%) | 43 (91,49%) | 0,81 |
| 3 | 27 (10,55%) | 229 (89,45%) | |
| 4 | 30 (9,26%) | 294 (90,74%) | |
| 5 | 11 (12,22%) | 79 (87,78%) | |
Resultados expresados en número de casos y porcentaje, salvo en estancia y edad, que es media de minutos y años, respectivamente, y DT.
A/R: atendido por adjunto o por residente; DT: desviación típica; IM: intramuscular; IV: intravenoso; RX: petición de pruebas radiológicas.
En el resto de los parámetros estudiados no se han hallado diferencias significativas (tabla 1).
Los principales incidentes encontrados se resumen en la tabla 2.
Efectos producidos por los incidentes detectados en los pacientesa
| Efectos producidos en el paciente | N.° casos parcial | N.° casos total |
|---|---|---|
| A. Relacionados con los procedimientos | 12 | |
| Hematoma | 2 | |
| Hematuria | 2 | |
| Otras complicaciones de procedimientos | 8 | |
| B. Infección relacionada con la asistencia | 1 | |
| C. Relacionados con los cuidados | 8 | |
| Flebitis | 4 | |
| Otros relacionados con los cuidados | 4 | |
| D. Generales | 44 | |
| Peor curso clínico de la enfermedad de base | 4 | |
| Necesidad de repetir procedimiento | 8 | |
| Necesidad de repetir visita | 13 | |
| Ansiedad, estrés o depresión | 19 | |
| E. Relacionados con la medicación | 26 | |
| Náuseas, vómitos o diarrea | 4 | |
| Prurito, rash o lesiones dérmicas | 1 | |
| Mal manejo del dolor | 17 | |
| Problemas neurológicos | 1 | |
| Hipotensión | 1 | |
| Mal control de glucemia | 1 | |
| Otros | 1 | |
| F. Otras consecuencias | 2 | |
| Ninguna | 17 |
En 13 de los pacientes en los que se usó vía venosa periférica y esta no se utilizó después de la extracción inicial, se han detectado incidentes. Supone un 13,9% (IC del 95%: 7-20,8%). Tres de ellos han sido relacionados precisamente con esta vía: 2flebitis y un hematoma pospunción.
DiscusiónHay numerosos trabajos que hablan de los peligros potenciales de las vías venosas periféricas13,14 y alguno que indica una mayor tasa de complicaciones en aquellos que se insertan en el servicio de urgencias15. No extraña, por tanto, encontrar relación entre esta técnica y una mayor frecuencia de detección de incidentes de seguridad. Lo que sí llama la atención es la variabilidad detectada en su uso en los diferentes servicios y la proporción de estas vías venosas que no se usaron tras la primera extracción. No se puede decir que estas eran las únicas vías innecesarias. Puede que algunas de estas medicaciones pautadas por esta vía pudieran haberse administrado por otra, pero esto escapa al alcance de este estudio. De hecho, las cifras de vías innecesarias detectadas en nuestro trabajo son inferiores a otros estudios específicos sobre el tema, que las cifran en el 32-35% en Urgencias16,17. Llama la atención que el uso de medicación por vía intravenosa no se asocie a una mayor detección de incidentes y sí el uso de vías venosas periféricas, pero atendiendo a los efectos detectados de los incidentes que tienen que ver con el uso de esta vía (2 hematomas y 4 flebitis) se debe destacar que la mitad se han dado en pacientes a los que no se ha administrado medicación por vía intravenosa.
También se ha evidenciado una variabilidad en las peticiones radiológicas efectuadas. Se ha señalado que diversos autores han señalado exploraciones de este tipo evitables18,19, si bien en este caso es todavía más difícil establecer cuantas de ellas habrían sido prescindibles. Podría pensarse que a los pacientes a los que se piden estas pruebas complementarias son más complejos que el resto y podría esperarse una mayor tasa de eventos adversos, pero el estudio de diferencias en función del nivel de triaje muestra que esta asociación no se produce en los casos estudiados. Podría pensarse también que las diferencias entre hospitales en el uso de pruebas y procedimientos podrían obedecer a características de los mismos y actuar como factor de confusión en las asociaciones. No se ha realizado análisis por nivel de complejidad de los centros dado que solo uno es de primer nivel y descubriría el anonimato. Sí se debe señalar que los 3 con más peticiones radiológicas y de uso de vías son 2de nivel 3 y uno de nivel 2, lo cual no explica estas diferencias en función del nivel de complejidad.
Respecto al tiempo de estancia, hay trabajos que ya han demostrado asociación entre el mismo y la aparición de incidentes de seguridad, tanto en hospitalización20 como en urgencias11. Se ha visto relación entre más tiempo de estancia con más posibilidad de que ocurran incidentes y que la aparición de estos, a su vez, provoca, en ocasiones, más tiempo de atención.
Como limitaciones de este estudio cabe que señalar que no se ha evaluado la utilidad de las peticiones radiológicas ni si la medicación podía haberse administrado por otra vía, ya que este trabajo no se había diseñado con este fin. Posteriores estudios deberían incidir en estudiar la incidencia de pruebas y procedimientos que no aportan valor al proceso (y suman tiempo y costes) y poner en marcha medidas para reducirlos.
Otra limitación es que la revaluación se ha realizado de forma no presencial y, aunque la mayor parte de estas complicaciones se producen la primera semana17, puede haberse infraestimado algunos eventos derivados de complicaciones por vías.
Como conclusión, podría decirse que en este estudio se constata la variabilidad entre centros y la relación del uso de catéter venoso periférico (muchos de ellos usados inadecuadamente), el tiempo de estancia y las pruebas radiológicas con la aparición de incidentes de seguridad en Urgencias.
Conflicto de interesesNo existe conflicto de intereses de ninguno de los autores.
Al Servicio Murciano de Salud, por su apoyo y colaboración, y a todos los servicios de Urgencia por su participación, especialmente a las personas que han sido miembros del grupo de trabajo del estudio ERIDA.
Juana M. Marín Martínez, Jesús Pérez Morote, Cayetano Martínez Ros, Antonia Cantero Sandoval, M.P. Cabrerizo González, Ignacio Beltrán Sánchez, Roxana Rojas Luan, Andrés Conesa Hernández, M. Carmen de la Peña Ayuso, Benito García Vivancos, Luis Escobar Álvaro, Magdalena Rojo Cánovas, Inmaculada Martínez Reche, Consuelo González López, José M. Melgares, Angel Gambín Cano, Victoria E. Lozano Pastor, Clotilde Agüero Moriñigo, Olga Ortiz González, Pilar Bosque Lorente, Sandra Moreno Reina, Cristina N. Esteban Lloret, Javier Mas Luzón, Belén Soto Castellón, José Nicolás Gálvez, Eduardo Ramiro Tena, Isabel M. Reina Nicolás, Bernardina Tudela de Gea, Sara Ramos López, Clara Gómez García, Francisca Muiña Juárez, Pascual Piñera Salmerón, Natalia Trigueros Ruiz, Susana Abad Izquierdo, Juan José Ferrer Pérez, Daniela Rosillo Castro, Isabel Hernández Hernández, M. Reyes Egea, Juan Vicente Ortega Liarte, Carlos Contreras García, Antonio Fernández Fernández, Carmen Escudero Sánchez, Elena González Garro, Belén Morales Blanco, Carlos Piqueras Vidal, Miguel A. Contreras Oliveros, Pablo I. Fernández Pérez, Ana Villa Salmerón, M.D. Estrada Bernal, Carmen M. Cerezo Franco, Jesús García Dato, Susana Valbuena, Ascensión Sánchez Martínez y Julián Alcaraz Martínez.