Conocer la prevalencia de índice dedo-brazo (IDB) patológico en un grupo de pacientes con diabetes mellitus tipo 2 (DM2). Conocer la correlación entre el IDB y el índice tobillo-brazo (ITB) en estos pacientes y determinar a partir de qué valor se debe considerar patológico el IDB.
Pacientes y métodoEstudio descriptivo transversal realizado en atención primaria. Se incluyeron pacientes mayores de 50 años con DM2. Se determinaron las presiones arteriales sistólicas en el brazo, tobillo y dedo del pie para poder calcular el ITB y el IDB.
ResultadosSe estudiaron 175 pacientes (350 extremidades) de edad media (DE) 67 (9) años. El 53,7% eran mujeres y un 72,3% hipertensos. El ITB fue patológico (≤0,90) en 8,3% de las extremidades y un 8,6% cumplía criterios de calcificación (≥1,40). El IDB fue patológico (≤0,60) en el 18,6% de los casos. De las 291 extremidades con un ITB normal, 34 (11,7%) presentaban un valor patológico del IDB, y de las 30 extremidades con un ITB calcificado, 6 (20%) presentaban un valor patológico del IDB. Entre el ITB y el IDB se observó una correlación lineal positiva (r=0,395; p<0,001), que se mantuvo en presencia de calcificación arterial pero en sentido opuesto (r=-0,452; p=0,012). La mayor área bajo la curva ROC la presentó el punto de corte de IDB patológico ≤0,60.
ConclusionesLa determinación del IDB aporta información adicional a la determinación del ITB y puede ser una exploración muy útil en caso de calcificación arterial. El valor inferior o igual a 0,60 es el más adecuado para considerar un IDB patológico.
We aimed to know the prevalence of abnormal toe-brachial index (TBI) in a group of patients with type 2 diabetes mellitus (DM2). We also aimed to know the correlation between TBI and the ankle-brachial index (ABI) in these patients and determine the abnormal value of TBI.
Patients and methodsDescriptive cross-sectional study conducted in primary care. DM2 patients over 50 years were included. Systolic blood pressure at the arm, ankle and toe were determined to calculate the ABI and the TBI.
ResultsWe studied 175 patients (350 limbs) of a mean age of 67 years (SD=9), 53.7% were women and 72.3% had hypertension. The ABI was abnormal (≤0.90) in 8.3% of the limbs and 8.6% met criteria of calcification (≥1.40). The TBI was abnormal (≤0.60) in 18.6% of cases. Of the 291 limbs with a normal ABI, 34 (11.7%) had an abnormal value of TBI and the 30 limbs with a calcified ABI, 6 (20%) had an abnormal value of TBI. There was a positive linear correlation between ABI and TBI (r = 0.395, P < .001).
ConclusionsDetermination of TBI provides additional information to ABI determination and exploration can be very useful in cases of arterial calcification. The value ≤0.60 is the best one to consider an abnormal TBI.
La arteriopatía periférica (AP) es una de las complicaciones de la diabetes mellitus tipo 2 (DM2). Su etiología arterioesclerótica indica que el paciente padece un riesgo cardiovascular elevado pero también es un factor de riesgo del pie diabético. La mitad de las amputaciones no traumáticas en el mundo occidental se practican en pacientes diabéticos y la AP tiene un papel fundamental en la mayoría de los casos1. El índice tobillo-brazo (ITB) permite diagnosticar la enfermedad cuando el paciente está asintomático y es un buen método diagnóstico de AP2,3. El ITB relaciona la presión arterial sistólica (PAS) braquial con la PAS en el tobillo y es un factor pronóstico de enfermedad cardiovascular4 y también de amputación1,2. Aunque la determinación del ITB aporta gran información en los pacientes diabéticos, la técnica se ha visto cuestionada por la presencia de calcificación de la capa media arterial (calcificación de Monkeberg) que padecen muchos de estos enfermos y que da como resultado valores elevados del ITB (≥1,40) o falsamente normales2,5.
La prevalencia de calcificación arterial en los diabéticos es inferior al 10%6,7, pero no se conoce la prevalencia de pacientes con valores de ITB falsamente elevados y que deberían tener valores de ITB bajos si la calcificación no estuviera presente.
La determinación de PAS en el primer dedo del pie (mediante un pequeño manguito que se coloca en la base del dedo) y el cálculo del índice dedo-brazo (IDB) fue descrita por Formijne en 1934, y Stradness demostró que tenía una repetitividad semejante al ITB y que podía ser muy útil en pacientes con arterias calcificadas ya que las digitales raramente se calcifican5.
La PAS medida en el dedo se correlaciona bien con los hallazgos angiográficos8, es un factor pronóstico de amputación y también de mortalidad9,10, y en caso de isquemia grave se correlaciona mejor que el ITB con la gravedad de las lesiones8.
Aunque los grandes expertos1,5,11–13 aconsejan la determinación de la PAS en el dedo en pacientes con sospecha de calcificación arterial, especialmente diabéticos, hay muy pocos trabajos publicados que permitan conocer la aplicabilidad y rentabilidad de dicha recomendación. Nosotros nos plantemos el estudio con 3 objetivos: conocer la prevalencia de IDB patológico en un grupo de pacientes con DM2, conocer la correlación entre el IDB y el ITB en estos pacientes, y determinar a partir de qué valor se debe considerar patológico el IDB.
Pacientes y métodoSe trata de un estudio transversal y observacional que se realizó en 3 centros de salud urbanos pertenecientes a la zona del Barcelonès Nord i Maresme. Aprovechando las visitas de control que realizaron los pacientes con diabetes a su equipo sanitario durante los meses de junio a setiembre de 2008, se les explicó el estudio y las exploraciones a realizar y los pacientes que aceptaron participar fueron citados de nuevo para llevar a cabo la exploración completa. A todos ellos se les pidió el consentimiento informado por escrito y el estudio fue aprobado por el Comité Ético de Investigación Clínica del Instituto de Investigación en Atención Primaria (IDIAP) Jordi Gol (Barcelona).
Se incluyeron pacientes diabéticos tipo 2 de 50 o más años de edad. Los criterios de exclusión fueron: pacientes con arritmias cardiacas, antecedentes de intervención por AP, perímetro de tobillo igual o superior a 40cm y no firmar el consentimiento informado.
Después de 10 minutos de reposo en una consulta tranquila y con una temperatura agradable, se determinó a cada paciente la PAS en las arterias braquiales, pedias y tibiales posteriores, derechas e izquierdas, utilizando un doppler modelo Dopplex HNE (sonda de 8MHz) y un esfigmógrafo de mercurio bien calibrado y con los manguitos del tamaño adecuado en cada extremidad14. Posteriormente, un segundo observador, que no conocía el valor del ITB obtenido en el paciente, realizaba la determinación de la PAS en el dedo con un manguito que abarcara toda la circunferencia del dedo (1,9cm o 2,5cm) conectado a un esfigmógrafo de mercurio y el mismo doppler utilizado para la determinación del ITB. Para poder oír mejor el latido arterial se utilizaron unos auriculares conectados al doppler. Estas determinaciones las realizaban 2 profesionales sanitarios previamente entrenados para el estudio.
Para calcular el ITB se utilizó como numerador la PAS más elevada de cada tobillo (tibial posterior o pedia) y como denominador la PAS más elevada de las 2 braquiales (brazo control). Se consideró un ITB patológico ≤0,90 y sugestivo de calcificación arterial ≥1,4011.
Para calcular el IDB se utilizó como numerador la PAS determinada en el primer dedo del pie y como denominador la PAS del brazo control. Se consideró un IDB patológico ≤0,605.
Las 2 extremidades de cada paciente se consideraron independientes, de manera que cada individuo aportaba 2 ITB y 2 IDB.
Durante la visita también se registraron las variables: edad, sexo, índice de masa corporal (IMC), antecedentes de hipertensión arterial (HTA), tabaquismo, tiempo de evolución de la DM2 y perímetro del brazo y del tobillo.
El análisis estadístico se realizó con el software Stata® versión 11 para Windows®. Las variables cuantitativas se presentan como media (desviación estándar) y las cualitativas como frecuencia (porcentaje). Las comparaciones entre las variables cuantitativas se realizaron con el test de la t de Student o con el análisis de la variancia (ANOVA), y las de las variables cualitativas mediante el test de la ji al cuadrado o el test exacto de Fisher. La relación lineal entre el ITB y el IDB se determinó mediante el coeficiente de correlación de Pearson (r) y para estudiar el acuerdo entre el ITB y el IDB se calculó la diferencia media ITB-IDB y su rango de referencia. Finalmente se calcularon la sensibilidad, especificidad, el valor predictivo positivo (VPP), el valor predictivo negativo (VPN) y el área bajo la curva ROC entre el ITB y el IDB mediante las fórmulas estándar con sus respectivos intervalos de confianza al 95%.
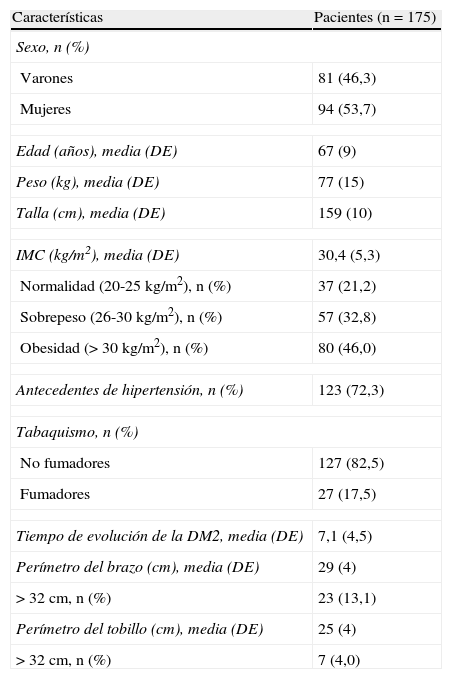
ResultadosSe realizó la exploración en 175 pacientes diabéticos tipo 2 y como las 2 extremidades de cada uno de ellos se consideraron independientes, en total se estudiaron 350 extremidades. Las características de estos pacientes se muestran en la tabla 1. La edad media (DE) de la muestra fue de 67 (9) años, el 53,7% eran mujeres y 80 (46%) pacientes presentaban un IMC>30kg/m2. En la historia clínica constaba el diagnóstico de HTA en 123 (72,3%) pacientes, un 17,5% eran fumadores y el tiempo medio de evolución de la DM2 fue de 7,1 (4,5) años. En 23 (13,1%) casos fue necesario utilizar el manguito grande en el brazo porque el perímetro era superior a 32cm, y en 7 (4%) casos en las extremidades inferiores.
Características de la muestra de pacientes diabéticos tipo 2
| Características | Pacientes (n=175) |
| Sexo, n (%) | |
| Varones | 81 (46,3) |
| Mujeres | 94 (53,7) |
| Edad (años), media (DE) | 67 (9) |
| Peso (kg), media (DE) | 77 (15) |
| Talla (cm), media (DE) | 159 (10) |
| IMC (kg/m2), media (DE) | 30,4 (5,3) |
| Normalidad (20-25kg/m2), n (%) | 37 (21,2) |
| Sobrepeso (26-30kg/m2), n (%) | 57 (32,8) |
| Obesidad (>30kg/m2), n (%) | 80 (46,0) |
| Antecedentes de hipertensión, n (%) | 123 (72,3) |
| Tabaquismo, n (%) | |
| No fumadores | 127 (82,5) |
| Fumadores | 27 (17,5) |
| Tiempo de evolución de la DM2, media (DE) | 7,1 (4,5) |
| Perímetro del brazo (cm), media (DE) | 29 (4) |
| >32cm, n (%) | 23 (13,1) |
| Perímetro del tobillo (cm), media (DE) | 25 (4) |
| >32cm, n (%) | 7 (4,0) |
DE: desviación estándar; DM2: diabetes mellitus tipo 2; IMC: índice de masa corporal.
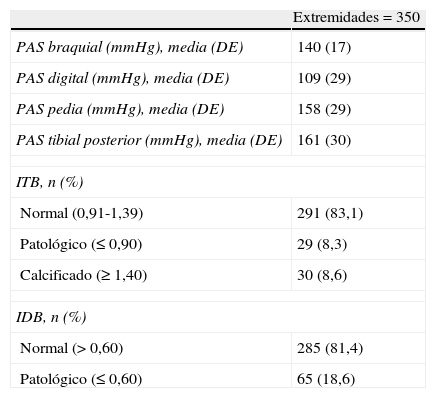
En la tabla 2 se muestran los valores medios de la PAS braquial, digital y en el tobillo (pedia y tibial posterior), y los valores del ITB y del IDB obtenidos. En 29 (8,3%) extremidades se observó un ITB patológico (≤0,90) y 30 (8,6%) se consideraron calcificadas (≥1,40). Se observó un porcentaje superior de ITB patológicos entre los varones respecto a las mujeres (15,5 y 2,1%, respectivamente; p<0,05). El IDB fue patológico (≤0,60) en 65 (18,6%) extremidades y también resultó ser mayor el porcentaje en varones respecto a las mujeres (25,5 y 12,7%, respectivamente; p<0,05).
Valores de la presión arterial sistólica braquial, digital, en el tobillo, del índice tobillo-brazo y del índice dedo-brazo de la muestra de pacientes diabéticos tipo 2
| Extremidades=350 | |
| PAS braquial (mmHg), media (DE) | 140 (17) |
| PAS digital (mmHg), media (DE) | 109 (29) |
| PAS pedia (mmHg), media (DE) | 158 (29) |
| PAS tibial posterior (mmHg), media (DE) | 161 (30) |
| ITB, n (%) | |
| Normal (0,91-1,39) | 291 (83,1) |
| Patológico (≤0,90) | 29 (8,3) |
| Calcificado (≥1,40) | 30 (8,6) |
| IDB, n (%) | |
| Normal (>0,60) | 285 (81,4) |
| Patológico (≤0,60) | 65 (18,6) |
DE: desviación estándar; IDB: índice dedo-brazo; ITB: índice tobillo-brazo.
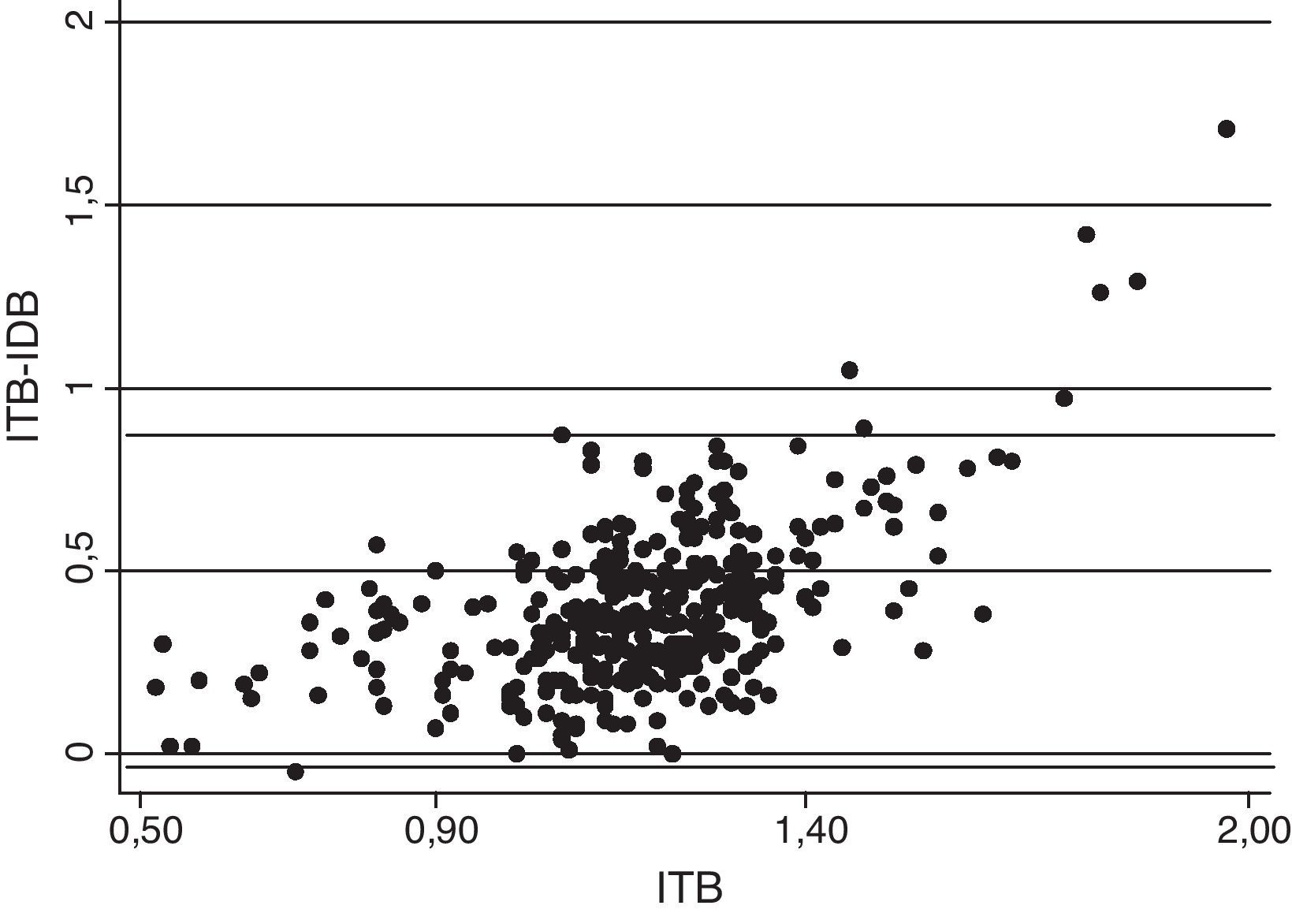
Al estudiar la relación entre el ITB y el IDB se observó una correlación lineal positiva (r=0,395; p<0,001). Al analizar la correlación solo para las 30 extremidades calcificadas (ITB≥1,40), se observó también una correlación lineal, pero en este caso fue negativa (r=-0,452; p=0,012). En la figura 1 se muestra esta relación con un aumento progresivo del IDB y del ITB, excepto para valores altos del ITB, que corresponden a extremidades calcificadas, en los que a medida que aumenta el ITB, el IDB disminuye.
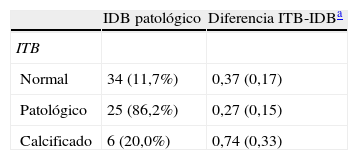
De las 291 extremidades con un ITB considerado normal, 34 (11,7%) presentaban un valor patológico del IDB, y de las 30 extremidades con un ITB calcificado, 6 (20%) presentaban un valor patológico del IDB (tabla 3).
Prevalencia de índice dedo-brazo patológico y diferencia media entre índices tobillo-brazo y dedo-brazo en función del valor de este último
| IDB patológico | Diferencia ITB-IDBa | |
| ITB | ||
| Normal | 34 (11,7%) | 0,37 (0,17) |
| Patológico | 25 (86,2%) | 0,27 (0,15) |
| Calcificado | 6 (20,0%) | 0,74 (0,33) |
IDB: índice dedo-brazo; ITB: índice tobillo-brazo.
La diferencia media entre el ITB y el IDB en las 350 extremidades analizadas fue de 0,40 (0,22) y se observó una tendencia significativa al alza de esta diferencia entre los 3 grupos de ITB (tabla 3). En el grupo de pacientes con calcificación arterial esta diferencia fue significativamente mayor que en el grupo de pacientes sin calcificación (0,74 para calcificados y 0,37 para patológicos+normales; p<0,001). Esto también se observa en la figura 2, donde valores del ITB<1,40 presentan una diferencia dentro del rango normal establecido (diferencia media±1,96DE: -0,04 a 0,84), mientras que para valores del ITB≥1,40 las diferencias están fuera de este rango.
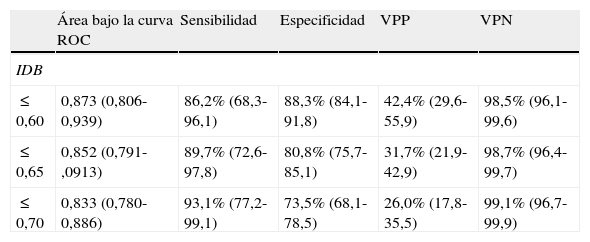
La sensibilidad y la especificidad obtenidas para un IDB patológico ≤0,60, sin tener en cuenta las 30 extremidades calcificadas, fueron del 86,2 y 88,3%, respectivamente, el VPP del 42,4% y el VPN del 98,5% (tabla 4). Si se tenían en cuenta otros puntos de corte para el IDB patológico, como ≤0,65 o ≤0,70, la sensibilidad aumentaba, mientras que la especificidad resultaba ser más baja. El área bajo la curva ROC indica la probabilidad con la que obtendremos un IDB patológico en una extremidad frente a un IDB normal. En este caso la mayor área bajo la curva ROC la presentó el punto de corte de IDB patológico ≤0,60.
Sensibilidad, especificidad, valor predictivo positivo, valor predictivo negativo y área bajo la curva ROC entre los índices tobillo-brazo y dedo-brazo
| Área bajo la curva ROC | Sensibilidad | Especificidad | VPP | VPN | |
| IDB | |||||
| ≤0,60 | 0,873 (0,806-0,939) | 86,2% (68,3-96,1) | 88,3% (84,1-91,8) | 42,4% (29,6-55,9) | 98,5% (96,1-99,6) |
| ≤0,65 | 0,852 (0,791-,0913) | 89,7% (72,6-97,8) | 80,8% (75,7-85,1) | 31,7% (21,9-42,9) | 98,7% (96,4-99,7) |
| ≤0,70 | 0,833 (0,780-0,886) | 93,1% (77,2-99,1) | 73,5% (68,1-78,5) | 26,0% (17,8-35,5) | 99,1% (96,7-99,9) |
Entre paréntesis se indica el intervalo de confianza del 95%.
IDB: índice dedo-brazo; VPN: valor predictivo negativo; VPP: valor predictivo positivo.
El 11,7% de las extremidades estudiadas que presentaban un ITB normal tenían valores de IDB patológicos. Estas extremidades habrían alcanzado valores de normalidad del ITB debido a la calcificación de la capa media arterial y, por lo tanto, tendrían un ITB falsamente normal. En un estudio similar al nuestro, Brooks et al.15 estudiaron 174 diabéticos y observaron que 27 pacientes (20%) presentaban IDB bajos con ITB normales aunque el valor que consideraron patológico para el IDB fue de 0,54.
En 30 extremidades el ITB no pudo realizar el diagnóstico porque los valores hallados eran mayores o iguales a 1,40 y, por lo tanto, era imposible conocer el estado intraluminal de las arterias. El IDB en estas extremidades aportó gran información, ya que en 6 (20%) fue patológico y por lo tanto sugestivo de AP.
La correlación lineal positiva hallada en nuestro estudio entre el ITB y el IDB, que desaparece con la presencia de calcificación arterial, demuestra el valor de la determinación del IDB en estos pacientes y es similar a la hallada por Martín et al,16, que, en un estudio realizado con 221 pacientes diabéticos, hallaron una correlación lineal significativa (r=0,506; p<0,001) entre el ITB y el IDB, que desapareció en presencia de calcificaciones arteriales (r=-0,070; p=0,857), lo que avalaría el IDB como método diagnóstico en presencia de calcificación arterial.
La diferencia media entre ITB e IDB observada que permanece dentro del rango establecido en todas las extremidades, menos en las calcificadas, es muy semejante a la descrita por Brooks et al.15 y confirma el valor añadido del IDB al ITB con valores elevados.
No hay acuerdo sobre el valor de IDB a partir del cual se puede considerar patológico: inferior a 0,702,11 o inferior a 0,605. Carter, en 19718, define el IDB como patológico si es igual o inferior a 0,63, y entre 0,64 y 0,70 como borderline. De los 3 valores diagnósticos valorados en nuestro estudio, el valor menor o igual a 0,60 es el que presenta una mayor especificidad y VPP, con el área bajo la curva ROC también mayor. El valor inferior o igual a 0,70 es el que presenta una sensibilidad mayor, pero también una menor especificidad, VPP y área bajo la curva ROC. El valor 0,65ha obtenido unos valores intermedios. Estos hallazgos obligan a aconsejar el valor inferior o igual a 0,60 como el más adecuado para considerar un IDB patológico.
Hay pocos estudios que analicen el riesgo cardiovascular, de mortalidad y amputación de los pacientes con calcificación arterial. Everhart et al.17 estudiaron 4.553 individuos durante 10 años, de los que 1.381 eran diabéticos, y observaron un incremento del riesgo de mortalidad de los diabéticos con calcificación arterial de 1,5 veces mayor (intervalo de confianza del 95% [IC 95%] 1,0-2,1) y un riesgo 5,5 veces mayor de amputaciones (IC 95% 2,1-14,1) con respecto a los que no presentaban calcificación. Resnick et al.18 estudiaron a 4.393 indios americanos, de los cuales 274 eran diabéticos, durante más de 8 años y hallaron que la curva que relacionaba mortalidad total con valores del ITB presentaba forma de «J», de tal forma que pacientes con valores bajos del ITB presentaron un riesgo aumentado de mortalidad total, pero también los pacientes con valores elevados (odds ratio [OR] 3,40; IC 95% 2,50-4,63), y este hecho también se producía entre los diabéticos (OR 2,87; IC 95% 2,02-4,09). Un metaanálisis posterior4, que incluyó 480.325 individuos, confirmó estos hallazgos; los autores hallaron un riesgo de mortalidad aumentado entre los que presentaban un ITB menor de 1,40 con respecto a los que tenían un ITB normal (hazard ratio [HR] 1,38; IC 95% 1,17-1,62 en los varones y HR 1,23; IC 95% 1-1,52 en las mujeres). Saber el IDB de estos pacientes probablemente ayude a conocer los enfermos de mayor riesgo y a actuar en consecuencia.
El IDB es un buen indicador de isquemia arterial, pero la presión digital, en valores absolutos, se correlaciona mejor que el ITB y el IDB con la isquemia grave8. Holstein y Lassen19 realizaron el seguimiento de 55 pies con úlceras durante 5,8 meses y observaron que el 29% de los pacientes con un IDB basal menor de 20mmHg cicatrizaban, mientras que lo hacía el 92% de los que tenían un IDB superior o igual a 30mmHg. En un trabajo posterior, Holstein20 analizó 135 pacientes que habían sufrido algún tipo de amputación de una extremidad inferior y observó que el 63% de los pacientes que presentaban en situación basal una PAS digital menor de 30mmHg habían sufrido una amputación en comparación con ningún paciente con una PAS superior o igual a 30mmHg. Una PAS mayor o igual a 30mmHg indicaría ausencia de isquemia grave y, por tanto, indicador de buen pronóstico12,19–21.
La reproducibilidad de la determinación del IDB es de±0,15 (IC 95%)12, pero se ve afectada por elementos externos, como la temperatura ambiental. Temperaturas bajas pueden provocar vasoconstricción y dificultad en la realización de la prueba, y además un aumento de la PAS en el dedo y, por tanto, valores falsamente elevados. A pesar de que algunos autores recomiendan cubrir con una manta, al menos durante 20 minutos, los pies antes de la exploración, esta maniobra no es práctica y por lo tanto se recomienda mantener los pies calientes durante toda la exploración. Además, es aconsejable realizar una pequeña presión en el dedo antes de iniciar la insuflación del brazal5. También resultan útiles los auriculares conectados al doppler para poder escuchar mejor el latido arterial.
Al comparar ITB e IDB, con los conocimientos de los que disponemos, se puede afirmar que el ITB aporta información de las arterias de gran y mediano calibre y estaría más relacionado con el riesgo cardiovascular del paciente, y el IDB aporta información de los vasos de pequeño calibre, de la microcirculación12, que en el paciente diabético estaría más relacionada con la etiología del pie diabético.
En resumen, podemos concluir que la técnica es rápida, sencilla y barata, y aporta gran información, especialmente en los pacientes en los que sospechemos calcificación de la capa media arterial y también en todos aquellos con pies de riesgo o que ya presenten úlceras. Nuestra recomendación es introducirla en el día a día de los sanitarios, que con el ITB no tienen respuesta a todas las preguntas, especialmente en el paciente diabético.
FinanciaciónEste estudio recibió la Beca de Investigación en Enfermería de la Filial del Maresme de la Academia de Ciencias Médicas y de la Salud de Cataluña y Baleares en junio de 2008.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos a las personas que han hecho posible este estudio, en especial a los pacientes.
Este estudio forma parte de un proyecto más amplio, que recibió el Premio VIII Ajut a la Recerca en Atenció Primària, de la Societat Catalana de Medicina Familiar i Comunitària, en mayo de 2007.