El cáncer de pulmón de célula no pequeña es el segundo tumor sólido en incidencia y el primero en mortalidad en el mundo. Es una patología que ha experimentado un gran desarrollo en los últimos años, precisando hoy en día una selección de su tratamiento en función de histología, clínica, biología molecular, mutaciones drivers y expresión de biomarcadores como el ligando 1 de muerte programada (PDL-1) o el receptor de factor de crecimiento epidérmico (EGFR), con implicación pronóstica y predictiva de respuesta. Estamos aconteciendo al cambio de paradigma de una enfermedad de extrema gravedad. Las terapias dirigidas e inmunoterapia, sumadas a la quimioterapia citotóxica, han abierto un horizonte terapéutico y pronóstico inimaginable hace escasos años, cambiando la historia natural de la enfermedad. La afectación metastásica cardíaca es poco frecuente, pero con incidencia en aumento por la mejora de las técnicas radiológicas y el aumento de supervivencia de los pacientes con cáncer. Su principal origen es el cáncer de pulmón. Es una entidad clínica grave, que limita la supervivencia de los pacientes y que precisa de la atención de diversos especialistas clínicos. Los casos clínicos presentados ilustran la variedad molecular y clínica de estos tumores y la localización metastásica.
Non small cell lung cancer is the second most common solid tumour in incidence and the first in mortality worldwide.
There have been many developments in the condition over recent years, and the choice of treatment should be based on histology, clinical, molecular biology, driver mutations and expression of biomarkers such as programmed death-ligand 1 (PDL-1) or the epidermal growth factor receptor (EGFR), with prognostic implication and response prediction.
We are moving towards a paradigm shift in an extremely serious disease. Targeted therapies and immunotherapy, in addition to cytotoxic chemotherapy, have opened up a therapeutic and prognostic horizon that was unimaginable just a few years ago, changing the natural history of the disease.
Metastatic cardiac involvement is rare but increasing in incidence due to improved radiological techniques and the increased survival of cancer patients. Its main origin is lung cancer. It is a serious clinical entity, which limits the survival of patients and requires the attention of various clinical specialists.
The clinical cases presented illustrate the molecular and clinical variety of these tumours and their metastatic localisation.
El cáncer de pulmón de célula no pequeña (CPCNP) es el segundo tumor sólido en incidencia y el primero en mortalidad en el mundo.
Es una patología que ha experimentado un gran desarrollo en los últimos años, precisando hoy en día una selección de su tratamiento en función de histología, clínica, biología molecular, mutaciones drivers y expresión de biomarcadores como el ligando 1 de muerte programada (PDL-1) o el receptor de factor de crecimiento epidérmico (EGFR), con implicación pronóstica y predictiva de respuesta.
La afectación metastásica cardíaca es poco frecuente, pero con incidencia en aumento por la mejora de las técnicas radiológicas y el aumento de supervivencia de los pacientes con cáncer. Su principal origen es el cáncer de pulmón.
Presentamos 4 casos clínicos que ilustran la variedad molecular y clínica de estos tumores y localización metastásica, sirviendo de guion para revisar su actualidad terapéutica.
Serie de casosCaso 1Adenocarcinoma de pulmón estadio IV sin drivers y PDL-1≤50% con taponamiento cardíaco al diagnósticoVarón de 40años con antecedentes de tabaquismo y dislipemia.
Diagnosticado en noviembre de 2018 de adenocarcinoma de pulmón estadio IV por masa pericárdica izquierda, derrame pericárdico, derrame pleural y adenopatías múltiples, PDL-1 y drivers negativos.
Al diagnóstico presentaba compromiso hemodinámico por taponamiento cardíaco, que requirió pericardiocentesis urgente.
La histología del derrame pericárdico reveló células malignas de adenocarcinoma. La TC objetivó adenopatías múltiples, derrame pleural bilateral, masa en ángulo cardio-frénico anterior izquierdo de 60×40mm que contactaba con pericardio y hemidiafragma. Inició tratamiento con quimioterapia esquema carboplatino AUC6-pemetrexed 500mg/m2 trisemanal.
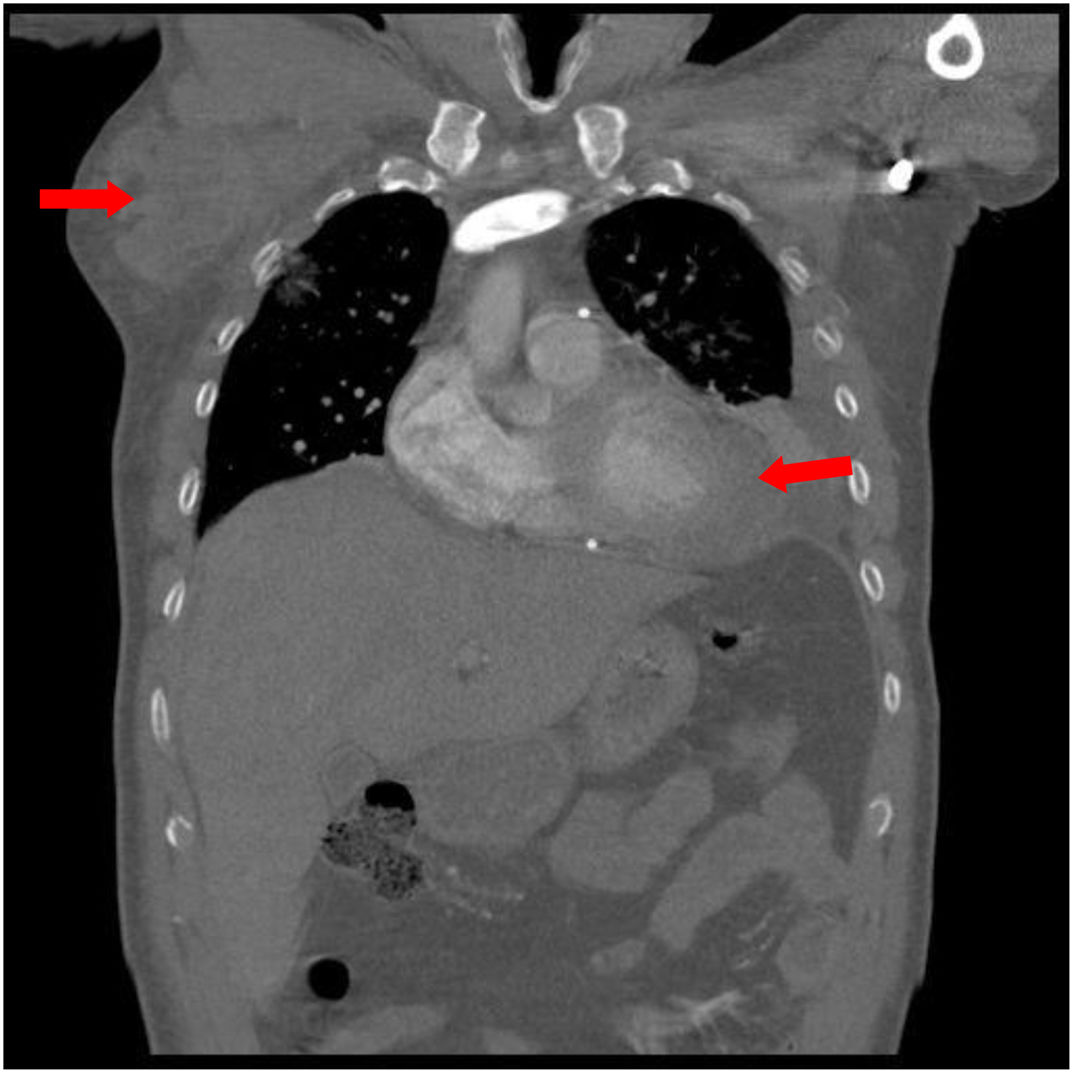
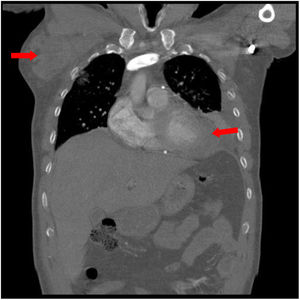
Tras un mes de tratamiento presentó recidiva del taponamiento. Se realizó pericardiocentesis subxifoidea, sin conseguir acceso al derrame, precisando minitoracotomía pleuro-pericárdica y disección hasta cavidad pericárdica. Debido a una hemorragia grave por infiltración tumoral masiva del miocardio se produjo disociación electromecánica con disfunción ventricular y fallecimiento del paciente, pese al soporte inotrópico y ventilatorio (fig. 1).
Caso 1: Tomografía computarizada (TC) torácico diagnóstico, corte coronal. Se objetivan masa axilar derecha, adenopatías mediastínicas múltiples, derrame pleural izquierdo con atelectasia pasiva de lóbulo inferior y língula, masa en ángulo cardiofrénico anterior izquierdo, que contacta y muestra mal plano de clivaje con pericardio y hemidiafragma.
Mujer de 67años con antecedente de artrosis.
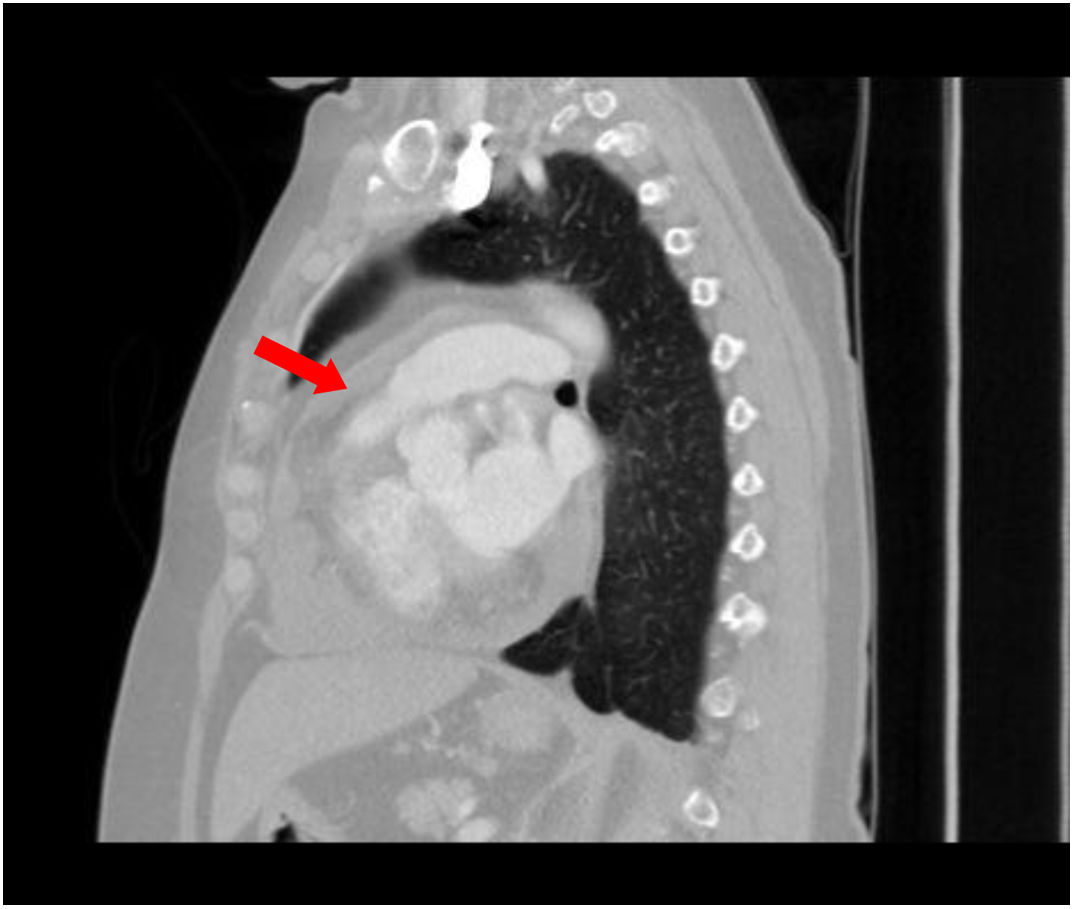
Diagnosticada en marzo de 2013 de adenocarcinoma de pulmón estadio IV con adenopatías mediastínicas, linfangitis carcinomatosa, derrame pleural derecho y pericárdico moderado sin compromiso hemodinámico. Se realizó pericardiocentesis diagnóstica, positiva para adenocarcinoma y deleción del exón 19 de EGFR. Recibió tratamiento con gefitinib 250mg/día durante 10 meses, con respuesta parcial. El derrame pericárdico mejoró, sin precisar drenaje.
En enero de 2014 presentó progresión politópica (pulmonar, ósea y hepática). Inició quimioterapia con cisplatino 75mg/m2-pemetrexed 500mg/m2 trisemanal. Presentó respuesta parcial, iniciándose pemetrexed de mantenimiento.
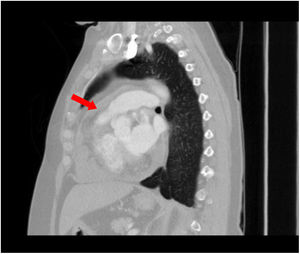
En abril de 2015, ante nueva progresión, inició afatinib, hasta julio de 2016, cuando, ante nueva progresión y deterioro físico, se suspendió el tratamiento y fue derivada a cuidados paliativos (fig. 2).
Caso 3Paciente con cáncer epidermoide de pulmón EGFR mutado, con buena respuesta a tratamiento dirigido y derrame pericárdico grave a la progresión tumoralMujer de 53años con antecedentes de tabaquismo, dislipemia y enfermedad pulmonar obstructiva crónica.
Diagnosticada en febrero de 2017 de cáncer epidermoide de pulmón estadio IIIB (T2aN3M0) con mutación en EGFR (deleción exón 19). Presentaba un nódulo pulmonar de 3cm en el lóbulo inferior izquierdo, adenopatías hiliares y subcarinales bilaterales.
Inició tratamiento con gefitinib 250mg/día en marzo de 2017, recibiendo 11 ciclos, con respuesta parcial.
En diciembre de 2017 presentó derrame pericárdico grave con taponamiento, precisando pericardiocentesis evacuadora.
La TC de reevaluación objetivó tromboembolismo pulmonar bilateral y progresión pulmonar. Comenzó tratamiento con osimertinib en febrero de 2018 tras detectarse la mutación de resistencia T790M en rebiopsia pulmonar, recibiendo 11 ciclos.
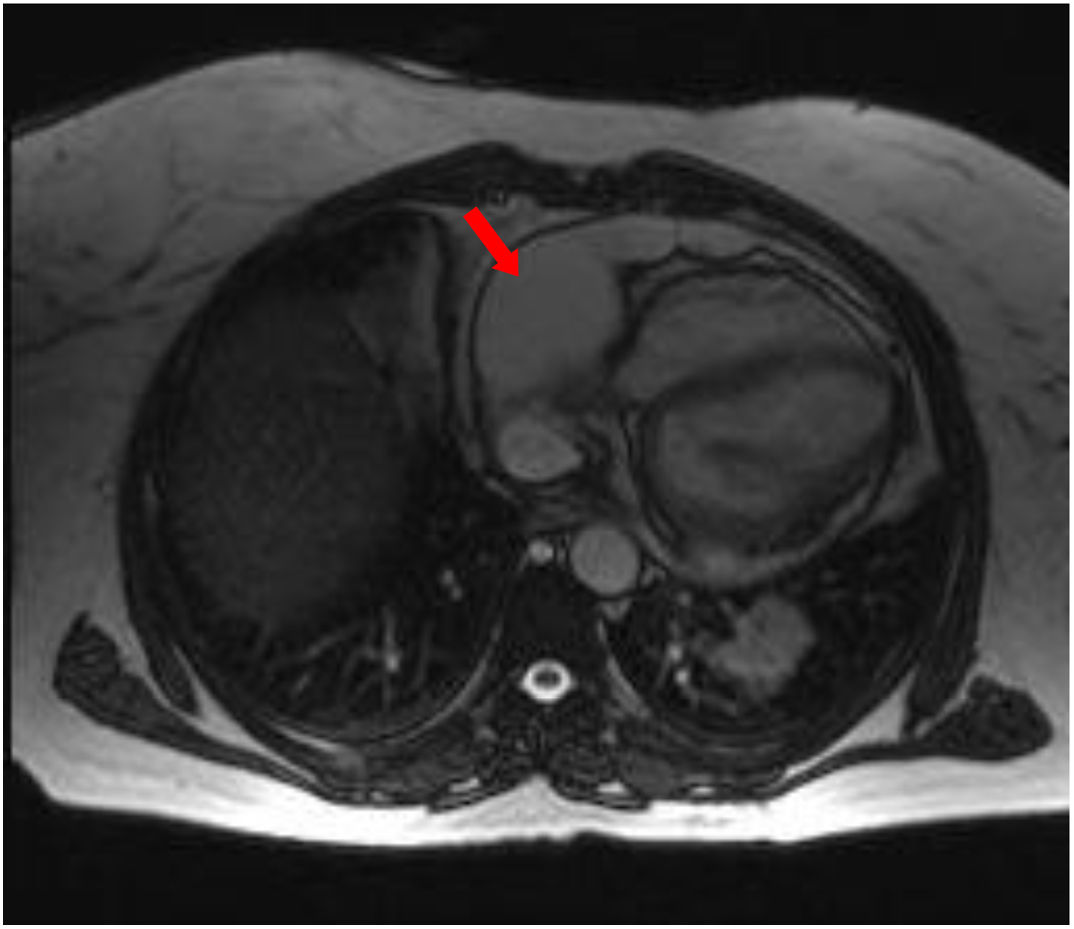
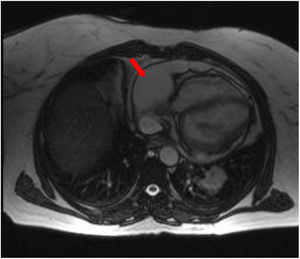
En diciembre de 2018 presentó progresión politópica: torácica, retroperitoneal y pericárdica, con derrame leve loculado por resonancia magnética cardíaca no subsidiario de drenaje.
Dada la agresividad de la progresión tumoral inició tratamiento con varios esquemas de quimioterapia, sin respuesta a ninguno: carboplatino AUC5-paclitaxel 175mg/m2 (3 ciclos), docetaxel 75mg/m2 en monoterapia (2 ciclos) y gemcitabina 1.000mg/m2-vinorelbina 30mg/m2 (2 ciclos).
En abril de 2019 presentó nueva progresión miocárdica con derrame pericárdico no taponado, que condicionó deterioro físico progresivo con mala evolución y fallecimiento (fig. 3).
Caso 4Paciente con adenocarcinoma de pulmón estadio IV con PDL-1≥50% y drivers negativos con derrame pericárdico grave al diagnóstico y respuesta prolongada a inmunoterapiaVarón de 60años con antecedentes de tabaquismo, hipertensión, dislipemia, diabetes y cardiopatía isquémica.
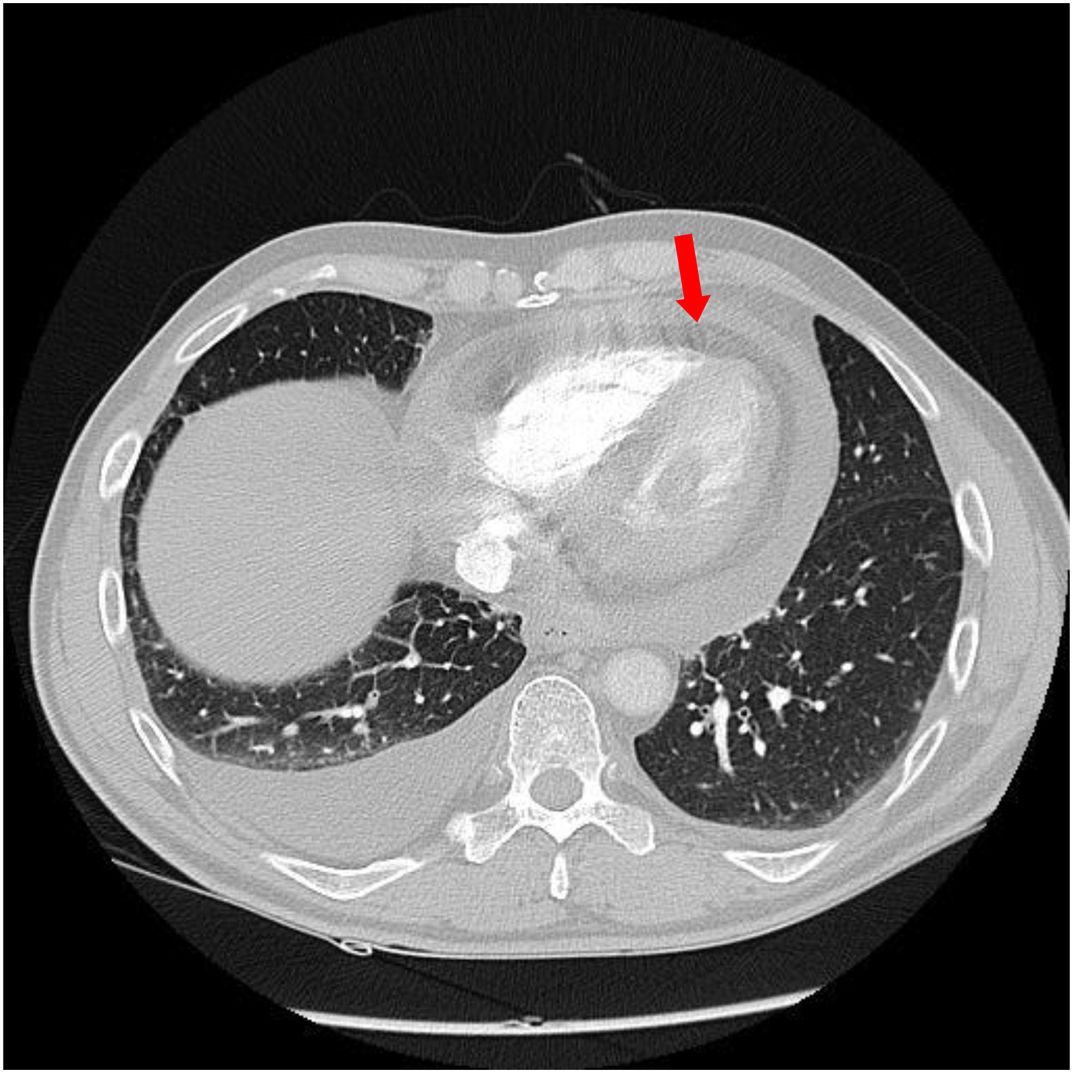
Diagnosticado en febrero de 2018 de adenocarcinoma de pulmón estadio IV (nódulos pulmonares bilaterales, derrame pericárdico y afectación adenopática generalizada), con mutaciones drivers negativas y PDL-1 100%.
Al diagnóstico empezó con taponamiento cardíaco que precisó pericardiocentesis urgente. Dado el compromiso vital y a la espera del análisis del PDL-1, inició quimioterapia esquema carboplatino AUC5-pemetrexed 500mg/m2. Tras 3 ciclos, se obtuvo el resultado del PDL-1: expresión del 100% en células tumorales analizadas, iniciándose inmunoterapia con pembrolizumab. Presentó respuesta tumoral parcial mayor en la primera reevaluación, sin toxicidad relevante.
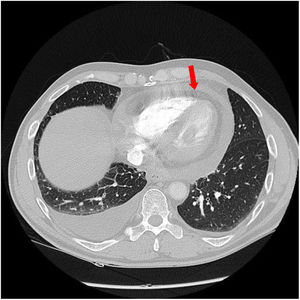
En enero de 2020, tras 2 años de tratamiento y 32 ciclos, presentaba respuesta completa, prosiguiendo tratamiento con pembrolizumab (fig. 4).
DiscusiónLas metástasis en CPCNP afectan principalmente a sistema nervioso central, hueso, hígado, suprarrenales, tórax y ganglios extratorácicos1. Es el tumor primario que más frecuentemente afecta al tejido cardíaco, siendo la principal vía de diseminación la linfática2–7.
Este tumor ha sufrido un importante aumento de supervivencia en los últimos años, principalmente por los avances terapéuticos con terapias dirigidas e inmunoterapia.
Los casos presentados difieren en biología molecular y microambiente tumoral, factores que determinan el comportamiento clínico y las opciones de tratamiento.
El primer caso es un adenocarcinoma que no expresaba mutaciones drivers ni PDL-1. Tuvo una presentación clínica agresiva, con derrame pericárdico tumoral recidivante. Tuvo pobre respuesta a quimioterapia citotóxica.
El segundo caso es un adenocarcinoma con mutaciones drivers positivas. Tuvo un curso clínico más indolente. Recibió tratamiento dirigido, con buena respuesta durante varios años.
El tercer caso es un carcinoma epidermoide con mutaciones drivers positivas, que recibió tratamiento dirigido. Presentó buena respuesta, pero la afectación cardíaca condicionó su pronóstico.
El cuarto caso presenta un adenocarcinoma con PDL-1≥50%, recibiendo tratamiento con inmunoterapia en primera línea, con buena respuesta y perfil de toxicidad.
El tratamiento de elección de las metástasis cardíacas es el tratamiento antitumoral sistémico, dado que suelen acontecer en contexto de enfermedad avanzada y afectación de otros órganos. El tratamiento quirúrgico y radioterápico pueden tener indicación en escenarios como el control de síntomas, la afectación cardíaca oligotópica, necesidad de rápida respuesta o contraindicación de otros tratamientos8–10.
ConclusiónEsta revisión clínica presenta la heterogeneidad molecular y clínica del CPCNP y la afectación cardíaca metastásica.
Estamos aconteciendo al cambio de paradigma de una enfermedad de extrema gravedad, primera causa de mortalidad por cáncer. Las terapias dirigidas e inmunoterapia, sumadas a la quimioterapia citotóxica, han abierto un horizonte terapéutico y pronóstico inimaginable hace escasos años, cambiando la historia natural de la enfermedad.
Poder detectar y tratar afectaciones metastásicas graves como la cardíaca, limitante de la supervivencia de estos pacientes, es de suma importancia en este nuevo contexto terapéutico y pronóstico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.