Los piojos de la cabeza o pediculosis capitis son una patología muy prevalente que causa mucha angustia, sobre todo en los padres de niños afectos. En los últimos años se ha demostrado la aparición de muchas resistencias a los tratamientos existentes, debido principalmente al uso indiscriminado de estos.
Presentamos una revisión de la infestación por piojos y de los tratamientos existentes actualmente.
Head lice is a common condition, and it causes great concern in parents of the affected child. Resistance to the most common treatment has been reported recently, due to an indiscriminate use.
A review is presented on this condition and its available treatments.
La pediculosis capilar es una ectoparasitosis permanente, definida como tal porque el parásito (Pediculus humanus var. capitis) desarrolla todo su ciclo biológico en el huésped. Su único huésped es el humano y sobrevive alimentándose de la sangre que obtiene del cuero cabelludo.
Es frecuente en población pediátrica, principalmente en el grupo entre 6 y 12años (entre 3 y 13 en países subdesarrollados). Es entre 2 y 4veces más frecuente en el sexo femenino, principalmente debido a la longitud del pelo1.
Aunque la pediculosis no es un problema de salud grave (no se han descrito enfermedades transmitidas por vector), causa ansiedad paternal, estigma social, aislamiento de individuos, absentismo académico innecesario y una problema de difícil manejo para las autoridades escolares.
Junto al resfriado común es una de las enfermedades más contagiosas: en Estados Unidos los Centers for Diseases Control and Prevention (CDC) consideran la cifra de 6 a 12millones de personas infestadas al año por el piojo de la cabeza (no se sabe si todos los casos se declaran, y habría que sumar los que la tienen y no lo saben). La prevalencia se calcula del 1 al 3% en países industrializados, pero puede ser superior al 25% en los colegios1,2.
La incidencia de la enfermedad ha aumentado globalmente en la última década, posiblemente debido al uso masivo de pediculicidas y las resistencias que, en consecuencia, se han generado.
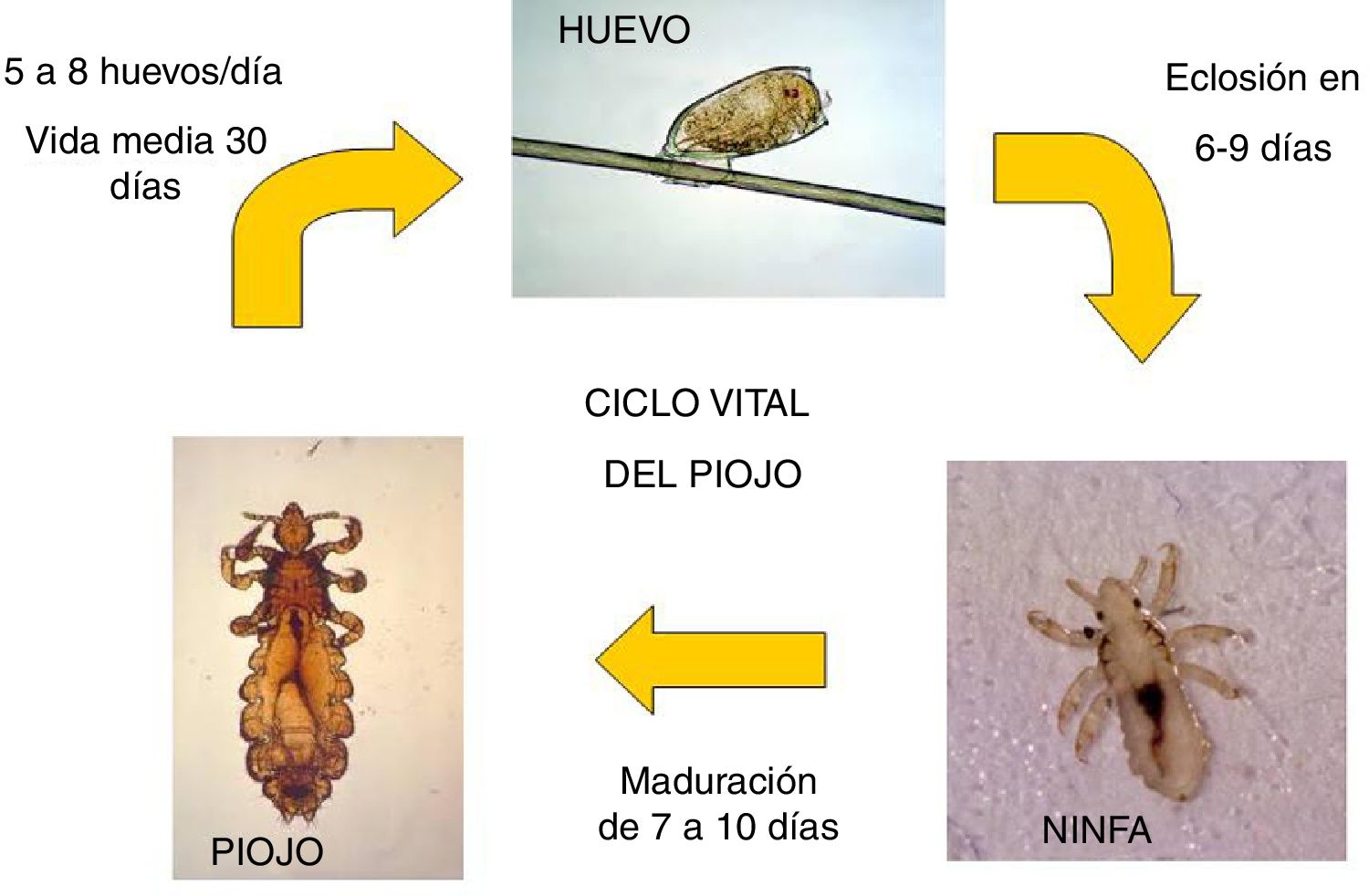
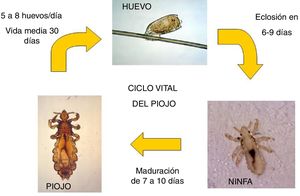
Ciclo vital del piojoEl ciclo vital del piojo (fig. 1) consiste en:
Huevo. El huevo es depositado por una hembra fértil en la raíz del pelo (el calor y la humedad de dicha localización favorecen la incubación de los huevos); para permitir la adherencia del huevo la hembra segrega una sustancia pegajosa, insoluble al agua. Una hembra fértil puede liberar 150-250huevos durante su ciclo vital de 30días. El huevo o liendre tarda una semana (media 6-9días) en incubar, y durante este tiempo se va separando de la raíz del pelo gracias al crecimiento del mismo. Durante este proceso se hacen más visibles, con una coloración blanca o amarilla y un tamaño de unos 0,8×0,3mm. La liendre puede estar ocupada por una ninfa o estar vacía tras la eclosión de la misma. Una liendre que se encuentra a más de un centímetro de la raíz del pelo posiblemente estará ya vacía.
Ninfa. Cada huevo libera una sola ninfa. El cascarón de la liendre se hace más visible en ese momento, permaneciendo enganchada a la raíz del pelo. La ninfa tiene la misma apariencia que un piojo adulto, pero es más pequeña. La ninfa realiza tres mudas durante su maduración y se convierte en un piojo adulto a los 7-10días tras la eclosión. Durante las dos primeras mudas su movilidad es reducida, por lo que es difícil el contagio a otros individuos. Las ninfas son transparentes y difíciles de ver, aunque cuando han ingerido sangre se vuelven marronáceas y oscuras (fig. 1).
Piojo adulto. El tamaño de un piojo adulto es de unos 2-4mm. Tienen 6 patas, con pinzas en las puntas. Son de una coloración blanquecina, aunque en huéspedes con pelo oscuro pueden tener una coloración más oscura. Las hembras son más grandes que los machos y pueden gestar hasta 8huevos al día. Se caracterizan por una profusión posterior en forma de V que permite depositar los huevos en la raíz del pelo. El macho presenta líneas marrones en la espalda y suele morir tras la cópula (fig. 1).
Los piojos adultos pueden vivir hasta 30días en el cuero cabelludo: para poder vivir deben alimentarse de sangre hasta 6 veces al día. Se reproducen sexualmente y la cópula es necesaria para la liberación de huevos por parte de la hembra.
Los piojos y los huevos sobreviven algunas horas fuera del ambiente del cuero cabelludo. Sumergidos en agua o expuestos a detergentes, este tiempo se acorta a 30min.
Los piojos suelen evitar la luz y prefieren zonas más oscuras, como la nuca y tras las orejas. Es por este motivo también que afectan más frecuentemente a individuos con el pelo largo, y por eso mismo son también más activos de noche, siendo más fácil su visualización cuando los niños duermen.
Los piojos se transmiten principalmente por contacto personal (cabeza con cabeza3). También se pueden transmitir al compartir material de aseo capilar, almohadas, gorros, bufandas. Los piojos no pueden volar (no tienen alas) ni saltar: se mueven de un pelo a otro con la ayuda de pinzas en sus patas. Los animales no actúan como vectores.
Los piojos residen cerca del cuero cabelludo humano y se alimentan de sangre unas 6 veces al día. Al alimentarse inoculan una pequeña cantidad de saliva en la piel del cuero cabelludo: dicha saliva tiene como función evitar la coagulación de la sangre, para permitir que el parásito se siga alimentado.
Pese a que la infestación asintomática es la más frecuente, el picor3 también es un síntoma habitual y suele iniciarse tras 1-4semanas de la infestación inicial.
La inoculación de saliva por parte del piojo al alimentarse puede provocar una sensibilización del huésped hacia los antígenos de dicha saliva, causando inflamación y picor, lo que puede desencadenar rascado y impetiginización secundaria. En pacientes afectos de lesiones sobreinfectadas se pueden encontrar adenopatías occipitales y cervicales, malestar general o fiebre.
El picor suele comenzar a las 1-4semanas después de la infestación inicial.
Aunque se genera sensibilización del huésped a la saliva, la infestación no genera inmunidad, y es más frecuente la reinfestación.
Manifestaciones menos frecuentes pueden ser la anemia (principalmente en casos de infestaciones severas y prolongadas en edad pediátrica o en pacientes con antecedentes de anemia ferropénica) y la alopecia cicatricial.
Se llega al diagnóstico por la visualización de liendres, ninfas o piojos vivos. Es más fácil visualizarlos con el pelo mojado y con una buena luz. Es útil el uso de lupas o dermatoscopios3.
Es más frecuente detectar la infestación por la visualización de liendres que la de piojos vivos. Las liendres se encuentran aferradas a los 6mm proximales del pelo y suelen encontrarse en la zona cervical y retroauricular.
A diferencia de la pediculosis pubis, los piojos del pelo no afectan a las cejas ni a las pestañas.
Para la detección de liendres y piojos un método efectivo es el uso de un peine metálico o lendrera (fig. 2), realizando un peinado sistemático de todo el pelo. Dicho peinado debe realizarse con el pelo húmedo y preferiblemente sobre una pieza de ropa blanca o sobre sanitarios blancos, para facilitar la observación de los piojos.
En la tabla 1 aparecen otras entidades que se pueden confundir con la pediculosis. Las vainas peripapilares24 se pueden movilizar fácilmente a través del tallo del pelo y pueden hallarse en todo el trayecto del mismo, a diferencia de las liendres.
La dermatoscopia es una herramienta útil para diferenciar la pediculosis de la dermatitis seborreica24.
TratamientoEl principal objetivo del tratamiento es la eliminación de los huevos y liendres. Debido a que muchos pediculicidas no afectan a los huevos o tienen una acción ovicida limitada, se suele requerir una segunda administración de tratamiento a los 7-10días del primer tratamiento.
PeinadoLa Asociación Americana de Pediculosis (http://www.headlice.org/) insiste en que todas las pediculosis se podrían curar solo con un peinado excelente con una buena lendrera (fig. 2), siempre preferible al peine de plástico. Existen también lendreras electrónicas, que emiten una pequeña descarga eléctrica que mata a los piojos vivos. La limitación de dichas lendreras es que deben usarse sobre el pelo seco, lo que facilita el desplazamiento de los piojos, que pueden moverse para evitar el peine.
Igualmente, el uso de pediculicidas debe acompañarse obligatoriamente del peinado sistemático del pelo mojado, para eliminar liendres viables.
Para facilitar el deslizamiento de la lendrera se pueden usar suavizantes, aceite de oliva o vaselina. Existen preparados comerciales especiales para despegar las liendres del pelo, pudiéndose usar también vinagre blanco (mezcla de agua y vinagre 1:1, o bien ácido acético al 5%). El rasurado del cabello también se usa para facilitar la detección y el peinado de los piojos y liendres5.
Debe peinarse sistemáticamente todo el cabello al menos dos veces el primer día de tratamiento. Se ha calculado que al menos se tarda un minuto en conseguir el primer insecto. Después del tratamiento se debe peinar el pelo a días alternos o incluso cada día, hasta que no se observen huevos ni liendres.
Si tras el tratamiento se obtienen solo uno o dos piojos adultos, puede que se trate de una reinfestación después del tratamiento o que exista una cierta resistencia. Si se obtienen varios piojos, tanto jóvenes como adultos, seguro que son resistentes y debe plantearse emplear un pediculicida diferente.
Tratamiento con aire calienteAlgunos investigadores han propuesto el tratamiento con flujo constante de aire caliente (temperatura 58-60°C). Las altas temperaturas afectan a las liendres, ninfas y piojos vivos. El tiempo necesario para el tratamiento de todo el cuero cabelludo es de aproximadamente 30min.
El tratamiento ha demostrado una mortalidad del 80% de piojos a las 3h postratamiento y de un 98% en huevos. La mayor ventaja del tratamiento es la ausencia de resistencias, asociada con una mínima incomodidad.
Se debe evitar el uso para este fin de los secadores comunes del pelo (no consiguen la temperatura suficiente y pueden facilitar el contacto con la persona que maneja el secador)6.
Tratamientos tópicosPediculicidas con acción neurotóxicaEl uso masivo de los pediculicidas (tabla 2) con acción neurotóxica (PAN) ha causado la aparición de resistencias en todo el mundo. Las resistencias suelen ser múltiples y cruzadas, por lo que se recomienda no utilizar tratamientos de la misma familia en caso de ineficacia.
Pediculicidas: preparados comerciales en España
| Composición | Nombre comercial |
|---|---|
| Siliconas | |
| Dimeticona 4% y otras siliconas | Liberalice® loción, Neositrín® loción y spray |
| Dimeticona 92% | Nyda® loción |
| Permetrinas | |
| Permetrina 1% | Quellada® loción |
| Permetrina 1% BP 2% | Kife P® loción |
| Permetrina 1% BP 4% | Goibi® loción, Parasitin® loción |
| Permetrina 1,25% | Acoderm® espuma |
| Permetrina 1,5% | Cruz Verde® loción, Filvit P® solución capilar, Permetrina 1,5% OTC® gel-loción, Permetrina 1,5% OTC® crema plus, Kife+® loción |
| Permetrina 1% +Malatión 0,5% +BP | Paraplus® spray |
| Malatión | |
| Malatión 0,5% | Filvit® loción |
| Lindano | |
| Lindano 1% | Kife P® champú, Kife® gel, Kife® loción |
| Lindano 0,25% | Brujo loción (contiene alcohol 70%) |
Por definición, los PAN no tienen efecto ovicida debido que los embriones no han desarrollado aún sistema nerviosoPermetrina 1% en crema o loción. Es el tratamiento de elección. Tiene doble acción: pediculicida al 1% y escabicida al 5%. Puede usarse a partir de los 2meses de edad. Actúa paralizando el sistema nervioso del piojo. Tiene poca actividad sobre huevos y liendres. La permetrina permanece activa durante 2semanas. Es una piretrina sintética que se absorbe poco por la piel (20veces menos que el lindano). Se aplica durante 10min sobre el cabello seco y luego se aclara bien. Se recomienda una segunda aplicación 10-14días después. La toxicidad es baja.
Han aparecido muchas resistencias al producto. Existen también resistencias cruzadas, por lo que si falla el tratamiento con piretrinas sintéticas, sería aconsejable utilizar otro grupo terapéutico.
Es relativamente frecuente asociar permetrinas con el butóxido de piperonilo, un agente sintético de escasa actividad pediculicida pero capaz de potenciar el efecto neurotóxico de las permetrinas sobre el parásito, aumentando su efecto alrededor de 10veces7.Malatión al 5%. Insecticida organofosfato que se une a la colinesterasa del piojo de forma no competitiva e irreversible: tiene un efecto muy rápido. Mata al piojo paralizándolo por afectación del sistema nervioso; tiene también un gran poder ovicida y un pobre efecto sobre la liendre, aunque mejor que la permetrina. Se recomienda como segunda línea de tratamiento por su toxicidad. El champú al 0,5% se aplica durante 10min. La loción se deja actuar durante 8-12h. No se recomienda repetir su aplicación, excepto que se constaten piojos vivos a los 7días. Han aparecido muchas resistencias al producto. Es inflamable, y si se ingiere puede producir distrés respiratorio. No debe aplicarse en menores de 6años.Lindano. Es un insecticida derivado clorado del benceno (hexacloruro de gammabenceno). Tiene escaso poder pediculicida; no está aprobado en otros países, pero sí en España. Se utiliza al 1%. Hay que aplicarlo durante 4min y a continuación enjuagar el pelo, y se recomienda una segunda aplicación a la semana debido a su escaso poder ovicida. Está contraindicado en mujeres gestantes, prematuros y niños con historia de convulsiones. El champú al 1% puede aplicarse durante 4min y después aclarar bien. Puede repetirse al cabo de una semana. La loción al 1% se deja durante 8h por la noche. No debe utilizarse como fármaco de primera línea.
Existe riesgo de absorción sistémica y de efectos secundarios en el sistema nervioso central (vértigo, convulsiones) o sobre la médula ósea (supresor).Spinosad. Recientemente se ha desarrollado un nuevo PAN, mezcla de dos espinosinas (macrólidos tetracíclicos que se unen a los receptores nicotínicos y c-aminobutírico de las neuronas). Se aplica sobre el cuero cabelludo durante 10min y se enjuaga con agua.
Los resultados de los estudios realizados con el fármaco han demostrado una eficacia próxima al 85%, aunque la validez de los estudios era baja. La tolerabilidad y la seguridad del spinosad aún no han sido suficientemente estudiadas. Se recomienda a partir de los 4años de edad8,9.
Pediculicidas de origen vegetalMúltiples pediculicidas de origen vegetal (el más conocido es el árbol del té) actúan de manera mecánica asfixiando al insecto. En un ensayo clínico aleatorizado evaluaron un pediculicida elaborado con aceite de oliva saponificado y aceite esencial del árbol de té: Pediculicide Soap, sin que mostrara diferencias estadísticamente significativas respecto a otros pediculicidas de origen vegetal3. Existen otros con mezclas de eucalipto, coco, ylang, anís…, desarrollados durante la última década. La evidencia sobre la eficacia de dichos tratamiento es escasa, así como su mecanismo de acción.
Miristato de isopropilo y 1,2-octanediolAmbos fármacos disuelven la capa cérea que cubre la cutícula del exoesqueleto del piojo. Dicho mecanismo causa una pérdida de líquido del parásito a través de la cutícula, llevándole a la muerte. Estos productos no han demostrado complicaciones ni efectos secundarios.
Dos estudios realizados con miristato de isopropilo han demostrado una eficacia del 52 y del 82%, respectivamente10.
Un estudio realizado con aplicación de 1,2-octanediol en mousse durante 8h mostró una eficacia del 77% comparado con el 60% de 1,2-octanediol en loción durante 2h11. Otro estudio mostró eficacia estadísticamente significativa en la prevención de pediculosis con la administración regular de spray de 1,2-octanediol en comparación de un spray placebo12.
DimeticonasPertenecen a las siliconas sintéticas. Se trata de un producto inodoro, incoloro e hidrofóbico. Su mecanismo de acción consiste en cubrir la cutícula del piojo, ocupando los conductos que se encuentran en ella destinados a la oxigenación del parásito. Así pues, el mecanismo de acción es meramente mecánico, limitando su aporte de oxígeno en menos de 1min y ocasionándole a la muerte en pocas horas. Es más efectivo en pacientes con infestaciones leves13.
Pese a que la dimeticona a baja concentración (4%) tiene baja actividad ovicida, hay estudios que han demostrado que la dimeticona a alta concentración (92%) tiene una actividad ovicida cercana al 95%14.
Actualmente existen más de una decena de productos pediculicidas con dicho componente solo o en combinación con otros.
Tratamientos oralesIvermectina. Tratamiento surgido a raíz de la resistencia a los tratamientos convencionales. Antiparasitario, relacionado con los antibióticos macrólidos, pero sin actividad antibacteriana.
En 2012 la FDA aprobó su uso tópico (loción de ivermectina al 0,5%) para las infestaciones del cuero cabelludo. Ha presentado resultados prometedores en diferentes estudios14.
En cuanto a su administración oral, se ha demostrado en un ensayo controlado y aleatorizado que una sola administración de ivermectina de 400mg/kg de peso corporal, repetida al cabo de 7días, logra una tasa de eliminación de los piojos a los 15días mayor que la que se obtiene con 2 aplicaciones de loción de malatión al 0,5% en pacientes con infestaciones por piojos del cuero cabelludo resistentes a los piretroides15.
Debido a la inmadurez de la barrera hematoencefálica en edad pediátrica la ivermectina no está recomendada por debajo los 5años de edad, así como en embarazadas y durante la lactancia.
En la actualidad la ivermectina por vía oral (no aprobada por la FDA) y tópica son tratamientos cómodos que se administran una sola vez y que eliminan las ninfas cuando salen de las liendres; se pueden reservar para los casos de piojos del cuero cabelludo resistentes a los fármacos, para que no se produzca resistencia a la ivermectinaTrimetoprim/sulfametoxazol. El mecanismo mediante el cual el cotrimoxazol permite eliminar los piojos actúa a dos niveles: 1)destruye las bacterias intestinales del piojo impidiendo la síntesis de vitaminaB, y 2)altera la síntesis de folatos en el metabolismo del piojo.
Aunque trimetoprim/sulfametoxazol (TMP/SMX) no es habitual en el tratamiento de la pediculosis por sus posibles efectos secundarios, una práctica emergente es el uso combinado de TMP/SMX oral junto con permetrina al 1%. Recientemente, Hipólito et al.16 han publicado un trabajo prospectivo que demuestra que la terapia combinada con cotrimoxazol oral y permetrina tópica al 1% es más eficaz que el tratamiento aislado con cualquiera de los dos agentes, sin que se hayan encontrado efectos secundarios graves, por lo que proponen el uso de la terapia combinada en casos de fracaso de la convencional o en casos de resistencia al tratamiento, aunque nunca como terapia de primera elección.
Las sobreinfecciones bacterianas deben ser tratadas con antibioticoterapia que cubra estafilococos, preferentemente cefalosporinas de primera generación.
ResistenciasAl igual que en el mundo microbiológico, los ectoparásitos desarrollan resistencias. La resistencia a los pediculicidas tópicos ha ido en aumento en los últimos años, principalmente debido al uso indiscriminado de ellos. Se ha postulado que el mecanismo de resistencia es una mutación en la subunidad α de los canales de sodio conocida como Knock down resistance (KDR). Dicha mutación enlentece el efecto de los pediculicidas, disminuyendo su mortalidad17.
En estudios realizados en el Reino Unido se ha demostrado una disminución de la eficacia de la permetrina, el pediculicida más utilizado, del 97% a medianos de los años noventa al 13% en 201318.
Es importante conocer las zonas donde se está desarrollando resistencia para realizar medidas de salud pública para evitar que estas aumenten. Se han realizado estudios para determinar la presencia de mutaciones genéticas en los piojos y así poder predecir su capacidad de resistencia. Pese a ello, hoy en día no existe la posibilidad de determinar si un tratamiento será efectivo o no en la práctica clínica diaria19, aunque se puede sospechar cuando, a pesar del uso correcto, siguen apareciendo piojos vivos. En este caso se recomienda utilizar un pediculicida distinto, de otra familia, más que aumentar las dosis del que se venía utilizando. Recientemente se ha recomendado la combinación de dos productos con acción pediculicida en casos de resistencia.
Otras veces lo que se produce es una reinfestación, es decir, la reaparición de piojos vivos en la cabeza en un niño que tuvo piojos y en la que, tras un tratamiento correcto, no se encontraron parásitos durante al menos 10días.
PrevenciónEl tratamiento farmacológico solo debe ser planteado a los pacientes en quienes se detecte infestación. No se debe tratar a miembros de la familia o a contactos cercanos (centros educativos, etc.) que no estén infectados, y en estos casos es muy importante una exploración sistemática y diaria. No se debe tratar ni inspeccionar a los animales de compañía, pues no son vectores de la pediculosis.
Hay que explicar a los padres que los pediculicidas no deben usarse para la profilaxis (con frecuencia se venden en las farmacias champús o colonias a tal efecto).
No se debe prohibir a los niños que vayan al colegio. Se tratarán adecuadamente el día que se les descubre la infestación. En los planes de salud escolar la observación de liendres no predice qué niños estarán infestados. Lebwohl et al.20 han recomendado el abandono de las «políticas de cero liendres» en los colegios, ya que se vio que en casos de detección de liendres solo el 31% de la clase tenía infestación activa. No se debe tratar al que no es seguro que esté infestado.
Es muy importante informar adecuadamente al resto de los padres del centro educativo para que realicen una inspección meticulosa en sus hijos a fin de diagnosticar precozmente la aparición de nuevos casos de infestación. Es imprescindible entonces entregar información a todos los niños del aula donde se ha detectado el caso, con datos sobre prevención y tratamiento. No se deben aconsejar tratamientos pediculicidas preventivos, y parece importante mantener la confidencialidad para evitar la discriminación del paciente.
El control de los fómites es un aspecto controvertido. Mientras el cribado de las personas es un aspecto básico de la prevención, la supervivencia del piojo fuera del huésped más de 1 o 2días es rara. La ropa o los elementos personales que sean sospechosos de haber estado en contacto con el piojo (2días antes del tratamiento con pediculicidas) se lavarán con agua caliente (50-60°C), se pondrán en la secadora a la máxima temperatura posible al menos 30min, se aspirarán o se limpiarán en la tintorería. Lo que no pueda limpiarse así se puede poner en una bolsa de plástico durante 2semanas. Los peines y los cepillos pueden limpiarse con agua caliente, alcohol o un pediculicida. No hay ningún trabajo experimental o epidemiológico que apoye la fumigación del hogar o el uso de sprays con insecticidas21,23.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.