Evaluar el grado de cumplimiento en la determinación anual de MAU en los pacientes diabéticos.
MetodologíaEstudio observacional descriptivo transversal, donde se seleccionaron 381 historias clínicas de pacientes con DM2 en 3 equipos de atención primaria de Madrid. Se recogieron datos sociodemográficos y de enfermedades concomitantes, se determinó la fecha de solicitud anual de MAU, así como la existencia de MAU patológica y se evaluó el cumplimiento en la solicitud de la HbA1c y del perfil lipídico en el último año.
ResultadosFueron evaluados 298 pacientes (edad media: 55,7 años; desviación estándar 7,51 y el 57,7% varones). Se ha solicitado la MAU en el 42,3% (IC 95%: 36,5–48,05) de los casos, pero en los pacientes con antecedentes de ECV, desciende al 25,6% (p: 0,017). El 59% presentaba HTA, el 43,3% tenía dislipemia, el 63,7% obesidad (IMC>30) y el 14,4% padecía alguna ECV asociada. En los 30 pacientes donde existen registros el 24,3%(IC 95%: 16,3–32,3) tenían la MAU alterada. El valor medio de la Hba1c fue de 6,87 (±1,57).
ConclusionesLa petición de MAU en nuestro ámbito es deficiente. Los médicos y enfermeros deben concienciarse de la importancia de solicitar la MAU de forma sistemática.
To evaluate the degree of compliance in the annual measurement of microalbuminuria in diabetic patients.
MethodsA descriptive, cross-sectional observational study in which 381 clinical histories of patients with DM2 were selected in three teams of primary care centers of Madrid. Sociodemiographic and concomitant disease information were gathered, the date of the annual request for the microalbuminuria as well as the existence of pathological microalbuminuria were determined and compliance in the request for HbA1c and lipid profile in the last year was evaluated.
ResultsTwo hundred ninety eight patients were evaluated (mean age: 55.7 years; SD 7.51 and 55.7% were males). Microalbuminuria was requested in 42.3% (95% CI: 36.5–48.05) of the cases, however, this decreased to 25.6% (p: 0.017) in patients with a background of cardiovascular disease (CVD). A total of 59% had arterial hypertension, 43.3% dyslipidemia, 63.7% obesity (BMI>30) and 10% had some associated cardiovascular disease. In the 30 patients for whom there were records, 24% (95% CI: 16.3–32.3) had altered microalbuminuria. The mean value of HbA1c was 6.87 (±1.57).
ConclusionsRequest for Microalbuminuria in our setting is deficient. Both physicians and nurses must become aware of the importance of the routine request for microalbuminuria.
La diabetes mellitus tipo 2 (DM2) es uno de los motivos de consulta más frecuentes en Atención Primaria (AP). Existe un claro interés en la determinación de diversos parámetros que ayuden a la prevención de las posibles complicaciones cardiovasculares asociadas a esta enfermedad. La presencia de microalbuminuria (MAU) en los pacientes diabéticos es el dato más precoz de sospecha de nefropatía diabética y el método más fiable para su detección es el índice albúmina/creatinina1. Las sociedades científicas GEDAPS y ADA recomiendan el cribado sistemático de la MAU en el momento del diagnóstico de la DM2 y, después, si el resultado fuera negativo su determinación anual hasta los 70 años de edad; de ser positivo, la periodicidad dependerá del control que se pretenda conseguir2. Al inicio del diagnóstico, un 18% de los pacientes diabéticos ya presenta MAU y un 4% proteinuria3. Diversos estudios estiman una prevalencia de MAU en la población diabética de entre el 29–39%, con un riesgo anual de progresión del 2%4–6.
Los diabéticos con MAU tienen incrementada la incidencia de ECV, de ahí la importancia de su correcto control7,8. Sin embargo, a pesar de toda esta evidencia a favor del examen de la MAU y de otros factores de riesgo cardiovascular como la hemoglobina glicada (HbA1c), el colesterol, la tensión arterial (TA) o el tabaquismo, su manejo óptimo en AP, comparado con el realizado en unidades especializadas, es frecuentemente deficitario9–14. Por otra parte, el porcentaje de solicitud de la MAU en los controles rutinarios realizados a estos pacientes es variable según el lugar dónde se efectúe (el 17% en California, el 28% en Canadá o el 49% en Suiza y Tailandia)15–18. Por ello, creemos necesario realizar un estudio con el objetivo principal de conocer el grado de adherencia a las recomendaciones de las principales sociedades científicas en cuanto a la petición anual de MAU en los pacientes diabéticos (adecuación de la solicitud de la MAU en atención primaria), así como el porcentaje de MAU patológica detectada en ellos. Dicho estudio servirá además para conocer la prevalencia y el nivel de control terapéutico de otros factores de riesgo cardiovascular en estos pacientes.
Pacientes y métodosDiseño y población de estudioSe trata de un estudio observacional descriptivo transversal cuya finalidad es evaluar el grado de cumplimiento en la determinación anual de MAU en los pacientes diabéticos por parte de los médicos y enfermeros de AP.
Para ello, se seleccionaron las historias clínicas de los pacientes con DM2 registrados en el soporte informático OMI de 3 Equipos de AP (Francia I, Francia II y El Naranjo) de características urbanas, del Área 9 de Madrid, con una población estimada de unos 38.000 pacientes diabéticos.
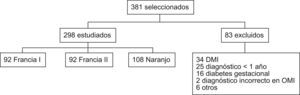
Se incluyeron los pacientes de 18–70 años registrados a fecha de marzo del 2008, con DM2 de al menos 1 año de evolución y con seguimiento total o parcial en AP. Fueron excluidos los pacientes desplazados o sin historia clínica asignada, los inmovilizados y los casos de diabetes tipo I o diabetes gestacional.
Se seleccionaron las historias clínicas con el diagnóstico en OMI de diabetes mellitus (a la hora de registrar este episodio, el programa no discrimina entre los DM tipo 1 o 2, ni los casos de diabetes gestacional). El tamaño muestral se calculó para una proporción esperada del 50%, un nivel de confianza del 95% y una precisión del 5%, considerando poblaciones finitas (38.000 pacientes). El tamaño obtenido fue de 381 pacientes. Se empleó un muestreo aleatorio estratificado por centro de salud (CS), correspondiendo 117 pacientes al CS Francia I, 119 al de Francia II y 145 al de El Naranjo.
VariablesSe diseño un cuaderno de recogida de datos para registrar las variables descriptivas como la edad, el género y el IMC. Se determinó también la existencia de antecedente personal y tipo de enfermedad cardiovascular, retinopatía diabética (RTD), HTA, tabaquismo y dislipemia. Además, fueron recogidas la media de las cifras tensionales y los niveles de colesterol (total, LDL y HDL) y triglicéridos registrados en el último año. Se anotó también el empleo de antihipertensivos y el tipo de fármaco utilizado por el paciente en el momento de la evaluación: inhibidores de la enzima conversora de angiotensina (IECA), antagonistas de los receptores de angiotensina (ARA2), betabloqueantes, diuréticos, alfabloqueantes o antagonistas del calcio.
Para medir el objetivo principal (grado de cumplimiento en la determinación anual de MAU en los pacientes diabéticos) se determinó la fecha de la solicitud anual de MAU. Se consideró bien registrada cuando constaba en la historia la petición de MAU en los últimos 12 meses, ya fuera en la tabla de analíticas, o en el texto libre, y realizada indistintamente por medicina o enfermería. Cuando no existía ninguna referencia sobre su petición, se consideraba como mal registrada.
Dentro de los objetivos secundarios, se determinó la existencia de MAU patológica, siguiendo las recomendaciones de la Guía para el tratamiento de la diabetes tipo 2 en AP del Área 9 de Madrid. Dicha guía está adaptada del Consenso Europeo para el tratamiento de la DM2 y de la Guía para el tratamiento de la DM2 (GEDAPS 2004), basadas a su vez en las recomendaciones de la Asociación Americana de Diabetes (ADA). Hablamos de MAU patológica cuando 2 de 3 determinaciones consecutivas, realizadas en un periodo de 3–6 meses en cualquier momento de la historia del paciente, han dado un valor positivo, entendiendo como tal una MAU ≥ a 30 mg/24h o ≥ a 20 mcg/min en orina minutada, o un índice albumina/creatinina ≥30mg/g o una paucialbuminuria ≥30mg/l, estas 2 últimas en una muestra de orina aislada. Dado que puede haber al menos 2 determinaciones en un mismo año, se recogió el último valor registrado durante el año anterior.
También se evaluó el cumplimiento en la solicitud de la HbA1c y del perfil lipídico en el último año, así como sus últimos valores registrados.
Análisis estadísticoEl análisis estadístico se ha realizado con el paquete informático SPSS, versión 15. Previamente al análisis se revisó la calidad de los datos. Se ha realizado el análisis descriptivo de cada variable con frecuencias y porcentajes para las cualitativas y con las medias y desviaciones típicas para las cuantitativas, con su correspondiente IC 95%. Para analizar la relación de la solicitud de la MAU con el resto de las variables se utilizó la prueba de ℵ2 para comparar proporciones y la t student para comparar medias y se calculó la OR con su IC 95%.
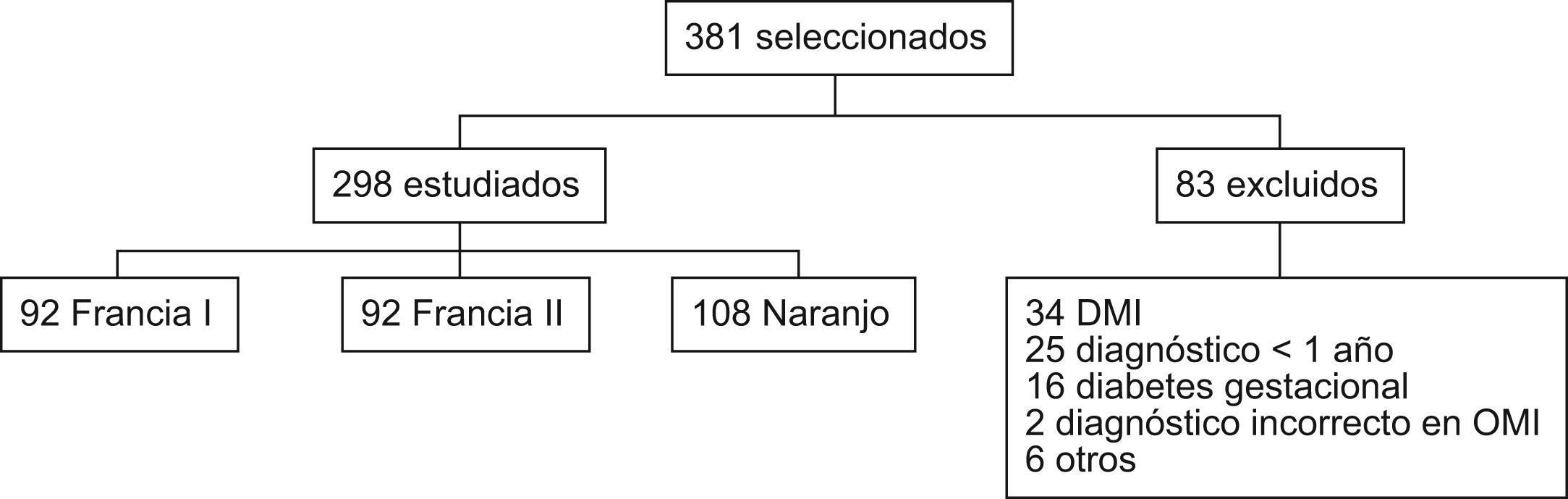
ResultadosDe los 381 casos incluidos en el estudio han sido excluidos 83 (50 de ellos son DM1 o diabetes gestacional), siendo evaluados un total de 298 pacientes, de los cuales 92 (30,9%), 98 (32,9%) y 108 pacientes (36,2%) corresponden a los CS de Francia I, Francia II y Naranjo respectivamente (fig. 1).
Este tamaño muestral final obtenido nos da una precisión del 5,5%.
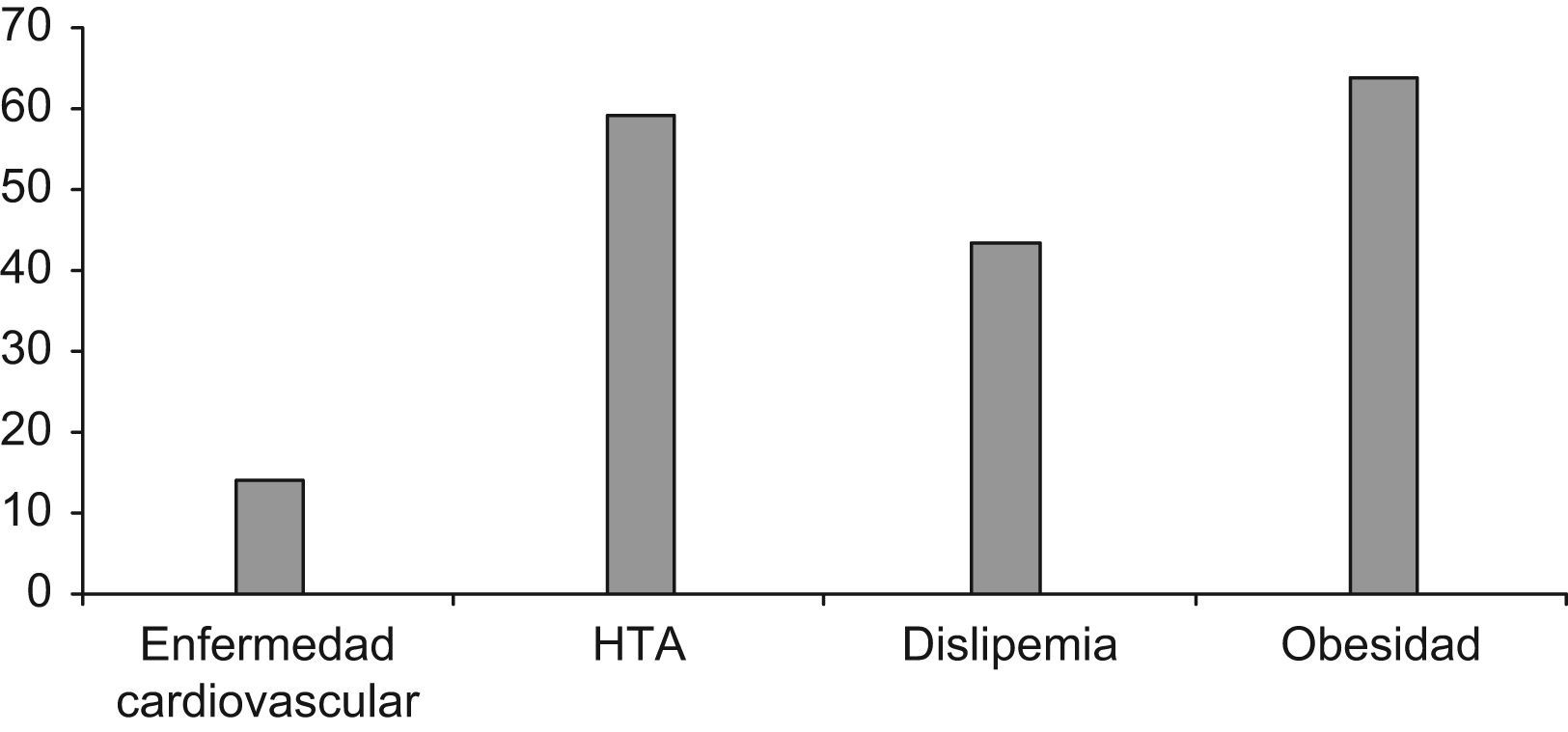
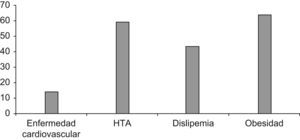
La edad media de los pacientes fue de 55,7 años (IC 95%: 54,9–56,6) y el 57,7% de la muestra fueron varones. El 59% de los pacientes presentaba HTA, el 43,3% tenía dislipemia, el 63,7% obesidad (IMC>30) y el 14,4% padecía alguna enfermedad cardiovascular asociada (fig. 2). Las patologías cardiovasculares detectadas en ellos fueron en el 72% cardiopatía isquémica, en el 14% enfermedad cerebrovascular y en el 14% arteriopatía periférica.
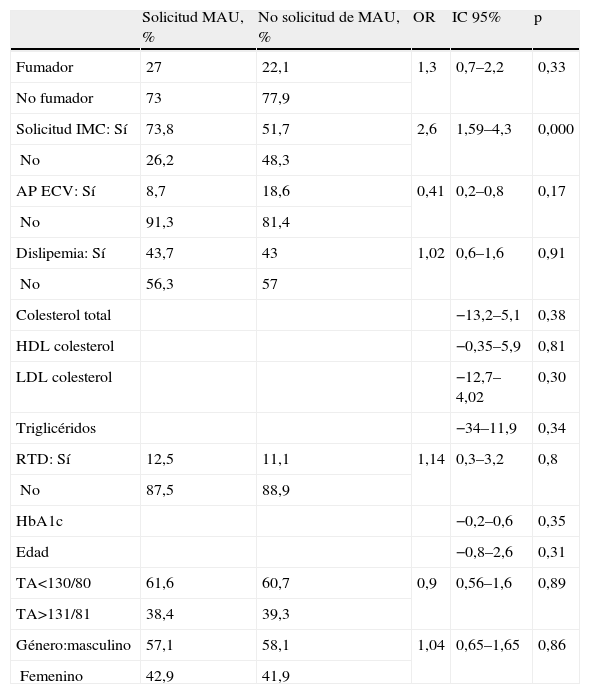
Se ha solicitado la MAU en el 42,3% (IC 95%: 36,5–48,05) de los casos. Sin embargo, en el subgrupo de pacientes con antecedentes de ECV, este porcentaje desciende hasta el 25,6%, con diferencias significativas (p: 0,017). Si en la historia clínica estaba registrado el IMC, se incrementaba el porcentaje de solicitud de la MAU (OR 2,6, IC 95%: 1,59–4,3). No hay diferencias significativas en la solicitud de MAU entre los pacientes diabéticos hipertensos y no hipertensos, existencia de dislipemia o RTD, género, edad, fumador o no, o la solicitud de HBA1c o del perfil lipídico (tabla 1).
Relación de la solicitud de microalbuminuria (MAU) con las otras variables
| Solicitud MAU, % | No solicitud de MAU, % | OR | IC 95% | p | |
| Fumador | 27 | 22,1 | 1,3 | 0,7–2,2 | 0,33 |
| No fumador | 73 | 77,9 | |||
| Solicitud IMC: Sí | 73,8 | 51,7 | 2,6 | 1,59–4,3 | 0,000 |
| No | 26,2 | 48,3 | |||
| AP ECV: Sí | 8,7 | 18,6 | 0,41 | 0,2–0,8 | 0,17 |
| No | 91,3 | 81,4 | |||
| Dislipemia: Sí | 43,7 | 43 | 1,02 | 0,6–1,6 | 0,91 |
| No | 56,3 | 57 | |||
| Colesterol total | −13,2–5,1 | 0,38 | |||
| HDL colesterol | −0,35–5,9 | 0,81 | |||
| LDL colesterol | −12,7–4,02 | 0,30 | |||
| Triglicéridos | −34–11,9 | 0,34 | |||
| RTD: Sí | 12,5 | 11,1 | 1,14 | 0,3–3,2 | 0,8 |
| No | 87,5 | 88,9 | |||
| HbA1c | −0,2–0,6 | 0,35 | |||
| Edad | −0,8–2,6 | 0,31 | |||
| TA<130/80 | 61,6 | 60,7 | 0,9 | 0,56–1,6 | 0,89 |
| TA>131/81 | 38,4 | 39,3 | |||
| Género:masculino | 57,1 | 58,1 | 1,04 | 0,65–1,65 | 0,86 |
| Femenino | 42,9 | 41,9 |
AP de ECV: antecedente personal de enfermedad cardiovascular; HbA1c: hemoglobina glicosilada; IMC: índice masa corporal; RTD: retinopatía diabética.
Se ha empleado la prueba de χ2 para comparar proporciones y la t student para comparar medias.
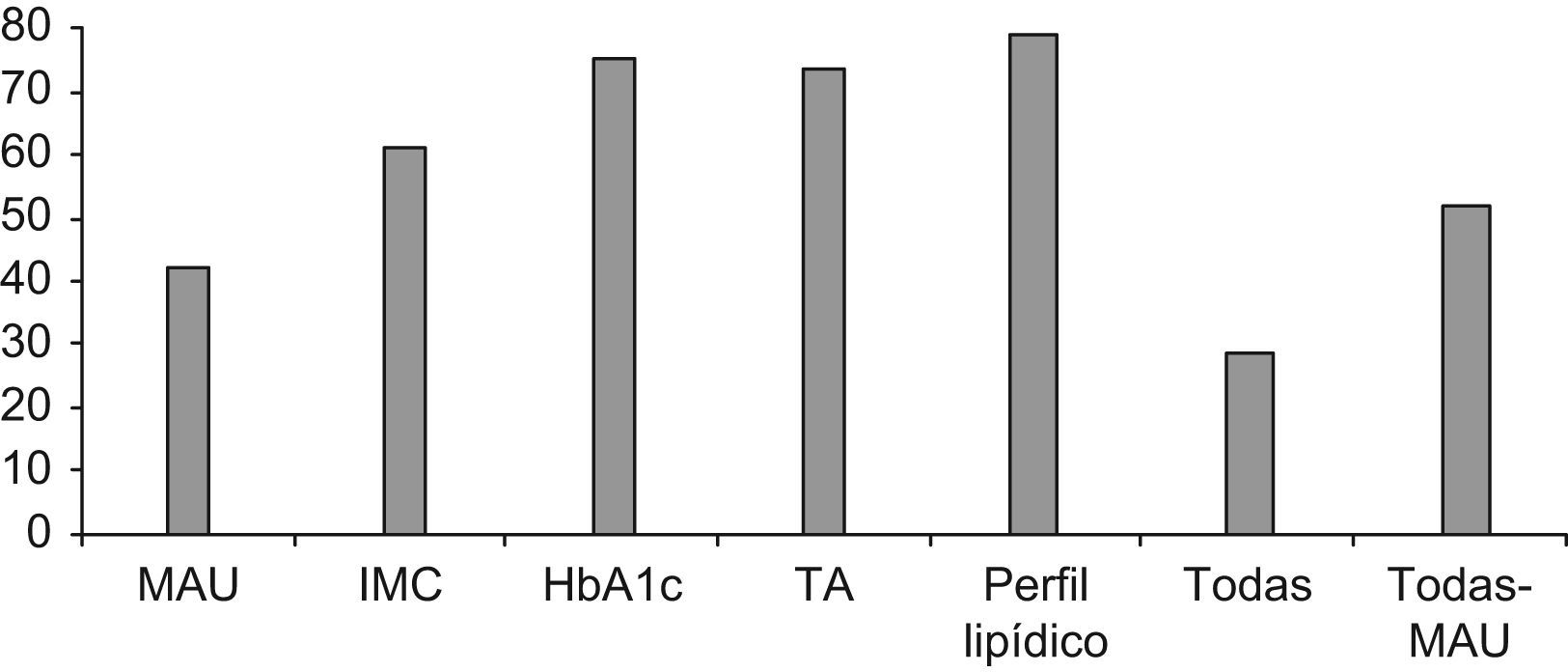
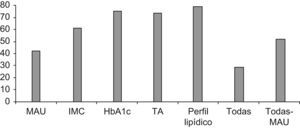
Se han determinado o solicitado el IMC, la Hba1c, la TA o el perfil lipídico en el 61,1%, 75,5%, 73,5% y 78,9%, respectivamente. Incluyendo la MAU, todos estos parámetros fueron evaluados simultáneamente en el 28,5% (85 pacientes), elevándose el porcentaje al 51,7% (154 pacientes) cuando se determinan únicamente el IMC, la Hba1c, la TA y el perfil lipídico (fig. 3). Las cifras medias de los parámetros estudiados fueron: IMC 31,7 (IC 95%: 30,9–32,6), HbA1c 6,87 (IC 95%: 6,67–7), MAU 74,6 (IC 95%: 18,4–130,7), colesterol total 181,2 (IC 95%: 176,5–185,8), triglicéridos 145,3 (IC 95%: 133,7–156,6), HDL colesterol 48,8 (IC 95%: 47,2–50,3) y LDL colesterol 107 (IC 95%: 105,3–108,6).
Con respecto a la proporción de MAU patológica, solo se pueden dar los resultados de 123 pacientes (en los otros 175 no constan datos sobre esta variable en la historia clínica de OMI). En los casos donde existen registros, 30 pacientes (el 24,3%, IC 95%: 16,3–32,3) tenían la MAU alterada. No se hallaron diferencias significativas entre la existencia de MAU patológica y el género o la presencia o no de HTA o ECV.
En los 30 casos detectados con MAU patológica los fármacos antihipertensivos más empleados (en el 83,3% de los casos) fueron los IECA y los ARA2, con diferencias significativas (p: 0,008) respecto a otros grupos terapéuticos (diuréticos, antagonistas del calcio, betabloqueantes).
En 135 pacientes consta la realización de fondo de ojo, de los cuales el 5,4% presentan RTD.
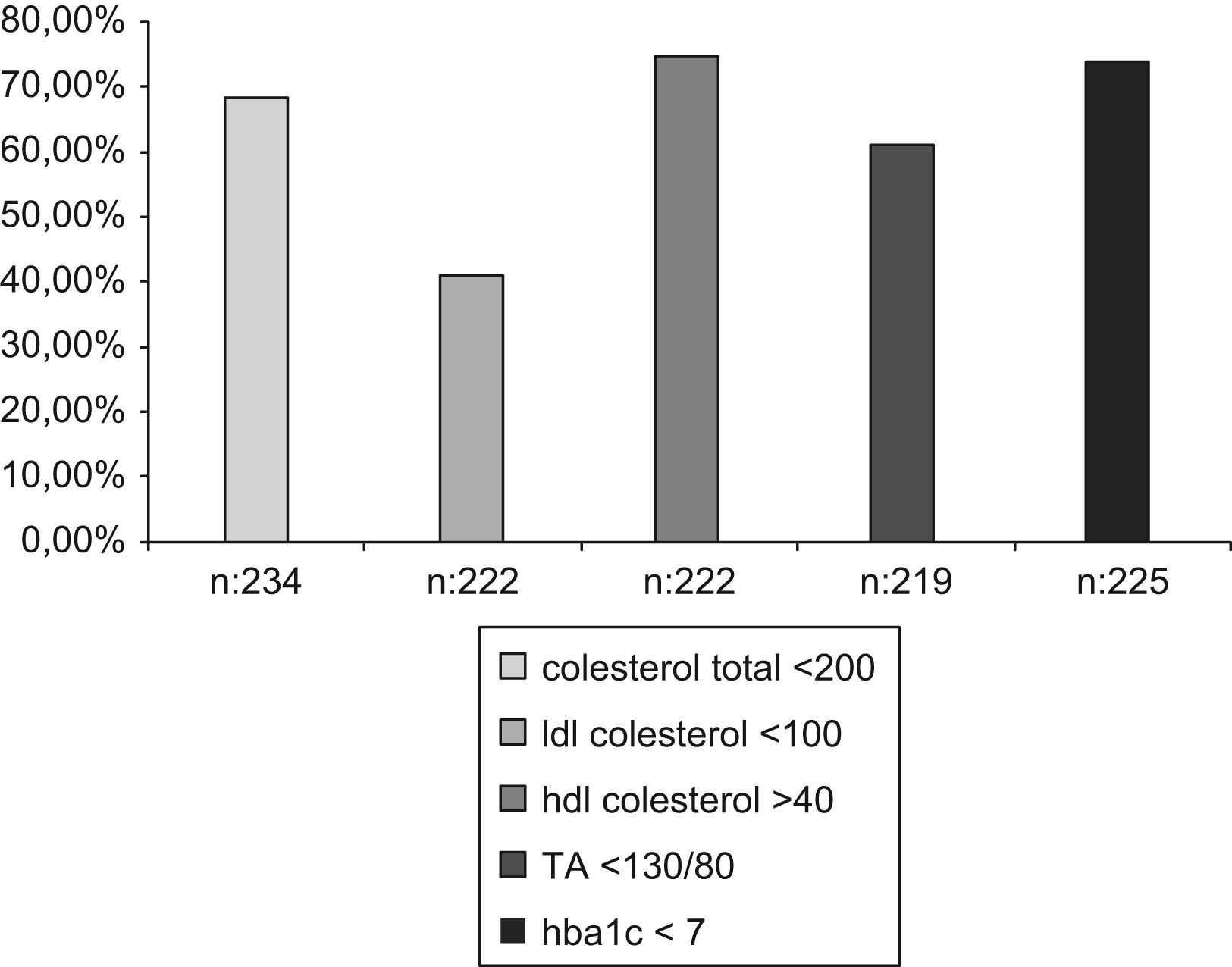
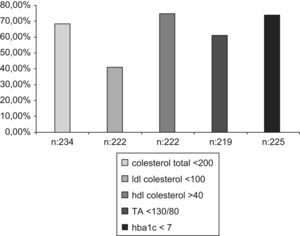
Existían datos recogidos sobre un control adecuado de colesterol, TA y HbA1c, siguiendo las normas de la ADA, en el 77% de los pacientes. Y se consiguió un control óptimo, es decir un colesterol total<200, un LDL colesterol <100, un HDL colesterol >40, una TA<130/80 y una HbA1c<7 en el 68,4%, 41%, 74,8%, 61,2% y 73,8% respectivamente (fig. 4).
El porcentaje de pacientes con HbA1c>7 fue de 26,1% entre los hombres y de 26,4% entre las mujeres, sin diferencias significativas entre ellos. Con respecto a la edad, los pacientes con HbA1c<7 tenían una edad media de 56,65 años, y aquéllos con HbA1c≥7, 54,95 años, también sin diferencias significativas.
DiscusiónAunque se ha alcanzado un porcentaje de pérdidas del 22%, estas ya fueron calculadas en el tamaño muestral de nuestro estudio. Además como hemos comentado con anterioridad el registro en OMI del episodio DM, no discrimina entre los distintos tipos de DM, correspondiendo el 60% de nuestras pérdidas a los casos de DM tipo 1 y de diabetes gestacional. Por este motivo el tamaño muestral final se condiciona escasamente y por tanto las conclusiones que hemos obtenido con el mismo pueden considerarse válidas. Sin embargo debido a la falta de datos y los pobres tamaños muestrales alcanzados en algunas variables (sobre todo en la RTD y la MAU patológica), los resultados en estos parámetros deben ser interpretados con precaución. Este inadecuado registro puede deberse a varios factores. Primero, la recogida de los ítems se realiza a través de las medidas reflejadas en OMI, lo que supone asumir una trascripción correcta a la historia clínica y un almacenamiento uniforme de los datos por parte de todos los miembros del equipo. Hay que considerar que la insuficiente «pericia informática» de algunos profesionales sanitarios, unido a las propias limitaciones para la investigación del sistema OMI (falta de adecuado soporte técnico, déficit de apoyo externo, tardanza injustificada y generalizada en nuestro medio a la hora de implantar un adecuado programa de evaluación de los datos), constituyen una gran dificultad para desarrollar, en AP, análisis más precisos en este y en otros terrenos de investigación19,20. Además la MAU, a diferencia de otros parámetros como la HbA1c, no forma parte de los DGPs (valores estrella de calidad y evaluación) habituales del OMI, por lo que, aunque se haya solicitado, quizás no figure su petición o su correcta trascripción a la historia clínica. Por último pueden existir tantas formas de registro en OMI como profesionales utilizan este sistema (médicos, enfermeros, suplentes), favoreciéndose con ello una relativa falta de uniformidad en la recogida de estos ítems y también una cierta descoordinación o desmotivación a la hora de solicitar y transcribir adecuadamente los resultados completos de los análisis.
Este insuficiente registro de la muestra influye sobre todo en 2 variables, las determinaciones de la RTD y de la MAU patológica, sin embargo no invalida los datos respecto a nuestro objetivo principal (la solicitud de la MAU). De hecho, el porcentaje del 42,3% de solicitud anual de esta determinación en nuestro estudio, se encuentra entre la media de los porcentajes (17–50%) alcanzados en otros trabajos15–17. A pesar de ello, y a diferencia de la práctica rutinaria en AP sobre el control de la Hba1c y del perfil lipídico en los pacientes diabéticos, parece existir todavía una escasa concienciación a la hora de solicitar sistemáticamente la MAU o de controlarla correctamente, como sí lo hacen los nefrólogos o los endocrinos13–18,21.
Desde AP se tiene la posibilidad de conseguir un mejor control metabólico e instaurar las medidas preventivas más adecuadas a través de determinaciones de sencillo manejo, fácil acceso y de eficacia probada como la solicitud de la MAU. Además se sabe que el control de los factores de riesgo en los pacientes diabéticos es desgraciadamente deficitario, sobre todo en los que tienen una ECV establecida22, y que el buen control metabólico de los pacientes con DM2 disminuye el riesgo de eventos cardiovasculares23. Por eso, un dato preocupante es la menor tasa en la solicitud de la MAU entre los pacientes con ECV (25,6 frente al 42,3% del total de los pacientes estudiados). Esto puede indicar cierta dejación de responsabilidades, es decir, a estos pacientes que mayoritariamente tienen un control por un especialista hospitalario, se les suponen controles analíticos en ese ámbito, dejando de realizarse en nuestras consultas dichos controles, como si se hace con el resto de pacientes que se llevan exclusivamente en AP.
Con todo ello, el porcentaje del 24,3% con MAU patológica es similar al obtenido en otros estudios18,24–26. No ocurre lo mismo con respecto a las patologías asociadas en estos pacientes, como la obesidad, la RTD, la dislipemia o la HTA, donde los porcentajes son claramente dispares (63,7%, 5,4%, 43% y 59% de nuestro trabajo frente al 28%, 52%, 84% y 88% respectivamente, de otros)18; o en relación a la práctica del fondo de ojo anual, con cifras en torno al 63% en otros trabajos15,21, frente al 45% del nuestro (donde solo disponemos de datos de 135 pacientes). Estas diferencias hacen necesaria la interpretación de estos resultados discordantes con gran precaución y dentro del contexto anteriormente comentado.
Con respecto a las determinaciones de TA o del perfil lipídico, los porcentajes alcanzados en nuestro estudio (73,5% y 78,9%) son diferentes a los de otros trabajos (94% y 54,7% respectivamente)15–17,21, sin que se pueda sacar conclusiones al respecto debido a las limitaciones de la muestra antes mencionadas. En cambio, la HbA1c (alrededor del 77%) y el IMC (alrededor del 63%) se han determinado en porcentajes mayores o iguales a otros estudios17,19,21, probablemente por la mayor integración y tiempo de implantación de estas prácticas en nuestra rutina diaria.
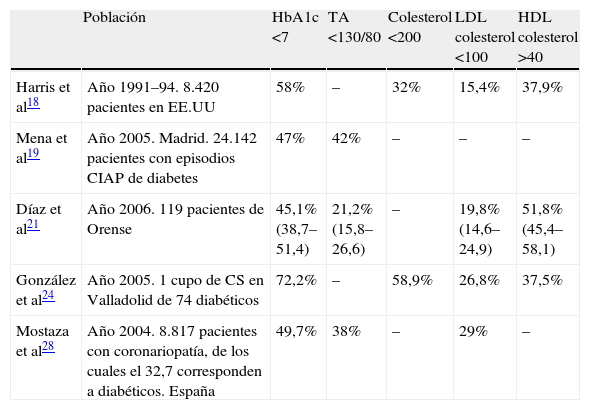
En relación a la HbA1c, tanto el valor de la media en nuestra muestra (6,87) como el porcentaje de pacientes bien controlados, esto es, con una HbA1c<7% (73,8%), son similares o mejores a otros trabajos18,19,21,22. Sin embargo, con respecto al control óptimo del perfil lipídico (colesterol total<200, LDL<100 y HDL>40) y de la tensión arterial (TA<130/80), nuestros porcentajes son claramente superiores a los de otros estudios (tabla 2)19,21–24,27,28. Todos estos datos de aparente mejor control, deben ser valorados con mucha precaución y en el contexto de nuestro peculiar tamaño muestral. Además hay que tener en cuenta, que todos estos parámetros no formaban parte del objetivo principal del estudio.
Estudios realizados sobre el control óptimo alcanzado de HbA1c, TA y perfil lipídico en los pacientes diabéticos
| Población | HbA1c <7 | TA <130/80 | Colesterol <200 | LDL colesterol <100 | HDL colesterol >40 | |
| Harris et al18 | Año 1991–94. 8.420 pacientes en EE.UU | 58% | – | 32% | 15,4% | 37,9% |
| Mena et al19 | Año 2005. Madrid. 24.142 pacientes con episodios CIAP de diabetes | 47% | 42% | – | – | – |
| Díaz et al21 | Año 2006. 119 pacientes de Orense | 45,1% (38,7–51,4) | 21,2% (15,8–26,6) | – | 19,8% (14,6–24,9) | 51,8% (45,4–58,1) |
| González et al24 | Año 2005. 1 cupo de CS en Valladolid de 74 diabéticos | 72,2% | – | 58,9% | 26,8% | 37,5% |
| Mostaza et al28 | Año 2004. 8.817 pacientes con coronariopatía, de los cuales el 32,7 corresponden a diabéticos. España | 49,7% | 38% | – | 29% | – |
Con estas mismas premisas deben ser interpretados los resultados hallados respecto a la utilización de los IECA y los ARA2 (83,3% en nuestro caso frente al 23–59,6% de otros)24,26. En este sentido es importante resaltar que aunque el tratamiento de la MAU establecida se ajusta a las recomendaciones internacionales en un porcentaje altísimo, esto no se ha traducido desgraciadamente en un porcentaje similar de solicitud de la MAU.
Asimismo, y a pesar de que en varios estudios25,29,30 se ha constatado una asociación directa entre MAU y RTD y de HTA y MAU, el diseño de nuestro trabajo y la escasa muestra para este cruce impiden dar datos concluyentes.
En definitiva, los datos de solicitud de MAU son desafortunadamente deficientes en nuestro estudio y claramente mejorables en nuestro ámbito. Esto nos permite aportar unas pinceladas sobre la instauración de unas fáciles medidas de mejora. Primero debemos profundizar en la formación y concienciación de todos los profesionales sanitarios, para conseguir que la solicitud de esta sencilla determinación se realice rutinariamente. Además, debería mejorarse la coordinación entre medicina y enfermería a la hora de sistematizar su solicitud, en los controles habituales de nuestros pacientes diabéticos. Y por supuesto también es necesario el apoyo de las gerencias para incentivar la petición de este imprescindible parámetro, en primer lugar aportando anualmente los datos de la solicitud de MAU y en segundo lugar, favoreciendo la implantación de las medidas docentes oportunas para lograr una correcta formación sobre esta trascendental determinación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.