INTRODUCCIÓN. La hipertensión arterial es un factor reconocido de riesgo cardiovascular cuya prevalencia ha aumentado en los últimos años debido entre otros factores al envejecimiento de la población. El amplio arsenal terapéutico existente en el mercado hace que su tratamiento sea complejo y genere un elevado gasto al Sistema Nacional de Salud.
OBJETIVOS. Describir la variación en el consumo y en el perfil de prescripción de antihipertensivos en el Área Sanitaria II de Asturias en el periodo 2004-2007.
MATERIAL Y MÉTODOS. Se analizan los antihipertensivos prescritos por médicos de Atención Primaria facturados con cargo al Sistema Nacional de Salud y dispensados en las oficinas de farmacia del Área II. Como unidad técnica de medida se utilizó la dosis diaria definida (DDD) que se define como la dosis media diaria de mantenimiento de cada principio activo en su indicación principal y para cada vía de administración. El consumo se expresó en DDD por 1.000 habitantes y día (DHD).
RESULTADOS. El consumo de antihipertensivos creció un 20,2% entre 2004 y 2007. Los subgrupos de mayor incremento fueron: antagonistas de los receptores de la angiotensina II (ARA II) (21,87 DHD), ARA II en asociación (8,33 DHD), diuréticos de alto techo (7,85 DHD), e inhibidores de la enzima convertidora de la angiotensina (IECA) (5,64 DHD).
DISCUSIÓN. El consumo de antihipertensivos mostró un notable incremento entre 2004 y 2007 con cambios en el perfil de prescripción. Se aprecia el crecimiento de ARA II solos y asociados, que han conseguido desplazar a otros subgrupos, fundamentalmente IECA.
BACKGROUND. Arterial hypertension is a recognized risk factor of cardiovascular disease, whose prevalence has increased in recent years, due to population aging, among other factors. The broad range of products on the market complicates its treatment and generates a high cost to the National Health System.
OBJECTIVES. To describe the change in consumption and in the profile of antihypertensive prescriptions in Health Care Area II of Asturias between 2004-2007.
METHODS. The antihypertensive drugs prescribed by the Primary Care Physicians billed under the National Health System and dispensed in the pharmacies of Area II have been analyzed. Defined Daily Dose (DDD) has been used as a technical unit of measurement in drug utilization studies. This has been defined as the mean daily maintenance dose of each active ingredient in its main indication and for each administration route. Consumption is expressed in DDD per 1,000 inhabitants and day (DHD).
RESULTS. The use of antihypertensive drugs grew 20.2% between 2004-2007. The subgroups having the greatest increase were: angiotensin II receptors antagonists (ARBs) (21.87 DHD), ARBs combinations (8.33 DHD), high-ceiling diuretics (7.85 DHD) and angiotensin-converting enzyme inhibitors (ACEIs) (5.64 DHD).
DISCUSSION. Consumption of antihypertensive drugs showed a remarkable increase between 2004-2007 with changes in the prescription profile. The growth of the ARBs alone and in association is observed and these have been successful in displacing other groups, basically the ACEIs.
La hipertensión arterial (HTA) es un factor de riesgo reconocido de enfermedad cardiovascular y se define como la elevación mantenida de la presión arterial (PA) por encima de los límites normales. El punto de corte actual de las cifras de PA para definir la HTA se sitúa en 140 mmHg para la presión arterial sistólica (PAS) y 90 mmHg para la presión arterial diastólica (PAD)1-3 .
En la guía europea de las Sociedades de Cardiología y de Hipertensión (ESH/ESC)1 de 2007 y en la española editada por la Sociedad Española de Hipertensión/Liga Española para la Lucha contra la Hipertensión Arterial (SEH/LELHA)3 de 2005, se considera como objetivo del tratamiento antihipertensivo la reducción de las cifras de PA a valores inferiores a 140/90 mmHg e inferiores a 130/80 mmHg en pacientesderiesgo(condiabetes,enfermedadrenalcrónica o enfermedad cardiovascular con sintomatología clínica).
En cuanto al tratamiento antihipertensivo actual, la guía europea (ESH/ESC) hace hincapié en que los principales efectos beneficiosos producidos por el tratamiento antihipertensivo se deben a la reducción de la PA en sí misma. También señala que cualquiera de los cinco subgrupos terapéuticos de antihipertensivos (diuréticos tiazídicos, antagonistas del calcio, inhibidores de la enzima convertidora de la angiotensina [IECA], antagonistas de los receptores de la angiotensina II [ARA II] y bloqueadores beta) son adecuados para el inicio y el mantenimiento del tratamiento antihipertensivo solos o en combinación teniendo en cuenta: a) la experiencia previa favorable o desfavorable; b) el efecto de los fármacos en relación con el perfil de riesgo cardiovascular; c) la presencia de patologías concomitantes; d) la posibilidad de interacciones farmacológicas, y e) el coste para el paciente y el sistema sanitario sin que la consideración del coste predomine en ningún caso sobre las de eficacia, tolerabilidad y protección del paciente individual.
También se recomienda una atención continuada a los efectos secundarios de los medicamentos, por ser la causa más importante de falta de cumplimiento, y la preferencia de fármacos que ejercen su acción antihipertensiva durante 24 horas con una sola administración diaria, puesto que favorece el cumplimiento del tratamiento1.
El amplio arsenal terapéutico existente en el mercado hace que el tratamiento de la HTA sea complejo y genere un elevado gasto al Sistema Nacional de Salud (SNS).
A pesar de ello, la prevalencia de control de la PA en los pacientes diagnosticados de HTA es poco alentadora. Según algunos estudios, los pacientes controlados (PA < 140/90 mmHg) solo alcanzarían entre el 16 y el 38% del total de pacientes diagnosticados de HTA4-6. En Asturias, en 2007, este control se estima en el 20,3% y en el Área II solamente en el 15,3%, según los datos extraidos de la cartera de servicios del Servicio de Salud del Principado de Asturias (SESPA)7.
El Área II se localiza en el sur-occidente asturiano con una población rural de 31.920 habitantes en 2007, de los cuales 8.561 eran mayores de 65 años. En los últimos años la población se ha envejecido más que en el resto de Asturias (entre 2004 y 2007, la población ≥ 65 años en el Área II pasó del 25,8% al 26,9%, mientras que en el resto de Asturias la variación fue del 22,1% al 21,9% en dicho periodo)8.
En los últimos años se han producido cambios en el perfil de prescripción de antihipertensivos en España9-11 y en otros países como EE. UU.12, sobre todo a partir de la introducción de los ARA II, que han conseguido desplazar a otros subgrupos terapéuticos. Esta tendencia actual puede estar relacionada con el incremento en la prescripción de combinaciones de antihipertensivos recomendadas en las guías1-3 y por la mejor tolerabilidad de los ARAII respecto a los IECA en cuanto a la incidencia de tos13.
Dada la trascendencia socioeconómica que tiene el tratamiento de la HTA en Atención Primaria, se ha realizado el presente estudio con los siguientes objetivos:
Estudio descriptivo retrospectivo de utilización de los antihipertensivos prescritos por médicos de Atención Primaria, en receta médica oficial del SESPA, que fueron dispensados y facturados con cargo al SNS por las oficinas de farmacia del Área II entre 2004 y 2007. No se incluye el consumo de medicamentos prescritos en receta médica privada o por la atención especializada del SNS, a pesar de que existe un porcentaje de prescripción inducida, que no se ha podido cuantificar.
Se evaluó el consumo en número de envases a través del programa informático (Apoteka), incluyendo todos los principios activos y subgrupos terapéuticos con la indicación de la HTA, de la clasificación anatómica, terapéutica y química (ATC):
Como unidad técnica de medida se utilizó la dosis diaria definida (DDD), que corresponde a la dosis media diaria de mantenimiento de cada principio activo en su indicación principal y para cada vía de administración, aplicando la fórmula siguiente:
DDD = (n.º envases dispensados x n.º de formas farmacéuticas por envase x n.º de mg por forma)/(n.º DDD en mg por envase).
Los valores del denominador son los propuestos por la OMS en 200814 .
Los datos se expresaron en DDD por 1.000 habitantes y día (DHD), lo que nos proporciona información del número de personas por cada 1.000 habitantes que en un momento dado están consumiendo una dosis terapéutica diaria de un determinado medicamento o grupo terapéutico. Su cálculo es el siguiente:
n.º DHD = (DDD x 1.000 habitantes) / (n.º de habitantes de la zona geográfica x 365 días).
La población de estudio equivale a las personas mayores de 14 años con tarjeta sanitaria individual (TSI) que figura en el contrato de gestión anual del Área II, por lo tanto quedan excluidas las personas desplazadas. Por el contrario, el número de DDD estudiado corresponde al total de las prescripciones realizadas incluyendo a los desplazados que fueron atendidos en los centros de salud del Área durante el periodo estudiado.
El porcentaje de la variación en el consumo de los grupos antihipertensivos entre 2004 y 2007 se obtuvo con la fórmula: (%) Variación = (DHD 2007-DHD 2004)*100/ DHD 2004.
También se analizó el incremento de DHD entre 2004 y 2007 de los subgrupos terapéuticos y principios activos, restando a los valores de DHD de 2007 los de 2004.
Los datos fueron procesados por el programa SPSS versión 12.0 para Windows. Para analizar la evolución de las prescripciones en los años de estudio se utilizó la regresión lineal, considerando como variable independiente el año de prescripción y como dependiente las DHD. Los cambios se valoraron como significativos cuando el nivel de significación del coeficiente β era p ≤ 0,05.
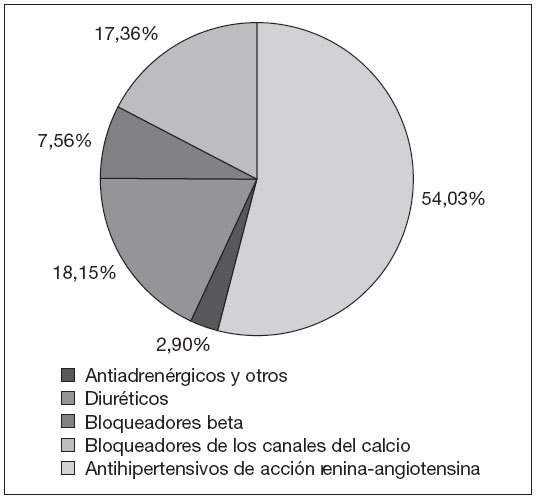
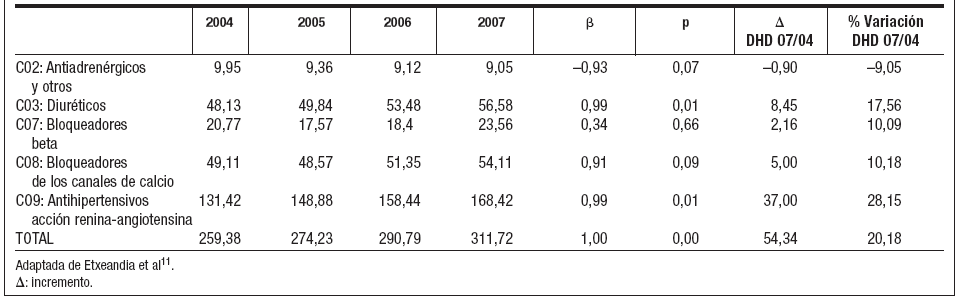
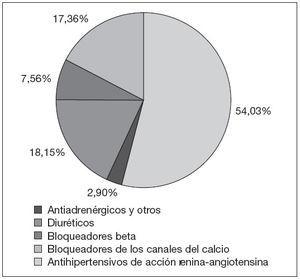
RESULTADOSEn primer lugar, el consumo de antihipertensivos pasó de 259,38 DHD en 2004, a 311,72 DHD en 2007, lo que supuso un crecimiento del 20,2% en dicho periodo. En la tabla 1 se observa que el grupo de mayor consumo en todos los años, y que a su vez experimentó una mayor variación en el periodo estudiado, fue el de antihipertensivos de acción sobre el sistema renina-angiotensina, con un crecimiento del 28,15% (p = 0,010), lo que representa el 54,03% del consumo total en 2007 (fig. 1). Es importante destacar que dentro de este grupo, el crecimiento de los IECA fue de un 8,85% frente a un 55,30% de los ARA II en dicho periodo.
Tabla 1. Evolución de las dosis diarias definidas por mil habitantes y día (DHD) de grupos de antihipertensivos en el Área (2004-2007)
Figura 1. Consumo (%) de grupos de antihipertensivos en 2007, en el Área II.
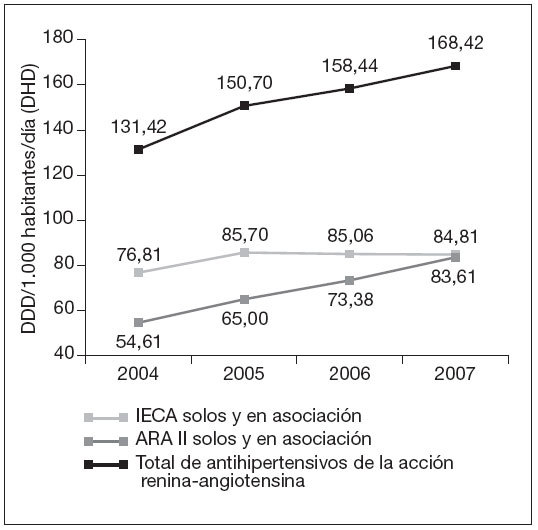
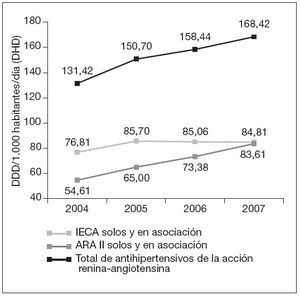
En la figura 2 se observa la evolución en el crecimiento de IECA frente a ARA II, y se aprecia que la suma de ARA II solos y en asociación supera a IECA solos y asociados en 2007.
Figura 2. Evolución de las DDD por mil habitantes y día (DHD) de los subgrupos de acción sobre el sistema renina-angiotensina (2004-2007). ARA II: antagonistas de los receptores de la angiotensina II; DDD: dosis diaria definida; IECA: inhibidores de la enzima convertidora de la angiotensina.
En segundo lugar, el grupo de diuréticos creció un 17,62% (p = 0,009). Si a este porcentaje le añadimos las DHD de diuréticos en asociación con otros subgrupos terapéuticos, este crecimiento pasaría a ser del 21,66% en el periodo estudiado.
Por el contrario, el grupo antiadrenérgicos y otros (que incluye el subgrupo bloqueadores alfa-adrenérgicos) decreció un 9,05%, lo que representa el 2,90% del consumo total en 2007.
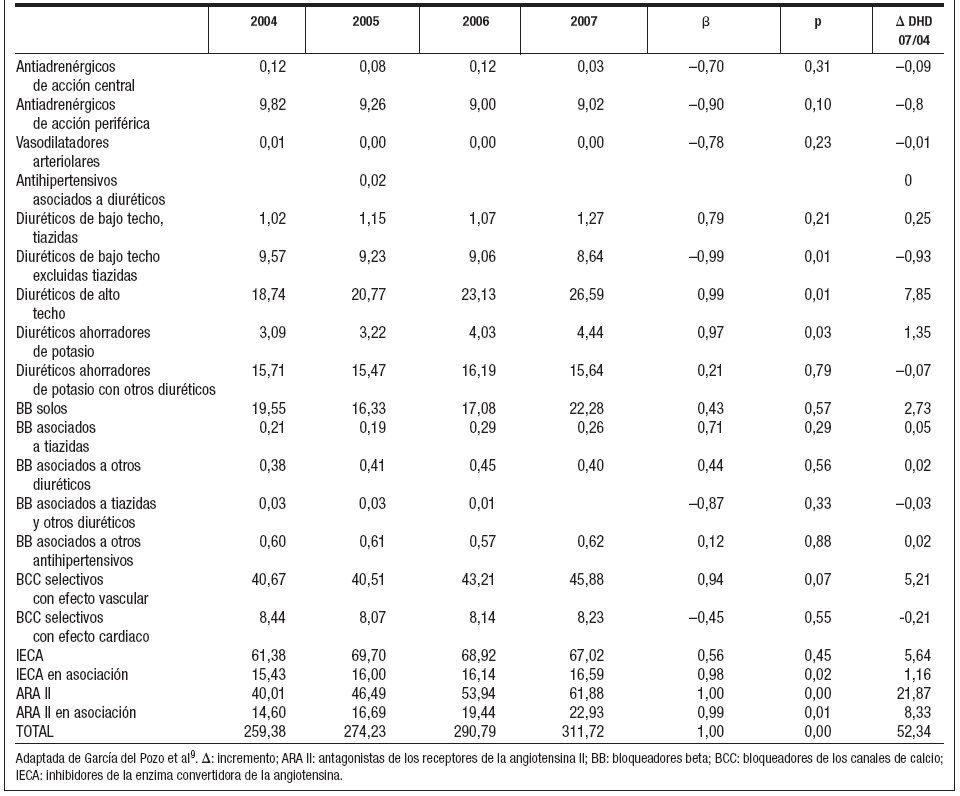
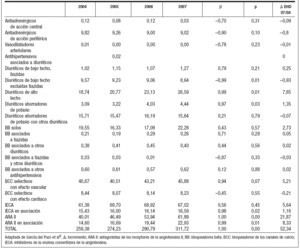
Por subgrupos terapéuticos (tabla 2), los tres con mayor incremento en el consumo entre 2004 y 2007 fueron: ARA II (21,87 DHD), ARA II en asociación (8,33 DHD) y diuréticos de alto techo (7,85 DHD). Por el contrario, los tres con mayor decremento fueron: los diuréticos de bajo techo excluidas tiazidas (–0,93 DHD), antiadrenérgicos de acción periférica (–0,80 DHD) y antagonistas del calcio selectivos con efecto cardiaco (–0,21 DHD).
Tabla 2. Evolución de las dosis diarias definidas por mil habitantes y día (DHD) de los subgrupos terapéuticos de antihipertensivos en el Área II (2004-2007)
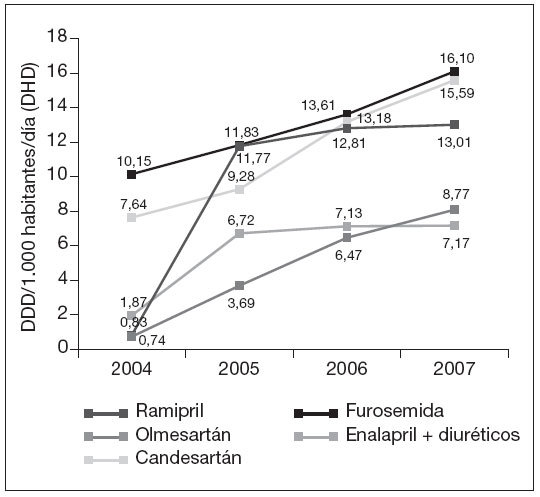
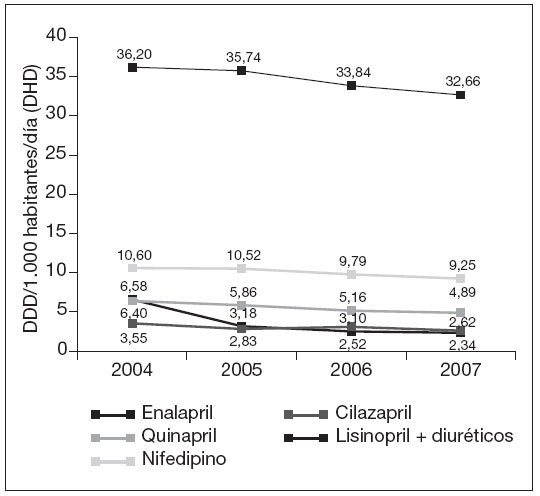
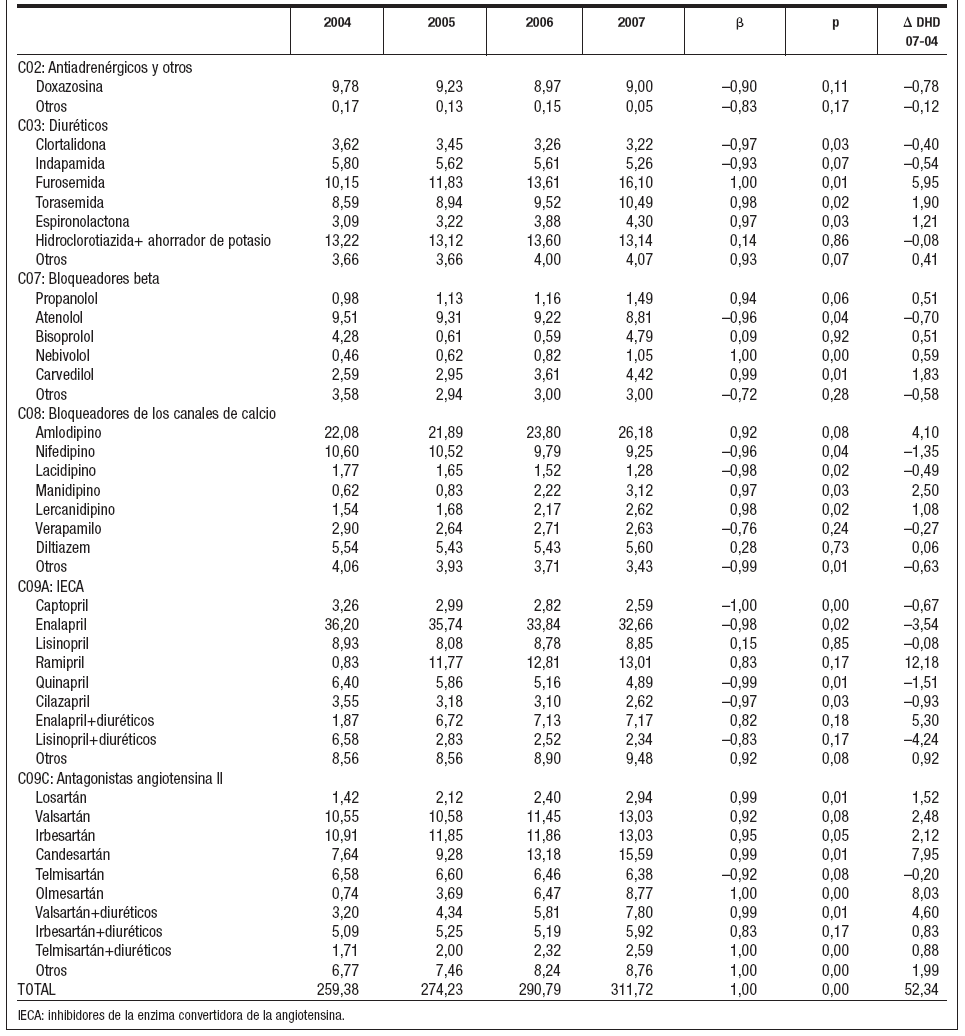
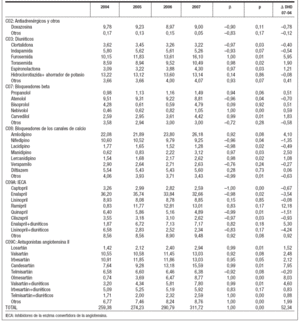
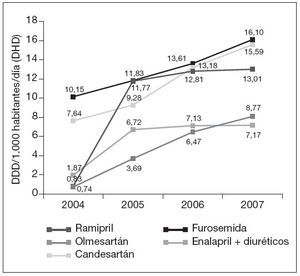
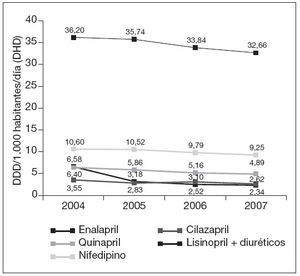
Por principios activos (tabla 3), ramipril fue el que experimentó un mayor crecimiento, pasando de ocupar el puesto trigésimo octavo (0,83 DHD) en 2004, al octavo puesto (13,01 DHD) en 2007, seguido de olmesartán y candesartán (fig. 3). Por el contrario los principios activos con mayores decrementos fueron: lisinopril + diuréticos (–4,24 DHD) y enalapril, que a pesar de tener un decremento relevante (–3,54 DHD) se mantiene en primer lugar en todos los años, pasando de 36,20 DHD en 2004 a 32,66 DHD en 2007 (fig. 4).
Tabla 3. Evolución de las dosis diarias definidas por mil habitantes y día (DHD) de los principales principios activos de medicamentos antihipertensivos en el Área II (2004-2007)
Figura 3. Evolución de las DDD por mil habitantes y día (DHD) de los 5 principios activos con mayor incremento (2004-2007). DDD: dosis diaria definida.
Figura 4. Evolución de las DDD por mil habitantes y día (DHD) de los 5 principios activos con mayor decremento (2004-2007). DDD: dosis diaria definida.
En los diuréticos, furosemida tuvo el mayor incremento, pasando del séptimo puesto (10,15 DHD) en 2004, al tercero (16,10 DHD) en 2007, seguida de torasemida y espironolactona. Por el contrario clortalidona, indapamida e hidroclorotiazida + ahorrador de potasio, disminuyeron su consumo en ese periodo.
En los antagonistas del calcio, amlodipino fue el más consumido en todos los años y el que tuvo mayor incremento, seguido por manidipino y lercanidipino. Sin embargo nifedipino, lacidipino y verapamilo mostraron una tendencia decreciente a lo largo del estudio.
En los bloqueadores beta, atenolol, a pesar de tener un descenso significativo (–0,70 DHD), fue el más consumido en todos los años. Por el contrario, carvedilol, nebivolol, bisoprolol y propanolol registraron un aumento en el consumo en el periodo estudiado.
En el grupo antiadrenérgicos, doxazosina fue el más consumido en todos los años.
DISCUSIÓNEste estudio nos muestra que el número de personas que reciben diariamente tratamiento farmacológico para la HTA aumentó un 20,2% en el Área II durante el periodo 2004-2007.
Esta elevación se explica por un aumento de la prevalencia de pacientes diagnosticados de HTA, que pasó del 14,1% en 2004 al 23,4% en 2007. Este último dato fue superior a la prevalencia de HTA diagnosticada en Asturias (20,3%)7 y puede deberse, entre otros factores, a una población más envejecida en el Área II respecto al resto de Asturias.
En el crecimiento del consumo pueden haber influido también la probable medicalización excesiva, así como los objetivos recomendados de descenso de la PA < 130/80 mmHg más agresivos en poblaciones de riesgo como pueden ser los diabéticos o pacientes con enfermedad renal crónica o con enfermedad cardiovascular establecida1-3,15-17.
Pese al aumento del consumo de antihipertensivos, la prevalencia de pacientes con buen control de la PA en el Área II (15,3%) y en el resto de Asturias (20,3%)7 es claramente insuficiente. Este hecho podría deberse a varios factores como: la falta de cumplimiento, las dosis inadecuadas, la obesidad, la vida sedentaria y el consumo elevado de sal y de alcohol5,6.
En el periodo analizado la variación principal en el perfil de prescripción es el aumento progresivo de los ARA II solos y asociados, que pasan de ser los segundos por detrás de los IECA solos y en asociación en 2004, al primer puesto en 2007.
Este consumo de ARA II no se justifica en términos de una mayor eficacia clínica frente a los IECA13,18,19, pero sí por la mejor tolerabilidad en cuanto a la incidencia de tos y también por el incremento de la prescripción de combinaciones recomendadas en las guías clínicas1-3 .
En el consumo de IECA se produce un incremento durante 2005 que desciende gradualmente en los años siguientes. Al igual que en otros estudios, enalapril es el más consumido en todos los años9-11 .
Es resaltable el incremento de diuréticos y de asociaciones a dosis fijas con hidroclorotiazida, ya que las últimas evidencias disponibles recomiendan el uso de tiazidas a dosis bajas, solas o en asociación, como tratamiento de primera línea en la HTA y sobre todo a partir de los resultados del ensayo clínico ALLHAT20 (Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack), que han tenido gran influencia sobre la mayoría de las guías clínicas de la HTA publicadas con posterioridad; así, en el VII informe del Joint National Committee (JNC-VII)17 y en la guía de la World Health Organization/International Society of Hypertension (WHO/ISH)21, ambas publicadas en 2003 y aún en vigor, se subraya el papel de las tiazidas como primera opción terapéutica.
Algunos autores han criticado determinados aspectos del estudio ALLHAT,20 que limitan su validez externa, tales como: a) no se diseñó para iniciar el tratamiento ya que el 90% de los pacientes se encontraba bajo tratamiento antihipertensivo previo a la aleatorización; b) el 63% de los pacientes necesitó combinaciones farmacológicas y se indicaron fármacos de asociación como clonidina y/o reserpina que no son habituales en la práctica clínica; c) se han infravalorado los efectos adversos de la clortalidona (especialmente en pacientes diabéticos); d) se han extrapolado los datos obtenidos con cada medicamento a otros de su grupo terapéutico; e) se han utilizado los resultados obtenidos en las variables secundarias para establecer las conclusiones, y por último, f) que algo más del 35% de los pacientes de cada grupo de tratamiento eran de raza negra, lo que facilita como ya es conocido, la respuesta a los diuréticos22,23.
Por ello la guía europea (ESH/ESC)1 en 2007 y la española (SEH/LELHA)3 de 2005 mantienen la equivalencia de los cinco subgrupos terapéuticos de antihipertensivos (diuréticos tiazídicos, antagonistas del calcio, IECA, ARA II y bloqueadores beta) solos o en combinación, para el inicio y el mantenimiento del tratamiento antihipertensivo.
Los antagonistas del calcio representaron el 17,4% del consumo total en 2007. Las guías actuales los incluyen como medicamentos de primera línea y destacan su eficacia en ancianos con HTA sistólica aislada o asociada a diabetes1,3,15-17,21. El National Institute for Health and Clinical Excellence (NICE)2 en 2006 los recomienda en mayores de 55 años y en la raza negra.
Al igual que en otros estudios previos similares a éste, realizados en otros lugares de España o fuera de ella9-12, el consumo de bloqueadores beta es bajo: representa en el Área el 7,56% del total en 2007. Ello puede ser debido a que en los últimos años se ha puesto en duda su eficacia, en relación a una baja protección en la prevención del ictus y una estrecha relación con el desarrollo de diabetes mellitus1-3. También se plantea la duda de si estos efectos son solo aplicables a atenolol, bloqueador beta cardioselectivo y no vasodilatador, implicado en la mayoría de los estudios, o son extrapolables a los bloqueadores beta vasodilatadores como carvedilol y nebivolol, cuya acción vasodilatadora podría mejorar los resultados de ictus y hay datos de que tienen una acción dismetabólica inferior o nula, así como una menor incidencia de diabetes de nueva aparición1,24,25.
Las diferencias de opinión se han trasladado a las versiones más recientes de las guías clínicas. Así, la agencia NICE se inclina por desaconsejar el uso de bloqueadores beta como terapia inicial de la HTA, pudiendo considerarse en sujetos jóvenes que tengan evidencia de hiperactividad simpática, intolerancia o contraindicación a IECA o ARA II y en mujeres en edad de procrear. Sin embargo, añade que no es absolutamente necesario sustituirlos en aquellos sujetos que ya los reciben y están bien controlados2.
Por el contrario, la guía europea ESH/ESC1 sigue considerándolos como alternativas de primera línea, incluso con historial de ictus, y los recomienda explícitamente en pacientes con angina de pecho, infarto de miocardio reciente, insuficiencia cardiaca o como opción en el embarazo. Sin embargo, previene contra su uso (solos o asociados a diuréticos) en pacientes diabéticos o con síndrome metabólico.
Cabe resaltar el consumo nada despreciable de doxazosina, que a pesar de mostrar una tendencia decreciente a lo largo del estudio, fue de 9,00 DHD en 2007.
Tras los resultados del ALLHAT, en el que se suspendió prematuramente el brazo de doxazosina debido a un mayor número de eventos cardiovasculares26, se cuestiona la utilidad de estos fármacos como primera línea de tratamiento de la HTA y se proponen como antihipertensivos de reserva, habitualmente combinados, para determinados pacientes con HTA resistente o con hipertrofia benigna de próstata2,15-17.
Para interpretar adecuadamente los datos de este estudio, se necesita tener en cuenta algunas limitaciones:
En conclusión, el consumo de antihipertensivos en el Área II ha mostrado un notable incremento entre 2004 y 2007 y se han detectado cambios en el perfil de prescripción. Se observa el gran crecimiento de los ARA II, que llegan a posicionarse como opciones de primera línea en el manejo de la HTA, desplazando a otros subgrupos terapéuticos fundamentalmente a IECA.
AGRADECIMIENTOSA Esther Arbesú, técnica de salud, y Ana Isabel Sánchez, farmacéutica del Hospital Carmen y Severo Ochoa por su valiosa colaboración en el trabajo.
Correspondencia: M.L. Nicieza-García
Gerencia de Atención Primaria del Área Sanitaria II.
C/ La fuente n.º 23, 1.º A.
33800 Cangas del Narcea. Asturias. España.
Correo electrónico: farmacia.gap2@sespa.princast.es
Recibido el 12-12-08; aceptado para su publicación el 28-05-09.