Para aumentar la capacidad de mejorar la asistencia de la medicina de familia es preciso volver a lo básico: «entender» a los pacientes y a nosotros mismos en los contextos respectivos. Para «entrar» en el significado de los síntomas necesitamos mover adecuadamente «el sintonizador o dial biopsicosocial» -el anillo biológico, psicológico, y social-, para el paciente y para el médico, y «sintonizar» el diagnóstico -como en un dial de la radio; o como la combinación de una caja fuerte que permite abrirla-, y en consecuencia ser más eficientes. De este modo puede surgir un clic de comprensión basado tanto en los aspectos psicológicos como en los físicos de ambos actores y aumentarse significativamente la eficiencia clínica.
To increase the capacity of improving the care of Family Medicine requires going back basics: to understand our patients and ourselves in the respective contexts. To “go into” the meaning of the symptoms we need to move properly, “the biopsychosocial tuner or dial” the biological, psychological, and social ring -for the patient and the doctor, and to “tune in” to the diagnosis, like a radio dial; or like the combination of a safe that allows it to be opened-and therefore be more efficient. This can give rise to a “click” of comprehension based as well both psychological as well as physical aspects of both players and thus clinical efficiency will be increased significantly.
Escucho el arte consumado de los pájaros, el murmullo del trigo que se agita, el susurro de la llamarada, al restallar en los leños…
Walt Whitman. Hojas de hierba. De «Canto a mí mismo». Barcelona: Organización Editorial Novarro; 1976.
¿Cómo llegamos a entender los síntomas que nos presentan los pacientes?En la rutina rápida de la consulta de medicina de familia (MF) con frecuencia parece que estamos sometidos a una especie de bombardeo. Atendemos un paciente tras otro, un caso tras otro –más fácil o más difícil1− pero «no parece pasar nada»: es simplemente un síntoma, otro…, un tratamiento, otro…, un ingreso, otro… Pero, ¿qué es capaz de aprender el médico de familia (MdF) sobre su paciente, y qué es capaz de comunicar sobre sí mismo el paciente?2 ¿Cómo llegamos a entender los síntomas que nos presentan los pacientes?
Un modelo biopsicosocial para la medicina de familiaLa naturaleza está organizada como una unidad jerárquica que refleja una continuidad de complejidad: desde lo pequeño y poco complejo a lo grande y complejo (…células, tejidos, órganos, sistemas, persona, comunidad…) cada una con sus propias cualidades y métodos de estudio que les son apropiados3. La necesidad de considerar los componentes psicológicos y sociales en la asistencia sanitaria se ha articulado desde años4, y hay un reconocimiento de que la salud orgánica y la salud mental constituyen un campo común de estudio, de forma que mientras en algunas enfermedades predominan los factores físicos y en otras los psíquicos, para la gran mayoría de los problemas de salud coexisten elementos físicos y mentales en su etiología, sintomatología y tratamiento5,6. Los conceptos básicos de lo biopsicosocial (BPS) son: explorar tanto la patología como la experiencia de la enfermedad, y entender a la persona completa y en su contexto completo7.
El trabajo clínico del médico de familiaPara mejorar el trabajo clínico en MF es preciso un elemento previo y crucial: el «entender» a los pacientes y a nosotros mismos en los contextos respectivos. La tríada básica del trabajo clínico del MdF, está formada por: a) la observación o experiencia externa; b) la introspección o experiencia interna; y c) el diálogo o conversación entre ambas8.
La observación o experiencia biopsicosocial externa¿Qué se hace durante la consulta; cómo se recogen los datos? El MdF debería estar atento a cómo el paciente intenta comunicarse en ese momento particular además de en las causas subyacentes2. Diagnóstico significa etimológicamente conocimiento, pero tradicionalmente se ha centrado en la queja física. Las obras clásicas de medicina describen de manera meticulosa, y en ocasiones inconexa, signos y síntomas del paciente. Este ha quedado aislado y apartado de sus síntomas; el profesional le ha integrado en una patología. El curso que adopta una enfermedad y lo que implica para el destino de una persona depende, no de la enfermedad, sino fundamentalmente del enfermo, de su actitud hacia la vida y de su situación en ella. Todo enfermo no solo tiene su enfermedad, sino que él mismo y su destino hacen su enfermedad. La historia morbosa es siempre una biografía9.
La tarea primaria del MdF es observar una pequeña muestra de cómo habla, piensa y se comporta el paciente2. La característica de la MF es la comprensión del paciente y de su enfermedad basándose no solo en síntomas y signos, sino en los factores psicológicos y sociales que relacionan al paciente con su contexto10. La enfermedad debe entenderse como un proceso personal integral asociado con cambios químicos y metabólicos complejos y acompañándose del desarrollo de síntomas11. Se puede empezar pensando o diciendo: «Como no le conozco, necesito aprender todo lo que pueda sobre usted, su vida y su salud. ¿Puede contarme lo que cree que debería conocer sobre su situación?». Y entonces lo mejor que se puede hacer es no hablar, no escribir en la historia, no mirar el ordenador, sino estar absorto en todo lo que dice el paciente. Escuchando no solo su contenido, sino su forma –curso temporal, imágenes, asociaciones, silencios, dónde elige el paciente comenzar a hablar de sí mismo, cómo relaciona los síntomas con otros eventos de su vida. Y prestando atención a la puesta en escena de la narración –los gestos, expresiones, posiciones corporales, tono de la voz. La atención del médico en este proceso le confirma al paciente su valía como persona que narra una historia, demuestra su interés y pone las bases de la alianza terapéutica12. Si el MdF «escucha la historia del paciente» con verdadera concentración, «como si el paciente fuera a decir algo que se necesita conocer para manejar adecuadamente el problema», escuchará síntomas y significados de los síntomas que de otra forma hubiera perdido13. El material básico con el que trabaja el MdF es la presentación del síntoma en el encuentro clínico como expresión de una experiencia existencial y de este modo, la necesidad que tenemos de −y las herramientas que poseemos para− acercarnos a esa experiencia, a esa evidencia, para poder ser eficaces.
La introspección o experiencia biopsicosocial internaHay otro sentido de experiencia clínica: tener experiencia con enfermos significa permitir que su experiencia de enfermedad llegue a formar parte de mi experiencia de médico. Es una experiencia empática profunda. Esto quiere decir que el MdF recibe información sobre los significados del paciente, emociones e intuiciones. Las experiencias de la enfermedad por parte del paciente varían enormemente, no solo por diferencias individuales, sino también por la severidad de las manifestaciones de la enfermedad. La experiencia del médico debería ir acumulando todo ese rango de experiencias de los pacientes. En esta clase de experiencia, la diferencia entre persona y cuerpo, paciente y enfermedad, desaparece, permitiendo al MdF realizar un verdadero juicio clínico14.
Las preguntas usuales en la mente del médico son «¿dónde se localiza la enfermedad biológica?» y «¿cuál es la causa orgánica?». Si el MdF quiere ser efectivo, estas preguntas no tienen una posición privilegiada. Debe observar cuidadosa y atentamente, y debe tener la habilidad de conocer cuánto de lo observado se origina en el paciente y cuánto es contribución del propio médico2. ¿En qué momento un paciente se transforma en mi paciente? ¿Y el médico en mi médico?: cuando llegamos a lo más vivo de cada uno. Necesitamos a los pacientes, no solo profesionalmente: con algunos soñamos, con otros nos analizamos, otros nos ayudan en situaciones límite, otros nos acercan a zonas de nuestra vida a las que de otra forma no tendríamos acceso. Parece que son nuestros pacientes, con sus «extraños problemas» los que nos obligan a pensar en los temas primordiales: ¿Por qué los llamamos pacientes? ¿Qué es la vida? ¿Qué es el vivir independientemente del estado de salud o enfermedad? ¿Cuáles son nuestros criterios de salud-enfermedad? ¿Qué enigma sostiene nuestra práctica? ¿Cuál es mi lugar?15.
Es importante que el MdF pueda ser consciente de aceptar la oferta de síntomas que le hace el paciente sin excluir ningún canal de expresión −fuese este somático, mental, familiar o social− y organizarlos incluyéndose a sí mismo en el campo dinámico que se configura. Los médicos continuamente relacionan presentaciones de síntomas con su propia experiencia, y continuamente aprenden de sus pacientes, e integran sus narrativas como posibilidades de experiencia corporal. La exploración física potencia la comunicación corporal empática, ya que favorece que el médico aprenda «anatomía existencial». Además, el conocimiento de la anatomía topográfica y funcional, y de la fisiología es, desde el punto de vista del MdF, no solo el conocimiento de «algo más» sino también de «mi propio ser». A partir de esto, el médico puede captar, de una forma bastante poco sesgada, las presentaciones de síntomas en función del conocimiento de su propio cuerpo. Si el médico se atreve a estar ahí, hablando con el paciente desde un punto de partida de igualdad en experiencia y vulnerabilidad corporal, el diálogo puede convertirse en la creación de una realidad común, donde se pueden realizar importantes descubrimientos16. Al escuchar a nuestros pacientes nos podemos preguntar: ¿por qué él y no yo? ¿Por qué él está a ese lado de la mesa y yo a éste? ¿Por qué le clasifico de este modo y yo me voy a casa tan tranquilo?
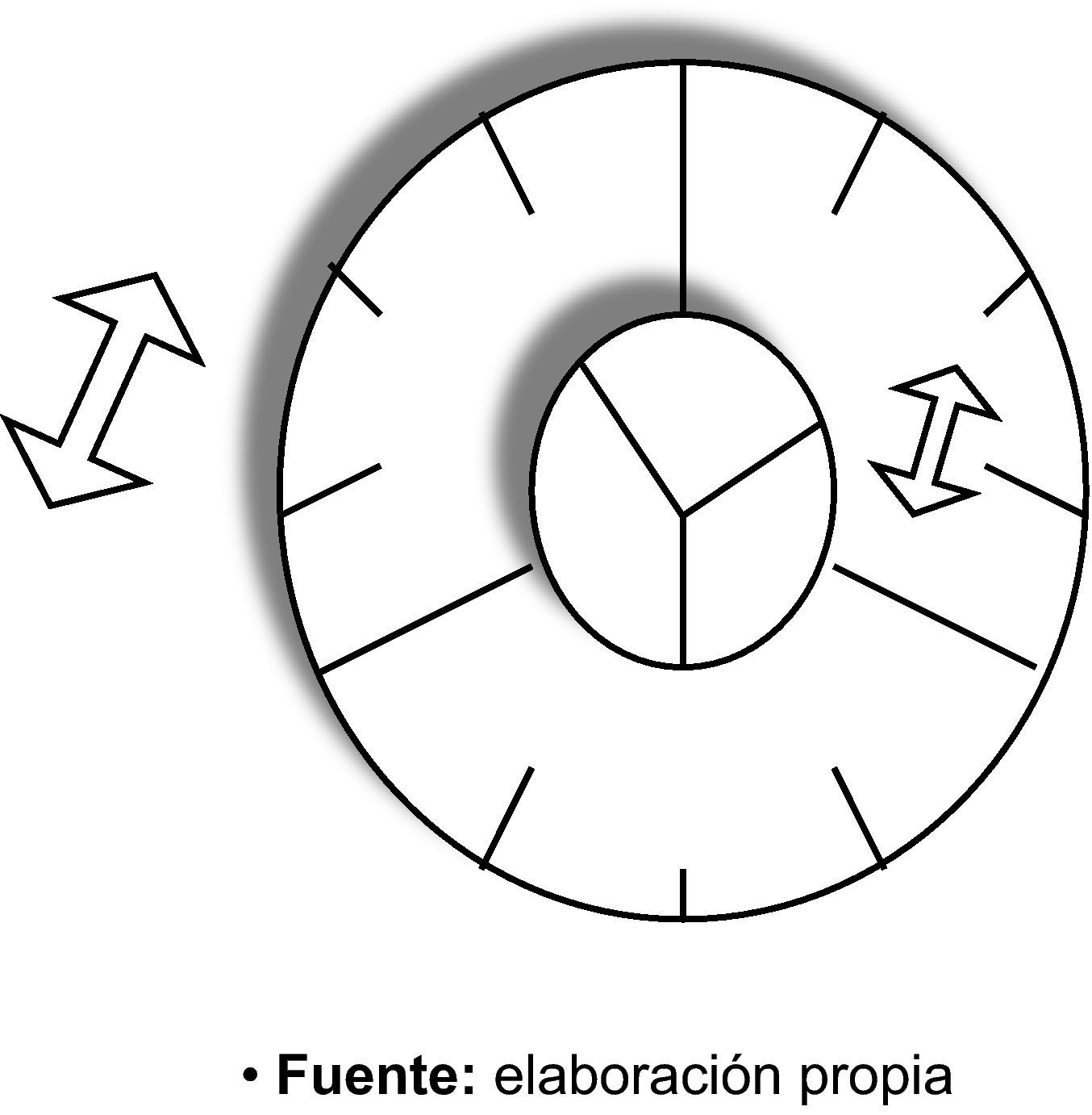
El diálogo o conversación entre ambas experiencias: el «doble sintonizador» biopsicosocial (fig. 1)Mediante la observación, la introspección y el diálogo, simplemente a partir de lo que un paciente cuenta, el MdF clínico puede tener un notable éxito –eficiencia− en la documentación de la existencia de problemas de salud y su manejo, y además reconocer la relación que existe entre la enfermedad y la vida personal y social17. Al fin y al cabo, realizar la historia clínica no es más que el estudio de una persona en un contexto, realizado por otra persona en otro contexto, es decir, una actividad que intrínsecamente implica relación y colaboración. El conocimiento y comprensión del síntoma –su diagnóstico− depende de la relación médico-paciente. Diagnóstico («evaluación») quiere decir descubrir qué trae al paciente y cómo ve él el problema. El paciente también hace un diagnóstico (evaluación) del terapeuta y de su habilidad para entender y tratar su problema18. El filtro que el MdF tiene en su consulta cambia el camino del diagnóstico y la comprensión del síntoma. Y la comunicación en la relación médico-paciente señala –señaliza (como la señalización de un sendero en el bosque, de modo que podemos centrar nuestro estudio de campo en los valores naturales del lugar)– el marco clínico19. Es importante recordar también que entendemos que la «atención centrada en el paciente» debe ser más reequilibrada por una «atención centrada en el médico», sin la cual, la anterior sería muy difícil de llevar a cabo. El MdF puede disfrutar y desarrollarse personalmente en su consulta.
El «doble sintonizador» bio-psico-social.
Un doble anillo biológico-anillo psicológico-anillo social que se puede mover para «sintonizar» un diagnóstico (como en un dial de la radio; o como la combinación de una caja fuerte) tanto con respecto al paciente como con respecto al médico: la sintonización correcta «abre», a veces súbitamente, la comprensión de los síntomas y permite hacer diagnósticos sobre la persona completa y su contexto completo, mejorando significativamente la eficiencia clínica.
Para «entrar» en el significado de un síntoma necesitamos mover adecuadamente «el sintonizador o dial BPS» (fig. 1) −el anillo biológico, el anillo psicológico, y el anillo social, para el paciente y para el médico− y «sintonizar» un diagnóstico (como en un dial de la radio; o como la combinación de una caja fuerte que permite abrirla). De este modo puede surgir un «clic» de comprensión basado tanto en los aspectos psicológicos como físicos, y se produce una modificación de la relación médico-paciente-familia20 (tabla 1). En esta situación puede cambiar el paciente, y puede cambiar el médico15. Y en esta «sintonización» ¿hasta dónde llegar? Se trata de seleccionar apropiadamente el contexto BPS que resulte significativo en un proceso clínico individual dado21. Esto es «sintonizar» para entender un síntoma y ser efectivo en MF. En consecuencia, es preciso volver a lo básico, y estimular la reflexión sobre elementos no considerados en los libros de texto sobre clínica convencionales: reacciones emocionales de médicos y pacientes a los problemas que se presentan y sus implicaciones prácticas para el diagnóstico y tratamiento. Llegar a ser MdF es más que simplemente aprender un conjunto de conocimientos, habilidades y actitudes; la formación médica en MF no solo forma un cuerpo de conocimientos sino que también cambia a la persona.
Ejemplos de los modelos de entrevistas dónde «sintoniza» el médico de familia
| MODELOS DE ENTREVISTA SEGÚN DÓNDE «SINTONIZA» EL MÉDICO DE FAMILIA | EJEMPLO |
| «Sintonizador» biológico | La paciente acude por astenia. Se hace una exploración general y se piden pruebas, especialmente para descartar anemia e hipotiroidismo |
| «Sintonizador» biopsicosocial en relación con el paciente | Las pruebas fueron normales y el médico indagó los aspectos psicosociales exhaustivamente, sacando a relucir su soledad, falta de autoestima.. Y prescribió antidepresivos |
| «Sintonizador»biopsicosocial en relación con el paciente y con el médico | A los quince días regreso la paciente peor. El médico dijo: «Habrá que probar otra vez». La paciente se puso a llorar. El médico se sorprendió a sí mismo al pensar que estaba ridícula llorando.., y le sorprendió porque él se consideraba un médico empático con los pacientes. Entonces pensó que su mismo sentimiento podría ocurrirle a otras personas con la paciente. El médico pidió perdón a la paciente por no haberle dado oportunidad para llorar en las consultas previas. En ese momento se estableció una nueva relación |
aFuente: Modificada de Balint E, Norell JS, editores. Six minutes for the patient: interactions in general practice consultations. Londres: Tavistock Publications; 1973.
Sin embargo, es preciso recordar que aquí se expresan opiniones, experiencias o argumentos de los autores, que por su carácter cualitativo están menos documentados bibliográficamente, y así algunas teorías expuestas son difícilmente contrastables con estudios cuantitativos. El MdF debería siempre mantener una actitud crítica, reflexiva y de toma de conciencia de sus acciones en consulta, poniendo en tela de juicio las teorías aquí expuestas, contrastándolas con su experiencia, y así poder cambiar sus acciones voluntariamente para bien de su paciente y suyo si lo desea. Recordemos, que «los únicos mundos que siguen conservando un atractivo son aquéllos en los cuales todavía no se ha penetrado»22.