Analizar la cronobiología de las paradas cardíacas extrahospitalarias (PCE) en las que se utilizó un desfibrilador externo semiautomático en Galicia.
MétodoEstudio descriptivo retrospectivo de las PCE atendidas por el Servicio de Emergencias Médicas, en las que se utilizó un desfibrilador externo semiautomático durante un período de 5 años (2007-2011). Datos estilo Utstein. Se estudiaron como variables independientes el sexo, la edad, la fecha y hora del suceso, la localización, la PCE presenciada, el inicio de maniobras por los primeros intervinientes, el primer ritmo cardíaco monitorizado, los tiempos de alerta y asistenciales, la intubación y la recuperación de la circulación espontánea.
ResultadosSe incluyeron 2.005 casos (0,14/1.000 habitantes-año). La franja horaria con más frecuencia de PCE fue entre 09-11 (18,4%). Los meses con más casos fueron enero (10,4%) y diciembre (9,8%). Fue significativamente más probable que la PCE ocurriera en el domicilio entre 00-08, y en la calle entre 08-16. La asistolia fue más frecuente en la franja nocturna (00-08), mientras que los ritmos desfibrilables lo fueron por la tarde (16-00). La probabilidad de muerte tras la PCE fue mayor entre 00-08, siendo más probable la recuperación de la circulación espontánea entre 16-00. El tiempo entre la alerta y la asistencia fue más prolongado en horario nocturno.
ConclusionesEn Galicia, la PCE es más frecuente en los meses de invierno y en horario matinal. Existe una distribución circadiana de las PCE y los ritmos detectados en el momento de la primera asistencia, siendo más frecuente la asistolia en horario nocturno, y los ritmos desfibrilables, por la tarde. La cronobiología de las PCE debería ser tenida en cuenta para organizar la distribución y el horario de los recursos asistenciales.
To analyze the chronobiological variations of out-hospital cardiac arrest in which an automated external defibrillator was used in Galicia.
MethodDescriptive retrospective study of the cardiac arrest attended by the Emergency Medical Service in which an automated external defibrillator was in use during a period of 5 years (2007-2011). An Utstein style database was used. The sex, age, date and hour of the event, location, cardiac arrest attended, beginning of resuscitation by the professional, first monitored rhythm, emergency team activation time and care, endotracheal intubation, and recovery of spontaneous circulation were studied as independent variables.
ResultsA total of 2,005 cases (0.14/1,000 population-year) was recorded. Time slot with more frequency of cardiac arrest: between 09-11hrs (18.4%). Months with more cases: January (10.4%) and December (9.8%). It was significantly more probable that the cardiac arrest occurred in the home between 00-08hrs, and in the street between 08-16hrs. Asystole was more frequent in the night period (00-08hrs), whereas the shockable rhythm was in the evening (16-00hrs). There is more probability of death after cardiac arrest between 00-08hrs, with recovery of spontaneous circulation being more probable between 16-00hrs. The time between the emergency team activation and time care was longer in night schedule.
ConclusionsIn Galicia, cardiac arrest is more frequent in the winter months and in morning schedule. There is a circadian distribution of the cardiac arrest and the rhythm detected at the time of the first assistance, with asystole being more common in night schedule and the shockable rhythm in the evening. The chronobiology of the cardiac arrest should be taken into account in order to organize the distribution and the schedule of the healthcare resources.
La parada cardíaca extrahospitalaria (PCE) es uno de los principales problemas de los países desarrollados debido a su incidencia y a su elevada mortalidad. Se calcula (aunque los datos ofrecen cifran diferentes) que en nuestro país se producen más de 24.500 PCE anuales1,2, lo que equivale a una PCE cada 20min, y que el 65% de ellas se producen por fibrilación ventricular3. La supervivencia de la PCE en Europa para todos los ritmos es del 10,7%, y del 21,2% para paradas producidas por fibrilación ventricular4.
La fisiología humana muestra un ritmo temporal influido directamente por estímulos ambientales y por relojes internos biológicos de predominio hormonal. Estos no constituyen un fenómeno casual, sino que forman parte de la adaptación del individuo a un entorno donde se siguen patrones pasivos de interacción con el medio. A las modificaciones fisiológicas cíclicas que se producen según el período del día y la noche se las denomina ritmos circadianos. Estos determinan la alteración de procesos hemodinámicos como la tensión arterial5 y la frecuencia cardíaca6, de mecanismos fisiológicos como la agregación plaquetaria7, o la producción de cortisol y ACTH8, cambios que podrían influir en la aparición de eventos cardiovasculares.
Diversos estudios han relacionado la aparición de la muerte súbita, la angina de pecho y el infarto agudo de miocardio (IAM) con un ritmo circadiano (produciéndose una mayor incidencia en las primeras horas de la mañana), con un ritmo circaseptano (se produce más en los primeros días de la semana en población activa) y con un ritmo circanual (predominando en los meses de invierno)9,10.
Para tratar de mejorar la supervivencia libre de secuelas de las PCE, los servicios de emergencias médicas (SEM) han tratado de adoptar medidas que refuercen los eslabones de la cadena de supervivencia, de acuerdo con las condiciones y circunstancias presentes en cada comunidad3,11. Por ello, en nuestra sociedad ha adquirido más importancia durante estos últimos años la atención inicial urgente in situ por personal de Atención Primaria, independientemente del personal de urgencias hospitalarias o del personal de emergencias extrahospitalarias (061, SUMMA112, etc.)12, y la implantación cada vez mayor de un desfibrilador externo semiautomático (DESA), utilizado por personal no sanitario para poder con ello desfibrilar en el menor espacio de tiempo, contribuyendo a una mayor supervivencia13.
El estudio de las características cronobiológicas de la PCE y el análisis de los intervalos de respuesta del SEM según franjas horarias resultan de interés fundamental como fuente básica del conocimiento de la realidad del proceso, y como elemento de utilidad en la planificación de recursos asistenciales o de aplicación de medidas preventivas.
MétodoEstudio descriptivo retrospectivo de 5 años de duración (1 de enero de 2007-31 de diciembre de 2011). Se incluyeron todas las PCE atendidas por el SEM de referencia en la comunidad, Fundación Pública Urxencias Sanitarias de Galicia-061 (FPUSG-061), en las que se aplicó un DESA.
Fueron excluidas aquellas PCE en las que no se utilizó DESA, las víctimas de una PCE menores de 8 años o con un peso menor de 25Kg (según las recomendaciones de reanimación publicadas durante el período del estudio) y los ingresados en una institución sanitaria con capacidad para realizar soporte vital básico-I y soporte vital avanzado.
Todos los DESA utilizados fueron del modelo HeartStart, de la serie ForeRunner 2, fabricados por la compañía Philips S. A. y comercializados por la casa Laerdal S. A. Los profesionales implicados en la asistencia fueron técnicos de transporte sanitario formados de forma específica por la FPUSG-061, que en algunos casos son acompañados por médicos y diplomados universitarios en Enfermería de Atención Primaria, que son movilizados por la Central de Coordinación de Urxencias Sanitarias de Galicia. Posteriormente, en caso de ser necesario, dicho organismo moviliza al personal de las unidades móviles de soporte vital avanzado (médico, diplomado universitario en Enfermería y 2 técnicos de transporte sanitario), que tras la atención inicial con DESA realizada por las ambulancias asistenciales de soporte vital básico, se encargan de realizar los cuidados de soporte vital avanzado, cuidados post reanimación y el traslado al centro útil más cercano.
Para el registro de datos se siguió el estilo Utstein14 y la base de datos informatizada de la FPUSG-061, donde se recogen los datos de la intervención de la Central de Coordinación de Urxencias Sanitarias de Galicia, del propio evento registrado por los técnicos de transporte sanitario y de la posterior revisión del caso y tarjeta de lectura del DESA.
La obtención y el manejo de datos se han realizado respetando las leyes de protección de estos, sin que en ningún caso se conocieran datos de la identidad de los pacientes.
Se estudiaron como variables independientes el sexo, la edad, la fecha y hora del suceso, la localización, la PCE presenciada, el inicio de maniobras por los primeros intervinientes, el ritmo inicial, los tiempos de alerta y asistenciales, la intubación y la recuperación de la circulación espontánea (RCE). Como variable dependiente agrupamos los casos de PCE en 3 períodos horarios de 8h cada uno (00-08h, 08-16h y 16-00h), considerándose los 3 períodos de actividad habitual (noche, mañana y tarde) según la hora en la que se produce la PCE. Quedan excluidos aquellos casos en los que la hora en la que se ha producido la parada es desconocida.
La distribución de medio rural o urbano se ha realizado según isocronas. Estas isocronas se determinan a través de los tiempos asistenciales de cada ambulancia asistencial de soporte vital avanzado a sus municipios correspondientes. Aquellos intervalos de tiempo que superan los 20min son considerados isocronas de medio rural, y aquellos que son inferiores a 20min, de medio urbano.
Se ha realizado estadística descriptiva y analítica con el apoyo del programa SPSS® versión 20.0 para Windows®. Los resultados de las variables categóricas se expresan en frecuencias absolutas (n) y porcentajes, y las variables cualitativas, en medias y desviación estándar. Para el contraste de hipótesis se aplicó para las variables categóricas el test de chi cuadrado considerándose un nivel de significación bilateral del 95% (p<0,05), y para las variables cuantitativas se aplicó Anova con corrección de Welch y prueba de Tukey para comparación múltiple a posteriori (p<0,05).
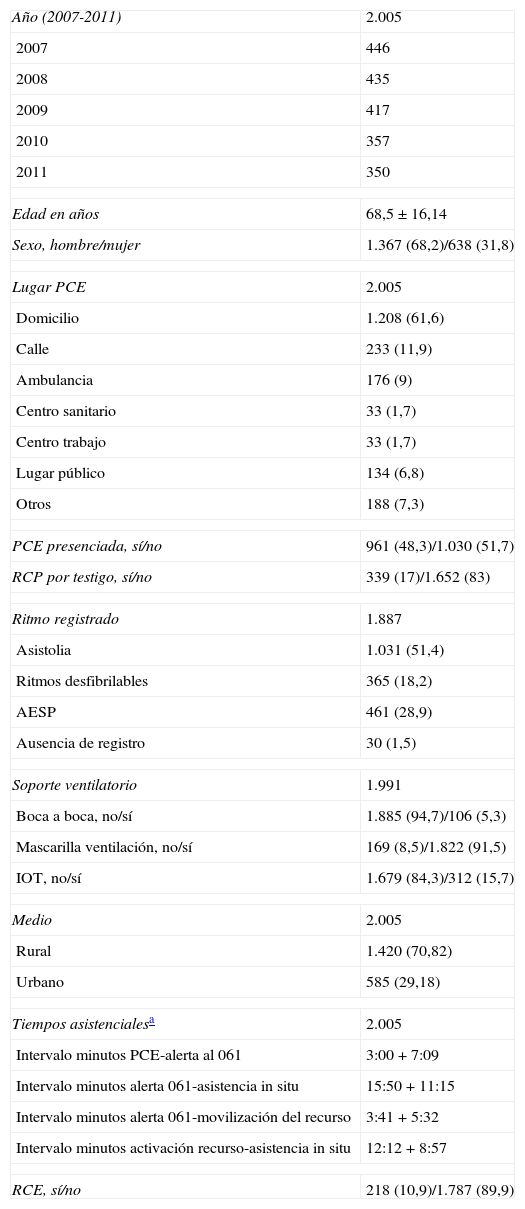
ResultadosSe incluyeron 2.005 casos, lo cual representa una incidencia de 0,14 pacientes/1.000 habitantes-año. En 449 casos se desconoce la hora de la PCE, por lo que se consideran sucesos perdidos. Dentro de los 1.556 restantes, el 68,2% (1.355 casos) eran varones, siendo la media de edad de 68,5+16,1 años. Las demás características generales de la PCE y su asistencia se presentan en la tabla 1.
Características generales de los pacientes que sufrieron una parada cardíaca extrahospitalaria en Galicia entre 2007 y 2011 y fueron tratados con un desfibrilador semiautomático
| Año (2007-2011) | 2.005 |
| 2007 | 446 |
| 2008 | 435 |
| 2009 | 417 |
| 2010 | 357 |
| 2011 | 350 |
| Edad en años | 68,5±16,14 |
| Sexo, hombre/mujer | 1.367 (68,2)/638 (31,8) |
| Lugar PCE | 2.005 |
| Domicilio | 1.208 (61,6) |
| Calle | 233 (11,9) |
| Ambulancia | 176 (9) |
| Centro sanitario | 33 (1,7) |
| Centro trabajo | 33 (1,7) |
| Lugar público | 134 (6,8) |
| Otros | 188 (7,3) |
| PCE presenciada, sí/no | 961 (48,3)/1.030 (51,7) |
| RCP por testigo, sí/no | 339 (17)/1.652 (83) |
| Ritmo registrado | 1.887 |
| Asistolia | 1.031 (51,4) |
| Ritmos desfibrilables | 365 (18,2) |
| AESP | 461 (28,9) |
| Ausencia de registro | 30 (1,5) |
| Soporte ventilatorio | 1.991 |
| Boca a boca, no/sí | 1.885 (94,7)/106 (5,3) |
| Mascarilla ventilación, no/sí | 169 (8,5)/1.822 (91,5) |
| IOT, no/sí | 1.679 (84,3)/312 (15,7) |
| Medio | 2.005 |
| Rural | 1.420 (70,82) |
| Urbano | 585 (29,18) |
| Tiempos asistencialesa | 2.005 |
| Intervalo minutos PCE-alerta al 061 | 3:00+7:09 |
| Intervalo minutos alerta 061-asistencia in situ | 15:50+11:15 |
| Intervalo minutos alerta 061-movilización del recurso | 3:41+5:32 |
| Intervalo minutos activación recurso-asistencia in situ | 12:12+8:57 |
| RCE, sí/no | 218 (10,9)/1.787 (89,9) |
AESP: actividad eléctrica sin pulso; IOT: intubación orotraqueal; PCE: parada cardíaca extrahospitalaria; RCE: recuperación de la circulación espontánea; RCP: reanimación cardiopulmonar.
Los datos se expresan como n±desviación estándar o n (%).
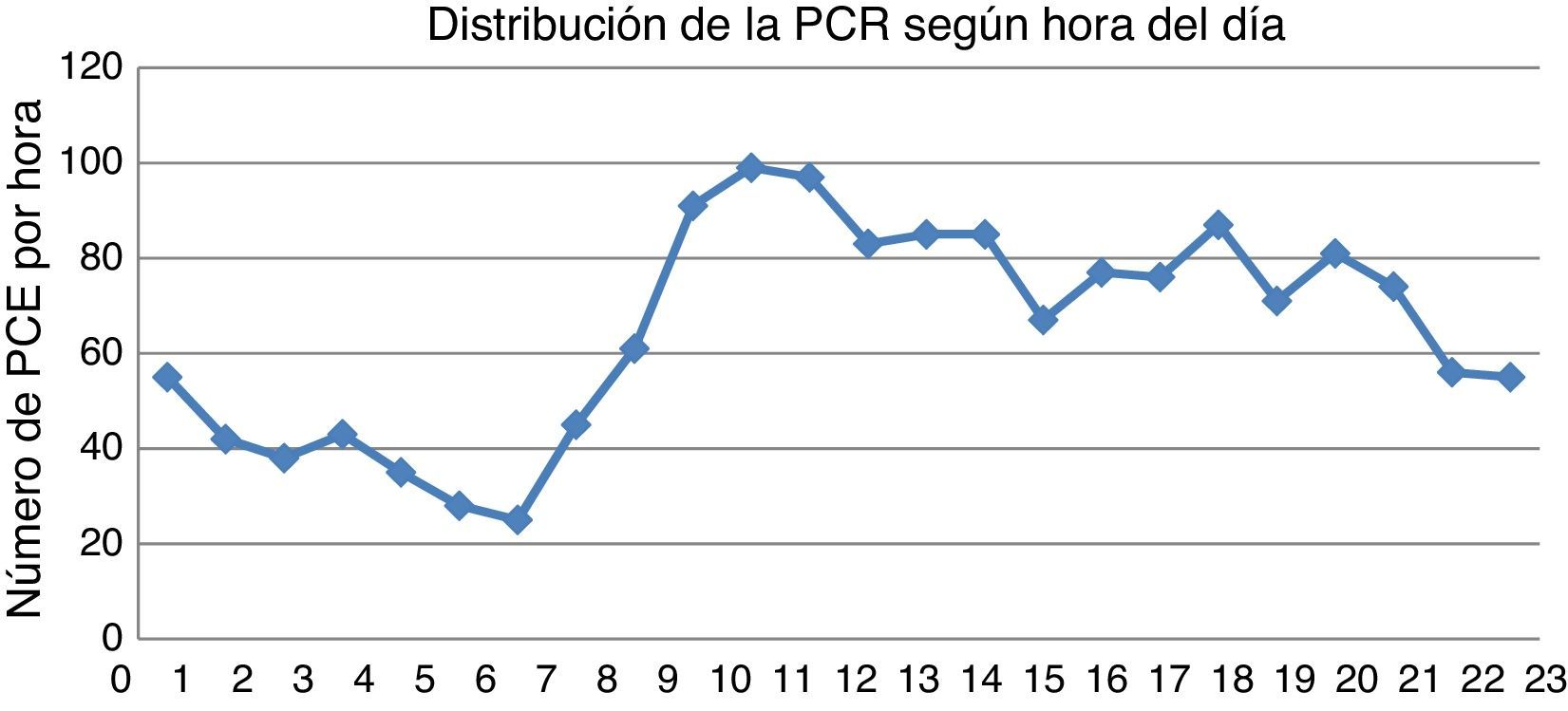
La distribución horaria de la PCE no fue homogénea (p<0,000), presentando una mayor incidencia en las franjas horarias diurnas, desde las 08h hasta las 16h (42,9%), y desde las 16h hasta las 00h (37,1%), con un pico significativo entre las 09-11h (18,4%) y una disminución en horario nocturno (00-08h), en el que se produjeron el 20% de los casos(fig. 1).
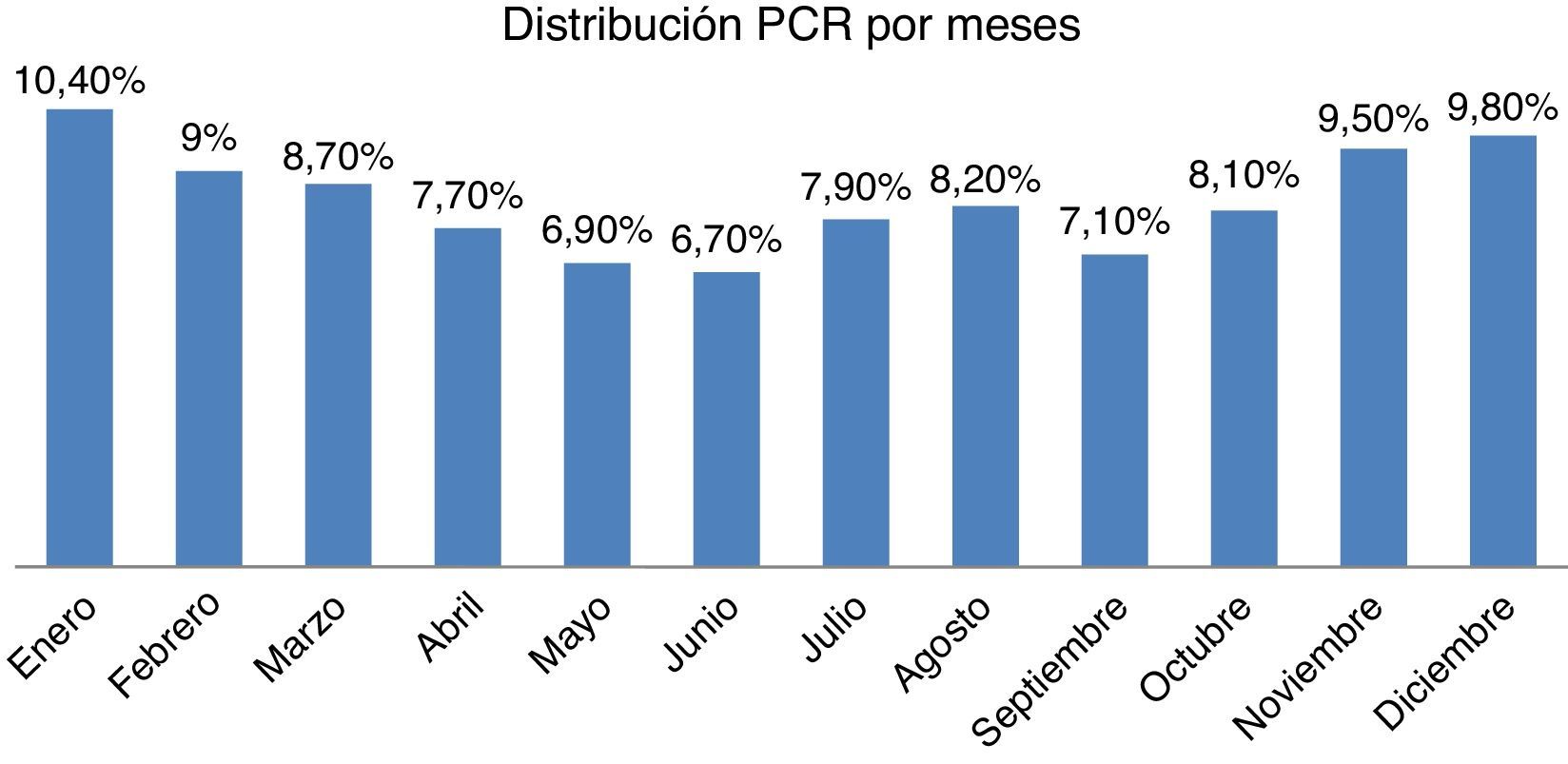
En cuanto a la distribución mensual, se observó una mayor incidencia en los meses de enero (10,4%) y diciembre (9,8%) (fig. 2). Los meses con menor incidencia fueron mayo (6,9%), junio (6,7%) y septiembre (7,1%).
En el análisis univariante no se encontraron diferencias estadísticamente significativas entre los 3 períodos horarios en cuanto a edad, sexo, año, PCE presenciada, inicio de maniobras de RCP por testigo, intervalo de tiempo que transcurre entre la PCR y la alerta al SEM e intervalo de tiempo entre la alerta al SEM y la activación del recurso.
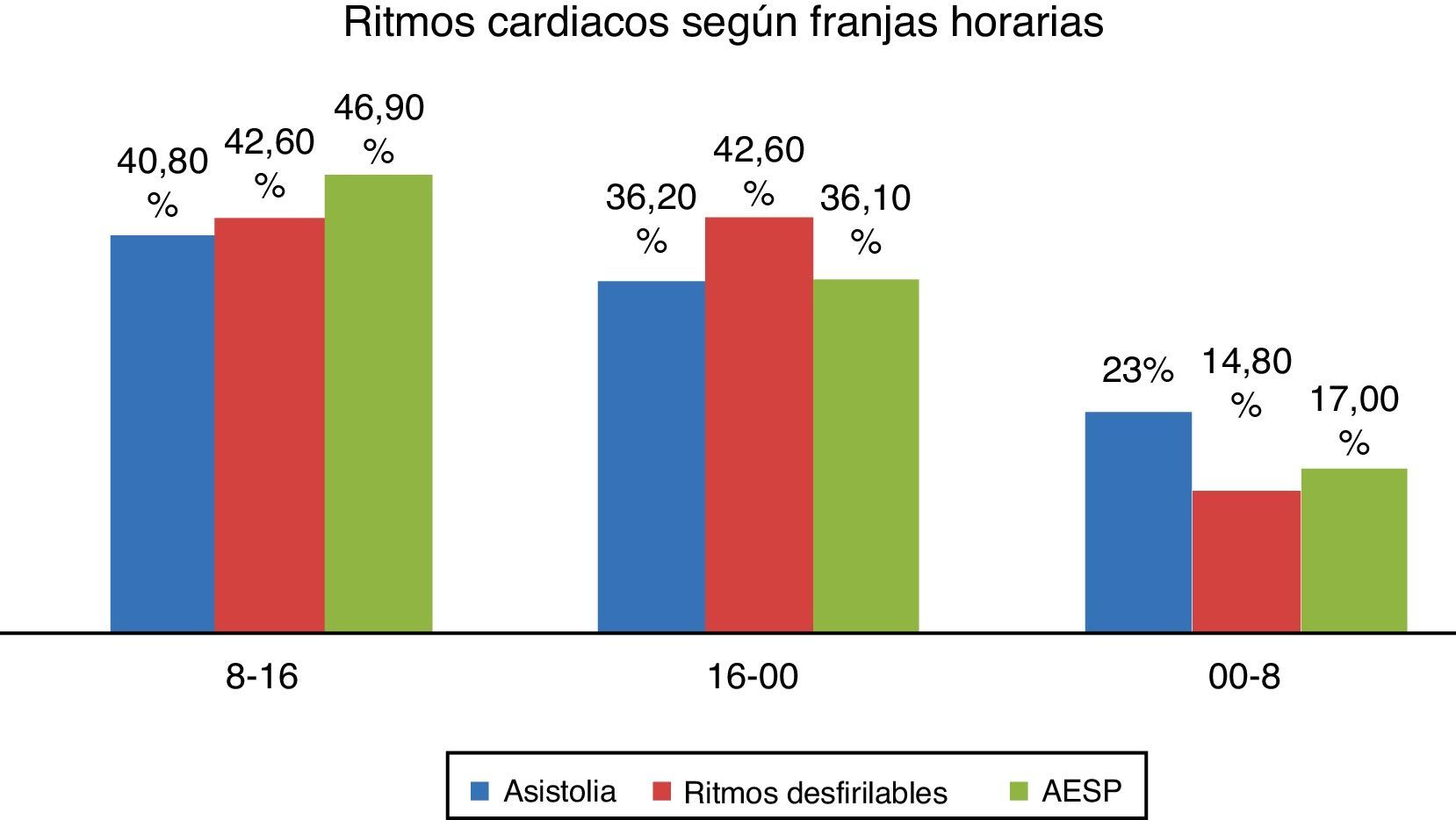
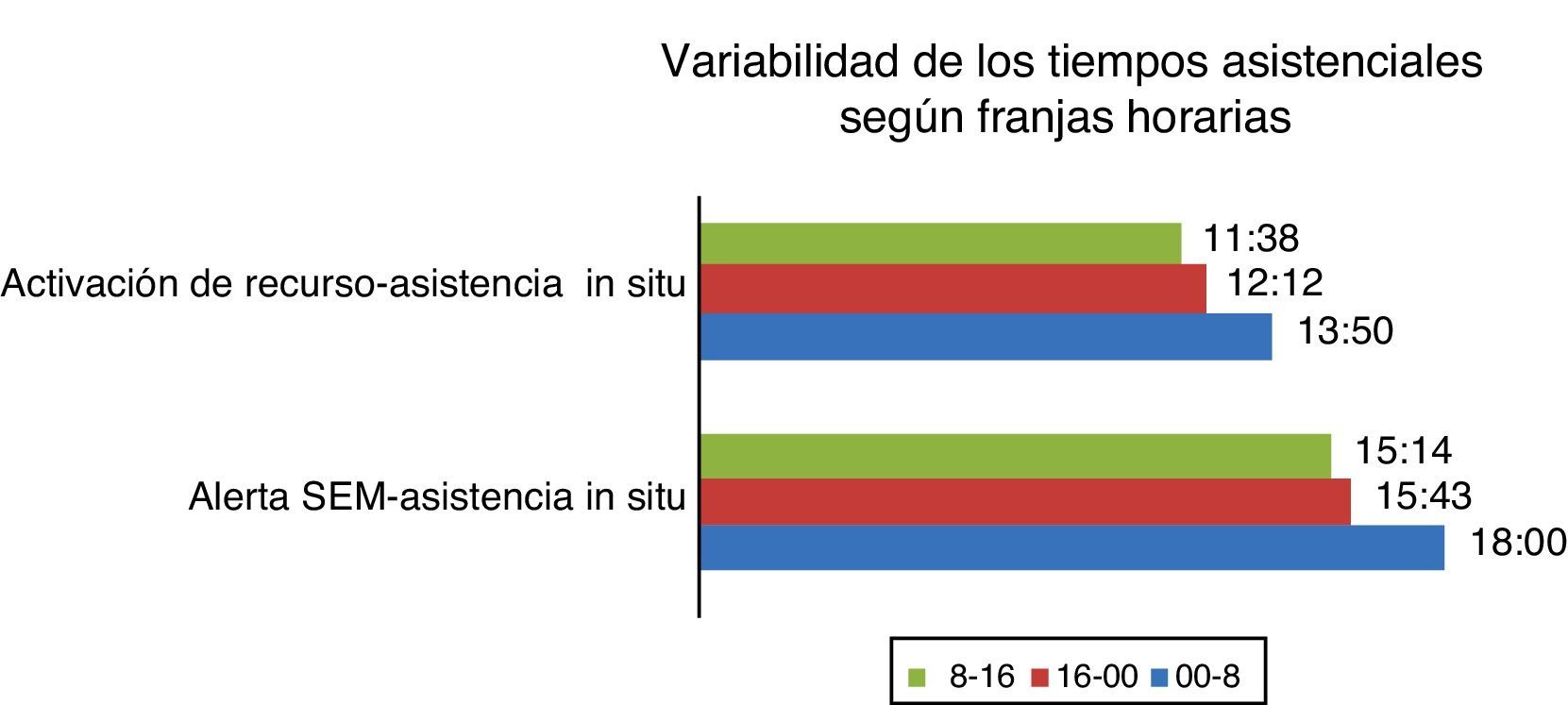
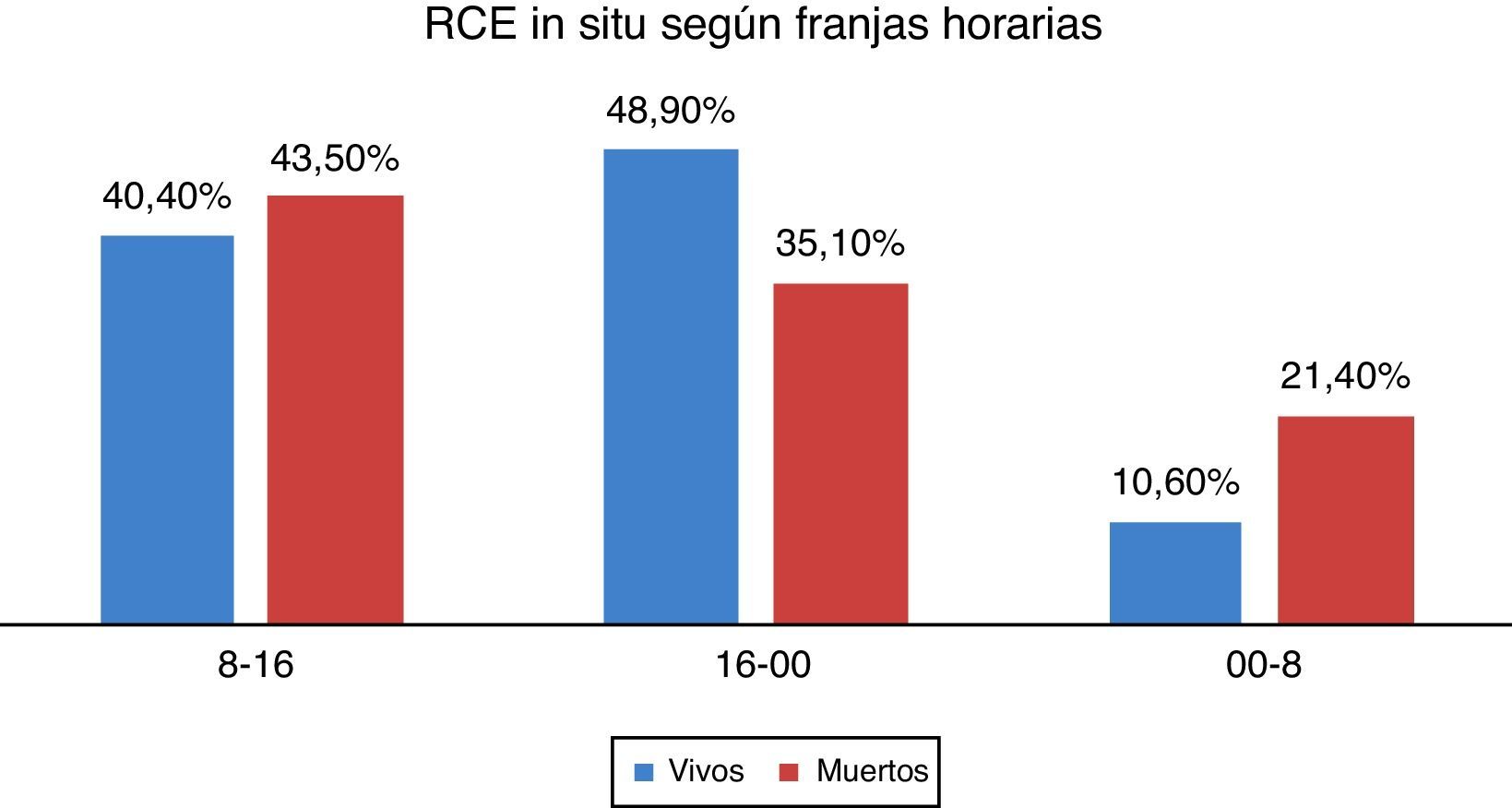
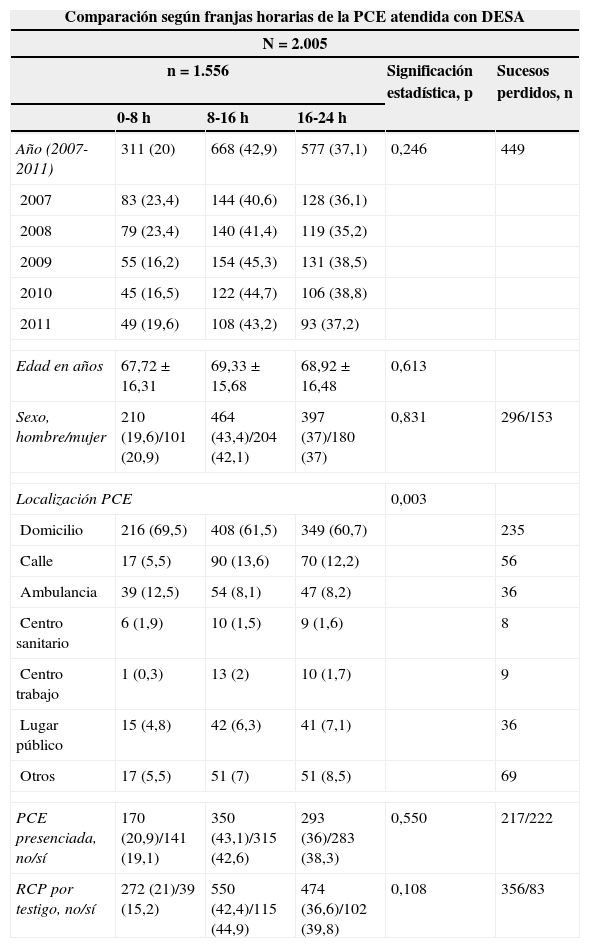
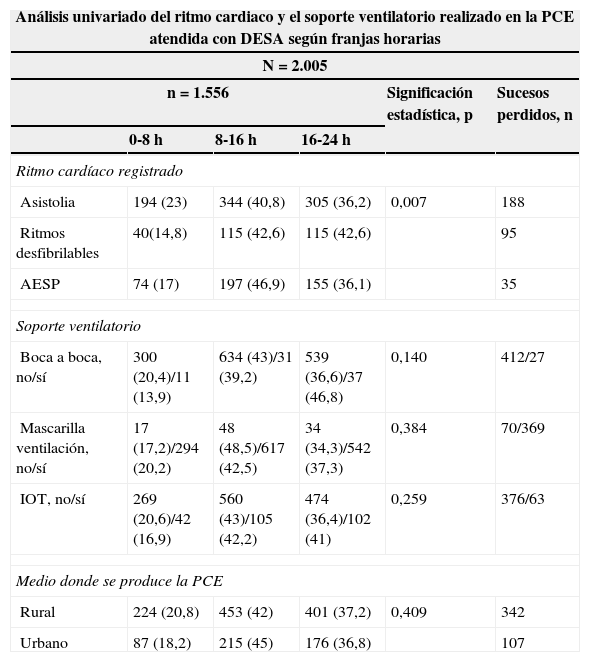
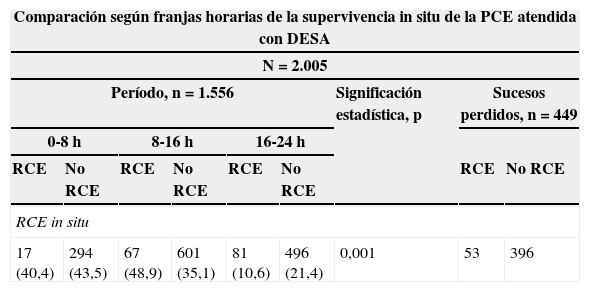
Sí se encontraron diferencias estadísticamente significativas en cuanto al lugar de la PCE, presentándose en la ambulancia con mayor frecuencia en horario nocturno (12,5 vs. 8,1 vs. 8,2%) (p=0,003), en domicilio también se produce con mayor frecuencia en horario noctuno (69,5 vs. 61,5 vs. 60,7%) (p=0,003), y en la calle en horario matinal (08-16h) (13,6 vs. 12,2 vs. 5,5%) (p=0,003). En horarios comprendidos entre las 16-00h encontramos una mayor incidencia de ritmos desfibrilables(42,6 vs. 36,2 vs. 36,1%) (p=0,007) y de RCE (48,9% vivos vs. 35,1% muertos) (p=0,001). En la franja horaria comprendida entre 00-08h se observó una mayor frecuencia de asistolia (23 vs. 14,8 vs. 17%) (p=0,007) y de muertes in situ (21,4 vs. 10,3%) (p=0,001), así como un aumento en los intervalos de tiempo entre la activación del recurso y la asistencia del paciente (13:50 vs. 12:12 vs. 11:38) (p=0,001) y entre la alerta al SEM y la asistencia in situ (18:00 vs. 15:14 vs. 15:43) (p=0,007) (tablas 2-4, figs. 3-5).
Análisis univariante de las paradas cardíacas extrahospitalarias en Galicia durante los años 2007 a 2011 según franjas horarias
| Comparación según franjas horarias de la PCE atendida con DESA | |||||
|---|---|---|---|---|---|
| N=2.005 | |||||
| n=1.556 | Significación estadística, p | Sucesos perdidos, n | |||
| 0-8h | 8-16h | 16-24h | |||
| Año (2007-2011) | 311 (20) | 668 (42,9) | 577 (37,1) | 0,246 | 449 |
| 2007 | 83 (23,4) | 144 (40,6) | 128 (36,1) | ||
| 2008 | 79 (23,4) | 140 (41,4) | 119 (35,2) | ||
| 2009 | 55 (16,2) | 154 (45,3) | 131 (38,5) | ||
| 2010 | 45 (16,5) | 122 (44,7) | 106 (38,8) | ||
| 2011 | 49 (19,6) | 108 (43,2) | 93 (37,2) | ||
| Edad en años | 67,72±16,31 | 69,33±15,68 | 68,92±16,48 | 0,613 | |
| Sexo, hombre/mujer | 210 (19,6)/101 (20,9) | 464 (43,4)/204 (42,1) | 397 (37)/180 (37) | 0,831 | 296/153 |
| Localización PCE | 0,003 | ||||
| Domicilio | 216 (69,5) | 408 (61,5) | 349 (60,7) | 235 | |
| Calle | 17 (5,5) | 90 (13,6) | 70 (12,2) | 56 | |
| Ambulancia | 39 (12,5) | 54 (8,1) | 47 (8,2) | 36 | |
| Centro sanitario | 6 (1,9) | 10 (1,5) | 9 (1,6) | 8 | |
| Centro trabajo | 1 (0,3) | 13 (2) | 10 (1,7) | 9 | |
| Lugar público | 15 (4,8) | 42 (6,3) | 41 (7,1) | 36 | |
| Otros | 17 (5,5) | 51 (7) | 51 (8,5) | 69 | |
| PCE presenciada, no/sí | 170 (20,9)/141 (19,1) | 350 (43,1)/315 (42,6) | 293 (36)/283 (38,3) | 0,550 | 217/222 |
| RCP por testigo, no/sí | 272 (21)/39 (15,2) | 550 (42,4)/115 (44,9) | 474 (36,6)/102 (39,8) | 0,108 | 356/83 |
DESA: desfibrilador externo semiautomático; PCE: parada cardíaca extrahospitalaria; RCP: reanimación cardiopulmonar.
Los datos se expresan como n±desviación estándar o n (%).
Análisis univariante según franjas horarias del ritmo cardíaco registrado y el soporte ventilatorio realizado en las paradas cardíacas extrahospitalarias atendidas con desfibrilador externo semiautomático en Galicia durante los años 2007 a 2011
| Análisis univariado del ritmo cardiaco y el soporte ventilatorio realizado en la PCE atendida con DESA según franjas horarias | |||||
|---|---|---|---|---|---|
| N=2.005 | |||||
| n=1.556 | Significación estadística, p | Sucesos perdidos, n | |||
| 0-8h | 8-16h | 16-24h | |||
| Ritmo cardíaco registrado | |||||
| Asistolia | 194 (23) | 344 (40,8) | 305 (36,2) | 0,007 | 188 |
| Ritmos desfibrilables | 40(14,8) | 115 (42,6) | 115 (42,6) | 95 | |
| AESP | 74 (17) | 197 (46,9) | 155 (36,1) | 35 | |
| Soporte ventilatorio | |||||
| Boca a boca, no/sí | 300 (20,4)/11 (13,9) | 634 (43)/31 (39,2) | 539 (36,6)/37 (46,8) | 0,140 | 412/27 |
| Mascarilla ventilación, no/sí | 17 (17,2)/294 (20,2) | 48 (48,5)/617 (42,5) | 34 (34,3)/542 (37,3) | 0,384 | 70/369 |
| IOT, no/sí | 269 (20,6)/42 (16,9) | 560 (43)/105 (42,2) | 474 (36,4)/102 (41) | 0,259 | 376/63 |
| Medio donde se produce la PCE | |||||
| Rural | 224 (20,8) | 453 (42) | 401 (37,2) | 0,409 | 342 |
| Urbano | 87 (18,2) | 215 (45) | 176 (36,8) | 107 | |
AESP: actividad eléctrica sin pulso; DESA: desfibrilador externo semiautomático; IOT: intubación orotraqueal; PCE: parada cardíaca extrahospitalaria.
Los datos se expresan como n (%).
Análisis univariante según franjas horarias de la recuperación de la circulación espontánea en las paradas cardíacas extrahospitalarias atendidas con desfibrilador externo semiautomático en Galicia durante los años 2007 a 2011
| Comparación según franjas horarias de la supervivencia in situ de la PCE atendida con DESA | ||||||||
|---|---|---|---|---|---|---|---|---|
| N=2.005 | ||||||||
| Período, n=1.556 | Significación estadística, p | Sucesos perdidos, n=449 | ||||||
| 0-8h | 8-16h | 16-24h | ||||||
| RCE | No RCE | RCE | No RCE | RCE | No RCE | RCE | No RCE | |
| RCE in situ | ||||||||
| 17 (40,4) | 294 (43,5) | 67 (48,9) | 601 (35,1) | 81 (10,6) | 496 (21,4) | 0,001 | 53 | 396 |
DESA: desfibrilador externo semiautomático; PCE: parada cardíaca extrahospitalaria; RCE: recuperación de la circulación espontánea.
Los datos se expresan como n (%).
Variabilidad de los tiempos asistenciales en las paradas cardíacas extrahospitalarias en Galicia entre 2007 y 2011 en las que se utilizó un desfibrilador externo semiautomático, según franjas horarias.
SEM: Servicio de Emergencias Médico.
Activación de recurso: hora y minutos en los que el recurso (ambulancia asistencial de soporte vital avanzado) se pone en marcha hacia el lugar donde se produce la parada cardíaca extrahospitalaria.
Asistencia in situ: hora y minutos en los que el recurso llega al lugar donde se ha producido la parada cardíaca extrahospitalaria.
Alerta SEM: hora en la que se recibe la llamada del alertante en la Central de Coordinación Urgencias Sanitarias de Galicia.
La variación circadiana de las PCE es un fenómeno poco estudiado9, pero que debería ser conocido y considerado por parte de los SEM. Nuestro estudio aporta datos de interés al respecto, tanto para la Comunidad Autónoma de Galicia como para otras áreas de nuestro entorno.
En Galicia se ha evidenciado una mayor incidencia de PCE en la que se utilizó un DESA en horario diurno, de forma concordante a lo señalado en otros estudios sobre los ritmos circadianos de la parada cardíaca9,15. Dichas variaciones horarias se han atribuido a las alteraciones cardiovasculares y los cambios fisiopatológicos relacionados con los ritmos circadianos16. Así, se conoce que en las primeras horas de la mañana existe un aumento de la agregación plaquetaria7, de la tensión arterial5, de la frecuencia cardíaca6, de la secreción de catecolaminas17, del tono simpático18 y de los valores plasmáticos de cortisol19, lo cual podría, aisladamente o en conjunto, aumentar la incidencia del IAM20,21.
También hemos encontrado variaciones temporales en la distribución anual de la parada cardíaca, con picos de incidencia en los meses invernales y descenso en primavera y verano. Estos picos podrían tener una explicación en la coincidencia temporal con las reagudizaciones de enfermedades crónicas y con el aumento estacional del IAM, que tiene mayor incidencia en los meses con temperaturas frías22–24. Si tenemos en cuenta que en los meses de verano se produce un aumento de la población, el descenso en dichos meses en relación con el invierno sería todavía mayor.
En cuanto a la aparición de ritmos cardíacos también observamos una clara relación con los ritmos biológicos. Se detectaron el mismo número de ritmos desfibrilables en horarios de mañana y tarde, pero las diferencias con el resto de ritmos cardíacos registrados es significativamente superior en los horarios de tarde. En horarios nocturnos la asistolia predominó frente al resto de ritmos cardíacos registrados. Si bien estos resultados podrían relacionarse con los tiempos de atención (más prolongados durante la noche, 13:50 vs. 11:38 vs. 12:12min en el intervalo entre la activación y la asistencia, y 18:00 vs. 15:14 vs. 15:43min entre la alerta al SEM y la asistencia), no se puede descartar que sean consecuencia de alteraciones fisiopatológicas circadianas. Si bien existen múltiples referencias sobre la relación entre los ritmos circadianos y el aumento del IAM8,15, no conocemos estudios que hayan analizado de forma concreta los ritmos detectados al atender una PCE en relación con los ritmos circadianos.
Los resultados registrados sobre tiempos asistenciales más prolongados durante el horario nocturno podrían ser explicados por la propia localización de la PCE, que durante esta franja horaria es más frecuente en el domicilio y, por tanto, presenta de forma general un acceso más dificultoso por parte del SEM que la calle o lugares públicos.
La RCE en las PCE depende de múltiples factores24,25, por lo que es difícil conocer la influencia del horario o la estación sobre dicho resultado. A diferencia de otros estudios recientes9,26, hemos observado una mayor RCE en horario de tarde, coincidiendo con la mayor frecuencia de ritmos desfibrilables, que son un factor de supervivencia sobradamente demostrado en la PCE27,28. Por otra parte, la supervivencia fue menor en horarios nocturnos (un 1,1 vs. 4,3% en horario matinal y 5,2% en horario de tarde), donde fue más frecuente la asistolia y donde los tiempos asistenciales estuvieron ligeramente aumentados. Como se ha demostrado en numerosos estudios28,29, los tiempos asistenciales largos son una de las causas de disminución de la RCE, y por cada minuto que se demora la desfibrilación esta disminuye un 10%30, así como la probabilidad de encontrar ritmos desfibrilables. Por tanto, una disminución de los tiempos asistenciales en horario nocturno que iguale los tiempos alcanzados durante el día podría llegar a aumentar la RCE en un 20-30% dentro de esta franja horaria.
No hemos observado relación entre la distribución temporal y la presencia de un testigo en la PCE, así como tampoco en la realización de maniobras de RCP por primeros intervinientes. Asimismo, los tiempos de activación de la FPUSG-061 no mostraron diferencias significativas, en contra de lo que sucede con los tiempos asistenciales, que se vieron incrementados en unos 3min en horario nocturno.
Nuestros datos evidencian que los ritmos biológicos están relacionados con la incidencia de la PCE, los ritmos iniciales y la RCE. Esta relación debe ser tenida en cuenta, tanto para la prevención de los eventos a través de cronoterapia como para la organización de la actividad asistencial por parte de los SEM. En este sentido, la FPUSG-061 está iniciando medidas como el acercamiento de las bases de ambulancias asistenciales de soporte vital avanzado a los puntos de atención continuada para, de esta forma, disminuir los tiempos asistenciales en los casos en los que se moviliza personal sanitario de Atención Primaria.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.