Estudiar en condiciones de práctica clínica real el daño renal, la prevalencia y grado de control de los factores de riesgo cardiovascular en pacientes con síndrome metabólico atendidos en atención primaria.
Material y métodoEstudio observacional realizado a pacientes con síndrome metabólico (criterios ATP III). Realizado en centros de atención primaria de la Región de Murcia y Asturias. Se incluyó a 485 pacientes. Los datos recogidos fueron edad, sexo, índice de masa corporal (IMC), presión arterial, presión de pulso, glucosa, hemoglobina glucosilada, perfil lipídico, factores de riesgo cardiovascular, tratamiento, componentes de síndrome metabólico y datos de afectación renal.
ResultadosDe los 458 pacientes, el filtrado glomerular es < 90ml/min en 375 (77,5%). La microalbuminuria ha sido positiva en 94 pacientes (22%). Las cifras medias de presión arterial fueron 143,6±16,0mm de Hg para la sistólica y 82,8±10,2mm de Hg para la diastólica. El LDL colesterol (LDLc) medio fue de 129,88±36,77mg/dl y la hemoglobina glucosilada, de 6,47±1,45g/dl. El fármaco más utilizado para el control de la diabetes fue la metformina en el 33,6% de los diabéticos. Respecto a la hipertensión arterial (HTA) los fármacos más utilizados fueron los bloqueantes del sistema renina angiotensina en el 41,1% de los hipertensos y para el control lipídico fueron las estatinas en el 63,1% de los dislipidémicos.
ConclusionesSe detecta afectación renal en un alto porcentaje de los pacientes. Es necesario lograr un alto grado de control de los factores de riesgo cardiovascular en estos pacientes.
To study, under routine clinical practice conditions, renal damage, prevalence and control of cardiovascular risk factors in patients with metabolic syndrome treated in Primary Care centres in Spain.
Material and methodsAn observational study in patients with metabolic syndrome (ATP III criteria) was conducted in Primary Care Centres in Murcia and Asturias. A total of 485 patients were included. The data collected were: age, sex, body mass index, blood pressure, pulse pressure, glucose, glycosylated haemoglobin, lipid profile, cardiovascular risk factors, treatment, components of metabolic syndrome and data on renal involvement.
ResultsOf the 485 patients, 375 (77.5%) had a glomerular filtration rate of < 90ml/min. Microalbuminuria was positive in 94 patients (22%). The means of blood pressure were 143.6±16.0 mmHg for systolic, and 82.8±10.2 mmHg for diastolic. The mean LDL cholesterol was 129.88±36.97mg/dL and for glycosylated haemoglobin it was 6.47±1.45g/dL. The drug most used for the control of the diabetes was metformin in 33.6% of the diabetics. With respect to hypertension the drugs more used were the renin-angiotensin system blockers in 41.1% of the hypertensive patients. Statins were used for lipid control in 63.1% of the patients.
ConclusionsRenal damage was detected in a high percentage of the patients. An increased level of control of cardiovascular risk factors is required in these patients.
El síndrome metabólico, entidad que comprende una serie de alteraciones fisiológicas, antropométricas y bioquímicas, ha generado mucho interés en los últimos años por ser un factor de riesgo para desarrollar diabetes mellitus (DM), enfermedad cardiovascular; enfermedad cardiaca (infarto de miocardio e insuficiencia cardiaca), enfermedad cerebrovascular y renal, tal y como queda reflejado en los trabajos de Ritz1-2 donde se hace referencia a la asociación entre resistencia a la insulina, sensibilidad a la sal e incremento en la reabsorción tubular de sodio. La resistencia a la acción periférica de la insulina se puede considerar el nexo patogénico común y desempeña un papel central en el desarrollo, la progresión y la inestabilización de la placa de ateroma por diferentes vías patogénicas. Así, en un mismo individuo suelen coexistir las alteraciones del metabolismo glucémico con factores de riesgo clásicos (hipertensión arterial [HTA], dislipidemia, obesidad-sobrepeso) y marcadores de riesgo vascular (inflamación, alteración en la fibrinólisis), lo que ocasiona un incremento del riesgo de sufrir un evento cardiovascular3,4. Este conjunto de alteraciones es lo que se denomina síndrome metabólico y su relación con el riesgo cardiovascular es lo que determina su importancia5.
Dicha importancia radica en su alta prevalencia actual y en el previsible aumento de esta en un futuro próximo, por el desarrollo de DM tipo 2 y obesidad en la población occidental derivados de los estilos de vida no cardiosaludables y porque multiplicarán por cuatro la mortalidad cardiovascular de los que la presentan y por nueve la incidencia de diabetes6,7.
La prevalencia del síndrome metabólico varía según factores como género y edad, y oscila entre el 15 y el 40%1,6. Existen varios criterios para el diagnóstico de síndrome metabólico. El más conocido es del Third Report of the Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III [ATP III])8, donde se deben cumplir 3 o más de los siguientes criterios: perímetro abdominal elevado (> 102cm en hombres y>88cm en mujeres), triglicéridos>150mg/dl, HDL colesterol (HDLc) bajo (hombres < 40mg/dl y mujeres HDLc < 50mg/dl), presión arterial>130/85mm de Hg, glucemia>110mg/dl incluyendo diabetes mellitus. Se consideran otros factores como inflamación, hiperuricemia, tabaco, sedentarismo, edad, síndrome de ovario poliquístico y microalbuminuria.
Los criterios emitidos del panel ATP III definen un tipo de paciente con riesgo cardiovascular (RCV) alto y son los que se siguen mayoritariamente, aunque no existe uniformidad en este aspecto. Dada la evidente asociación del síndrome metabólico con la enfermedad cardiovascular debe prevenirse favoreciendo la implantación de hábitos saludables desde la infancia, valorando la importancia de seguir una alimentación sana y de practicar ejercicio regularmente8-11.
Respecto a la situación del síndrome metabólico en España cabe destacar que la prevalencia en la población de 40 a 70 años puede aproximarse al 20%, tal y como obtienen Calbo et al12 en un estudio realizado en la provincia de Albacete siguiendo los criterios ATP III. En el estudio CLYDIA13 realizado a pacientes con enfermedad cardiovascular establecida se obtiene una prevalencia del 37%, siendo del 51,5% en mujeres.
En atención primaria, estos pacientes deben encontrar una adecuada respuesta a su situación para evitar que empeore su pronóstico cardiovascular. Se ha considerado interesante plantear un estudio que analice las características de los pacientes con síndrome metabólico atendidos por su médico de atención primaria.
De lo anteriormente expuesto surge la hipótesis de nuestro trabajo, que es: los pacientes con síndrome metabólico atendidos en atención primaria en España presentan un importante deterioro de su función renal y un escaso control de sus factores de riesgo cardiovascular.
Por tanto, el objetivo de este estudio es: estudiar en condiciones de práctica clínica real el daño renal, la prevalencia y grado de control de los factores de riesgo cardiovascular en pacientes con síndrome metabólico atendidos en atención primaria en España.
Material y métodoSe trata de un estudio observacional prospectivo realizado a pacientes con síndrome metabólico. La población diana del estudio fueron pacientes con síndrome metabólico seguidos por médicos de atención primaria de la Región de Murcia y del Principado de Asturias. El estudio fue realizado en el cuarto trimestre de 2007.
Se realizó una estimación del tamaño de la muestra resultando una «n» mínima de 400 pacientes con una precisión estimada del 95% (α: 0,05). Fueron incluidos 485 pacientes (270 varones y 215 mujeres) mayores de 18 años, diagnosticados de síndrome metabólico según los criterios de la ATP III8 y con algún registro en su historia clínica durante el último año. Fueron elegidos los primeros candidatos que acudieron bien a consulta a demanda o programada y que reunían los criterios de inclusión a partir de la fecha de inicio de la labor de campo.
A todos los pacientes, tras explicarles los fines del estudio, se les requirió consentimiento informado por escrito antes de participar. El protocolo del estudio fue previamente aprobado por el Comité de Ética del Hospital Virgen de la Arrixaca de Murcia, asegurándose en todo momento el anonimato y la confidencialidad de los participantes del estudio.
Los datos recogidos fueron edad, sexo, índice de masa corporal (IMC), presión arterial, presión de pulso, glucosa, hemoglobina glucosilada, perfil lipídico, factores de riesgo cardiovascular, tratamiento antihipertensivo, antidiabético e hipolipidemiante, componentes de síndrome metabólico (perímetro abdominal, triglicéridos, HDLc, presión arterial y glucemia) y datos de afectación renal (creatinina, medición de la excreción urinaria de albúmina según ESC-ESH, estadios Kdoqui de insuficiencia renal y filtrado glomerular). Cuando algún dato analítico no constaba en la historia clínica se solicitaba una nueva analítica para incluirlo.
El análisis estadístico fue realizado mediante el programa estadístico SPSS versión 13.0, realizándose un análisis descriptivo de los datos (frecuencias, medias y porcentajes).
ResultadosFue preciso contactar con 548 pacientes, de los cuales 63 (11,5%) rehusaron participar en el estudio. El motivo de rehusar en 44 pacientes fue por afirmar que no disponían de tiempo para colaborar y en los 19 restantes simplemente porque no deseaban participar.
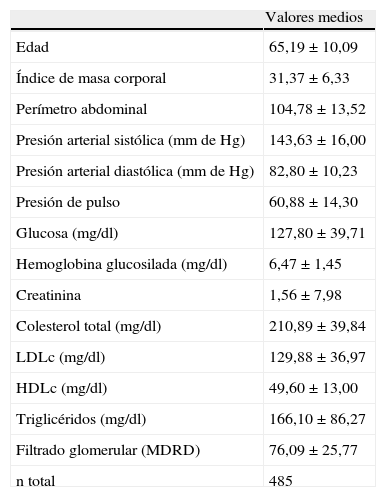
Características y grado de control de los pacientes con síndrome metabólicoDe la muestra seleccionada, 270 individuos eran varones y 215 mujeres. Los resultados se expresan como media (desviación estándar). La edad media fue de 65,19 (10,09) años y el IMC medio de 31,37 (6,33) kg/m2. El porcentaje de fumadores fue del 11% (53). Las presión arterial media fue de 143,63 (16,00) mm de Hg para la sistólica y de 82,80 (10,23) mm de Hg para la diastólica. El perfil lipídico mostró un LDLc de 129,88 (36,97) mg/dl. La hemoglobina glucosilada media fue de 6,47 (1,45) g/dl. El filtrado glomerular (MDRD) medio fue de 76,09±25,77ml/min. La tabla 1 muestra los valores globales de la muestra analizada.
Valores medios que caracterizan a nuestros pacientes con síndrome metabólico
| Valores medios | |
| Edad | 65,19±10,09 |
| Índice de masa corporal | 31,37±6,33 |
| Perímetro abdominal | 104,78±13,52 |
| Presión arterial sistólica (mm de Hg) | 143,63±16,00 |
| Presión arterial diastólica (mm de Hg) | 82,80±10,23 |
| Presión de pulso | 60,88±14,30 |
| Glucosa (mg/dl) | 127,80±39,71 |
| Hemoglobina glucosilada (mg/dl) | 6,47±1,45 |
| Creatinina | 1,56±7,98 |
| Colesterol total (mg/dl) | 210,89±39,84 |
| LDLc (mg/dl) | 129,88±36,97 |
| HDLc (mg/dl) | 49,60±13,00 |
| Triglicéridos (mg/dl) | 166,10±86,27 |
| Filtrado glomerular (MDRD) | 76,09±25,77 |
| n total | 485 |
Media (desviación estándar).
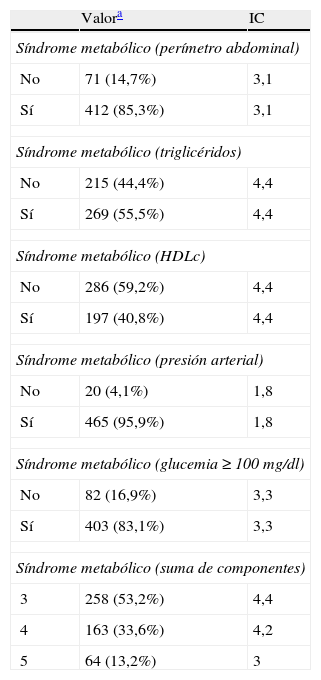
El componente del síndrome metabólico más frecuente en los pacientes analizados es el referido a la presión arterial elevada, presente en el 95,9% (465) de ellos. El menos presente ha sido el componente del HDLc con el 40,8% (197) del global de la muestra. Respecto al número de componentes presentes, cumplían los 5 criterios propuestos el 13,2% (64) de la muestra, 4 criterios el 33,6% (163) y 3 el 53,2% (258) de los pacientes. En la tabla 2 aparecen expresados estos resultados con su intervalo de confianza.
Distribución de los pacientes según los componentes del síndrome metabólico
| Valora | IC | |
| Síndrome metabólico (perímetro abdominal) | ||
| No | 71 (14,7%) | 3,1 |
| Sí | 412 (85,3%) | 3,1 |
| Síndrome metabólico (triglicéridos) | ||
| No | 215 (44,4%) | 4,4 |
| Sí | 269 (55,5%) | 4,4 |
| Síndrome metabólico (HDLc) | ||
| No | 286 (59,2%) | 4,4 |
| Sí | 197 (40,8%) | 4,4 |
| Síndrome metabólico (presión arterial) | ||
| No | 20 (4,1%) | 1,8 |
| Sí | 465 (95,9%) | 1,8 |
| Síndrome metabólico (glucemia≥100 mg/dl) | ||
| No | 82 (16,9%) | 3,3 |
| Sí | 403 (83,1%) | 3,3 |
| Síndrome metabólico (suma de componentes) | ||
| 3 | 258 (53,2%) | 4,4 |
| 4 | 163 (33,6%) | 4,2 |
| 5 | 64 (13,2%) | 3 |
IC: intervalo de confianza.
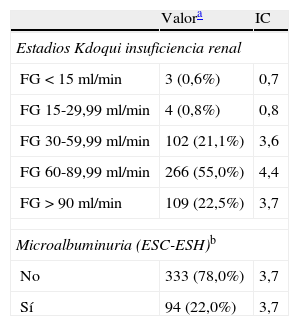
La distribución de los pacientes según el estadio de Kdoqui muestra que el 50,5% de los pacientes (266) tienen un filtrado glomerular entre 60 y 89,9ml/min. Es mayor o igual a 90ml/min en el 22,5% (109). Es inferior a 60ml/min en el 22,5% (109). La microalbuminuria ha sido positiva (hombre>21mg/l, mujer>30mg/l) en el 22% (94) de los individuos analizados. En la tabla 3 aparecen expresados estos resultados con su intervalo de confianza.
Distribución de los pacientes según su función renal
| Valora | IC | |
| Estadios Kdoqui insuficiencia renal | ||
| FG<15 ml/min | 3 (0,6%) | 0,7 |
| FG 15-29,99 ml/min | 4 (0,8%) | 0,8 |
| FG 30-59,99 ml/min | 102 (21,1%) | 3,6 |
| FG 60-89,99 ml/min | 266 (55,0%) | 4,4 |
| FG>90 ml/min | 109 (22,5%) | 3,7 |
| Microalbuminuria (ESC-ESH)b | ||
| No | 333 (78,0%) | 3,7 |
| Sí | 94 (22,0%) | 3,7 |
an (porcentaje).
bMicroalbuminuria según ESC-ESH: hombre>21mg/l, mujer>30mg/l).
IC: intervalo de confianza.
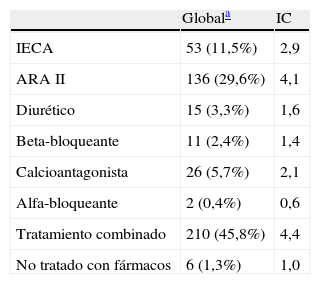
Del total de pacientes en que constaba el registro del tratamiento antihipertensivo estaban en tratamiento en monoterapia con ARA II el 29,6% (136), seguidos de los IECA con el 11,5% (53). Los calcioantagonistas se utilizaban en el 5,7% (26), los diuréticos en el 3,3% (15), los beta-bloqueantes en el 2,4% (11) y los alfa-bloqueantes en el 0,4% (2). En tratamiento combinado con más de un fármaco estaban el 45,8% (210) de los pacientes y sin tratamiento farmacológico el 1,3% (6). En la tabla 4 aparecen expresados estos resultados con su intervalo de confianza.
Análisis descriptivo del tratamiento antihipertensivo
| Globala | IC | |
| IECA | 53 (11,5%) | 2,9 |
| ARA II | 136 (29,6%) | 4,1 |
| Diurético | 15 (3,3%) | 1,6 |
| Beta-bloqueante | 11 (2,4%) | 1,4 |
| Calcioantagonista | 26 (5,7%) | 2,1 |
| Alfa-bloqueante | 2 (0,4%) | 0,6 |
| Tratamiento combinado | 210 (45,8%) | 4,4 |
| No tratado con fármacos | 6 (1,3%) | 1,0 |
IC: intervalo de confianza.
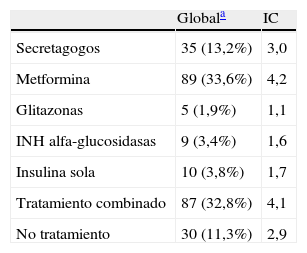
De los fármacos hipoglucemiantes empleados en estos pacientes el más prescrito era la metformina con el 33,6% (89), seguida de los secretagogos con el 13,2% (35). La insulina se utilizaba en el 3,8% (10), los inhibidores de las alfa-glucosidasas en el 3,4% (9) y las glitazonas en el 1,9% (5). En tratamiento combinado con más de un fármaco estaban el 32,8% (87) de los pacientes y sin tratamiento farmacológico el 11,3% (30). En la tabla 5 aparecen expresados estos resultados con su intervalo de confianza.
Análisis descriptivo del tratamiento antidiabético
| Globala | IC | |
| Secretagogos | 35 (13,2%) | 3,0 |
| Metformina | 89 (33,6%) | 4,2 |
| Glitazonas | 5 (1,9%) | 1,1 |
| INH alfa-glucosidasas | 9 (3,4%) | 1,6 |
| Insulina sola | 10 (3,8%) | 1,7 |
| Tratamiento combinado | 87 (32,8%) | 4,1 |
| No tratamiento | 30 (11,3%) | 2,9 |
IC: intervalo de confianza.
Referido al tratamiento hipolipidemiante, los fármacos más prescritos eran las estatinas con el 73,1% (228), seguidas de los fibratos con el 7,4% (23). En tratamiento combinado con más de un fármaco estaban el 4,2% (13) de los pacientes y sin tratamiento farmacológico el 15,4% (48). En la tabla 6 aparecen expresados estos resultados con su intervalo de confianza.
Análisis descriptivo del tratamiento hipolipidemiante
| Globala | IC | |
| Estatinas | 228 (73,1%) | 4,0 |
| Fibratos | 23 (7,4%) | 2,3 |
| Tratamiento combinado | 13 (4,2%) | 1,8 |
| No tratamiento | 48 (15,4%) | 3,2 |
IC: intervalo de confianza.
La importancia clínica del síndrome metabólico se relaciona con su potencial impacto en la morbimortalidad cardiovascular de pacientes con y sin diabetes. En el estudio observacional de cohortes de Lakka et al14, con exclusión de pacientes diabéticos, la presencia de síndrome metabólico triplicó el riesgo de mortalidad cardiovascular. Del mismo modo, la asociación de IMC elevado, hipertrigliceridemia, descenso de HDLc e hiperinsulinemia predijo la mortalidad cardiovascular en pacientes con DM tipo 2 en el estudio de Lehto et al15. No es sorprendente la predicción del riesgo vascular por la presencia de síndrome metabólico, ya que todos sus componentes por separado se han asociado a morbimortalidad cardiovascular en numerosos estudios y han sido objeto de atención por parte de las sociedades científicas16,17. A pesar de ello, hay que tener en cuenta que el cálculo del riesgo cardiovascular mediante la ecuación de Framingham tiene una capacidad predictiva mayor que el propio síndrome metabólico.
En este trabajo queda reflejado el perfil de nuestros pacientes con síndrome metabólico controlados por su médico de atención primaria. También comprobamos que son pacientes con numerosos factores de riesgo añadidos lo que conlleva un alto riesgo cardiovascular.
El 95,9% de los pacientes con síndrome metabólico presentan presión arterial elevada (componente más frecuente), por lo que para controlar a estos pacientes, en ocasiones, modestos descensos de peso (4-8kg de peso) pueden mejorar tanto la HTA, como el control glucémico y la dislipidemia. Estos objetivos se consiguen con medidas higiénico-dietéticas como la prescripción de una dieta moderadamente hipocalórica, modificación del comportamiento alimentario habitual y práctica de una actividad física adecuada (ejercicio aeróbico moderado 3-4 veces por semana)18. En diabéticos tipo 2 la excesiva grasa abdominal se ha asociado a pobre control metabólico, dislipidemia y complicaciones cardiovasculares19. El porcentaje de fumadores en nuestro trabajo es del 11,0%, lo que puede considerarse bajo, tal vez por ser pacientes ya en tratamiento médico y a los que se les ha aplicado el consejo antitabaco reiteradamente.
Llama la atención el alto porcentaje de pacientes con síndrome metabólico que presentan una función renal deteriorada. De hecho, el 77,5% de ellos presentan un filtrado glomerular inferior a 90ml/min y la microalbuminuria está presente en un 22,0% de ellos. Esto nos lleva a afirmar que los pacientes con síndrome metabólico no son sólo pacientes con riesgo cardiovascular alto, sino que su probabilidad de tener daño renal establecido es alta, debido a la potenciación de los factores de riesgo cardiovascular que presentan20-22. También hay que tener en cuenta la edad de los pacientes analizados, que es de 65,2 años de media (presenta una distribución normal), lo que ya de por sí tiende a deteriorar la función renal independientemente del síndrome metabólico.
Respecto al tratamiento antihipertensivo empleado son los ARA II los más utilizados, por encima de los IECA, debido a su mejor tolerancia y a los beneficios demostrados en la protección de órgano diana en los pacientes con diabetes o síndrome metabólico asociado. Hasta hace pocos años, los antihipertensivos más prescritos eran los IECA. Rausell et al23 analizaron el uso de antihipertensivos en atención primaria entre los años 1999 y 2001, obteniendo que los fármacos con mayor crecimiento fueron los ARA II con un incremento del 108%. Esta tendencia se ha mantenido y como apreciamos en nuestro trabajo los ARA II superan en prescripción a los IECA. A favor de los ARA II podemos afirmar que, como antihipertensivos, los ARA II han demostrado ser tan eficaces en la disminución de los valores de presión arterial como el resto de los antihipertensivos, presentando menos efectos secundarios como tos. Entre los estudios realizados24-26 para evaluar el papel de los ARA II cabe destacar el relativamente reciente estudio ONTARGET26 obtuvo una no inferioridad del ARA II frente al IECA, eso sí, con menos efectos secundarios como la tos. La principal conclusión del estudio ONTARGET fue la no inferioridad de telmisartán frente a ramipril en la prevención de la enfermedad cardiovascular. También cabe destacar la baja proporción de pacientes tratados en monoterapia con diuréticos (3,3%), debido al perfil metabólico negativo que pueden ejercer los diuréticos en monoterapia en estos pacientes. La metformina, como era de esperar, y debido a las recomendaciones de las guías de tratamiento para los pacientes con resistencia a la insulina son el fármaco más utilizado para el control glucémico de estos pacientes. Las estatinas han sido los fármacos más utilizados para controlar las alteraciones del metabolismo lipídico, debido a su eficacia en la reducción de los niveles de colesterol y a sus efectos pleiotrópicos demostrados en la reducción global del riesgo cardiovascular.
Comparando con otras investigaciones12,13,27-31 similares, hay que resaltar el estudio CLYDIA13 donde se analiza la prevalencia del síndrome metabólico en pacientes con enfermedad cardiovascular establecida, obteniéndose que la obesidad abdominal con el 86,7% y la hiperglucemia (82,7%) fueron los componentes más prevalentes en la población con síndrome metabólico. En nuestro estudio la obesidad abdominal estuvo presente en el 85,3% y la hiperglucemia en el 83,1%, siendo superadas por la presión arterial elevada (95,9% de los pacientes). En otro estudio que analiza la prevalencia de síndrome metabólico en la provincia de Albacete12 se obtiene que el 94,3% de los pacientes tenían HTA, el 85,2% presentaban circunferencia de cintura aumentada, el 59,1% hipertrigliceridemia, el 55,3% hiperglucemia y el 39,8% descenso de HDLc.
Dado que el síndrome metabólico es heterogéneo, con una proporción variable de resistencia insulínica y de defecto de secreción, y que el riesgo vascular es más elevado en los pacientes en los que predomina la resistencia a la insulina, es importante detectarlos clínicamente para aplicar las medidas terapéuticas preventivas adecuadas, ya que, además, el pronóstico de los pacientes con diabetes tras la aparición de un evento coronario es peor que en los no diabéticos.
Una limitación o sesgo a tener en cuenta en este estudio es el hecho de ser de ámbito reducido a 2 comunidades autónomas (Asturias y Murcia) y, por tanto, los resultados no pueden generalizarse, ya que existen características intrínsecas de los diferentes servicios de salud autonómicos que pueden modular los resultados obtenidos.
En resumen, un porcentaje importante de los pacientes con síndrome metabólico tiene una función renal deteriorada. Será preciso emprender medidas correctoras para cambiar el panorama, actuando sobre los médicos concienciándolos sobre la importancia que adquiere el control adecuado de los pacientes con síndrome metabólico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.