La HTA es un proceso extraordinariamente prevalente en la población general afectando a una de cada 4 personas. El incremento de presión determina un aumento del riesgo de padecer afecciones cardiovasculares, constituyendo estas la primera causa de morbimortalidad de nuestra población, por lo que es necesario determinar las cifras de PA de un modo lo más preciso posible en aras de un mejor control.
Material y métodosEstudio descriptivo transversal y de validez de pruebas diagnósticas en pacientes mayores de 18 años con diagnóstico de hipertensión.
La variable principal fue la PA, medida con los tres métodos. Además estudiamos: sexo, edad, diabetes, hipertrofia ventricular izquierda, creatinina, filtrado glomerular, tabaquismo, obesidad, perímetro abdominal y la hora de la toma del tratamiento.
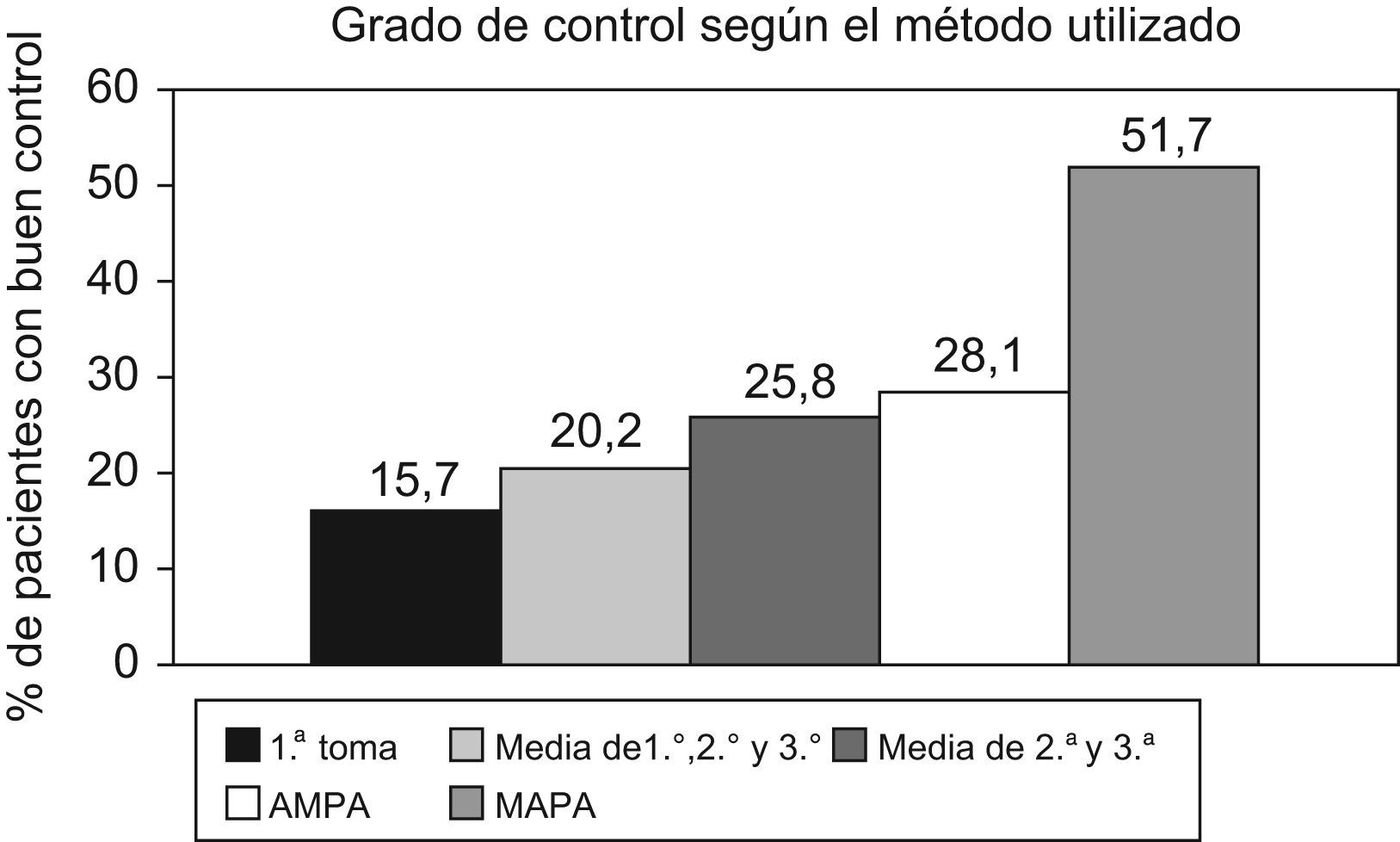
ResultadosEl grado de control de la PA fue adecuado tras la 1.a toma de la PA en consulta en un 15,7% (IC: 7,6–23,8), con la media de 3 tomas un 20,2% (11–29), con la media de la 2.a y 3.a un 25,8% (IC: 16,2–35,5), con el AMPA un 28,1% (IC: 18,2–38) y con la MAPA un 51,7% (IC: 40,7–62,6).
Los índices de sensibilidad (S) y especificidad (E) fueron: 1.a toma S: 95,3, E: 26,1; media 2.a y 3.a S:79,1 y E: 30; media de las 3 S: 86 y E: 26,1 y AMPA S: 86 y E: 41,3.
ConclusionesSe observa un mayor grado de control de la HTA utilizando la MAPA frente al resto. La toma de decisión en nuestra práctica diaria no debería basarse únicamente en la toma de la PA clínica debido a su baja especificidad.
High blood pressure is a very frequent disease that affects one out of every four persons. Increases in blood pressure levels increases the risk of cardiovascular events and is the first cause of morbidity-mortality in our population. Thus, blood pressure levels must be measured as correctly as possible in order to achieve better control.
DesignA descriptive, cross-sectional and validity study of diagnostic tests in patients over 18 years diagnosed of high blood pressure.
The main variable was blood pressure (BP), measured using three methods. The following were also studied: gender, age, diabetes, left ventricular hypertrophy, creatinine, glomerular filtration rate, smoking, obesity, abdominal perimeter and time of the treatment.
ResultsThe grade of BP control was adequate after the first measurement of BP in the doctor's office in 15.7% (CI: 7.6–23. 8). The mean value of the 3 measurements was 20.2% (11–29), that of the second and third ones 25.8% (CI: 16.2–35.5), the self-monitoring of blood pressure at home (SMBPH) at 28.1% (CI: 18.2–38) and the ambulatory monitoring of blood pressure (AMBP) at 51.7% (CI: 40.7–62.6).
The sensitivity (S) and specificity (sp) indexes were: first measurement S: 95.3, sp: 26.1; the second and third measurements with a mean S: 79.1 and sp: 30; the mean of all three measurements was S: 86 and sp: 26.1 and SMBPH S: 86 and sp: 41.3.
ConclusionsA greater grade of control of high blood pressure is observed when AMBP is used versus other methods. Decision-making in the daily practice should not be based only on the measurement of BP in the doctor's office due to its low specificity.
La HTA constituye uno de los factores de riesgo cardiovascular (FRCV) más importantes en los países desarrollados, tanto por su elevada prevalencia como por la importante morbimortalidad asociada. Recientes estudios calculan esta prevalencia a nivel mundial alrededor de un 30%. En España esta prevalencia se sitúa alrededor del 35–40% de la población adulta1.
Además de su papel determinante en el desarrollo del ACV, también precipita la aparición de la hipertrofia ventricular izquierda que se verá implicada en la evolución a insuficiencia cardiaca y también en el deterioro de la función renal. Igualmente es un FRCV que va estrechamente relacionado con la DM, de forma que el 80% de los diabéticos son también hipertensos. Todo esto hace que el control estricto de las cifras de la PA sea muy importante.
El diagnóstico y seguimiento de la HTA, se realiza fundamentalmente en la Atención Primaria. Conseguir diagnosticarla adecuadamente y mantener un buen grado de control de la misma son dos de los objetivos perseguidos para el manejo de nuestros pacientes. Se calcula que alrededor del 90% de la población habrá pasado por las consultas de atención primaria al menos una vez en un plazo de 5 años, por lo tanto es el lugar ideal donde realizar el cribado y seguimiento de la misma2.
Según las últimas recomendaciones para diagnosticar la hipertensión, debemos basarnos en la presión arterial clínica (PAC) en dos o más determinaciones y en ocasiones independientes en un periodo de tiempo, si bien es conocido, que esta es insuficiente para discriminar correctamente a los pacientes de mayor o menor riesgo cardiovascular3–5 En el estudio DISEHTA-CV se observa como únicamente al 42,1% de los pacientes se les había hecho más de una toma para el diagnóstico2.
Por otra parte la automedida de la presión arterial (AMPA) nos arroja información de las cifras en el domicilio en un ambiente más cotidiano, evitando una posible reacción de alerta, aunque es posible un sesgo a la hora de transcribir los valores por parte del paciente. Para realizar esta técnica sería necesario el uso de un dispositivo oportunamente validado.
Estudios recientes, aportan información relevante en pacientes hipertensos con elevado riesgo cardiovascular, observándose evidentes discrepancias, entre los valores de PAC y medidas ambulatorias6. Según en el estudio PAMELA5 de un 20 a un 30% de los pacientes mal controlados en la consulta, presentaban buenas cifras con AMPA.
Por su parte la monitorización ambulatoria de la presión arterial (MAPA) evita el posible error de transcripción, así como la reacción de alerta y aporta un mayor número de determinaciones a lo largo del día, aproximándose de esta manera a su patrón circadiano ya que el paciente realiza una actividad normal a lo largo de las 24h de control. Para la realización de esta técnica serán necesarios aparatos validados así como la predisposición por parte del paciente para portar el dispositivo durante el tiempo de control.
Banegas et al observan que hasta el 33,4% de los hipertensos con mal control tensional en la consulta, presentan cifras de buen control en su presión ambulatoria. Por otro lado el 5,4% de los pacientes con buen control clínico, presentaban mal control con MAPA. Aun así, la toma de decisiones clínicas, continua mayoritariamente realizándose en base a cifras tensionales determinados en la consulta.
Por todo lo anterior decidimos estudiar la concordancia entre la medida de presión arterial en consulta, la AMPA y la MAPA, con el objetivo de conocer el grado de control de los pacientes según el método utilizado, y de evaluar la utilidad de los distintos sistemas de medición para la toma de decisiones en la práctica clínica.
Material y métodosSe diseñó un estudio observacional, descriptivo, transversal y de validez de pruebas diagnósticas (PAC, AMPA y MAPA). La población objeto de estudio fueron los pacientes mayores de 18 años con diagnóstico de HTA de nuestra zona básica de salud. Se realizó un muestreo aleatorio simple a partir de los listados de los pacientes hipertensos por orden alfabético. Fueron excluidos pacientes con personalidad obsesiva, deterioro cognitivo, dificultades físicas para MAPA o AMPA y/o enfermos psicóticos.
Los valores de referencia a la hora de definir la tensión arterial (TA) como óptima fueron los siguientes: en la toma de la presión en consulta se consideraron como mal controlados aquellos que presentaban unas cifras iguales o mayores a 140mm Hg para la sistólica y/o 90mm Hg para la diastólica, según criterios consensuados y definidos por las directrices nacionales e internacionales7. En cuanto al AMPA, se consideró como umbral de buen control presiones por debajo de 135/85mm Hg, y lo mismo para los valores en periodo de actividad de la MAPA7, se tuvieron en consideración los del periodo diurno para poder compararlos con el resto de cifras obtenidas.
Consideramos también como variables: sexo, edad, diabetes, presencia de hipertrofia ventricular izquierda (confirmada mediante ECO), cifras de creatinina sérica, filtrado glomerular (calculado mediante la fórmula del MDRD), tabaquismo, obesidad (valorada mediante el índice de masa corporal), la medida del perímetro abdominal y la toma de medicación antihipertensiva por la mañana y/o por la tarde.
IntervenciónTras el muestreo se citó a los pacientes, tras explicarles el proceso del estudio y la firma del consentimiento informado, pasaban a formar parte del mismo. En caso de que el paciente rechazara realizar el estudio o no pudiese por alguna otra razón sería sustituido por el inmediatamente siguiente de la lista.
La toma de la presión arterial en la consulta se realizaba después de haber localizado el brazo dominante y tras 30min de descanso, sin haber realizado anteriormente ejercicio físico ni fumado según recomiendan los diferentes grupos de trabajo para el control de la HTA7. Se determinó la presión en 3 ocasiones con un intervalo entre cada una de 5min mediante el oscilométrico OMRON 705 IT. En esta misma consulta se les explicaban las condiciones en las que debían realizar las mediciones en sus domicilios con el oscilométrico MICROLIFE WatchBP Home, en su modo diagnóstico, se les solicitaba una analítica y se realizaban las distintas medidas antropométricas. Este oscilométrico del AMPA registraba 2 tomas de TA por la mañana y 2 por la tarde durante 7 días y aportaba la media de los 6 últimos días. La hora para realizar estas medidas fue entre las 8 y las 11h por la mañana y las 20 y 23h por la tarde. La MAPA de 24h se realizó a través de dos aparatos SPACELAB Medical modelo 90207.
Análisis estadísticoEl estudio estadístico se realizó con el programa SPSS, versión 12.0 para Windows. La descripción de variables cuantitativas se realizó mediante medias y desviación estándar y la de variables cualitativas mediante porcentajes e IC del 95%. La concordancia entre los valores de PA se evaluó mediante el índice de Kappa, este se aplicó tras definir una nueva variable de pacientes controlados y no controlados en función del método utilizado. El estudio de validez de pruebas diagnósticas se realizó mediante índices de sensibilidad y especificidad usando como prueba de referencia la MAPA.
Se utilizó como gold standard el resultado arrojado por MAPA, por ser la medida que más información aporta y la que es utilizada en los niveles más avanzados en la cadena asistencial para toma de decisiones. Así mismo permite clasificar mejor a los hipertensos con relación a su control tensional real como reflejan los estudios de Banegas et al8 y Gorostidi et al9. Para la interpretación de la significación o no de los datos encontrados definimos p<0,05 como nivel mínimo de significación.
ResultadosSe obtuvo una muestra de 89 participantes en la que el 55,1% eran varones con un IC: 44,2–65,9%, una edad media de 65,3 años, el 13,5% (IC: 5,8–21,1%) padecían DM y estaban a tratamiento con estatinas un 34,4% (IC: 24,3–45,3%). Habían sufrido algún evento cardiovascular un 33,7% de la muestra (IC: 23,3–44,1%), la presencia de hipertrofia ventricular izquierda estaba confirmada únicamente en un 7,9% (IC: 1,7–14%). La población fumadora era de un 15,7% (IC 7,6–23,8%).
En lo referente a la TA tomada en la consulta; la media de las 3 tomas era normal en un 20,2% (IC: 11–29%), la media entre la 2.a y la 3.a lo era en un 25,8% (IC: 16,2–35,5%). Los controles considerados como normales realizados con AMPA fueron de un 28,1% (IC: 18,2–38%) que ascendía a un 51,7% (IC: 40,7–62,6%) si se realizaba con MAPA. En los pacientes con uno o más factores de riesgo el control de la TA fue óptimo en hasta un 51,9% de los pacientes al ser controlados mediante la MAPA (fig. 1).
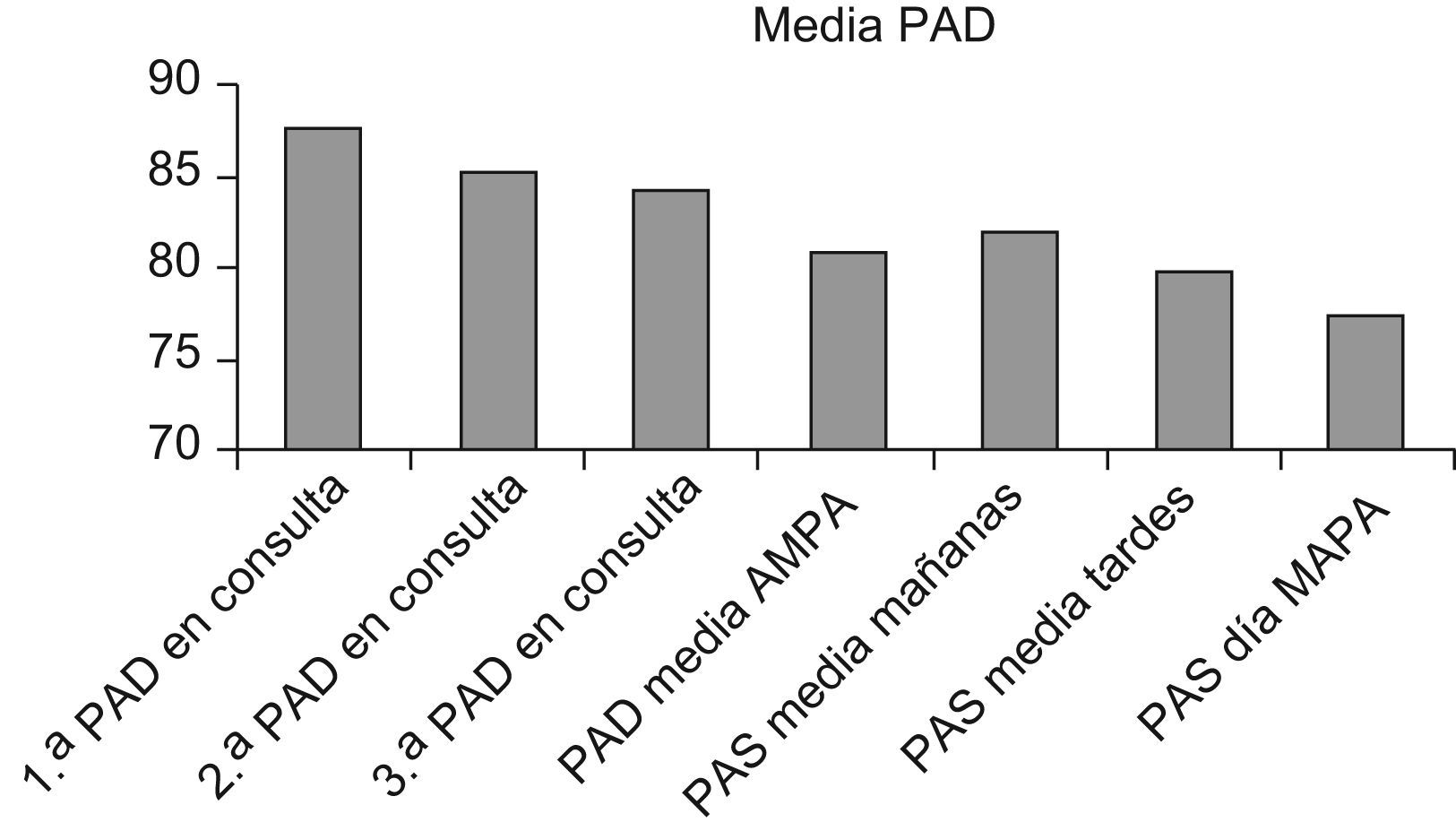
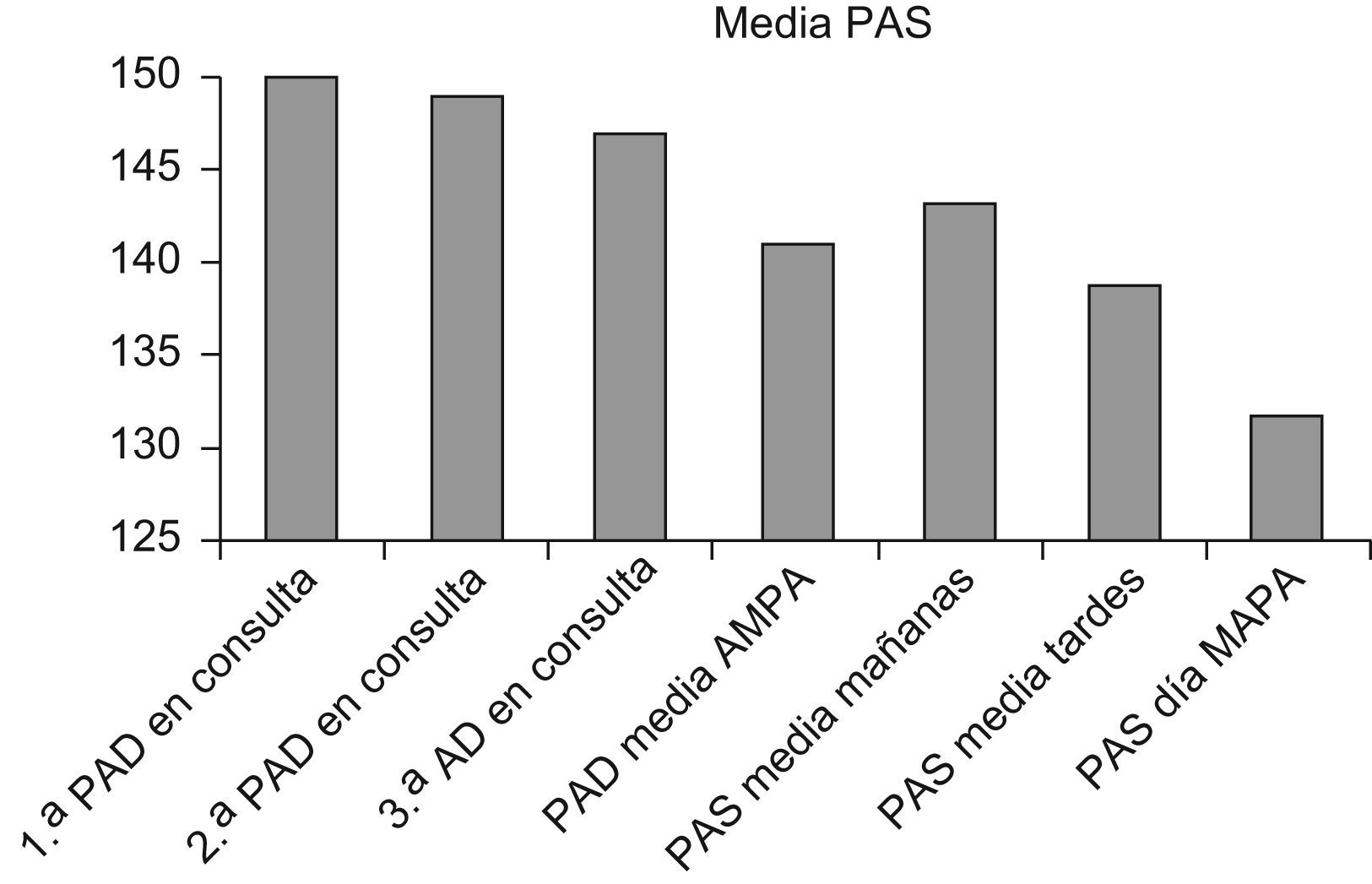
Los valores medios del la TA sistólica y diastólica son por tanto más elevados en la consulta que con la MAPA como se refleja en las figuras 2 y 3.
A la hora de valorar el grado de asociación entre las diferentes pruebas para valorar el control de la presión arterial se observa una correlación mayor entre la media de las tres tomas en consulta y la media de las dos últimas tomas, con un índice de Kappa de 0,842. La menor correlación fue entre la media de las dos últimas tomas en la consulta y la diurna de la MAPA.
Cuando comparamos cada una de las técnicas con la MAPA, considerada esta como gold standard, se obtuvieron los resultados representados en la tabla 1. En la que se observa que la prueba más sensible resultó ser la primera toma en la consulta (S=95,3 con IC: 94,1–96,5) pero presentando a su vez una baja especificidad. Siendo la AMPA la técnica con mayor especificidad con un valor de 41,3 con IC: 40,13–42,48.
Valores de sensibilidad y especificidad de las diferentes tomas de presión arterial respecto al MAPA (gold standard)
| Óptima | Sensibilidad | Especificidad |
| 1.a toma en PAC | IC 95,3 (94,1–96,5) | IC 26,1 (24,9–27,2) |
| Media 2.a y 3.a en Cta. | IC 79,1 (77,3–80,3) | IC 30 (29,3–31,6) |
| Media de 3 tomas en PAC | IC 86 (84,4–87′3) | IC 26,09 (24,9–27,2) |
| AMPA | IC 86 (84,8–87,3) | IC 41,3 (40,13–42,48) |
AMPA: automedida de la presión arterial; PAC: presión arterial clínica.
Se encontraron diferencias significativas entre los valores óptimos obtenidos de la 1.a toma en consulta con respecto a cualquiera de las otras formas de control. A la hora de comparar la media de la 2.a y 3.a toma en consulta con respecto a la media de las 3 tomas y al AMPA también se hallaron diferencias significativas, no así respecto al MAPA. Sí se hallaron diferencias significativas al comparar la media de las 3 tomas en consulta con respecto al AMPA pero no comparándolo con la MAPA. A la hora de comparar los valores de buen control que se obtuvieron con el AMPA y con la MAPA si se obtuvieron diferencias significativas siendo p=0,004.
DiscusiónSegún los resultados del estudio PAMELA la presión domiciliaria, automedida, era significativamente menor que la obtenida en la clínica. Esta última era significativamente mayor que la del periodo total de 24h de la MAPA. Las cifras de presión del periodo diurno eran clara y significativamente menor que las de la clínica. Estos resultados, son similares a los encontrados en nuestra muestra; sin embargo, para los investigadores del estudio PAMELA los valores de presión automedida y MAPA eran similares, mientras que nosotros encontramos diferencias estadísticamente significativas entre los 2 métodos, al igual que Gómez Marcos et al10 apoyando así la teoría de que la reacción de alerta no ocurre exclusivamente en las determinaciones en consulta.
El grado de control obtenido en los pacientes fue similar al de otros estudios poblacionales que miden grado de control en España (CARDIORISC)11, tanto en la clínica, como con medidas ambulatorias. Cabe destacar en este aspecto que más de la mitad de nuestros pacientes hipertensos diabéticos, a tratamiento con estatinas o con algún factor de riesgo vascular añadido, presentaban cifras de buen control con MAPA, siendo esta proporción en dichos estudios significativamente menor.
El uso de la AMPA, aunque según nuestros resultados, claramente menos sensible y específico que la MAPA también es una herramienta a tener en cuenta, ya que aporta información acerca de la presión habitual en condiciones basales de los pacientes en su domicilio y en diferentes momentos del día. Por lo que su uso debería también ser tenido en cuenta en ausencia de MAPA. Así, como herramienta de uso habitual por parte de nuestros pacientes tras una correcta explicación de funcionamiento, lo que podría suponer una mayor implicación del paciente en su propio control y un mejor cumplimiento terapéutico, incluso como demuestran González-Nuevo, Comas et al12, una tendencia a disminuir el número de visitas a la consulta (relacionadas con la HTA y totales), lo que derivaría en un menor gasto sanitario.
Hemos de considerar que el tamaño muestral puede que reste potencia a la hora de inferir los resultados a la población hipertensa en general, así mismo podemos admitir que nuestra población no difiere mucho de las existentes en el resto de las zonas básicas de salud de nuestra comunidad autónoma.
A la hora de diseñar el estudio nos enfrentamos a una serie de limitaciones como la variabilidad entre los diferentes dispositivos utilizados para las mediciones, la escasez de recursos que hizo que el número de dichos dispositivos fuese limitado y la ausencia de un método gold standard claramente definido para la medición de cifras de presión arterial. La posibilidad de manipulación de resultados en las determinaciones de AMPA por parte de los pacientes fue resuelta gracias a la memoria que presentaban los aparatos de medición. A pesar de estas limitaciones tras el estudio se observan resultados similares a los publicados en el estudio Controlpres en 200313.
Tras el estudio estadístico se observa que no existe correlación entre la toma de la PAC y la AMPA ni entre estas frente a la MAPA. Por lo tanto los resultados obtenidos con los distintos métodos no son equivalentes entre sí. Así mismo, se obtuvo un mayor porcentaje de pacientes con cifras adecuadas utilizando la MAPA frente al resto de técnicas, siendo uno de cada 2 los pacientes que estarían bien controlados a través de esta técnica.
A la vista de los resultados obtenidos consideramos que una única toma en la consulta no debería de ser válida para objetivar el grado de control. En el caso de tener que tomar decisiones usando la PAC sería más aconsejable realizar 3 tomas y obtener la media de las 2 últimas, ya que obtendríamos un control adecuado en más de uno de cada 4 pacientes. Aun así las decisiones clínicas en nuestra práctica diaria no deberían basarse únicamente en la toma de la PAC debido a su baja especificidad, ya que con esta técnica cometeríamos errores a la hora de valorar el control de la PA en nuestros pacientes en casi un 75%. Estos errores podrían llevarnos a tomar decisiones equivocadas en cuanto a la actitud terapéutica en función de esta prueba. También debemos considerar que realizar la triple toma en las condiciones más idóneas es cada vez más difícil en nuestras consultas por la escasez de tiempo a la que nos enfrentamos en nuestro día a día.
Con todo nos preguntamos¿Por qué seguimos utilizándola?, ¿usamos bien los recursos que tenemos a nuestro alcance?, o deberíamos replantearnos la necesidad de utilizar la PAC básicamente como cribado y no como elemento único en la toma decisiones terapéuticas por la elevada posibilidad de cometer errores en base a esta. Es decir, a la hora de objetivar el control de nuestros pacientes con la PAC si esta se encuentra dentro de unos valores aceptables se podría admitir como paciente bien controlado por la alta sensibilidad de esta prueba. Pero en el caso de que presentara valores superiores a los aceptados como buen control, antes de tomar una decisión terapéutica, deberíamos realizar un MAPA o al menos un AMPA.
En lo referente a la MAPA, esta aporta más información acerca del grado de control de nuestros hipertensos y es la prueba que más se aproxima al control real de nuestros pacientes. Se ha observado que es el método más específico para el control, por lo que debería incorporarse a nuestra práctica habitual en el control de pacientes. El uso de esta técnica nos permite tomar decisiones terapéuticas con un mayor criterio.
Con la MAPA no solo objetivamos un mejor control de las cifras sino que también nos da la posibilidad de valorar en qué momento del día presenta cifras de TA más elevadas permitiéndonos así manejar la evolución de la TA de forma más precisa. Aunque no siendo objeto de este estudio, diversos trabajos publicados se refieren a la MAPA como una herramienta muy válida a la hora de ajustar el tratamiento hipertensivo14,15.Con esta técnica observaremos la evolución de la TA a lo largo de 24h, el patrón que adopta las cifras de tensión durante el día y la noche, permitiéndonos en ocasiones realizar variaciones en el tratamiento, no solo cambios en la medicación, sino realizar ajuste de horarios con la intención de conseguir un patrón circadiano más fisiológico.
ConclusiónSe observa un mayor grado de control de la HTA utilizando la MAPA frente al resto. La toma de decisión en nuestra práctica diaria no debería basarse únicamente en la toma de la PAC debido a su baja especificidad.
La MAPA es un elemento de gran utilidad para valorar el control de la HTA. Realizar MAPA de forma sistemática en los pacientes hipertensos ya conocidos facilita la toma de decisiones y ayuda a optimizar los recursos terapéuticos disponibles. Considerando su fácil manejo y la información que aporta, estimamos que debería generalizarse su uso a todas las consultas de Atención Primaria.
Agradecemos a la Dra. M. José Gómez Castro, técnica de salud de la Unidad Docente del Medicina Familiar y Comunitaria del Principado de Asturias.