El aneurisma de aorta abdominal es una dilatación patológica de la aorta infrarrenal, con un diámetro anteroposterior mayor o igual a 3cm. La población de más riesgo son los varones fumadores, de edad avanzada y con historia familiar aneurismática. La ecografía abdominal es un método sensible, específico y rentable para el diagnóstico de dicha enfermedad y la cirugía electiva sobre el aneurisma permite una disminución en la morbimortalidad por esta causa. Presentamos 3 pacientes con criterios de riesgo, atendidos en una consulta de medicina de familia y a quienes se les practicó una ecografía abdominal por diferentes motivos, a través de la cual se realizó el diagnóstico de aneurisma de aorta abdominal. Dos de ellos están actualmente en seguimiento, otro fue intervenido y murió en el postoperatorio. Planteamos así la pertinencia del cribado del aneurisma de aorta abdominal, mediante ecografía en atención primaria, en población de riesgo.
Abdominal aortic aneurysm is an abnormal dilatation of the infrarenal portion of the aorta, with an anteroposterior diameter equal to or greater than 3cm. The population at greatest risk includes older males, with an aneurysmal family history and smokers. The abdominal ultrasound scan is a sensitive, specific and profitable method to diagnose the disease and programmed surgery of the aneurysm makes it possible to reduce the morbidity and mortality due to it.
We present the cases of three patients with abdominal aortic aneurysm risk criteria who were attended in Primary Care. All of them had abdominal ultrasound scans for different reasons and were diagnosed with aortic aneurysm. Two of them are currently being monitored. The third patient, who was operated on, died during the postoperative care.
In this way, we propose the importance of screening for abdominal aortic aneurysms using the abdominal ultrasound scan in Primary Care for the at risk population.
El aneurisma de aorta abdominal (AAA) consiste en una dilatación patológica de la aorta en su porción infrarrenal, con una medida de su diámetro anteroposterior de 3cm o superior, que se presenta en una población con determinado perfil de riesgo1. Dicha afección es el origen de complicaciones que comprometen seriamente la vida de los pacientes y generan alta mortalidad. No obstante, las complicaciones derivadas del AAA pueden ser prevenidas dado que es posible detectar la enfermedad mediante técnicas sencillas y poco costosas, y que son a su vez altamente sensibles y especificas1. La prevalencia estimada de aneurisma de aorta abdominal2 varía en función de una serie de factores de riesgo como son el sexo, la edad, la historia familiar de aneurisma aórtico y a otros niveles, la presencia de enfermedad coronaria y el uso del tabaco. Así, en hombres aumenta a partir de los 50 años, y se sitúa de forma global en el 7,2% en la franja de edad comprendida entre los 65–83 años. Algunos autores estiman la tasa en el 4,3% entre los 50–79 años, y otros3 afirman que en mayores de 65 años la prevalencia se sitúa en un rango entre el 4,2–8,8%. En mujeres se estima una prevalencia de un 1,3% en la edades comprendidas entre 65–79 años, con un máximo de un 4,5% alrededor de los 90 años.
De lo dicho anteriormente se puede colegir que el uso de un método de cribado de AAA sería beneficioso en aquellos sujetos que cumplan determinados criterios de riesgo de padecer AAA. El hallazgo de un AAA en un paciente haría que éste pudiera beneficiarse de un seguimiento específico o de cirugía electiva y reduciría la mortalidad específica por causa del AAA2.
En general, los sujetos menores de 65 años o que nunca han sido fumadores tienen un riesgo bajo de AAA (inferior al 1%) y no se beneficiarían de un método de cribado. De otra parte, el beneficio potencial del cribado en mujeres con una edad entre 65–75 años es pequeño por la baja prevalencia de AAA documentada en esta población. En ellas, el mayor número de muertes por rotura de AAA ocurre en aquéllas con 80 años o más, donde el beneficio de una intervención tras un cribado positivo sería mínimo, debido a las comorbilidades propia de este grupo de edad. Igual ocurre para hombres por encima de 75 años. Pese a todo, la valoración del riesgo beneficio del cribado y una probable intervención debe ser individualizada para cada paciente.
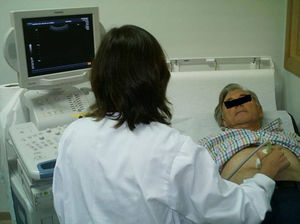
La ecografía abdominal es considerada un buen método de cribado de AAA1 (fig. 1) Cuenta con una sensibilidad diagnóstica de AAA de un 95% y una especificidad del 100%2,4 y sólo precisa para su realización de un entrenamiento previo del profesional que la realiza. Al mismo tiempo ha demostrado ser un método aceptable y factible y su utilización en atención primaria ha demostrado reducir la incidencia de ruptura de los AAA5.
La ruptura de un AAA tras un único cribado negativo en sujetos de más de 65 años es raro, del orden del 0–4% en los 10 años siguientes a la prueba, por lo que, según los diferentes estudios realizados2,6 el cribado de AAA mediante ecografía abdominal, excluiría al sujeto con un futuro AAA de las complicaciones graves derivadas del mismo. Además, la ecografía se ha confirmado como un método de cribado costo efectivo de manera similar a otros métodos de cribado que se utilizan en la actualidad1,7 y de forma más intensa cuando se lleva a cabo en hombres en determinada franja de edad (mayores de 65 años)8.
A modo de resumen, se puede afirmar que los estudios realizados sobre el cribado de dicha enfermedad mediante ecografía abdominal apuntan en la dirección de que la intervención puede ser costo efectiva y debería ser recomendada en la población de hombres con edades comprendidas entre los 65–75 años con antecedentes de tabaquismo.
Los casos que exponemos a continuación se refieren a 3 enfermos vistos en consulta a demanda en el centro de salud por diferentes motivos, y a quienes mediante la ecografía abdominal se les diagnosticó de AAA. Resumimos y exponemos intencionadamente los datos de las historias clínicas que se refieren de forma exclusiva al problema que nos interesa.
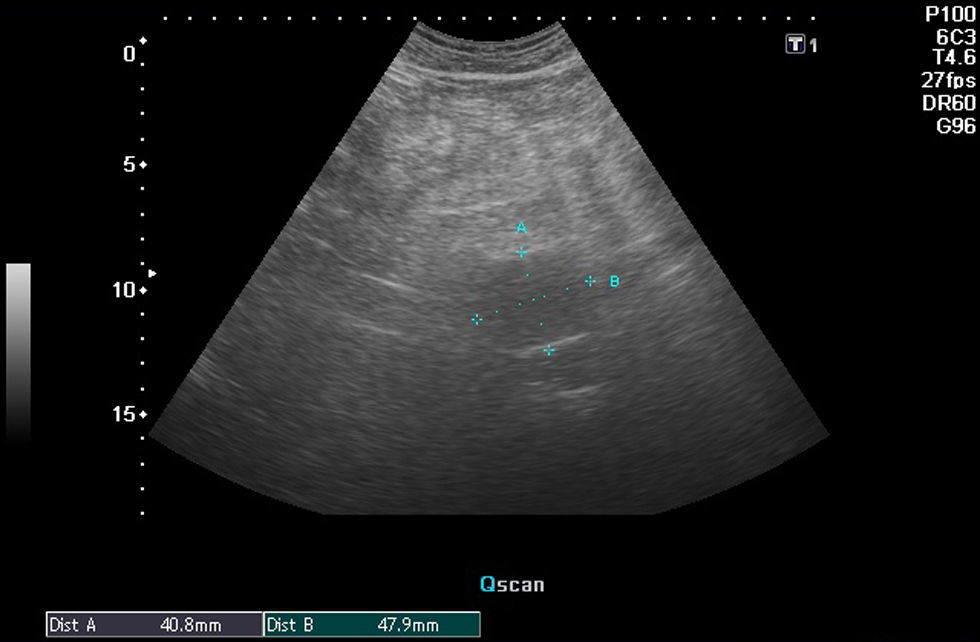
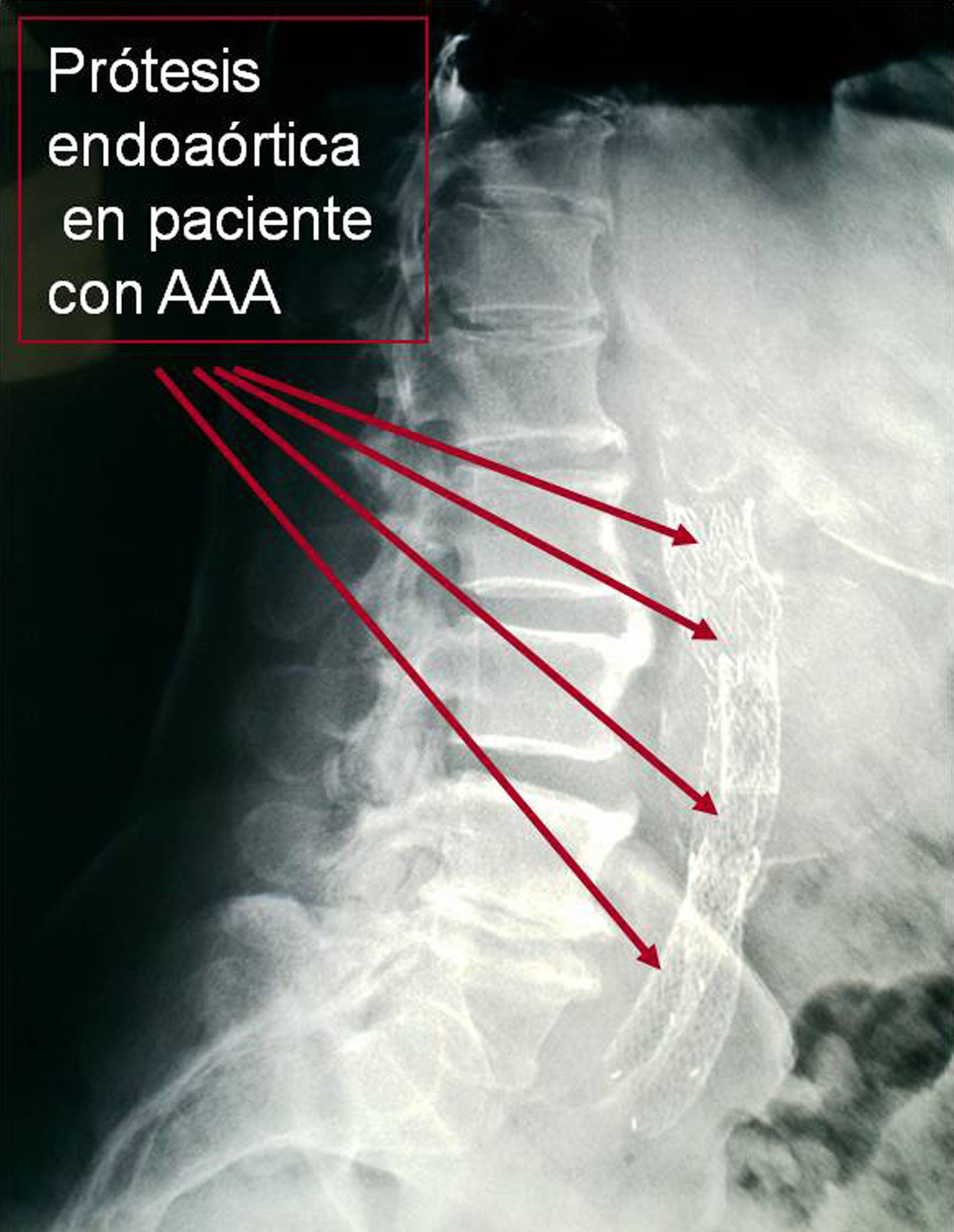
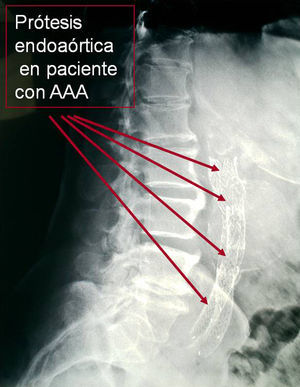
Caso 1: varón de 76 años de edad. Antecedentes personales: DM, HTA, hipertrofia benigna de próstata (HBP) y EPOC, ex fumador desde hace 15 años. Motivo de consulta: dolor lumbar, de características mecánicas, que se relacionaba con los movimientos y con los cambios en la postura, sin irradiación, de aparición reciente en los últimos días/semanas. La exploración física no reveló la presencia de zonas especialmente sensibles a la palpación y no se objetivaron lesiones en la piel de la región señalada por el dolor. Tampoco se observaron signos de afectación radicular en la exploración. La radiografía de columna mostró signos degenerativos de la columna lumbar en L4-L5 y una imagen de calcificación lineal que dibujaba un contorno redondeado, anterior a la columna. La ecografía abdominal reveló una aorta de 5,6×5,3cm, sin ecos en su interior. El paciente fue derivado al servicio de cirugía vascular, donde se confirmó mediante TAC la presencia del aneurisma de aorta y se le intervino quirúrgicamente (fig. 3).
Caso 2: varón de 64 años. Antecedentes de EPOC, ulcus duodenal con varios episodios de hemorragia digestiva alta (HDA) y estenosis péptica esofágica. Motivo de consulta: pérdida ponderal en las últimas semanas, coincidente con falta de apetito, sin otra manifestación clínica por órganos y aparatos. La analítica reveló una elevación de la velocidad de sedimentación globular (VSG) y otros reactantes de fase aguda: proteína C reactiva (PCR) y factor reumatoide (FR). La ecografía abdominal realizada como parte del estudio a que fue sometido el paciente puso de manifiesto como único hallazgo patológico una aorta dilatada en su porción infrarrenal, con un diámetro de 3×4,3cm. El TAC abdominal mostró una aorta infrarrenal de 4cm. de calibre máximo, con trombosis mural. El paciente fue visto y revisado en el servicio de cirugía vascular, y se le indicó tratamiento quirúrgico. El diagnóstico del síndrome constitucional no se pudo completar debido al fallecimiento del paciente.
Caso 3: varón de 70 años. Antecedentes personales de HTA, EPOC y tabaquismo activo. Motivo de consulta: dolor lumbar de aparición reciente, de características mal definidas, que se presentaba tanto en reposo como con los movimientos del tronco y cambios en la postura. La radiografía de columna lumbar evidenció signos de espondilosis y discartrosis de columna lumbar y una imagen calcificación anterior a la misma, discontinua, que dibujaba una posible dilatación vascular aórtica. La ecografía puso de manifiesto una aorta abdominal infrarrenal de aspecto sacular, con calcificación en sus paredes, de 4,9×5,4cm de diámetro. Actualmente sigue revisiones periódicas en el servicio de cirugía vascular y se mantiene una actitud expectante respecto de una posible intervención.
DiscusiónEl AAA es una enfermedad que se presenta con una prevalencia de un 4–8% en la población mayor de 60 años3. Su evolución y desarrollo es silente a lo largo de varios años y ocasiona serios problemas de salud a la población afecta.
Los casos que presentamos se han detectado en la consulta de atención primaria y se ha utilizado la ecografía como método diagnóstico. Se conoce que dicha exploración es altamente sensible, específica1 y rentable, y es el método de elección para el cribado de dicha enfermedad en la población de riesgo. El diagnóstico de esta enfermedad disminuye la mortalidad al beneficiarse de una posible cirugía electiva. En 1996 la USPTF1 (United States Preventive Services Task Force) no la incluyó entre las intervenciones preventivas costo-efectivas. Esto hizo que el planteamiento de cribado de AAA fuese cuestionado y durante años fue una actividad sin demasiada permeabilidad en los médicos. No obstante, en un informe posterior de la USPTF de febrero del 20059, a la vista de los resultados obtenidos por estudios recientes sobre la bondad del cribado, se incluyó éste entre sus recomendaciones costo efectivas para la población de sexo masculino, fumadora y mayor de 65 años. También el NHS ha aprobado un programa nacional de cribado de AAA en hombres10,11.
Hay que señalar que la dificultad para llevarlo a cabo se ve aumentada cuando se constata la baja accesibilidad a la ecografía rutinaria y oportunista por parte de los profesionales de atención primaria. La escasez de publicaciones en revistas científicas referidas a este tema en el ámbito de la atención primaria en nuestro país confirma lo dicho (fig. 2).
Nuestros casos 1.° y 3.° presentaban en el momento del diagnóstico un diámetro de aorta abdominal superior a 5,0cm y por tanto, pertenecían a la categoría de mayor riesgo. Se conoce que los AAA de tamaño superior a 5cm tienen un riesgo alto y se ha demostrado que, en ellos, la intervención quirúrgica es de elección ya que previene intensamente la posibilidad de un evento súbito, la mayoría de las veces con un desenlace fatal.
En el primer caso de nuestra corta serie se optó por la intervención desde el diagnóstico. El segundo caso presentaba un diámetro máximo de 4,3cm, con trombosis mural en su interior, motivo por el cual se tomó la decisión de intervenir; el resultado de muerte en éste describe una vez más la situación de riesgo de estos pacientes, la complejidad de su manejo quirúrgico y la severidad de las complicaciones. El tercero está siendo observado mediante ecografía periódica por el servicio de cirugía vascular.
De la observación de nuestros casos, de su presentación clínica y del manejo del reto diagnóstico en cada uno de ellos, cabe afirmarse que no existieron síntomas que nos orientasen al diagnóstico de AAA, en clara consonancia con la historia natural de la enfermedad en sus etapas tempranas, en que el curso es silente y paucisintomático, y la evolución inexorable en la mayoría de los casos. La realización de la ecografía abdominal se llevó a cabo ante las sospechas que nos sugerían otras exploraciones como la radiografías de columna (2 casos) y la sistemática de estudio de un síndrome constitucional (1 caso). La sospecha de AAA en nuestros casos estuvo soportada fundamentalmente por los datos de otras exploraciones complementarias y los factores de riesgo presentes de cada uno de los pacientes, y escasamente por los datos clínicos extraídos del motivo de consulta y de la historia clínica. El cribado sistemático hubiese diagnosticado los AAA en ellos.
En cuanto al seguimiento, una vez realizado el diagnóstico de AAA, existen 2 opciones: el seguimiento mediante observación o la cirugía electiva. Actualmente, las recomendaciones existentes12,13 sobre la actitud de los casos diagnosticados, con variaciones según cada estudio, son las siguientes:
- •
Cirugía reparadora electiva en aquellos pacientes con aneurisma infrarrenal de 5,5cm o mayor (grado de evidencia B): consigue una reducción de la mortalidad específica por AAA del 43%14,15.
- •
Seguimiento mediante la realización de ecografía abdominal cada 3/6 meses si el diámetro está entre 4–5,4cm (grado de evidencia A). La mortalidad de la cirugía electiva es equiparable a la de la vigilancia periódica en este grupo16,17.
- •
Seguimiento mediante la realización de ecografía abdominal al año, si el diámetro de la aorta abdominal está entre 3–4cm.
La actitud expectante ha sido defendida en alguna publicación toda vez que los beneficios de la intervención no se han podido demostrar en todos los casos, sobre todo cuando se han medido en años de vida ganados.
Adicionalmente, la historia natural de un AAA puede deparar en 3 posibles complicaciones principales: su ruptura, la formación de trombos sanguíneos en su interior, con la consiguiente isquemia de tejidos adyacentes, y la compresión o erosión de estructuras próximas.
La rotura del AAA es la complicación más grave y existen estudios que confirman la relación entre diámetro del AAA y riesgo de rotura13,18 La incidencia de rotura en AAA es variable según el diámetro del aneurisma: entre 5,5cm–5,9cm es el 9%/año; entre 6–6,9cm, un 10% y para los que miden 7cm o más, un 33%/año19. La dificultad en el seguimiento de la historia natural de los AAA por encima de 5,5cm o más es elevada, ya que estos se someten a cirugía una vez descubiertos. En aquellos AAA que miden menos de 5,5cm, el crecimiento rápido (>1cm/año)20 se considera un riesgo adicional de rotura .En los casos sometidos a seguimiento ecográfico, también se describió un aumento de la incidencia de rotura relacionado con el mayor tiempo de observación transcurrido: a los 10 años, la tasa de ruptura de AAA13 fue de 5,7 por 10.000 personas año, muy superior a la tasa de 3,0 por 10.000 personas año a los 8 años de seguimiento. Así, dicho estudio afirma que el tiempo transcurrido desde el cribado inicial es, más que otros datos, el determinante del incremento en el riesgo de ruptura. En general, se puede afirmar que los beneficios se observan en los primeros años y se mantienen en los sucesivos. También las rupturas no fatales de AAA se redujeron en los sujetos sometidos a cribado.
En lo que se refiere a la mortalidad, este estudio13 describe una reducción del número de muertes por AAA entre los sujetos cribados del 42% a los 4 años y dicha cifra se mantiene en el 48% a los 10 años de seguimiento. No obstante, la mortalidad total a los 10 años fue similar en sujetos cribados y no cribados, y próxima al 30%.
Sobre el tratamiento quirúrgico del AAA, la reparación de la dilatación mediante la colocación de un stent vía endovascular está sustituyendo a la clásica cirugía abierta reparadora21,22. Esta última tiene una mortalidad operatoria de un 4–5%23 comparado con el 1,5% de la técnica endovascular, y un importante número de complicaciones postoperatorias que se producen en aproximadamente el 30% de las intervenciones15 (infarto agudo de miocardio, fallo renal o respiratorio agudo, isquemia intestinal, infección de la herida operatoria, riesgo de impotencia en el hombre…).
Recientes estudios24 muestran un beneficio a corto plazo de la técnica endovascular sobre la cirugía abierta, en términos de morbilidad y mortalidad, con independencia de la edad, el tamaño y la morfología del aneurisma. Sin embargo, los beneficios a largo plazo están aún por establecer ya que la técnica endovascular tampoco está exenta de complicaciones: dislocación del stent (1%) y rotura aneurismática (2%)8,25,con necesidad de cirugía abierta tardía.
La valoración del riesgo cardiovascular es recomendable en aquella población que tenga presentes los factores de riesgo que contribuyen a la elevación del mismo. Desde esta perspectiva, el uso de un método de cribado de AAA sería beneficioso en aquellos sujetos que cumplan criterios de riesgo de padecer AAA o presentarlo en un futuro, y cuyo hallazgo se beneficiaría de cirugía1 o seguimiento, reduciendo con ello la mortalidad específica por AAA1,9,15.
En general, los sujetos menores de 65 años o que nunca han sido fumadores, tienen un riesgo bajo de AAA y no se beneficiarían de un método de cribado. En cambio, el cribado sistemático estaría indicado26 en la población mayor de 65 años, de sexo masculino y con antecedentes de hábito tabáquico, o tabaquismo activo, La rotura de un AAA tras un único cribado negativo en sujetos de más de 65 años es raro, (0–4% en los 10 años siguientes a la prueba) y excluiría al sujeto de presentar en el futuro un AAA complicado6,27,28.
Una de las incertidumbres que persisten en los estudios sobre AAA es la magnitud del beneficio en términos de coste efectividad. El estudio MASS13 ha demostrado que el cribado es coste efectivo para el NHS. Como además los costes principales del programa ocurren al comienzo del mismo, el coste efectividad mejora cuando se consideran escalas temporales mayores. En otro orden de cosas, en lo que respecta a la técnica empleada (cirugía abierta vs reparación endovascular), se puede afirmar que tiene similar coste efectividad a los 2 años de seguimiento.
Recientemente, un estudio29 ha llevado a cabo un análisis de coste-efectividad de un programa de cribado de AAA en hombres mayores de 65 años y concluye que dicho programa no es coste efectivo si lo que se miden son los QALYS (quality-adjusted life years) ganados: aunque el cribado con ecografía es barato en la atención a cada persona, el desarrollo del programa conlleva otras actividades interdependientes que lo hacen coste inefectivo y ello hace que sean necesarias nuevas investigaciones30,31.
Adicionalmente, la sencillez de las pruebas de detección y la fiabilidad de las mismas añade razones para el cribado. De las pruebas recomendadas la ecografía abdominal es considerada un buen método de cribado de AAA8,32. Tiene una sensibilidad diagnóstica de AAA de un 95% y una especificidad del 100%6,27 y precisa para su realización de un entrenamiento previo del profesional que la realiza. Sería esta la exploración que debiera hacerse a los individuos pertenecientes a la población identificada con criterios de riesgo de padecer esta enfermedad.
Se puede concluir además la necesidad del acceso amplio y riguroso de los médicos de familia a los medios diagnósticos necesarios para llevar a cabo la atención de los casos que se sospechen en la clínica, como para el cribado en la población de riesgo.