CASO CLÍNICO
Se trata de un varón de 37 años con antecedentes personales de migraña con aura y asma bronquial intermitente leve, que acude a la consulta por dolor y tumefacción del testículo derecho de dos días de evolución.
En la exploración física destaca un buen estado general, coloración de piel y mucosas e hidratación normales. Temperatura 36 ºC, tensión arterial 120/80 mmHg. Auscultación cardiopulmonar normal, abdomen no doloroso, sin masas ni visceromegalias. En genitales se observa eritema, tumefacción y dolor a la palpación en bolsa escrotal derecha sin signos de torsión testicular. En la ecografía de escroto se aprecian testículos de tamaño dentro de la normalidad, agrandamiento de la cabeza del epidídimo derecho, heterogéneo, probablemente en relación con epididimitis.
Con la hipótesis diagnóstica de epididimitis aguda y sin sospecha de enfermedad de transmisión sexual se inicia tratamiento con ciprofloxacino 500 mg cada 12 horas durante 10 días, reposo y elevación escrotal con suspensorio.
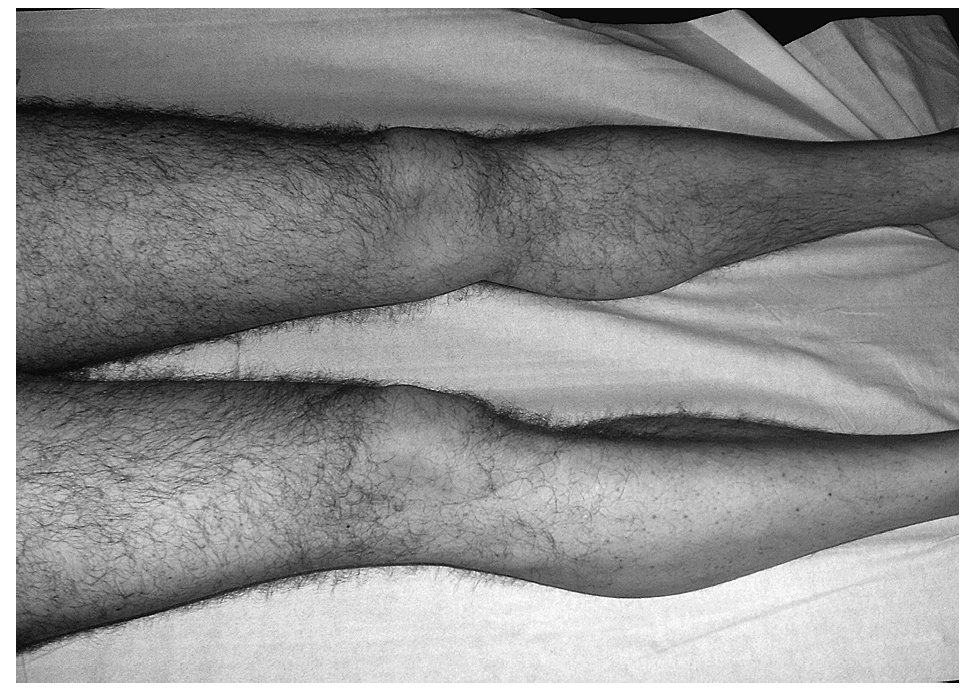
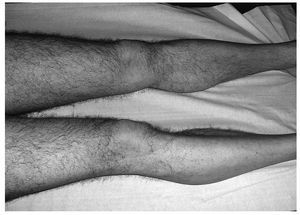
Al finalizar el tratamiento acude de nuevo para revisión; refiere importante mejoría del proceso testicular pero tiene artralgias difusas y dolor leve abdominal. En la exploración, el abdomen era blando, depresible, con dolor leve difuso a la palpación, sin signos de irritación peritoneal y sin masas ni visceromegalias. Se observaban unas lesiones purpúricas en miembros inferiores y en las nalgas de pequeño tamaño que no desaparecían a la vitropresión (fig. 1). Las lesiones cutáneas eran compatibles con una vasculitis.
Figura 1. Púrpura de Henoch-Schönlein. Lesiones purpúricas en miembros inferiores
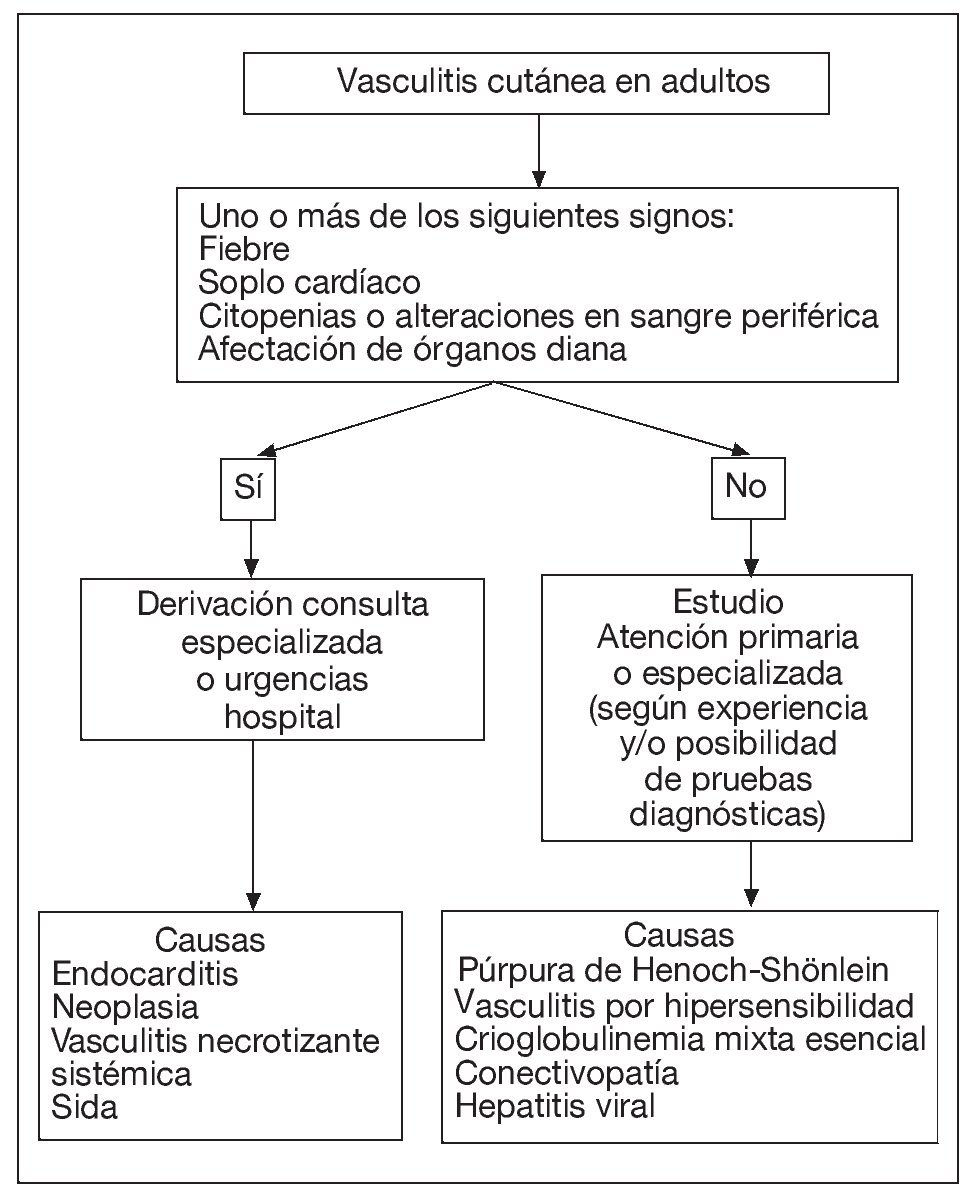
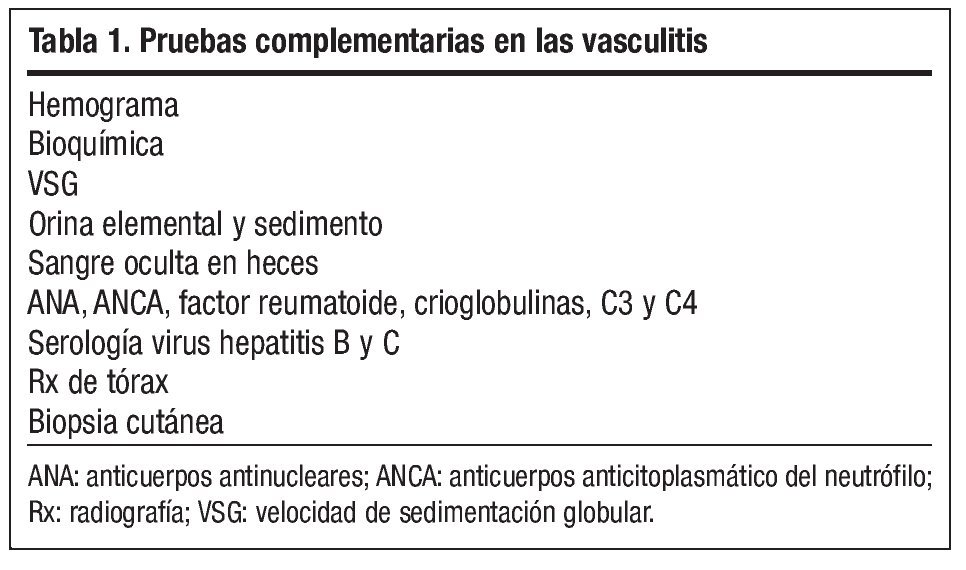
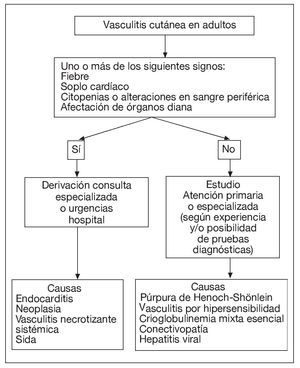
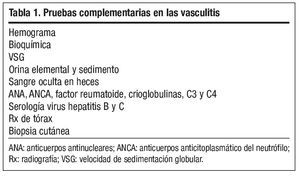
Para hacer el diagnóstico diferencial (fig. 2)1, se realizaron análisis de sangre y orina (tabla 1). Los resultados fueron: leucocitos 10.600/ml, eosinófilos 590/ml, resto de hemograma normal, velocidad de sedimentación globular (VSG), glucosa, creatinina, urea, ácido úrico, colesterol, triglicéridos, GOT, GPT, GGT, coagulación y orina normales. Sangre oculta en heces negativo. Serologías a los virus de la hepatitis B (VHB) y C (VHC) y treponema pálido negativas, anticuerpos antinucleares (ANA) moteado al 1/80, factor reumatoide 28 UI/ml.
Figura 2. Algoritmo diagnóstico de las vasculitis en el adulto. Modificada de Blanco FJ1.
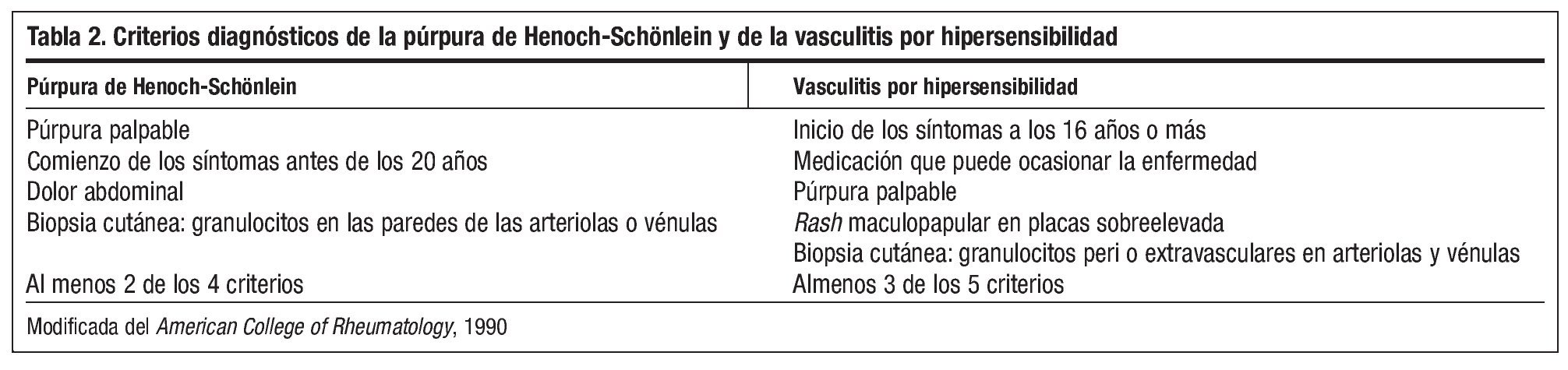
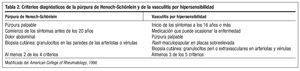
Ante la sospecha de púrpura de Henoch-Schönlein (tabla 2) se decide biopsia-punch. El diagnóstico de anatomía patológica confirma la vasculitis leucocitoclástica. Se realiza tratamiento con amoxicilina 875/ácido clavulánico 125 cada 8 horas, con remisión de la epididimitis y disminución progresiva de las lesiones cutáneas hasta su total desaparición.
DISCUSIÓN
La púrpura de Henoch-Schönlein, o púrpura anafilactoide, es un cuadro de vasculitis generalizada que se caracteriza por la presencia de púrpura palpable (distribuida principalmente en las nalgas y los miembros inferiores), artralgias, signos y síntomas gastrointestinales y glomerulonefritis2,3. Es una vasculitis de los vasos de pequeño calibre. Es más frecuente en niños, pero también puede verse en adultos.
La enfermedad es debida a múltiples antígenos desencadenantes, como fármacos4, infecciones de las vías respiratorias superiores y del aparato genito-urinario5,6, alimentos, picaduras de insectos e inmunizaciones.
La clínica, en niños, consiste en una púrpura palpable, poliartralgias en ausencia de artritis franca, dolor abdominal y ocasionalmente expulsión de sangre y moco por el recto. Entre el 10 y 50% de los pacientes padece lesiones renales, que se caracterizan por glomerulonefritis leve que origina proteinuria y hematuria microscópica, con cilindros. En los adultos los síntomas casi siempre reflejan las lesiones cutáneas y articulares y las molestias intestinales son menos comunes. Hay descritos casos de hemorragia pulmonar7.
Los datos de laboratorio por lo general muestran una leucocitosis ligera con eosinofilia.
Para confirmar el diagnóstico es de utilidad la biopsia cutánea, donde se observa una vasculitis leucocitoclástica con depósito de IgA y C3 en el estudio con inmunofluorescencia.
La mayoría de los pacientes se recupera completamente y algunos no necesitan tratamiento.
Cuando se necesitan glucocorticoides se utiliza prednisona en dosis de 1 mg/kg de peso/día, que se reduce gradualmente según la respuesta clínica; se ha demostrado que es útil para reducir el edema hístico, las artralgias y el dolor abdominal. Sin embargo, no se ha comprobado que mejore las lesiones cutáneas ni renales y tampoco acorta la duración de la enfermedad activa ni disminuye la probabilidad de recurrencia. Se han observado recurrencias en 10 a 40% de los pacientes8.
En este caso las lesiones vasculíticas pudieron ser desencadenadas tanto por la infección del testículo como por el tratamiento con ciprofloxacino En la literatura médica hay descrito al menos un caso por ciprofloxacino9 u otra quinolona y otro por epididimitis. La buena evolución del proceso hizo que no fuera preciso tratamiento con corticoides.
La púrpura de Henoch-Schönlein es una enfermedad poco frecuente en adultos y todavía menos frecuente es la asociación con ciprofloxacino y epididimitis10. La presencia de lesiones purpúricas en Atención Primaria supone un importante reto diagnóstico ya que éstas pueden deberse a patologías graves que implican una actuación rápida. Es imprescindible que los médicos de Atención Primaria puedan disponer de pruebas como la biopsia-punch, con estudio de Anatomía Patológica, que ayudan al diagnóstico de algunos procesos patológicos que pueden resolverse en el primer nivel de salud sin necesidad de sobrecargar las consultas especializadas.
F. Mareque Rivas.
Travesía de Meicende, s/n.
15008 Arteixo. A Coruña. España.
Correo electrónico: Fernando.Mareque.Rivas@sergas.es
Recibido el 1-04-08; aceptado para su publicación el 4-09-08