El omeprazol es un inhibidor de la bomba de protones (IBP) de uso ampliamente extendido y comercializado desde 1989. Se considera un fármaco de eficacia y seguridad probada, con pocos efectos secundarios, aunque se han descrito alteraciones relacionadas con su uso que pudieran aparecer de manera excepcional1.
Describimos el caso de una mujer de 88 años, institucionalizada en una residencia, y con situación basal de dependencia para las actividades básicas de la vida diaria a raíz de haber sufrido un ictus isquémico capsulotalámico derecho en abril de 2011. Otros antecedentes en su historia fueron HTA, dislipidemia, acuñamiento osteoporótico de L1, incontinencia urinaria e infecciones de orina de repetición (ITU).
Es derivada a urgencias por deterioro del estado general con desorientación y agitación. En los días previos había asociado episodios de alucinaciones e ideas delirantes de perjuicio, que precisaron tratamiento con haloperidol. También refiere rigidez generalizada. Había padecido ITU recientemente.
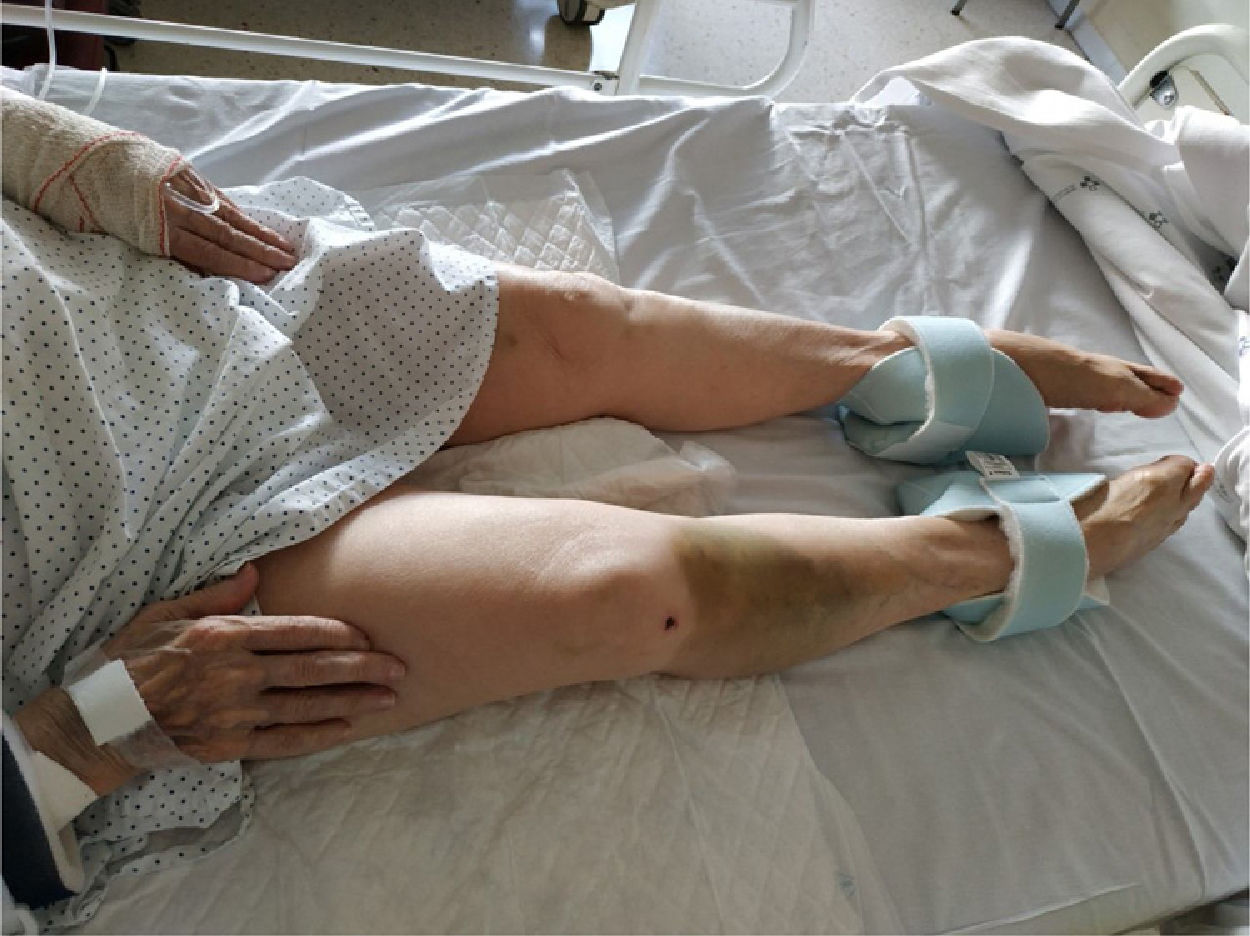
En la exploración física presentaba un estado de desorientación y agitación con quejas continuas, además de rigidez generalizada en el tronco y los miembros, con rigidez en rueda dentada en las extremidades superiores e hiperextensión en las manos y los pies, con hipertonía asociada (fig. 1). Tensión arterial 150/100mmHg, temperatura 36,6°C saturación basal de O2 96%. Auscultación cardiaca y pulmonar sin alteraciones relevantes; abdomen: era blando, depresible sin masas ni megalias, y el peristaltismo estaba conservado.
La medicación habitual era AAS, clometiazol, paracetamol, atorvastatina, escitalopram, omeprazol, losartan/hidroclorotiazida y cefuroxima desde 24horas antes del ingreso.
Las pruebas complementarias realizadas incluyeron sistemático y sedimento de orina: sangre++, leucocitos++. Hemograma y bioquímica: hemoglobina 11,1g/dl, leucocitos y plaquetas normales. Coagulación básica: tiempo de protrombina 73%, INR 1,23. Glucosa: 104mg/dl, urea: 84mg/dl, creatinina 1,86mg/dl, calcio corregido 6,9mg/dl (bajo), magnesio (Mg): 0,4mg/dl (bajo), sodio: 145mEq/l, potasio: 3,7mEq/l, CPK: 2063, PCR: 44.
Tras estos signos y síntomas clínicos, y las alteraciones iónicas presentadas, se procedió a la retirada del omeprazol y de la combinación losartan/hidroclorotiazida, además de la reposición de los déficits de calcio y magnesio por vía parenteral. También se instauró antibioterapia empírica para la ITU. Con todo ello, tras 24horas se objetivó una mejoría de la orientación y la cognición de la paciente, así como una desaparición de los episodios de alucinación y delirios que había presentado previamente. Por otro lado, en la exploración se constató una ausencia de la rigidez generalizada y de la hiperextensión, principalmente en las manos.
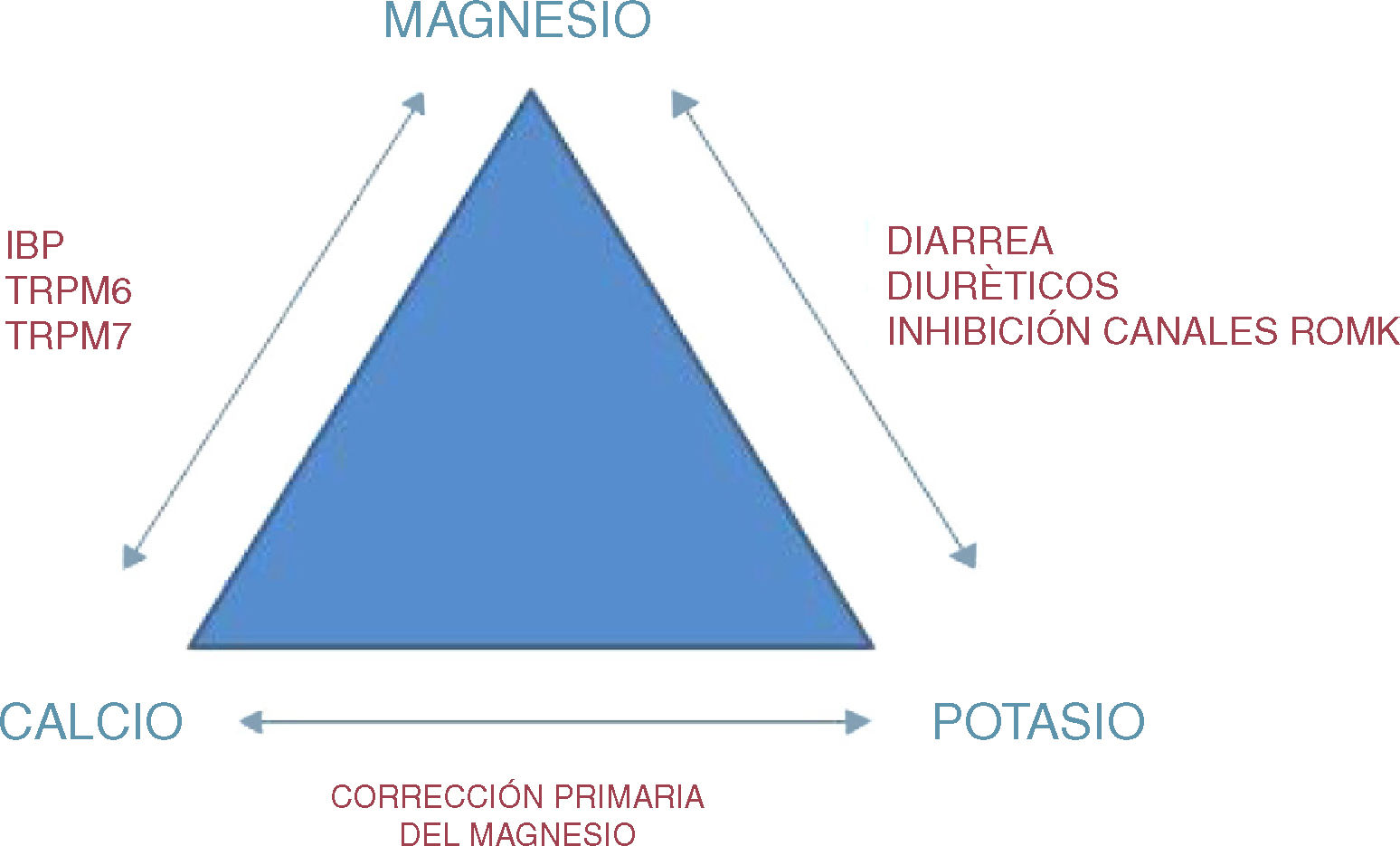
La homeostasis del Mg está mediada principalmente por el balance entre su absorción a nivel intestinal y su eliminación renal. Los fármacos principalmente asociados a hipomagnesemia como efecto adverso son los diuréticos de asa, las tiazidas, el cisplatino, el foscarnet, los aminoglucósidos y los los IBP2. La hipomagnesemia asociada a los IBP, según Cundy et al.3,4, se debe a un defecto en su absorción a nivel intestinal, comprobando la baja excreción urinaria de Mg que se produjo durante la infusión intravenosa de omeprazol hasta alcanzar niveles elevados de este en suero. La absorción del Mg tiene lugar en el intestino delgado debido a 2 mecanismos de transporte: por un lado, existe un transporte activo transcelular, mediado por una proteína de la familia de los receptores de canales transitorios TRPM6, TRPM7; y otro pasivo que actúa a través de un mecanismo de difusión, dando lugar a la absorción de aproximadamente un 7% del Mg ingerido. El hecho de que en este tipo de pacientes exista una corrección parcial de la hipomagnesemia con la administración oral de magnesio como suplemento podría indicar que el mecanismo de transporte pasivo está intacto y que el transporte activo está afectado por el tratamiento con IBP, bien porque los cambios en el pH intestinal afecten a las funciones del canal, bien porque los pacientes sensibles sean portadores heterocigotos de mutaciones del TRPM6 y TRPM75.
En el caso de la hipocalcemia los datos existentes en la actualidad apoyan el hecho de que la supresión profunda de ácido, relacionada con el uso de IBP, podría interferir con la absorción de calcio. De todas formas, este efecto no parece ser relevante para las sales de calcio solubles o el calcio contenido en la leche y sus derivados6.
Durante su ingreso se suprimió la toma de omeprazol, y se observó la progresiva mejoría de los niveles de calcio y magnesio, así como de la sintomatología asociada, es decir, las alucinaciones y la contracción generalizada de manos y pies. La sintomatología de tipo psicótica7, en forma de delirium, y las alucinaciones de tipo visual o auditivo han sido descritas en personas de edad avanzada que están tomando IBP8.
Una vez revisadas las posibles interacciones y efectos secundarios de la medicación previa encontramos que la hidroclorotiazida también podría haber contribuido a la aparición de hipomagnesemia, asociada a las pérdidas renales, no así la hipocalcemia, efecto asociado a los IBP como el omeprazol, pero no a las tiazidas.
Por otra parte, el metabolismo iónico del calcio y del potasio está estrechamente ligado al del magnesio (fig. 2). Esto explica que en la mayoría de los casos, cuando hay hipocalcemia y/o hipopotasemia, es necesaria la corrección inicial del magnesio para normalizar las cifras de los otros 2 iones. En lo concerniente al metabolismo cálcico la hipocalcemia es un signo clásico de hipomagnesemia y se debe a alteraciones en la secreción de hormona paratiroidea, resistencia a su acción y déficit de vitamina D9.
En definitiva, el tratamiento prolongado con omeprazol puede asociar alteraciones hidroelectrolíticas graves secundarias a la hipomagnesemia, la cual puede ser asintomática o provocar clínica de vómitos, diarrea, o incluso tetania, síndrome confusional y convulsiones. Por ello, parece aconsejable controlar de forma periódica los niveles séricos de magnesio, calcio y potasio en pacientes que lleven más de un año tratándose con IBP y que puedan estar tomando de forma concomitante otros fármacos que podrían favorecer la hipomagnesemia como los diuréticos de asa, las tiazidas o la digoxina. También se recomienda en pacientes de edad avanzada, con diabetes mellitus, insuficiencia renal o enfermedad cardiovascular, y la sustitución de estos fármacos por antagonistas del receptor H2 en casos de hipomagnesemia grave10.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.