El ictus en el paciente adulto joven (15-45 años) es una entidad poco frecuente, pero no excepcional, ya que supone el 10% de los ictus evaluados en un hospital. La tasa de incidencia anual recogida en Cantabria1 durante un periodo de 2 años fue de 12/105 con ligero predominio en mujeres. En este grupo etario, el espectro etiológico es muy amplio, por lo que su abordaje requiere de un estudio extenso. Es fundamental determinar la etiología para poder establecer las medidas óptimas de prevención secundaria. Adquieren relevancia la embolia cerebral cardiogénica y la vasculopatía no aterosclerótica como la disección arterial o la migraña, aunque de cualquier modo la etiología indeterminada es en muchos estudios la causa más común.
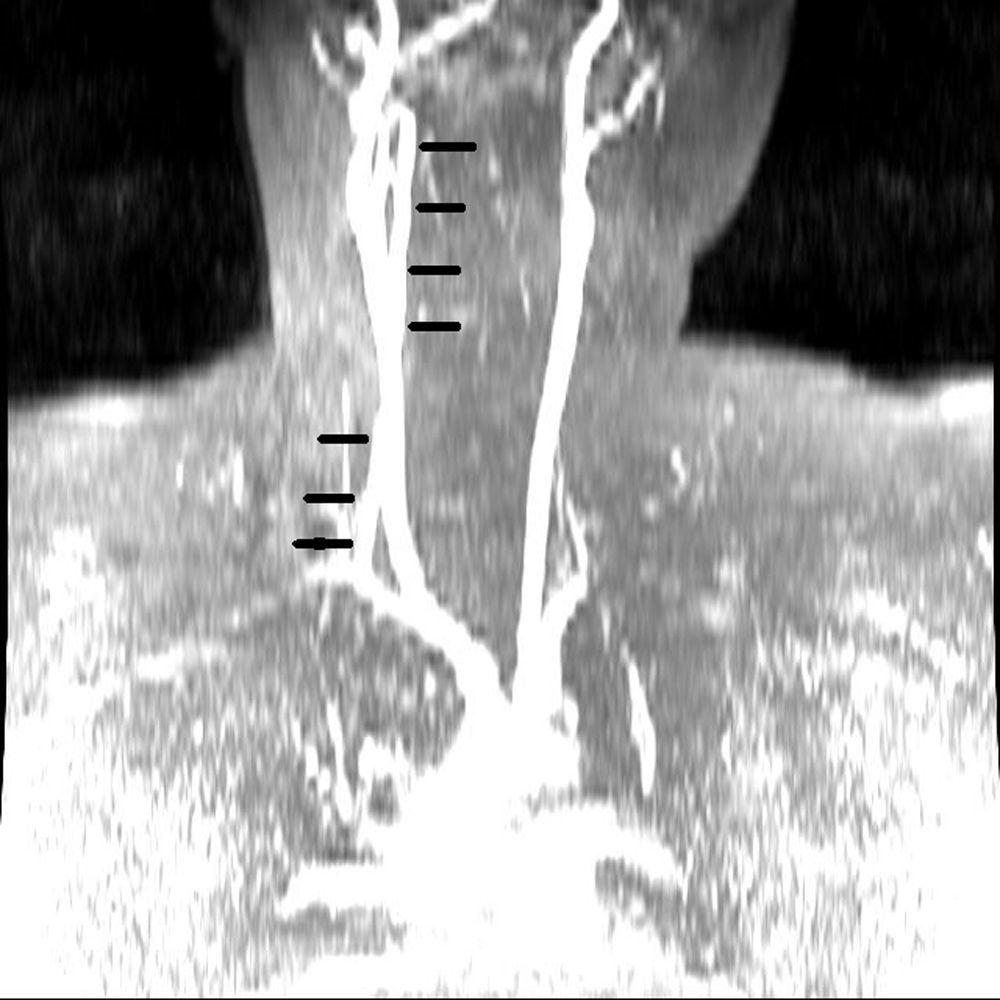
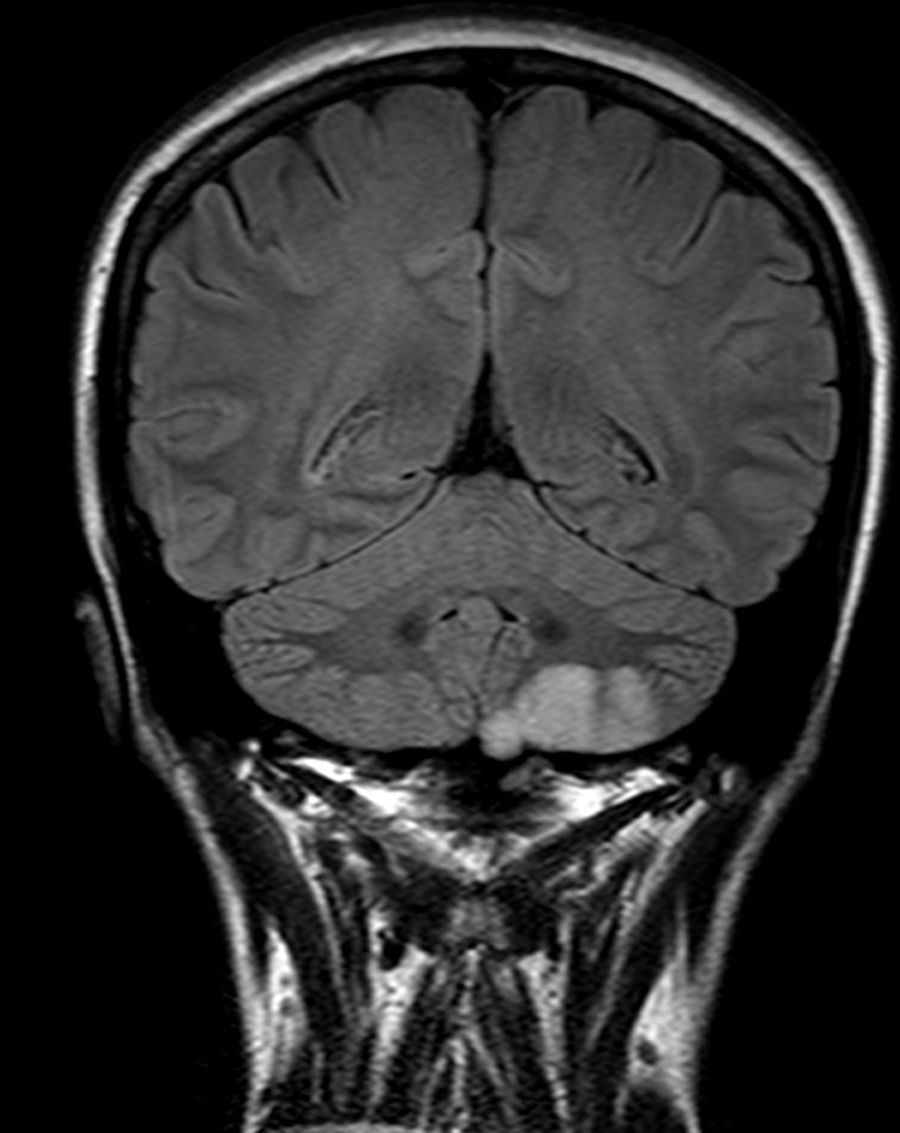
Presentamos el caso de una mujer de 31 años, que padecía migraña sin aura de localización periorbitaria, alternante, que trataba con AINE de manera puntual. No tenía factores de riesgo cardiovascular ni hábitos tóxicos, y tampoco consumía otros fármacos ni anticonceptivos hormonales. Refería que 2 meses antes su cefalea había empeorado, con episodios muy frecuentes añadiéndose finalmente vértigo y dolor occipital intenso irradiado a hombro izquierdo con adormecimiento de la extremidad superior derecha. A la exploración las constantes estaban estables, consciente y con buen estado general. No se auscultaban soplos carotídeos, cardiacos ni supraclaviculares y en el examen neurológico tan solo se objetivaba hipoestesia en extremidad superior derecha con claudicación mínima de los dedos de perfil sensitivo. En la analítica destacaba glucemia 90mg/dl, colesterol LDL 126mg/dl, homocisteína 5,9mg/dl, apolipoproteína A1 122mg/dl, apolipoproteína B100 89mg/dl y lipoproteína(a) 2,2mg/dl (valores normales). El resto de determinaciones incluyendo anticuerpos antinucleares, anticuerpos anticitoplasma de neutrófilo, factor reumatoide, anticuerpos antifosfolípido, serología de VIH, VHB, VHC, Trypanosoma cruzi y sífilis estaban dentro de la normalidad. La resonancia magnética nuclear (RMN) cerebral y la angio-RMN de troncos supraaórticos en el diagnóstico de la oclusión completa de la arteria vertebral izquierda desde su origen (fig. 1), con focos de infarto isquémico en el hemisferio cerebeloso izquierdo (fig. 2). Descartó disección arterial. Durante su estancia en la unidad de ictus no se constataron arritmias, como tampoco se evidenció cardiopatía estructural en el ecocardiograma transtorácico realizado. Fue dada de alta con recuperación completa, antiagregada con 100mg de ácido acetilsalicílico y en tratamiento con 40mg de atorvastatina al día.
La migraña es una cefalea que en los últimos años ha cobrado interés por su relación con los fenómenos isquémicos, y en concreto con el ictus2. La cuestión es de qué manera se relacionan. Como factor de riesgo, el ictus se produce independiente en el tiempo, mientras el infarto migrañoso tiene lugar durante el curso de un ataque. Diversos estudios han permitido establecer una relación de causalidad migraña-ictus3 en mujeres menores de 45 años con migraña con aura, observando un riesgo relativo (RR) en torno a 2, que aumenta en presencia de otros factores como el hábito tabáquico o consumo de anticonceptivos orales. Se ha descartado la migraña sin aura como factor de riesgo, y este incremento del RR tampoco se ha demostrado en otros grupos de edad o varones4. Sin embargo, la frecuencia de las crisis de migraña y el inicio reciente del síndrome migrañoso influyen aumentando el riesgo de desarrollar un ictus. Aún así, el riesgo absoluto de desarrollar un evento isquémico es bajo y no está indicada la prevención primaria con ácido acetilsalicílico en estas pacientes5, siendo fundamental identificar y tratar otros factores de riesgo vascular añadidos.
La migraña como causa directa de ictus es muy infrecuente y exclusiva de su forma clásica6. El mecanismo patogénico consiste fundamentalmente en la disfunción endotelial, y en el caso del infarto migrañoso lo provoca la oliguemia regional que acompaña al aura, y la activación del sistema trigémino-vascular. Es decir, que es causado directamente por los mecanismos fisiopatológicos que subyacen a una migraña con aura7.
En este caso, dado que se trataba de una migraña sin aura y no coexistían más factores de riesgo, creemos que se da la coincidencia de 2 enfermedades independientes: ictus aterotrombótico de la arteria vertebral izquierda y migraña.
El ictus en el adulto joven implica una mayor mortalidad y merma en la calidad de vida respecto a la población sana de la misma edad. Los principales factores predictores de mal pronóstico son: edad mayor de 35 años, sexo masculino, presencia de factores de riesgo cardiovascular y etiología aterosclerótica o cardioembólica8. De todas formas, comparado con el ictus del paciente de más edad, se asocia a un mejor pronóstico.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.