Describir patrones de causa de muerte por género, edad y territorio. Las causas de mortalidad y sus posibles relaciones con las desigualdades en salud en la población rural y urbana en España.
Material y métodosSe realizó un estudio ecológico de los datos de mortalidad de la población española entre 2007 y 2013.
Los datos de mortalidad se obtuvieron del Instituto Nacional de Estadística (INE). Para presentar los datos de forma agrupada y simplificada, se codificó la clasificación CIE-10 utilizada por el INE con la clasificación de Carga de Enfermedad definida por Murray y López en 1996, reducida a 21 categorías de enfermedades.
Se ha calculado la variable territorio rural/urbano tomando como referencia el corte que establece que poblaciones superiores a 10.000 habitantes son entornos urbanos y los que están por debajo son entornos rurales.
Se utilizó el test de χ2 y de la z corregida por Bonferroni para los factores de carácter cualitativo y el contraste de la t de Student para los factores de carácter cuantitativo.
ResultadosLas principales causas de muerte fueron las enfermedades cardiovasculares con el 31% (844.010) y los tumores malignos con el 26,7% (724.889), las neuropsiquiátricas con el 8,8% (238.330) y las respiratorias con el 8,7% (235.448). En el entorno rural, para el género masculino se encontró que fallecieron el 52,7% (366.053) mientras que en el entorno urbano fallecieron el 51,3% (995.470). En cuanto al género femenino, los casos de defunciones fueron el 47,3% (329.063) en el entorno rural y el 48,7% (9545.188) en el urbano. Con respecto a la edad, las medias de las edades que se asocian a un fallecimiento más tardío fueron las condiciones nutricionales (media de 85,62 años). En cuanto a las edades más tempranas, obviando las relacionadas con los fallecimientos de recién nacidos, fueron las anomalías congénitas con 25,37 años de media.
ConclusionesSe encontraron diferencias de mortalidad entre los 3ejes de desigualdad sociales en salud (edad, género y territorio). Por lo tanto, podemos decir que los determinantes sociales condicionan nuestra esperanza de vida.
Describe patterns of cause of death by gender, age and territory. The causes of mortality and their possible relationships with health inequalities in the rural and urban population in Spain.
Material and methodsAn ecological study of the mortality data of the Spanish population between 2007 and 2013 was carried out.
Mortality data were obtained from the National Statistics Institute (INE). To be able to present the data in the grouped and simplified form, the ICD-10 classification detected by the INE was coded with the classification of Disease Load defined by Murray and López (1996), reduced to 21 categories of diseases.
The territory variable has been determined: rural / urban, taking as a reference the cut that establishes that populations over 10,000 inhabitants are urban environments and those that are below rural environments.
The chi-square test and the Bonferroni-corrected z test for qualitative factors and the Student's t-test for quantitative factors were considered.
ResultsThe results showed than the main causes of death were cardiovascular diseases with 31% (844,010) and malignant tumors with 26.7% (724,889), neuropsychiatric with 8.8% (238,330) and respiratory with 8.7% (235,448). In the rural setting, for the male gender, 52.7% (366,053) died, while 51.3% (995,470) died in the urban environment. Regarding the female gender, the cases of deaths were 47.3% (329,063) in the rural environment and 48.7% (9545.188) in the urban. Related to age, the means of the ages associated with a later death were nutritional conditions with 85.62 years. As for the earliest ages, obviating those related to the deaths of newborns, were the congenital anomalies with 25.37 years of means.
ConclusionsMortality differences were found between the 3axes of social inequality in health-age, gender and territory. Therefore, we can say that social determinants condition our life expectancy.
En la actualidad, los avances en medicina, salud, nutrición e higiene han contribuido al aumento de la esperanza de vida y al descenso de la mortalidad a nivel global, con un cambio de patrón en las principales causas de mortalidad, incluso en los países pobres1.
Las desigualdades sociales en salud las podemos definir como «aquellas diferencias en salud injustas y evitables entre grupos poblacionales definidos de forma social, económica, demográfica o geográfica. Estas desigualdades son el resultado de las distintas oportunidades y recursos relacionados con la salud que tienen las personas en función de su clase social, sexo, territorio o etnia, lo que se traduce en una peor salud entre los colectivos socialmente menos favorecidos»2. Las desigualdades en salud según el nivel socioeconómico tienden a aumentar, porque los grupos sociales más privilegiados se benefician antes y en mayor proporción de las acciones e intervenciones sociales y sanitarias dirigidas a mejorar la salud3.
La mortalidad es una de las principales dimensiones para caracterizar las desigualdades socioeconómicas relacionadas con la salud4. Los indicadores de mortalidad han sido muy utilizados para estudiar las desigualdades sanitarias, por ser una de las fuentes de información más disponible y comparable en los ámbitos local, nacional e internacional con indicadores sociales y económicos5 con los que se pueden relacionar.
En los últimos años se ha producido un incremento de los estudios sobre las desigualdades sociales que consideran el territorio o área geográfica como determinante de la salud. Teniendo en cuenta que la salud de un grupo es más que la totalidad de la salud de cada uno de los individuos, existen factores contextuales del área geográfica como el medio ambiente, el urbanismo, el sector productivo, los equipamientos de ocio, la provisión de servicios (tanto públicos como privados) o los aspectos socioculturales que, independientemente de los factores individuales, pueden producir importantes desigualdades socioeconómicas relacionadas con la salud. Este interés se ha incrementado, además, por la demanda del ámbito de las políticas sanitarias con el propósito de identificar áreas geográficas con indicadores socioeconómicos y de salud más desfavorables6,7.
A pesar de esa relevancia del territorio como determinante social, las diferencias en mortalidad por hábitat es un tema muy poco estudiado8. Los espacios rurales presentan unas características económicas, sociales y estructurales singulares que propician la aparición de brechas sociales (clase social, género, edad, etnia y territorio) que inciden en el aumento de las desigualdades sociales en la salud.
Fuentes y metodologíaSe realizó un estudio ecológico de los datos de mortalidad de la población española entre 2007 y 2013.
Para la medición de los niveles de salud existen distintos indicadores, entre los que podemos encontrar: mortalidad general, mortalidad por causas, salud percibida, prevalencia de enfermedades crónicas y utilización de servicios9. Dependiendo de la accesibilidad y de la finalidad, podremos optar por unos o por otros. En nuestro estudio, para medir los niveles de salud hemos utilizado el indicador de mortalidad por causa de muerte, que se ha relacionado con las variables de edad, género y territorio. Se utilizaron los datos estadísticos sobre defunciones según la causa de muerte recopilados por el Instituto Nacional de Estadística (INE).
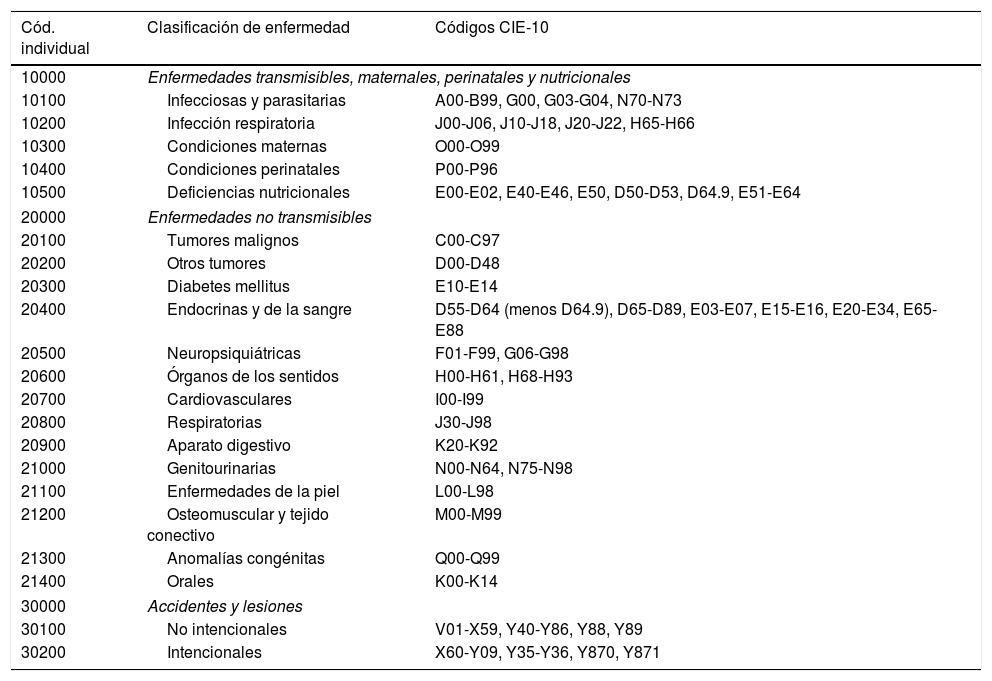
En las bases de datos utilizadas para este trabajo se encontraron 4.707 enfermedades. Para presentar los datos de forma agrupada y simplificada se codificó la clasificación CIE-10 utilizada por el INE con la clasificación de Carga de Enfermedad definida por Murray y López en 1996 (tabla 1), reducida a 21 categorías de enfermedades. La clasificación de carga de enfermedad de Murray y López está muy extendida y es muy reconocida por el ámbito científico, además de estar respaldada por la propia Organización Mundial de la Salud10. De esta forma, a través de esta clasificación se simplifica la CIE-10 en 3 grandes grupos: a) enfermedades transmisibles, maternas, perinatales y nutricionales, b) enfermedades no transmisibles y c) accidentes y lesiones. Cada grupo de enfermedades se divide en 21 categorías que, a su vez, se desagregan en subcategorías11,12.
Listado de carga de enfermedad y su correspondencia con el código de la Clasificación Internacional de Enfermedades, 10.a revisión
| Cód. individual | Clasificación de enfermedad | Códigos CIE-10 |
|---|---|---|
| 10000 | Enfermedades transmisibles, maternales, perinatales y nutricionales | |
| 10100 | Infecciosas y parasitarias | A00-B99, G00, G03-G04, N70-N73 |
| 10200 | Infección respiratoria | J00-J06, J10-J18, J20-J22, H65-H66 |
| 10300 | Condiciones maternas | O00-O99 |
| 10400 | Condiciones perinatales | P00-P96 |
| 10500 | Deficiencias nutricionales | E00-E02, E40-E46, E50, D50-D53, D64.9, E51-E64 |
| 20000 | Enfermedades no transmisibles | |
| 20100 | Tumores malignos | C00-C97 |
| 20200 | Otros tumores | D00-D48 |
| 20300 | Diabetes mellitus | E10-E14 |
| 20400 | Endocrinas y de la sangre | D55-D64 (menos D64.9), D65-D89, E03-E07, E15-E16, E20-E34, E65-E88 |
| 20500 | Neuropsiquiátricas | F01-F99, G06-G98 |
| 20600 | Órganos de los sentidos | H00-H61, H68-H93 |
| 20700 | Cardiovasculares | I00-I99 |
| 20800 | Respiratorias | J30-J98 |
| 20900 | Aparato digestivo | K20-K92 |
| 21000 | Genitourinarias | N00-N64, N75-N98 |
| 21100 | Enfermedades de la piel | L00-L98 |
| 21200 | Osteomuscular y tejido conectivo | M00-M99 |
| 21300 | Anomalías congénitas | Q00-Q99 |
| 21400 | Orales | K00-K14 |
| 30000 | Accidentes y lesiones | |
| 30100 | No intencionales | V01-X59, Y40-Y86, Y88, Y89 |
| 30200 | Intencionales | X60-Y09, Y35-Y36, Y870, Y871 |
Fuente: tomada de Tornero Patricio et al.16.
Para establecer los grupos de los entornos rural y urbano, y teniendo en cuenta la limitación de la base de datos de defunciones del INE (municipios comprendidos entre los intervalos de menor o igual a 10.000 habitantes y mayor de 10.000 habitantes), en este estudio se utilizó una clasificación que viene siendo utilizada en estudios de desarrollo rural basado en el tamaño del municipio. Esta clasificación establece, por un lado, que la población rural es la agrupación de los territorios con menos de 2.000 habitantes y los territorios semirrurales con poblaciones de 10.000 habitantes o menos; por otro lado, el entorno urbano corresponde a poblaciones de más de 10.000 habitantes13. Se ha tomado como referencia el corte que establece que poblaciones superiores a 10.000 habitantes son entornos urbanos y con menos de 10.000 se consideran entornos rurales. Esto es por 2motivos principalmente, por la enorme diversidad entre unidades de asentamiento y unidades administrativas y por una cuestión estadística, pues cuando los municipios son menores a 10.000 habitantes no se registran8.
El análisis estadístico se llevó a cabo con el software SPSS 22. Se obtuvieron estadísticos descriptivos de centralización y dispersión (media y desviación estándar) y estadísticos de distribución para las variables cualitativas (frecuencias absolutas y relativas). Para la comparación de la causa de muerte con cada uno de los indicadores de desigualdad social se utilizó el test de χ2 y de la z corregida por Bonferroni para los factores de carácter cualitativo y el contraste de la t de Student para los factores de carácter cuantitativo. Para la explotación de los datos se utilizaron los ficheros de microdatos anonimizados de defunciones según la causa de muerte del registro de mortalidad facilitado por el INE, de las series de 2007 a 2013.
ResultadosSe obtuvo una muestra total de 2.719.945 registros de casos de muerte; se desestimaron para el análisis los registros perdidos o no clasificables, que supusieron el 2,8% (75.714). El total de enfermedades registradas fueron 4.707 y se agruparon en 21 categorías: el total obtenido fue 2.644.231 casos de muerte.
Los datos (tabla 2) apuntan que las principales causas de muerte son las enfermedades cardiovasculares (31%; 844.010) y los tumores malignos (26,7%; 724.889), seguidas muy de lejos por las neuropsiquiátricas con el 8,8% (238.330) y las respiratorias con el 8,7% (235.448).
Número de defunciones, porcentaje y tasa bruta por causa de muerte (2007-2013, España)
| Causa de muerte | n | (%) | Tasa bruta 105 |
|---|---|---|---|
| Infecciosas y parasitarias | 49.669 | 1,8 | 15,36 |
| Infecciones respiratorias | 68.073 | 2,5 | 21,05 |
| Condiciones maternas | 105 | 0,0 | 0,03 |
| Condiciones perinatales | 6.014 | 0,2 | 1,86 |
| Condiciones nutricionales | 3.108 | 0,1 | 0,96 |
| Tumores malignos | 724.889 | 26,7 | 224,15 |
| Otros tumores | 26.122 | 1,0 | 8,08 |
| Diabetes mellitus | 69.462 | 2,6 | 21,48 |
| Endocrinas y de la sangre | 25.202 | 0,9 | 7,79 |
| Neuropsiquiátricas | 238.330 | 8,8 | 73,70 |
| Órganos de los sentidos | 66 | 0,0 | 0,02 |
| Cardiovasculares | 844.010 | 31,0 | 260,99 |
| Respiratorias | 235.448 | 8,7 | 72,81 |
| Aparato digestivo | 136.419 | 5,0 | 42,18 |
| Aparato genitourinario | 76.540 | 2,8 | 23,67 |
| Piel | 8.485 | 0,3 | 2,62 |
| Osteomusculares y tejido conectivo | 24.067 | 0,9 | 7,44 |
| Anomalías congénitas | 6.147 | 0,2 | 1,90 |
| Condiciones orales | 102 | 0,0 | 0,03 |
| Accidentes y lesiones no intencionales | 75.730 | 2,8 | 23,42 |
| Accidentes y lesiones intencionales | 26.243 | 1,0 | 8,11 |
| Total | 2.644.231 | ||
| No clasificables | 74.875 | 2,8 | |
| Perdidos | 839 | 0,0 |
En cuanto al perfil sociodemográfico, nos encontramos que la mayoría de los casos de muerte registrados son de nacionalidad española (97,3%; 2.571.094) y se han producido en entornos urbanos (73,6%; 1.940.658).
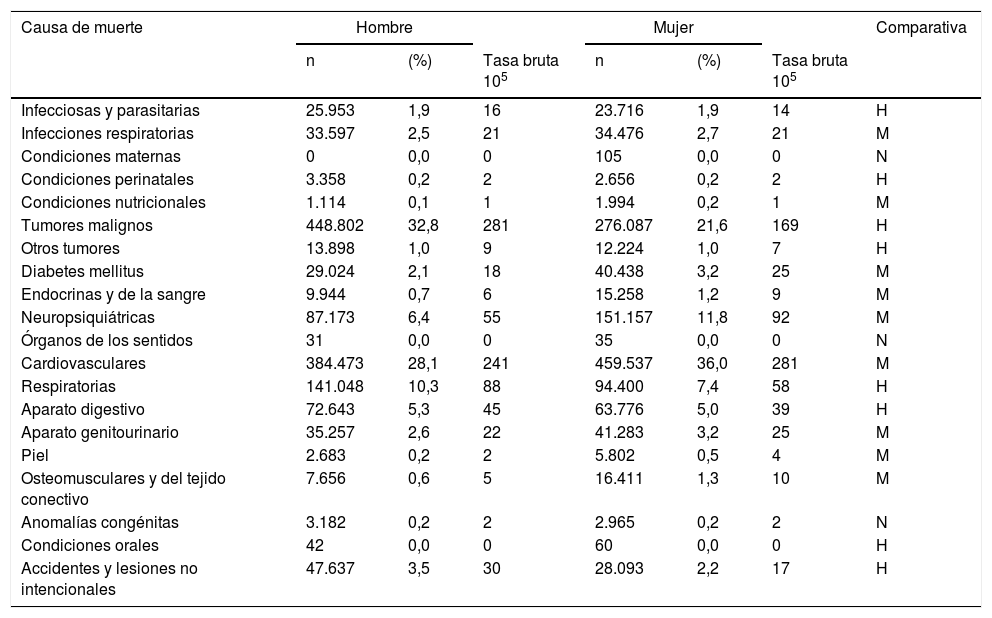
Con respecto al género, los datos no muestran diferencias significativas entre los casos de muerte: los hombres supusieron un 51,7% (1.367.439) y las mujeres un 48,3% (1.276.792). En cambio, en el análisis comparativo mediante la prueba χ2, se obtuvo una relación significativa (χ2 92.390,356; grado de libertad 20; p = 000). Asimismo, se compararon las diferencias entre el porcentaje de fallecidos en cada sexo y cada una de las causas. Se utilizó la codificación por letras: M, H o N para su comparativa (tabla 3) en función de las diferencias estadísticamente significativas a un nivel de 0,05. Se utilizó la letra M (10 diferencias encontradas) cuando las diferencias encontradas eran en mujeres, H en hombres (8 diferencias encontradas) y en los casos en que no hubo diferencias significativas, se utilizó la letra N (3 diferencias no encontradas).
Número de defunciones, porcentaje, tasas brutas específicas y comparativas (significación estadística entre hombres y mujeres) por causa de muerte y por sexo (2007-2013, España)
| Causa de muerte | Hombre | Mujer | Comparativa | ||||
|---|---|---|---|---|---|---|---|
| n | (%) | Tasa bruta 105 | n | (%) | Tasa bruta 105 | ||
| Infecciosas y parasitarias | 25.953 | 1,9 | 16 | 23.716 | 1,9 | 14 | H |
| Infecciones respiratorias | 33.597 | 2,5 | 21 | 34.476 | 2,7 | 21 | M |
| Condiciones maternas | 0 | 0,0 | 0 | 105 | 0,0 | 0 | N |
| Condiciones perinatales | 3.358 | 0,2 | 2 | 2.656 | 0,2 | 2 | H |
| Condiciones nutricionales | 1.114 | 0,1 | 1 | 1.994 | 0,2 | 1 | M |
| Tumores malignos | 448.802 | 32,8 | 281 | 276.087 | 21,6 | 169 | H |
| Otros tumores | 13.898 | 1,0 | 9 | 12.224 | 1,0 | 7 | H |
| Diabetes mellitus | 29.024 | 2,1 | 18 | 40.438 | 3,2 | 25 | M |
| Endocrinas y de la sangre | 9.944 | 0,7 | 6 | 15.258 | 1,2 | 9 | M |
| Neuropsiquiátricas | 87.173 | 6,4 | 55 | 151.157 | 11,8 | 92 | M |
| Órganos de los sentidos | 31 | 0,0 | 0 | 35 | 0,0 | 0 | N |
| Cardiovasculares | 384.473 | 28,1 | 241 | 459.537 | 36,0 | 281 | M |
| Respiratorias | 141.048 | 10,3 | 88 | 94.400 | 7,4 | 58 | H |
| Aparato digestivo | 72.643 | 5,3 | 45 | 63.776 | 5,0 | 39 | H |
| Aparato genitourinario | 35.257 | 2,6 | 22 | 41.283 | 3,2 | 25 | M |
| Piel | 2.683 | 0,2 | 2 | 5.802 | 0,5 | 4 | M |
| Osteomusculares y del tejido conectivo | 7.656 | 0,6 | 5 | 16.411 | 1,3 | 10 | M |
| Anomalías congénitas | 3.182 | 0,2 | 2 | 2.965 | 0,2 | 2 | N |
| Condiciones orales | 42 | 0,0 | 0 | 60 | 0,0 | 0 | H |
| Accidentes y lesiones no intencionales | 47.637 | 3,5 | 30 | 28.093 | 2,2 | 17 | H |
H: hombres; M: mujeres; N:no hay diferencias.
Las principales causas de muerte del hombre son los tumores malignos, con el 32,8% (448.802), y las enfermedades cardiovasculares, con el 28,1% (384.473). Con respecto a la mujer, se invierten las tendencias: las enfermedades cardiovasculares son la principal causa de muerte, con el 36% (459.537), y en segundo lugar lo ocupan los tumores malignos, con el 21,6% (276.087) (tabla 3).
Con relación a la variable edad se obtuvo que la edad media de fallecimiento es de 77,65 años (desviación estándar [DE] 14,98). Las enfermedades perinatales, tumorales (otros y malignos), endocrinas y de la sangre, neuropsiquiátricas, cardiovasculares, de aparato digestivo, las anomalías congénitas y los accidentes y lesiones (intencionales y no intencionales) son las que presentan registros con edad mínima. Mientras que accidentes y lesiones no intencionales (n = 116) presenta la edad máxima de fallecimiento (tabla 4).
Número de defunciones, edad media, desviación estándar, mínimo y máximo por causa de muerte (2007-2013, España)
| n | Edad media | Desviación estándar | Mínimo | Máximo | |
|---|---|---|---|---|---|
| Infecciosas y parasitarias | 49.669 | 71,92 | 18,71 | 0,01 | 110,00 |
| Infecciones respiratorias | 68.073 | 83,50 | 11,97 | 0,01 | 111,00 |
| Condiciones maternas | 105 | 33,67 | 5,92 | 18,00 | 45,00 |
| Condiciones perinatales | 6.014 | 0,67 | 4,98 | 0,00 | 68,00 |
| Condiciones nutricionales | 3.108 | 85,62 | 11,16 | 0,03 | 107,00 |
| Tumores malignos | 724.889 | 72,40 | 13,42 | 0,00 | 110,00 |
| Otros tumores | 26.122 | 77,06 | 14,59 | 0,00 | 109,00 |
| Diabetes mellitus | 69.462 | 81,58 | 10,06 | 7,00 | 108,00 |
| Endocrinas y de la sangre | 25.202 | 75,48 | 19,09 | 0,00 | 109,00 |
| Neuropsiquiátricas | 238.330 | 82,98 | 11,94 | 0,00 | 110,00 |
| Órganos de los sentidos | 66 | 78,36 | 17,58 | 22,00 | 100,00 |
| Cardiovasculares | 844.010 | 81,43 | 11,81 | 0,00 | 113,00 |
| Respiratorias | 235.448 | 81,89 | 11,13 | 0,02 | 110,00 |
| Aparato digestivo | 136.419 | 76,34 | 14,31 | 0,00 | 109,00 |
| Aparato genitourinario | 76.540 | 83,65 | 9,70 | 0,02 | 111,00 |
| Piel | 8.485 | 84,26 | 9,98 | 1,00 | 109,00 |
| Osteomusculares y del tejido conectivo | 24.067 | 83,87 | 11,38 | 0,58 | 110,00 |
| Anomalías congénitas | 6.147 | 25,37 | 29,61 | 0,00 | 103,00 |
| Condiciones orales | 102 | 77,74 | 13,49 | 39,00 | 105,00 |
| Accidentes y lesiones no intencionales | 75.730 | 63,94 | 24,08 | 0,00 | 116,00 |
| Accidentes y lesiones intencionales | 26.243 | 53,43 | 19,10 | 0,00 | 112,00 |
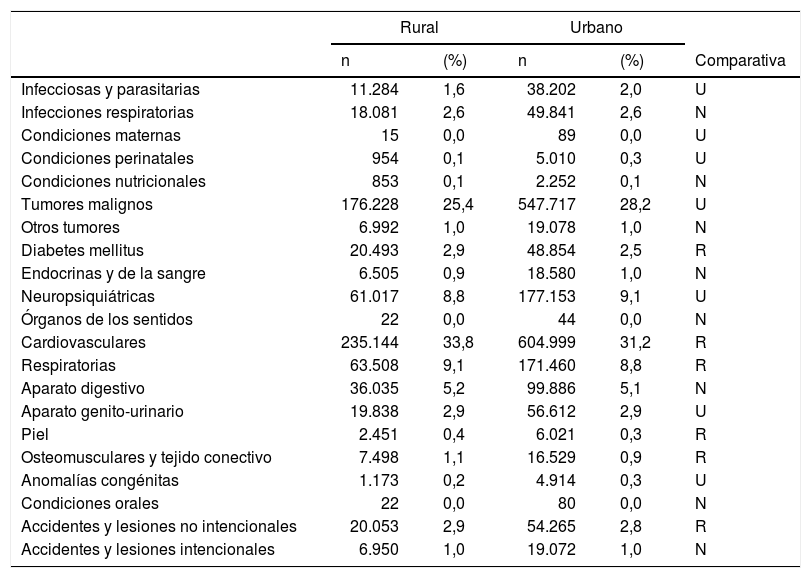
Se realizó una análisis comparativo entre la causa de muerte y el territorio mediante la prueba χ2, con una relación significativa (χ24.323,972; grado de libertad 20; p = 000). Asimismo, se compararon las diferencias entre el porcentaje de fallecidos en cada entorno por cada una de las causas de mortalidad (tabla 5). En este caso, se utilizó la codificación de las letras: R, U y N. En los casos en que se encontraron diferencias significativas en el entorno rural se utilizó la letra R (6 diferencias encontradas). En cambio, si las diferencias encontradas eran en el entorno urbano se utilizó la letra U (7 diferencias encontradas). Cuando no se encontraron diferencias significativas se señalaron con la letra N (8 diferencias no encontradas).
Número de defunciones, porcentaje y comparativa (significación estadística entre rural y urbano). Por causa de muerte y territorio (rural/urbano) (2007-2013, España)
| Rural | Urbano | ||||
|---|---|---|---|---|---|
| n | (%) | n | (%) | Comparativa | |
| Infecciosas y parasitarias | 11.284 | 1,6 | 38.202 | 2,0 | U |
| Infecciones respiratorias | 18.081 | 2,6 | 49.841 | 2,6 | N |
| Condiciones maternas | 15 | 0,0 | 89 | 0,0 | U |
| Condiciones perinatales | 954 | 0,1 | 5.010 | 0,3 | U |
| Condiciones nutricionales | 853 | 0,1 | 2.252 | 0,1 | N |
| Tumores malignos | 176.228 | 25,4 | 547.717 | 28,2 | U |
| Otros tumores | 6.992 | 1,0 | 19.078 | 1,0 | N |
| Diabetes mellitus | 20.493 | 2,9 | 48.854 | 2,5 | R |
| Endocrinas y de la sangre | 6.505 | 0,9 | 18.580 | 1,0 | N |
| Neuropsiquiátricas | 61.017 | 8,8 | 177.153 | 9,1 | U |
| Órganos de los sentidos | 22 | 0,0 | 44 | 0,0 | N |
| Cardiovasculares | 235.144 | 33,8 | 604.999 | 31,2 | R |
| Respiratorias | 63.508 | 9,1 | 171.460 | 8,8 | R |
| Aparato digestivo | 36.035 | 5,2 | 99.886 | 5,1 | N |
| Aparato genito-urinario | 19.838 | 2,9 | 56.612 | 2,9 | U |
| Piel | 2.451 | 0,4 | 6.021 | 0,3 | R |
| Osteomusculares y tejido conectivo | 7.498 | 1,1 | 16.529 | 0,9 | R |
| Anomalías congénitas | 1.173 | 0,2 | 4.914 | 0,3 | U |
| Condiciones orales | 22 | 0,0 | 80 | 0,0 | N |
| Accidentes y lesiones no intencionales | 20.053 | 2,9 | 54.265 | 2,8 | R |
| Accidentes y lesiones intencionales | 6.950 | 1,0 | 19.072 | 1,0 | N |
N: no hay diferencias; R: rural; U: urbano.
Así, encontramos que las enfermedades diabetes mellitus, cardiovasculares, respiratorias, de piel, osteomusculares y de tejido conectivo, y accidentes y lesiones no intencionales fueron relacionadas con el entorno rural y las enfermedades infecciosas y parasitarias, las condiciones maternas, las condiciones perinatales, los tumores malignos, las afecciones neuropsiquiátricas, del aparato genitourinario y las anomalías congénitas se relacionaron con el entorno urbano.
Los casos de mortalidad fueron 695.116 defunciones en territorio rural y 1.940.658 defunciones en territorio urbano. La edad media de defunción por territorio es de 79,286 años (DE 13,823) en el rural y 77,139 (DE 15,284) en el urbano, con diferencias estadísticamente significativas entre la edad media de defunción en ambos entornos (p<0,05).
Existen diferencias en el porcentaje de defunciones entre hombres y mujeres en cada uno de los entornos. En el entorno rural, para el género masculino se encontró que fallecieron el 52,7% (366.053) mientras que en el entorno urbano fueron el 51,3% (995.470). En cuanto al género femenino, los casos de defunciones fueron el 47,3% (329.063) en el entorno rural y el 48,7% (9545.188) en el urbano (tabla 6).
DiscusiónSegún los datos obtenidos, podemos observar en un primer nivel de análisis que la proporción de defunciones en el hombre es levemente superior a la de las mujeres, sin diferencias significativas por género. Esta leve diferencia puede ser debida a la diferencia biológica entre géneros, a diversos estilos de vida o a los efectos de los cambios producidos por la transición demográfica. En cuanto a la sobrerrepresentación de la nacionalidad española frente a la extranjera, podemos vislumbrarlo por el movimiento migratorio característico de las personas extranjeras relacionado con la búsqueda de empleo y su posterior regreso a sus países de origen: es habitual que estas personas terminen falleciendo en su país de nacimiento. Si bien hay un movimiento de personas extranjeras que prefieren pasar sus últimos años de vida en nuestro país, este porcentaje sigue siendo muy pequeño: son una minoría en comparación con la población inmigrante y la población de más edad local14.
Con respecto a las causas de muerte, observamos que predominan los tumores malignos y las enfermedades cardiovasculares. En este ámbito, es significativa la diferencia entre géneros, con una inversión entre hombres y mujeres, dado que los hombres aparecen como más propensos a fallecer por tumores malignos y las mujeres por enfermedades cardiovasculares. El desplazamiento de unas causas de muerte con respecto a otras que estaban más extendidas en el pasado se debe al aumento de la esperanza de vida, unido a la disminución de las enfermedades infecciosas y contagiosas. El aumento de la edad lleva consigo un mayor riesgo de cáncer. Algunos tumores han aumentado rápidamente como causa de muerte en la población con más edad, asociados con cambios de estilo de vida, entre otras múltiples causas. Así, por ejemplo, el cáncer de pulmón, debido al aumento del hábito de consumo de tabaco y el cáncer de mama, por los hábitos dietéticos adquiridos por la mujer15. Los resultados obtenidos nos llevan a resaltar que existen diferencias entre las causas de mortalidad de hombres y mujeres.
En cuanto a la edad, la media de fallecimiento es de 77,65 años, pero podemos encontrar un gradiente según la causa de muerte que va desde una temprana edad (de 0 años) a fallecimientos en individuos más longevos, con una media de edad de 85,65 años. En un segundo nivel de análisis, vemos que la edad también viene determinada por el territorio. Según los resultados, en entornos urbanos fallecen antes que en entornos rurales. La esperanza de vida en los entornos rurales es, por tanto, mayor que en los entornos urbanos.
Con relación al género, también encontramos diferencias en los porcentajes de defunciones entre hombres y mujeres. Si bien, como ya hemos referido, existen diferencias biológicas y diferencias sociales, como por ejemplo en la división por géneros del trabajo, el sexo forma parte de uno de los ejes de desigualdad en la salud. A pesar de tener una esperanza de vida más larga, las mujeres suelen presentar un estado de salud peor que el de los hombres. Para conocer con mayor detalle los motivos que puedan relacionarse con estas desigualdades, tendríamos que utilizar otros indicadores que permitan comprender mejor las causas que afectan directamente a estas diferencias, como, por ejemplo, los distintos roles que tienen cada uno (hombre y mujer) en el hogar, ya sea para las tareas domésticas o el cuidado de las personas del hogar. Uno de los indicadores más utilizados es la clase social, pues hay evidencia que demuestra que las desigualdades se incrementan cuando las personas con una clase social más alta tienen mejor estado de salud respecto a las de clase social más desfavorecida6.
Por último, en cuanto al territorio, en España debemos resaltar el fenómeno demográfico del crecimiento continuado de los entornos urbanos, que ha originado la desaparición de entornos rurales y ha dado lugar a la formación de grandes conurbaciones conformadas por la agregación de varios municipios. Dentro de la perspectiva de análisis de los determinantes sociales de la salud, cada vez se está teniendo más presente la relación del área geográfica y las desigualdades. Un ejemplo es el uso del código postal como indicador de ubicación geográfica, que permite relacionar la mortalidad y el nivel socioeconómico entre barrios de una misma ciudad16. Por este motivo, debemos tener en cuenta las características del área de residencia o contextuales como un determinante más6.
En este trabajo, el territorio, al igual que los otros ejes de desigualdad analizados (edad y género), muestran diferencias de las causas de muerte entre entornos rurales y urbanos: resulta significativa la asociación de determinados grupos de enfermedades a cada uno de los entornos. Además, el territorio está presente junto a las otras desigualdades y llega a producir una doble desigualdad. En el caso del género y el territorio, los hombres presentan más casos de mortalidad en el entorno urbano mientras que las mujeres presentan más casos en el entorno rural. Con relación al territorio y la edad, vemos que la edad media es mayor en el entorno rural que en el urbano. Además de otros determinantes sociales, pues no es lo mismo nacer y vivir en una localidad con una red de comunicación de transportes de difícil acceso, una mayor dificultad de adquisición de alimentos saludables, escasez de trabajo o trabajo precario, sin servicios sanitario ni de educación y con una vivienda que no cuenta con unos mínimos servicios de habitabilidad (agua y electricidad), que nacer y vivir en otros entornos en los que los equipamientos, servicios y oportunidades de vida son totalmente accesibles. Por ejemplo, es más difícil llegar a un centro de salud si los caminos se hacen intransitables durante la época de las lluvias17.
La cuestión social sigue estando presente en nuestro tiempo y las decisiones políticas sobre aspectos sociales determinan el impacto sobre la salud y las desigualdades. Así, por ejemplo, las administraciones locales encargadas de gestionar los servicios y desarrollar normativas actúan como empleadores y pueden promover el empoderamiento y la participación de la ciudadanía a través de la planificación urbana, el transporte, la vivienda, los servicios dirigidos a la infancia y a las personas mayores, los servicios sociales, los servicios medioambientales, los servicios relacionados con la cultura, el deporte, el trabajo, el desempleo y la economía local18.
Se propone para futuros estudios relacionar los indicadores de medidas de salud, como puede ser la utilizada en este estudio (causa de muerte), con otras variables sociodemográficas (nivel de estudios, poder adquisitivo, clase social, entre otros) que permitan conocer los factores que mayor influencia puedan presentar en las desigualdades.
Asimismo, se recomienda una distinción más detallada del hábitat. La clasificación de entornos rurales o urbanos no es algo baladí. No hay una definición estándar de ruralidad19. Por ello, debemos considerar otros factores que inciden en esta diferencia, además de la densidad poblacional, como son: el envejecimiento de la población, la dependencia económica, el sector agropecuario, la pesca, la habitabilidad de las viviendas20. Por último, debemos tener presentes los posibles errores al hacer asociaciones observables a un nivel agregado (por ejemplo, de área geográfica) con las de nivel individual; o bien, al contrario, al extrapolar a nivel social asociaciones del nivel individual. Se debe tener en cuenta que una asociación encontrada a un nivel puede desaparecer a otro nivel9. En una misma ciudad se pueden encontrar diferencias de las expectativas de salud21. Así, por ejemplo, en las ciudades se suelen presentar más desigualdades socioeconómicas en salud debido a la existencia de barrios con elevada privación socioeconómica y concentración de población vulnerable, frente a otros barrios con un poder adquisitivo más alto en que los efectos de las desigualdades son menores. Por ello, es recomendable plantear trabajos con segmentación poblacional para identificar por zonas los factores que influyen en las desigualdades sociales.
ConclusionesSe encontraron diferencias de mortalidad entre los 3ejes de desigualdad sociales en salud (edad, género y territorio). Por lo tanto, podemos decir que los determinantes sociales condicionan nuestra esperanza de vida.
Conflicto de interesesEl autor declara no tener conflicto de intereses.