INTRODUCCIÓN
Hace 20 años se inició la reforma de la Atención Primaria (AP) española, lo que supuso un importante impulso en mejora de la calidad de los servicios prestados desde el primer nivel asistencial. Se aunaron la ilusión y entusiasmo de muchos de los médicos de AP con un aumento de interés por parte de los políticos. Pronto se obtuvieron buenos frutos: uso de la historia clínica y los sistemas de registro, protocolos y programas de salud (en busca de un ejercicio profesional basado en las mejores evidencias y de una reducción de la variabilidad en la práctica clínica). Se empezaron a aplicar medidas preventivas y de promoción de la salud a nivel individual, en colaboración con cen-
tros de enseñanza y asociaciones de ciudadanos y, sistemáticamente, mediante actuaciones como el Programa de Actividades Preventivas (PAPPS). Con todo ello se produjo un aumento de la autoestima y consideración de la AP entre los colectivos sanitarios y un aumento de la satisfacción y confianza del paciente en su médico de cabecera.
En la última década se ha producido una inflexión negativa en la situación de la AP. El envejecimiento progresivo de la población, el empuje de las nuevas tecnologías, la mayor prevalencia de enfermedades crónicas y el diagnóstico de las mismas en sus estadios más iniciales, la inmigración, el aumento de las expectativas en salud de la
población, unido todo ello a un estancamiento de los recursos económicos y humanos dedicados a la AP, ha hecho que la demanda asistencial sea cada vez más desbordante en las consultas de los Centros de Salud. Por otra parte, nunca se han tomado medidas adecuadas para eliminar la excesiva carga burocrática generada por la repetición de hojas de interconsulta y de recetas, como por la cumplimentación de la incapacidad transitoria (IT). La burocracia, heredada del antiguo sistema de asistencia ambulatoria, es desbordante y reduce de forma más que notable el tiempo que se tendría que dedicar a la entrevista en cada visita. Con frecuencia el profesional tiene que afrontar hacer dos cosas a la vez (pasar consulta y atender urgencias en la calle, por ejemplo). Además, es frecuente que no se disponga de apenas tiempo para realizar otras actividades complementarias con la asistencial (promoción de la salud, educación grupal, investigación, docencia, etc.). Todo esto hace que los médicos de AP trabajemos con prisas, con poco tiempo por visita, derivando al segundo nivel problemas que con tiempo y recursos, podríamos resolver nosotros (pues nadie entre nosotros duda que estamos preparados para ello), adoptando una ineficiente y desmotivadora actitud de supervivencia ante la necesidad de resolver la pura demanda asistencial.
Las necesidades reales y expectativas en salud (a veces no tan reales) por parte de la población crecen cada año y, cada vez más, la necesidad de contención de costes es mayor. Pero esta contención se está haciendo a costa del profesional, de su sueldo, de sus condiciones laborales, de la proliferación de los contratos basura, a base de racaneo en sustituciones y una presión al ahorro monetario que con frecuencia le provoca conflictos éticos o de valores.
Todo esto está produciendo una alta prevalencia de desmotivación, desánimo y burnout entre los médicos de AP, cercana al 30%. Es preocupante la situación de nuestros médicos mas jóvenes que ven pocas perspectivas laborales, con abundancia de contratos basura. Muchos se plantean dejar la profesión o emigrar a otros países con mejores condiciones, lo que nos puede llevar en breve a una peligrosa falta de recambio generacional en la profesión.
La marcha de médicos a otros países, la alta prevalencia de burnout entre los que se quedan, debería preocupar, y mucho, a las administraciones sanitarias. Puesto que la satisfacción de los pacientes se correlaciona positivamente con la satisfacción de los profesionales, cualquier organización que genera altas tasas de insatisfacción y burnout entre sus profesionales está condenada a su extinción.
Recientemente se han cumplido los 25 años de la declaración de Alma Ata y se hace necesario responder a una pregunta: ¿queremos un sistema sanitario público moderno y eficiente que contribuya al estado de bienestar de todos los españoles?
Desde hace tiempo muchos tenemos la sensación del que el sistema público de salud está viviendo momentos de crisis y de replanteamientos de dirección debido, entre otras cosas, a la pérdida de liderazgo de sus profesionales más cualificados y a la necesidad de reajustar (al parecer año tras año) las crecientes necesidades y expectativas de salud de la población con un adecuado equilibrio económico.
Nuestro sistema sanitario público es un gran logro social irrenunciable y considerado como uno de los mejores del mundo y de los más eficientes, posiblemente por la gran dedicación de sus profesionales a los que desgraciadamente se les presta poca atención tanto en condiciones laborales como en retribuciones. Llama la atención que el sistema sanitario español, colocado en el séptimo lugar del mundo por la Organización Mundial de la Salud (OMS), sea el que peor remunere a sus profesionales en Europa, por debajo de países como Grecia o Portugal.
Nuestro sistema sanitario público necesita nuevas formas de abordaje que armonicen el coste económico con la satisfacción profesional, la eficiencia y el trato equitativo y satisfactorio al ciudadano, el cual tiene que tomar conciencia de la limitación de los recursos y de la necesidad de un uso responsable de los mismos para mantener la viabilidad de nuestro sistema sanitario.
Es fundamental, para no perder el norte, tener claro hacia dónde vamos y qué es lo que queremos conseguir, es decir, clarificar nuestra misión.
LA MISIÓN DEL SISTEMA PÚBLICO SANITARIO
Alcanzar el mayor número posible de buenos resultados en salud para la población, conseguidos de forma lo más equitativa, accesible, efectiva y eficiente posible, y de la forma más satisfactoria para todos. Este es el norte que nos tiene que guiar a todos: a profesionales, gestores, políticos y ciudadanos y, además, la base de un pacto por la sanidad que más adelante señalaremos.
Es fundamental que los profesionales se impliquen en conseguir esta misión, que su trabajo, la gestión de los recursos de que disponen, la organización de sus actividades, etc., se orienten y se centren en el paciente y, además, con sentido y responsabilidad social, pues los recursos son públicos. Pero también es imprescindible que lo hagan los gestores y políticos. Esta misión tiene que comprometer a gestores y a políticos, no sólo de palabra, sino también de obra, evitando la hipocresía de anunciar una cosa y hacer otra. Es imprescindible que el gestor y el político establezcan prioridades y tomen decisiones en base a la epidemiología para acercase a la misión, para que se haga bien lo necesario, priorizándolo sobre lo más superfluo, sin guiarse por objetivos, generalmente a corto plazo, de mercadería política o de mercadotecnia sanitario-electoralista.
Por último, es básico que el ciudadano participe a través de sus organizaciones en la toma de decisiones sobre su salud, y que tome conciencia de que los recursos son limitados y debe hacer un uso racional de los mismos, que tenga capacidad para decidir o elegir y responsabilidad al utilizarlos.
La necesidades y expectativas cada vez mayores de la población y la realidad de la limitación de los recursos hacen necesario un pacto por la sanidad que la haga viable, eficiente y satisfactoria. Un pacto entre todos los partidos políticos que priorice las prestaciones necesarias frente a las superfluas. El coste político de aceptar o asimilar y "vender" al público que "no todo es posible" se minimiza mediante este pacto y, además, se contribuiría a que los ciudadanos entendieran que los recursos son los que son y las expectativas siempre les superan, lo que impone priorizar. Es fundamental crear un clima de mutua confianza y respeto con los profesionales para que estos se comprometan con la misión y recuperen el orgullo de trabajar mucho y bien para la sanidad pública. Es clave tratar a la ciudadanía como adultos con derecho a opinar y participar y con la responsabilidad de usar un bien precioso y limitado como la sanidad pública creando un ambiente de educación y uso cívico de la misma.
LA IMPORTANCIA CAPITAL DE LA ATENCIÓN PRIMARIA
Starfield B, muestra como aquellos países que tienen una AP bien dotada y de calidad presentan unos mejores índices de salud, reparten los recursos disponibles de forma más equitativa entre la población y sus sistemas sanitarios son mucho más eficientes.
Es el eje del sistema por razón científica (epidemiología y epidemiología clínica): a) resolución de los problemas de forma más accesible, equitativa y eficiente; b) atiende y resuelve el 90% de los problemas, y c) depositaria del conocimiento y confianza del paciente.
Para conseguir la misión es necesaria una AP resolutiva y eficaz, con profesionales motivados, bien formados y comprometidos. Es un grave error estratégico no contar con la AP, ya que un buen hospital, sin una buena AP, resulta ineficiente y iatrogénico, al abordar problemas que se podrían resolver en la AP, pero de forma más costosa y mediante pruebas más agresivas, con frecuencia innecesarias.
La potencialidad de una AP bien dotada y de un médico de familia bien formado es enorme, pero hace falta que se disponga de las condiciones necesarias para que esa potencialidad se alcance en su plenitud: no se le puede pedir a un Ferrari todo su rendimiento en un "camino de cabras".
Seguimos instalados en el "hospitalocentrismo". La reforma de la AP no acabó de centrar nuestro sistema sanitario en la misma. Es necesario un cambio de mentalidad del político para que nuestra AP deje de ser el trastero del sistema y se convierta en uno de los salones principales. Es necesario que la AP sea el verdadero eje del sistema sanitario y el médico de AP figura fundamental del mismo (gestor de la salud de sus pacientes y referencia constante en el sistema sanitario).
LOS PROBLEMAS FUNDAMENTALES DE LA ATENCIÓN PRIMARIA
Si bien la reforma de la AP supuso en su día un importante impulso para la misma, la realidad es que muchos problemas descritos en innumerables ocasiones en la literatura siguen siendo vigentes, algunos agravados en la última década. Problemas como:
El abandono presupuestario de la AP: la reforma de la AP iniciada en España en 1984 prometía hacer de ésta el eje del sistema y de nuestro médico de familia la figura fundamental del mismo. Tales propósitos explicarían, en buena lógica, que nuestro ámbito sanitario ambulatorio público se hubiera aproximado, desde la perspectiva de los recursos comprometidos, al promedio de los países europeos más desarrollados, precisamente desde el inicio de la reforma o durante los años siguientes. Sin embargo, según la OCDE (Health Data 2003) el presupuesto público español en atención ambulatoria es el más bajo de la Europa desarrollada. Con relación a Europa, nuestro gasto hospitalario público se ajusta a nuestro nivel de renta, mientras que nuestro gasto ambulatorio público es muy inferior al que nos correspondería por riqueza.
El reparto de fondos públicos entre atención hospitalaria y ambulatoria durante el período analizado 1985-2001 ha sido distinto en España que en Europa: mientras Europa aumentaba la parte ambulatoria del gasto sanitario público y el esfuerzo público en atención ambulatoria, España reducía ambos. Mientras Europa reducía el esfuerzo público en atención hospitalaria, España lo aumentaba.
En términos per cápita, nuestro primer nivel público de atención mantiene en 2001 la diferencia que le separaba de Europa al inicio de la reforma, mientras que el sector público hospitalario español ha recuperado desde entonces gran parte de su retraso. En términos de esfuerzo sobre el producto interior bruto (PIB), el sector hospitalario se ha aproximado a Europa y se encuentra en la media
europea desde 1995, mientras que nuestro gasto ambulatorio, como parte del PIB, ha ido retrocedido cada vez más respecto a Europa, de forma que en 2001 la distancia respecto a Europa es mayor que al inicio de la reforma. En definitiva, la reforma de la AP española no ha servido para aproximar ésta a Europa, tal y como sí lo ha hecho nuestro nivel hospitalario.
Solapamiento de los problemas sociales con los sanitarios: por la escasez de recursos destinados a cubrir estas necesidades sociales, que buscan en la sanidad una salida, lo que provoca un mal enfoque de estos problemas sociales y una sobrecarga innecesaria del sistema sanitario.
Escasa capacidad de decisión del profesional en la organización de las actividades y en la gestión de los recursos.
Sobrecarga asistencial, escaso tiempo por consulta.
Excesiva burocratización.
Poco aprovechamiento de la capacidad resolutiva de la AP. Escaso acceso a la tecnología informática, diagnóstica, terapéutica y de gestión.
Desequilibrio e inadecuado reparto de las actividades entre estamentos del equipo. Rigidez en las fórmulas organizativas de actividades y ratios de profesionales.
Escasa y desequilibrada relación con la especializada.
Abandono de actividades preventivas, de promoción de la salud, trabajo comunitario, de salud pública, de investigación y docencia por el agobio asistencial y falta de tiempo.
El dilema entre asumir competencias y sobrevivir a la presión asistencial. Conflicto de valores.
Alta prevalencia de desmoralización profesional, síndrome del profesional quemado, bajas retribuciones y nula promoción profesional.
Escasas perspectivas laborales y de mala calidad para los médicos jóvenes que ven en la emigración una de las pocas salidas. Esto puede provocar escasez de médicos dentro de muy pocos años.
Distanciamiento progresivo entre gestores y clínicos.
Gigantocracia o crecimiento desmesurado de niveles jerárquicos intermedios de carácter político, en detrimento de los técnicos.
Conflicto de valores entre el profesional y las administraciones sanitarias: priman la eficiencia y el ahorro ahogando valores humanos, como la empatía y calidez e incluso éticos como la honradez y secreto médico.
AGLUTINACIÓN EN TORNO A CINCO PETICIONES BÁSICAS
Desde hace unos años, la mayoría de las organizaciones profesionales de médicos de AP, y muchas organizaciones ciudadanas, han sentido la necesidad de aglutinarse para sensibilizar a los políticos sobre la urgencia de recuperar la calidad asistencial y dignidad de profesionales de la AP y de los ciudadanos.
Las siguientes organizaciones: Asociación Ciudadana en Defensa de la Salud (ACIDESA), Asociación Nacional de Consumidores y Usuarios de Servicios de Salud (ASUSALUD), Unión de Consumidores de España (UCE), Coalición de Ciudadanos de Enfermedades Crónicas (CCEC), Coalición de Asociaciones de Consumidores y Usuarios (CEACU), Asociaciones de Vecinos, Federación Regional de Madrid (FRAVM), Comisión de Libertades e Informática (CLI), Federación de Asociaciones para la Defensa de la Sanidad Pública (FADSP), Red Española de Atención Primaria (REAP), Sociedad Española de Medicina Familiar y Comunitaria (SEMFYC), Sociedad Española de Medicina Rural y Generalista (SEMERGEN), Sociedad Española de Medicina General (SEMG), Asociación Española de Pediatría de Atención Primaria (AEPAP), Sociedad Española de Pediatría Extrahospitalaria y Atención Primaria (SEPEAP), Sindicato Médico de Asistencia Pública (SIMAP), Unión Sindical de Castilla y León (USCAL), Sindicato (CSI-CSIF) sector sanidad, Sindicato Comisiones Obreras (CCOO), Sindicato Unión General de Trabajadores (UGT), Organización Médica Colegial (OMC), y Asociación Nacional para la Defensa de la Calidad y Dignidad de la Atención Primaria (Plataforma 10 minutos).
Realizamos tres concentraciones (10-10-03, 10-2-04 y 10-6-04) que denominamos Jornadas de Reflexión Nacional para Mejorar la Calidad y Dignidad de la Atención Primaria.
Estas jornadas consistieron en hacer un paro simbólico y pacífico de 10 minutos y concentración en las puertas de los Centros de Salud de toda España de profesionales y ciudadanos. El seguimiento de estas concentraciones por parte de los profesionales y ciudadanos fue muy importante en todo el territorio español, demostrando la sensibilidad y preocupación hacia este tema.
Dichas organizaciones nos hemos aglutinado en torno a 5 peticiones básicas para conseguir la mejora de la AP de Salud.
Estas 5 peticiones son:
1) Aumentar los presupuestos destinados a la AP: en los últimos años los presupuestos destinados a la AP, y en relación a Europa, no han hecho más que bajar. Según la OCDE España es de los países de Europa que menos dedica a la sanidad pública y esto es especialmente grave en AP.
2) Conseguir las condiciones necesarias para poder implantar una agenda equilibrada de trabajo: que permita dedicar un tiempo suficiente de la jornada laboral para tareas como la formación, docencia, investigación, organización interna, coordinación con otros niveles asistenciales, trabajo en la comunidad. Disponer de un tiempo suficiente para cada visita con promedios en torno a los 10 mi-
nutos.
3) Racionalizar los contratos programa actuales: para que se evalúe toda la actividad del profesional, integrando los objetivos de calidad, efectividad y cobertura, y no sólo el simple ahorro monetario, con el objetivo de adecuar la oferta de servicios a las necesidades de salud de la población.
4) Aumentar la capacidad resolutiva del profesional: dotándole de una amplia capacidad de decisión en la organización, con fácil acceso a pruebas diagnósticas, y actualizando la normativa vigente que agilice y minimice la burocracia (cumplimentación de recetas e IT).
5) Supresión de los llamados contratos "basura": (refuerzo, atención continuada, acumulación de tareas, etc.) y dignificación de los contratos/nombramientos del personal eventual de acuerdo a la cualificación y responsabilidad de los profesionales que desempeñan estas funciones.
Aumentar los presupuestos destinados a la Atención Primaria
Si comparamos nuestra AP con la del resto de Europa, nos encontramos lo siguiente:
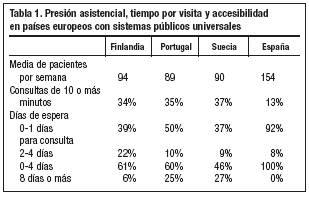
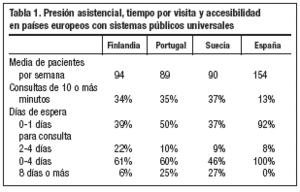
Poco tiempo por visita y más visitas. Un reciente informe de la OMS muestra que los médicos de AP españoles tienen un 40% más de visitas que sus colegas europeos, por lo que se encuentran entre los médicos europeos que menos tiempo dedican por visita.
Más especialistas y menos médicos de cabecera. Expertos internacionales aconsejan que la proporción de médicos de AP (médicos de familia o de cabecera) y médicos especialistas debería ser del 50%. Así ocurre en muchos países europeos, sin embargo, en España los médicos de AP representan solamente el 35% del total de médicos en activo en el sistema sanitario público.
Abandono presupuestario de la AP respecto al hospital. Según la OCDE, el presupuesto público hospitalario español como parte del PIB se encuentra en la media europea desde 1995. Sin embargo, el esfuerzo presupuestario español sobre el PIB en AP (Centros de Salud) se encuentra muy por debajo de la media europea y la distancia con
Europa se ha incrementado cada vez más en los últimos años. Esta desproporción entre lo que se invierte en hospitales públicos y lo que se dedica a los Centros de Salud es de las mayores de Europa. Como consecuencia de ello, España es el tercer país de Europa (después de Suiza y Austria) que más gasta en sanidad privada ambulatoria.
Comparados con Finlandia, Portugal y Suecia, países que, como España, tienen un sistema público y universal de salud, resultan los datos expresados en la tabla 1.
Conseguir las condiciones necesarias para poder implantar una agenda equilibrada de trabajo
Racionalizar la agenda de trabajo. Punto clave.
Es fundamental buscar en la jornada laboral un equilibrio entre actividades asistenciales y no asistenciales.
Para que la AP tenga su verdadero papel es necesario que, además de la asistencia, realice labores de prevención y promoción de la salud, así como trabajo comunitario, todo ello consustancial a la AP. En la jornada laboral se tendrían que dedicar espacios también para la formación, docencia e investigación, así como para la relación y coordinación, formal e informal, con los todos los miembros del equipo de AP y de otros niveles asistenciales.
Es muy importante que el tiempo dedicado a la asistencia permita un buen rendimiento laboral sin llegar al agotamiento, disponiendo de tiempos eficientes por consulta.
Para todo ello sería necesario: a) definir diferentes niveles de carteras de servicios, desde una elemental y obligatoria hasta diferentes tramos de mayores servicios y competencias. Para cada tramo se tendría que dotar de los recursos adecuados y de los aumentos retributivos correspondientes. b) Un adecuado ajuste del tamaño del cupo según jornada ordinaria de trabajo, tramos de actividad y perfil de la población a atender. Para una jornada ordinaria de 7 horas hay estudios que determinan el tamaño adecuado del cupo según el factor edad como principal determinante. Estos cupos se deberían reajustar también teniendo en cuenta otras variables basadas en el tipo de población a atender (marginalidad, inmigración, etc.). Habría que establecer topes máximos para los cupos, pero también mínimos, puesto que un número muy bajo de pacientes no permite la prevalencia suficiente de patología para mantener actualizada la competencia del profesional. c) Armonizar una adecuada agenda asistencial y aspectos básicos como la accesibilidad, inmediatez y continuidad. Para ello habría que aumentar la capacidad real de autoorganización del equipo de Atención Primaria (EAP), teniendo como punto de mira la constitución de "sociedades profesionales autogestionadas por médicos de familia", una fórmula de la que ya existen ejemplos en Cataluña y que es común en países con una AP fuerte, potente y en la que funciona mejor la salud en su conjunto.
Racionalizar los contratos programa actuales
Se está dejando de lado la innovación en la gestión de la AP, que necesita una reforma con profundidad para, como mínimo, dar más protagonismo a los profesionales. Dentro del marco público se puede y se deben intentar nuevas fórmulas de organización más creativas, eficientes y motivadoras que reduzcan la distancia entre lo que los profesionales y la AP dan de sí y lo que podrían dar.
Es necesario que el profesional pueda tener una mayor implicación y compromiso en la organización de su trabajo, asumiendo más riesgos y responsabilidades, abandonando la "cultura de la queja", recuperando el orgullo profesional y su credibilidad dentro del sistema sanitario y de la sociedad, al ver que puede desarrollar todo su potencial profesional dentro del sistema.
Es imprescindible que los gestores vayan delegando responsabilidades de gestión a los profesionales, que son los que mejor conocen las peculiaridades de su trabajo, dotándoles de la suficiente autonomía organizativa para que acoplen su actividad y recursos disponibles a la mejor consecución posible de resultados.
Debe cambiar la actual situación de distanciamiento entre gestor y clínico por la de una cultura de acercamiento, colaboración, confianza y respeto mutuos.
Un cambio en la relación contractual de las gerencias con los equipos
1) Los equipos deberían tener una alta capacidad de gestión de los recursos disponibles y una alta capacidad de decidir cómo organizar su actividad, dando cuenta sólo de los resultados.
2) La evaluación debería tener como objetivo los resultados eficientes en salud, analizando el 100% de la actividad del EAP.
3) La evaluación debería ser bidireccional, teniendo también el equipo la posibilidad de valorar la actividad y los servicios prestados por parte de las gerencias.
4) Capacidad de compra directa de los servicios especializados con libre elección según resultados.
Los médicos de AP estamos ante el dilema de la necesidad de ser el eje del sistema sanitario (lo que conlleva la necesidad de asumir cada vez más competencias) y la necesidad de sobrevivir a la demanda asistencial cada vez más agobiante: esta situación provoca entre nuestros médicos de primaria importantes grados de frustración, desmoralización y desgaste.
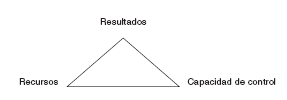
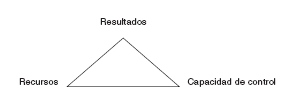
El triangulo de los resultados. Se hace fundamental buscar fórmulas que compatibilicen buenos resultados en salud obtenidos de forma coste-efectiva, una buena accesibilidad e inmediatez, una continuidad en los servicios, con unas agendas asistenciales controlables y un buen nivel de satisfacción profesional.
Para conseguir resultados es necesario que haya paralelamente unos recursos adecuados y una capacidad de control por parte del profesional. No se puede pedir al profesional más y mejores resultados sin que éste tenga la suficiente capacidad de decisión sobre su actividad y organización y sin que haya un aumento paralelo de los recursos para afrontar los nuevos servicios o actividades. Nuevas actividades a coste cero sin un paralelo aumento de recursos o de capacidad de decisión-organización se producirían a costa del profesional, de su salud y de su dignidad.
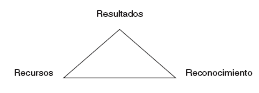
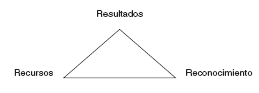
Otro triángulo fundamental:
Se tienen que pactar con las gerencias los tramos de actividad y la cantidad de pacientes a atender, comprometiéndonos a rendir cuentas. La dotación de recursos (no sólo económicos, también organizativos) debe ser la adecuada para conseguir los objetivos pactados sin que falte el reconocimiento económico y profesional correspondiente.
Aumentar la capacidad resolutiva del profesional
La AP tiene un alto potencial de resolutividad y de eficiencia, pero para ello es necesario: a) formación continuada; b) alta capacidad de decisión en la organización; c) amplio acceso a la tecnología; d) motivación profesional, y e) capacidad de compra-elección de servicios especializados. No olvidemos que somos agentes de nuestros pacientes y esta relación de agencia alcanzaría máximos en una situación organizativa que permitiera esta opción.
Formación continuada
Muir Gray nos dice que la resolución de un profesional es directamente proporcional a su competencia y motivación e inversamente proporcional a las barreras que se le ponen para desarrollar su trabajo.
Una buena formación continuada, bien estructurada, que se corresponda con las necesidades existentes, facilitando espacios dentro de la jornada laboral para ello, es una de las mejores inversiones que la organización puede hacer al aumentar la competencia y la motivación del profesional.
Alta capacidad de decisión en la organización
a) El clima laboral y el equipo. b) Desburocratización. c) Gestión adecuada del tiempo.
El clima laboral y el equipo. Un buen trabajo en equipo es necesario para conseguir buenos resultados en salud, de forma eficiente y satisfactoria para los profesionales. El clima laboral es importantísimo, para ello es fundamental:
Sistemas de agrupación por afinidad profesional y personal, mediante agrupaciones de profesionales voluntarias o movilidad voluntaria ágil y frecuente.
El horario laboral lo pactaría libremente el equipo según la fórmula que se considerase más idónea para conseguir los resultados (indicadores de salud, eficacia en el uso de los recursos, satisfacción de los pacientes). Adaptar el horario al ritmo más adecuado para la eficacia de los trabajadores y no al revés.
Que el equipo decidiese cuál es la fórmula organizativa y la ratio médico/a, enfermero/a, administrativo/a, más adecuada para conseguir sus objetivos de la forma más eficiente posible.
Se hace necesario tener un director con jerarquía clara y reconocida por todos, para distribuir las actividades según el mejor criterio de coste/efectividad.
De esta forma se podrían conseguir más fácilmente espacios para tareas no asistenciales (formación, docencia, investigación, organización interna, etc.), y distribuir la agenda asistencial de tal forma que se consiguiese un tiempo adecuado por visita.
Desburocratización de las consultas. No es racional ni eficiente que el médico de AP dedique un 40% de su tiempo a tareas administrativas, es un lujo que el sistema no se puede permitir. Para ello es fundamental:
Sacar todo el papeleo posible de la consulta, aumentando la ratio de administrativos por médico.
Agilizar y actualizar las normativas de cumplimentación y modelo de IT y de receta.
No consentir la burocracia inducida desde la especializada, que se tiene que resolver en su propio nivel.
Dotar de una adecuada tecnología informática.
Adecuada gestión del tiempo. Consulta asilvestrada frente a consulta eficiente. Actualmente, en muchas consultas de nuestros centros de salud tenemos un 40% de visitas burocráticas, un 40% de visitas de crónicos y sólo nos queda un 20% para visitas y pacientes nuevos, lo que hace que empleemos nuestro tiempo de forma ineficaz y poco equitativa en papeleo, medicalizar e infantilizar en exceso a determinados pacientes crónicos, y abordando problemas o pacientes nuevos con prisas y agobios y, por tanto, con riesgo de errores y iatrogenia.
Con auténtica capacidad de autoorganización se podrían disminuir al máximo las tareas burocráticas reduciéndolas al 10% de las visitas, realizar un trabajo más racional con la patología crónica bajando las visitas de crónicos al 20%, y disponer de hasta un 70% de las visitas para problemas y pacientes nuevos aumentando la equidad, la eficacia y los resultados en salud.
"El resolver en el aquí y ahora". Se tendría que conseguir la disposición del tiempo y energía suficientes para tener una actitud proactiva de resolver en el aquí y ahora, evitando por falta de tiempo y cansancio la derivación a otro momento o lugar. Asimismo, se tendría que disponer de circuitos organizativos para resolver los problemas del paciente en el menor número de visitas posible.
Las agendas de calidad. Es fundamental armonizar un ritmo eficiente de trabajo con la accesibilidad de los pacientes a la AP. Se sabe que el 50% de las visitas son programables, el 35% son demorables y sólo un 15% requieren ser atendidas en el día.
Se pueden programar las agendas dejando un 15% de huecos para visitas no demorables, de tal forma que se consiga mucha accesibilidad y se eviten picos caóticos de demanda.
Se tendrían que adoptar sistemas para evitar tener que estar en disposición permanente de hacer dos cosas a la vez (como pasar consulta y a la vez atender urgencias en
la calle, por ejemplo) lo que resulta ineficiente, estresante y iatrogénico.
Amplio acceso a la tecnología
Se debe dotar a la AP de una idónea tecnología informática, que cumpla los 5 criterios clave del Modelo de Datos base: a) la gestión clínica, b) la gestión de la organización, c) la gestión de la información, d) la gestión del conocimiento, y e) la gestión del secreto profesional.
Igualmente, se debe permitir el acceso a tecnologías diagnósticas y terapéuticas que puedan ser eficientes en AP, en aras de la calidad y la resolutividad.
Motivación profesional
Los que más mueve al profesional es la motivación intrínseca, es decir, la satisfacción por el trabajo bien hecho, siempre que los aspectos higiénicos (sueldo, entorno físico, etc.) estén razonablemente cubiertos.
La motivación por hacer bien el trabajo se denomina refuerzo intrínseco, que depende fundamentalmente de: a) el saberlo hacer: formación. b) el poderlo hacer: condiciones laborales: agenda de trabajo: tiempo. Recursos suficientes. Capacidad de decisión en la organización. Amplio acceso a la tecnología.
Supresión de los contratos basura
Huida de médicos de AP a Europa. En los últimos años, más de 7.000 médicos españoles han decidido marcharse a otros países europeos en busca de mejores condiciones laborales. Algo que contrasta con el hecho de que España se haya convertido en los últimos años en un país de inmigración. Las pocas oportunidades de trabajo estable en España y la proliferación de contratos basura desmoraliza a los médicos más jóvenes y les hace plantearse la emigración a otros países (Francia, Reino Unido, Suecia, Portugal, etc.). Si esta tendencia no cambia, corre peligro el
necesario recambio generacional entre los médicos españoles.
RESUMEN DE PUNTOS CLAVE PARA LA MEJORA DE LA ATENCIÓN PRIMARIA
1) Es clave que la AP sea el verdadero eje del sistema sanitario público para que el mismo sea eficiente, equitativo y viable. Para ello, es necesario que se le dote de un nivel presupuestario respecto al PIB en la media europea (como ocurre con nuestro nivel hospitalario público desde 1995). Qué menos que nuestro esfuerzo en atención pública ambulatoria se sitúe en la media de los países europeos desarrollados (OCDE o Unión Europea).
2) Aumentar los recursos destinados a resolver problemas sociales para adecuar la mejor solución de estos y no a través del sistema sanitario. Es imprescindible una coordinación entre el sistema social y sanitario.
3) Aumentar la capacidad real de autoorganización del EAP teniendo como punto de mira la constitución de "sociedades profesionales autogestionadas por médicos de familia", una fórmula de la que ya existen ejemplos, aunque privados, en Cataluña y que es común en países con una AP fuerte, potente y en la que funciona mejor la salud en su conjunto. Esto podría permitir: a) Conseguir una agenda racional asistencial para que el profesional pueda armonizar un buen rendimiento laboral y, a la vez, prestar atención sanitaria con una buena accesibilidad y continuidad, sin llegar al agotamiento físico y emocional. Esto se podría conseguir mediante el establecimiento de máximos y mínimos en el tamaño de los cupos, según edad, tipo de población y servicios o actividad pactadas. b) Establecer espacios y tiempo para la promoción de la salud y el trabajo con la comunidad y la salud pública. c) Fomentar la participación ciudadana para que se tomen con los ciudadanos las prioridades necesarias y cada uno asuma las responsabilidades que nos correspondan para un uso racional de los recursos que permitan la viabilidad del sistema público sanitario. d) Aumentar la ratio de administrativos por médicos y plantearse distribución de ratios de personal más eficientes en los Centros de Salud. e) Dotar al director de equipo autoridad real para que pueda asignar tareas, recursos e incentivos de forma eficiente en el equipo. f) Facilitar una formación continuada, bien estructurada y eficiente dentro del horario laboral, ampliando el mismo si es necesario con los consiguientes incentivos.
4) Acceso fácil y rápido a toda tecnología diagnóstico-terapéutica que pueda ser eficiente en AP.
5) Capacidad real de compra de los servicios especializados desde la AP, con libre elección de los mismos según resultados.
6) Conseguir sistemas informáticos idóneos para una buena gestión clínica, de la organización, información, del conocimiento y del secreto médico.
7) Cambio sustancial en la relación contractual con las gerencias, en la que se dé al profesional (a los EAP) total capacidad de gestión de los recursos y de la organización de actividades, comprometiéndose éstos a rendir cuentas de los resultados. Pactando con las gerencias el número de pacientes según tipología de la población y actividades previstas, con la correspondiente dotación de recursos y retribuciones según el número y tramos de actividad pactados.
8) Una adecuada retribución del profesional, la similar a la de los países europeos desarrollados, ajustada al nivel de renta de nuestro país (más del 80% de la renta media de los 22 países europeos de la OCDE) y una adecuada carrera profesional.
9) Dirección por valores, teniendo como norte los valores éticos como el respeto y la confianza, acompañados de valores poiéticos como la calidez y la empatía, siendo los valores pragmáticos, como la eficiencia y el ahorro, valores instrumentales pero no finales.
BIBLIOGRAFIA RECOMENDADA
Alonso López F, Ruiz Tellez A, Guijarro Eguskizaga A. Algunas cuestiones básicas para el desarrollo de una aplicación informática que asuma el futuro en atención primaria. Medifam. 1996;6(4):222-4
Álvarez de Mon S, Cardona Soriano P, Chinchilla Albiol N, Miller P, Pérez López JA, Pin Arboledas JR, et al. Paradigmas del liderazgo. Madrid: McGraw-Hill Interamericana de España SAU; 2001.
Anderson LA, Zimmerman MA. Patient and physician percepción of their ralationship and patient satisfaction: a study of chronic disease management. Patient Educ Couns. 1993;20(1):27-36.
Bellon Saameño JA. Cómo reducir la utilización de las consultas en atención primaria y no morir en el intento. El Escorial (Madrid): X Taller Nacional de entrevista clínica y comunicación asistencial, 1999
Bengoechea E, del Llano JE. Las cifras del sistema sanitario: el gasto sanitario y su evolución en España. En: Navarro C, Cabasés JM, Tormo MJ, editores. La salud y el sistema sanitario en España: Informe SESPAS 1995. Barcelona: SG Editores SA;1995 p. 181-96.
Blumenthal D, Causino N, Chang YC, Culpepper L, Masder W, Saglam D, et al. The duration of ambulatory visist to physician. J Family Pract. 1999;48(4):264-71.
Boerma WGW, Jong FAJM, Mulder PH. Health care and general practice across Europe. Utrecht: NIVEL; 1993.
Bohigas L. El gasto sanitario en España en comparación con la Unión Europea. Papeles Econ Esp. 1998;76:15-8.
Bolívar Rivas B, Juncosa Font S. Validación del proceso y resultados de un sistema de información en atención primaria. Rev San Hig Púb. 1992;66:203-15.
Borrel i Carrió F. Comunicar bien para dirigir mejor. Barcelona: Ediciones Gestión; 2000 S.A.
Borrel i Carrio F. "La guerra de las agendas". Jano. 1999;LVII(1318):
Borrell F, Epstein R. Preventing errors in clinical practice: a call for self-awareness [in press]. Annals Family Practice. 2003.
Brugos Larumbe A, Guillén Grima F, Mallor Giménez F, Fernández Martínez de Alegría C. Modelos explicativos y predictivos de la carga asistencial médica: aplicación para el cálculo del cupo máximo en medicina de familia que permita un mínimo de diez minutos por consulta. Atención Primaria. 2003;32(1):23-9.
Camasso MJ, Camaso AE. Practitioner productivity and the product conten of medical care in pubicly suppted health centers. Social Science &: Medicine. 1994;38(5):733-48.
Casajuana Brunet J. De la cultura de la queja a la de la capacitación. Dimens Hum. 2002;6:86-9.
Casajuana Brunet J. Límites entre el clínico y el gestor. ¿cómo saltar la barrera? SEMERGEN. 2003;29:240-3.
Casas J, Repullo JR, Lorenzo S, Cañas JJ. Dimensiones y medición de la calidad de vida laboral en profesionales sanitarios. Rev Administración Sanit. 2002;6:527-44.
Chinchilla Albiol N. Rotación de directivos. Barcelona: Ediciones Gestión; 2000. p. 1996.
Clua JL, Aguilar C. La calidad de vida profesional y el orgullo de trabajar en la sanidad pública. Resultados de una encuesta. Aten Primaria. 1998;22:308-13.
Colomer Mascaró J. Conocimientos, habilidades y aptitudes para la gestión sanitaria. Med Clin (Barc). 2001;116:459-60.
Cross D. Patient satisfation with time epent with theirphysician. J Family Pract. 1998;47(2):133-7.
Del Llano Señarís J, Millán Númez-Cortés J. Ética y gestión sanitaria. Med Clin (Barc). 2002;118:337-8.
De Pablo González R, Domínguez Velázquez J. Recursos humanos en atención primaria: evolución y situación actual. Una perspectiva de médicos asistenciales. Centro de Salud. 2002;10:210-2.
De Pablo González R, Suberviola González JF. Prevalencia del síndrome de bornout o desgaste profesional en los médicos de atención primaria. Aten Primaria. 1998;22:580-4.
De Pablo R, Simó J, Domínguez J, Gérvas J. La relación gestor-clínico: una perspectiva de médicos asistenciales. Aten Primaria. 2004;33(8): 462-70.
Domínguez J. Calidad frente a cantidad en atención primaria: ¿resolución o supervivencia? Aten Primaria. 2002;30(7):455-7.
Donabedian A. La calidad en la atención médica. México DF: La prensa Médica Mexicana; 1984.
Doring, L.A. Communication problens of the chronically ill. Australian Family Physician. 1992;21:791-3.
García S, Dolan SL. La dirección por valores. Madrid: McGraw Hill; 1997.
García Sánchez S. El absentismo psíquico. Formación Méd Continuada. 2002;9:41-5.
Gérvas J. Atención primaria de salud en Europa: tendencias a principios del siglo xxi. Una reflexión con motivo de los XXV años de Alma Ata. SEMERGEN 2004 [en prensa]. Disponible en: www.sgmfc. org.br
Gérvas J. La Medicina General/de Familia en España al comienzo del siglo xxi: de las expectativas excesivas al desánimo insondable. SEMERGEN. 2003;29:357-9.
Gérvas J, Palomo L, Pastor-Sánchez R, Pérez-Fernández M, Rubio C. Problemas acuciantes en atención primaria. Aten Primaria. 2001; 28(7):472-7.
Gérvas J, Pérez Fernández M. Gestión en Atención Primaria (consejos para un novel gerente). El Médico 2000 (Anuario 2000); 726:54-6.
Gracia D. Consideraciones éticas de la gestión sanitaria. En: del Llano et al, editores, Gestión sanitaria. Innovaciones y desafíos. Barcelona: Masson; 1998. p. 147-62.
Health Care Systems in Transition" Spain. European Observatory on Health Care Systems. WHO regional Office for Europa. 2000. AMS. 5012667(SPA) tagert 19.2000.
López Casasnovas G. La financiación del sistema sanitario español y su incidencia en el gasto: perspectivas macroeconómica, territorial y funcional. En: Avances en la gestión sanitaria: implicaciones para la política, las organizaciones sanitarias y la práctica clínica. XX Jornadas de Economía de la Salud. Barcelona: Asociación de Economía de la Salud (AES); 2000. p. 57-89.
López Casasnovas G, Planas Miret I. Anàlisi dels models organitzatius europeus en l'ambit de l'atenció primària. Fulls Econòmics del Sistema Sanitari, 2003;37:48-54.
Macinko J, Starfiled B, Shi L. The contribution of primary care systems to health outcomes within Organization for Economic Cooperation and Development (OECD) countries, 1970-1998. Health Serv Res. 2003;38:831-65.
Martín García M. La atención primaria en Galicia: una reforma inacabada. Salud 2000. 2001;81:10-2.
Martín Zurro A, Cano Pérez FJ. Atención Primaria. Conceptos, organización y práctica clínica. Tercera edición. Barcelona: Doyma; 1994. p. 141-57.
Marvel MK. Involvemet with the psychosocial concerns of patients. Observatións of practicing family physicians on a university faculty. Archives of Family Medicine. 1993;2(6):629-33.
Maslach C, Leiter MP. The truth about bornout: how organizations cause personal stress and what to do about it. San Francisco: Jossey-Bas Publishers; 1997.
McCormick WC, Inui TS. Geriatric preventive care. Counseling techniques in practice settong. Clinics in Geriatric Medicine. 1992;8: 215-28.
Mechanic D. How should hamsters run? Some observations about sufficient patient time in primary care. BMJ. 2001;323:266-8.
Minué Lorenzo S, de Manuel Keenoy E, Solas Gaspar O. Situación actual y futuro de la atención primaria. En: Cabasés JM, Villalbí JR, Aibar C, editores. Informe SESPAS 2002, Invertir en salud, prioridades en salud pública. Valencia: Escuela Valenciana de Estudios para la Salud (EVES); 2002. p. 395-437.
Mossialos E. Citizens' views on health care systems in the 15 member states of the European Union. Health Econ. 1997;6:109-16.
Navarro V. La protección social en España y su desconvergencia con la Unión Europea. Seminario "La Convergencia Social en España con
la Unión Europea". Santander: Universidad Internacional Menéndez y Pelayo, Santander 2003. Disponible en: http://www.vnavarro.org/publicinfo.htm
Organization for Economic Cooperation and Development: OECD Health Data 2003. A comparative analysis of 30 countries. CD ROM and User's Guide, Paris 2003.
Ortún V. La atención primaria, clave de la eficiencia del sistema sanitario. Jano. 1995;49(1148):1587-602.
Ortún V, Gérvas J. Fundamentos y eficiencia de la atención médica primaria. Med Clín (Barc). 1996;106:97-102.
Ortún Rubio V, editor. Gestión clínica y sanitaria. De la práctica diaria a la academia, ida y vuelta. Barcelona: Masson (Economía de la salud y gestión sanitaria); 2003.
Palacio Lapuente F, Marquet Palomar R, Oliver Esteve A, Castro Guardiola P, Bel Reverter M, Piñol Moreso JL. Las expectativas de los profesionales: ¿qué aspectos valoran en un centro de salud? Un estudio semi-cuantitativo. Aten Primaria. 2003;32:135-41.
Palomo L, Pastor R. Sobre el buen médico. [carta] JANO. 1999;67 (1322):2047-9.
Pérez-López JA. Las motivaciones humanas. Barcelona: División de Investigación del IESE, Nota técnica (FHN-161), IESE Publicaciones; 1985.
Planes Magrinyà A. Comentario: ¡Los profesionales tienen expectativas razonables...! Aten Primaria. 2003;32:142-3.
Reinhardt UE, Hussey PS, Anderson GF. Cross-national comparisons of health systems using OECD Data, 1999. Health Aff (Millwood). 2002;21:169-81.
Ruiz Téllez A. La organización de un equipo de atención primaria. Rev: "Centro de Salud" 7. (10):592-606.
Ruiz Téllez A. La demanda y la agenda de calidad. Vitoria: Disponible en: Instituto@pCOM, 2001.
Sauras Llamas J. Los médicos de familia y el tiempo de consulta ¿ es imposible llegar a 8 minutos?, Jano. APS 1999;57(1320):79.
Saura Llamas J. El médico de familia y la mejora de su práctica asistencial (I): ¿por qué es una necesidad básica? Cuadernos Gestión Profes Aten Primaria. 2003;9:34-9.
Saura Llamas J. El médico de familia y la mejora de la calidad de su práctica asistencial (II): ¿qué métodos y programas utilizar? Cuadernos Gestión Profes Aten Primaria. 2003;9:40-7.
Seguí Díaz M. ¡Por favor, inviertan en los centros de salud! No especialicen. SEMERGEN. 2002;28:370-3.
Servicio Andaluz de salud (1997)" Proyecto de Desarrollo de la Gestión Clínica" (Documento interno).
Simó Miñana J, de Pablo González R. Acerca de la calidad de vida laboral en profesionales sanitarios. Rev Administración Sanit. 2002,6: 741-5.
Simó Miñana J, Chinchilla Albiol N. Motivación y médicos de familia (I). Aten Primaria. 2001;28:484-90.
Simó Miñana J, Chinchilla Albiol N. Motivación y médicos de familia (II). Aten Primaria. 2001;28:668-73.
Simó J, de Pablo R, Gérvas J, Peñarroja D, Beltrán JL, Bravo D, et al. Barrera entre clínicos y gestores: mito sobre mito en nuestro sistema sanitario [carta]. SEMERGEN. 2003 [en prensa].
Simó Miñana J, de Pablo González R, Ramos Maestre MJ, Gaztambide Ganuza M. ¿Gastamos demasiado en medicamentos? El gasto farmacéutico, un bien de primera necesidad entre los países europeos [en prensa]. Aten Primaria.
Simó J, Gérvas J, Seguí M, de Pablo R, Domínguez J. El gasto sanitario en España en comparación con la Europa desarrollada, 1985-2001. La atención primaria española, Cenicienta europea. [en prensa] Aten Primaria.
Simó J, de Pablo R, Gérvas J, Seguí M, Domínguez J, Penyarroja D, et al. El mito del despilfarro farmacéutico. EXPANSIÓN, 2003, p. 38.
Starfield B. Is primary care essential? Lancet. 1994;344:1129-33.
Starfield B. Atención primaria. Equilibrio entre necesidades de salud, servicios y tecnología. Barcelona: Masson, 2001.
Urbanos R. Equidad horizontal en la provisión pública de servicios de salud: un análisis aplicado al caso español. II Asamblea General de la Asociación Española de Economía Pública. Madrid, 18-19 de diciembre de 1997.
Vázquez Díaz JR. El valor de los valores. Dimens Hum. 2002;6:53-6.
White KL, Williams F, Greenberg B. Ecology of medical care. N Engl J Med. 1961;265:885-7.
World Health Report 2000, Health Systems: Improving Performance, WHO, 2000. Disponible en: http://www.who.int/whr2001/2001/archives/2000/en/