Mujer de 60años con antecedentes de HTA esencial sin afectación de órganos diana, gonartrosis. En tratamiento con enalapril 20mg cada 12h y paracetamol 1g/8h. Refiere la aparición desde hace 5meses de una lesión hiperpigmentada en la espalda, a nivel interescapular, muy pruriginosa. El prurito le impide incluso el descanso nocturno y le origina gran ansiedad. No se asocia a la aparición de lesiones cutáneas a otros niveles y no presenta ninguna otra sintomatología sistémica. No refiere la toma de otros fármacos.
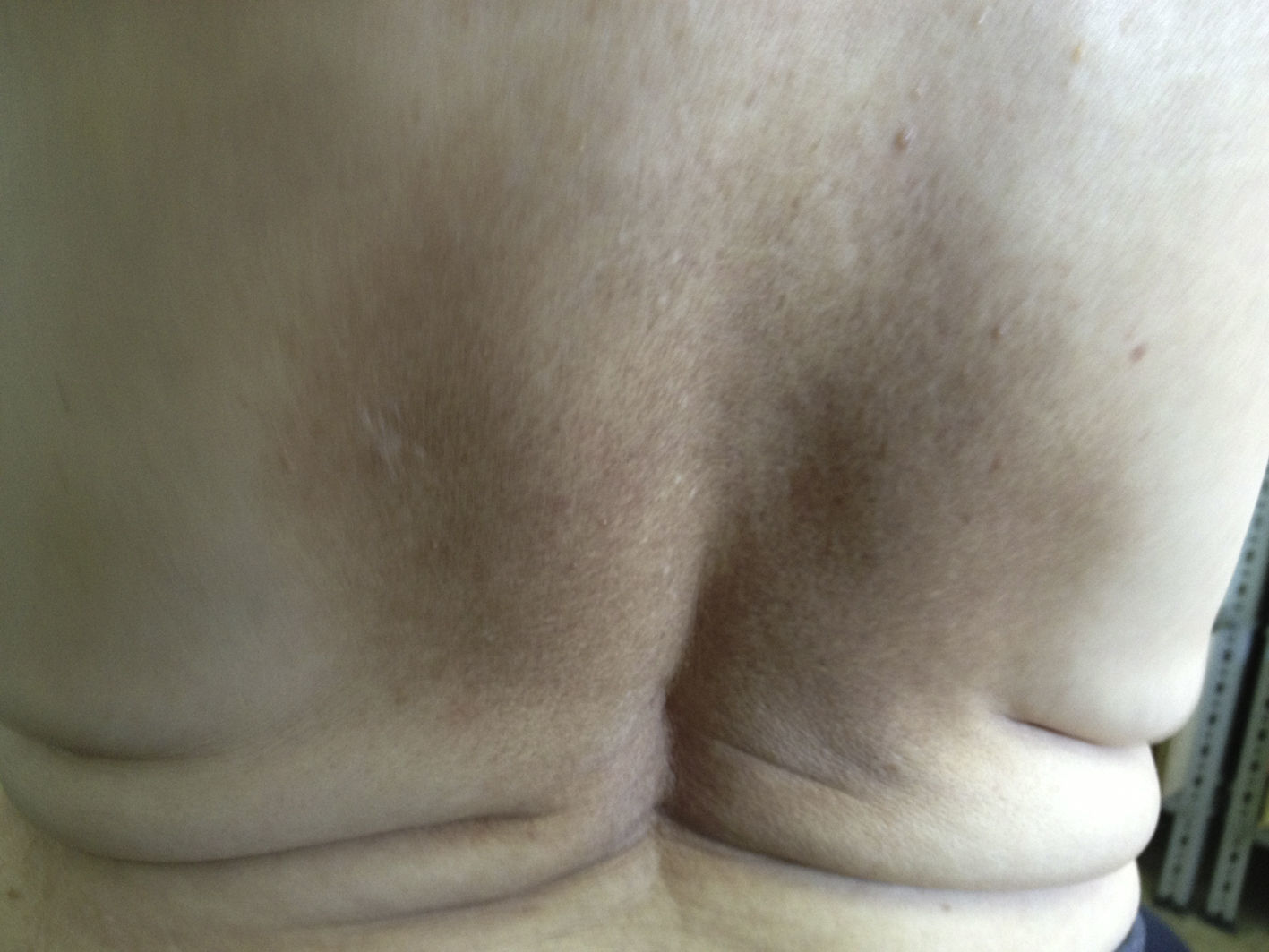
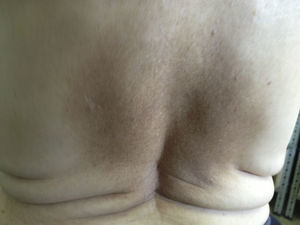
La exploración física de la paciente no presenta adenopatías a ningún nivel; la exploración boca, cuello, auscultación cardiaca y pulmonar es normal. No presenta organomegalias. A nivel interescapular presenta una placa hiperpigmentada de 4cm de diámetro, de bordes mal definidos y aspecto reticulado con signos de rascado en su interior (fig. 1). No existen otras lesiones cutáneas a otros niveles. Se realiza una analítica con hemograma, glucosa, perfil renal, hepático, tiroideo, lipídico, y es normal. Se realiza radiografía de columna cervical, apareciendo signos de espondiloartrosis evolucionada.
Se inicia un tratamiento con corticosteroides tópicos y antihistamínicos H1 orales sin experimentar la paciente ninguna mejoría, por lo que se cambia el tratamiento a capsaicina tópica, sin mejoría. Se añade al tratamiento amitriptilina 10mg por la noche con mejoría, sobre todo en lo referido al descanso nocturno.
La aparición de una placa hiperpigmentada con intenso prurito localizada en la zona interescapular nos debe hacer sospechar, en primer lugar, la posibilidad de que se trate de una amiloidosis maculosa. Actualmente se considera que la amiloidosis maculosa y la notalgia parestésica podrían ser fases evolutivas diferentes del mimo proceso nosológico1.
La causa de aparición es desconocida. Los ramos posteriores de los nervios espinales que surgen de las vértebras dorsales desde D2 a D6, al atravesar el músculo paraespinal multifidus cambian su dirección 90°, lo que pudiera predisponer a estos nervios a traumatismos repetidos y atrapamientos. Por un proceso de modulación compleja originan los llamados marcapasos neurales ectópicos capaces de crear descargas independientes y repetitivas responsables del intenso prurito. Posteriormente, el rascado continuo originaria una degeneración de queratinocitos que formarían depósitos de amiloide que originarían la amiloidosis maculosa. Por lo tanto, la notalgia parestésica y la amiloidosis macular serían 2 caras de la misma moneda2,3.
La notalgia parestésica (NP) es considerada una mononeuropatía sensitiva que clínicamente se manifiesta con prurito localizado en la región dorsal entre las vértebras dorsales D2 a D6, aunque también puede ocasionar dolor, parestesias, hipo/hiperestesia o sensación de ardor, y habitualmente se acompaña de una mácula hiperpigmentada en la misma localización. El atrapamiento nervioso (rama posterior de los nervios espinales de T2 a T6) se establece como la principal causa de esta entidad.
La amiloidosis maculosa es un proceso caracterizado por placas reticulares hiperpigmentadas muy pruriginosas generalmente localizadas en la espalda, y en las que se detecta la presencia de sustancia amiloide. Fue descrita por primera vez en 1952 por Plaitz y Peck.
Se desarrolla fundamentalmente en mujeres de entre 30 y 60años, y es más frecuente en algunas regiones geográficas: Asia, la cuenca mediterránea, América del Sur y América Central4.
Claves diagnósticas:
- 1.
Mácula hiperpigmentada, de color marrón grisáceo, bien delimitada, de forma rectangular, en la región dorsal alta.
- 2.
Se caracteriza por prurito muy intenso.
- 3.
La mayoría de los casos se dan en pacientes mayores de 40años en relación con compresiones osteomusculares de los nervios espinales. Por ello es importante la realización de pruebas de imagen que verifiquen estas alteraciones radiculares.
El diagnóstico definitivo es clínico. Se debe derivar para confirmación mediante biopsia en caso de dudas con otras lesiones hiperpigmentadas dermatológicas: pigmentación postinflamatoria (herpes zoster), liquen amiloideo, liquen simple crónico y enfermedad de Hansen5.
Histológicamente se observa un infiltrado inflamatorio en la dermis papilar e incontinencia pigmentaria, resultado del rascado y frotamiento continuados. La evolución es benigna, salvo los raros casos con historia familiar o en pacientes jóvenes en los que se ha encontrado una asociación con el síndrome de neoplasia endocrina múltiple tipo 2a (MEN2a)6.
Son múltiples los tratamientos empleados en esta enfermedad, que sin embargo se caracteriza por su resistencia a los tratamientos o la recaída inmediata tras interrumpirlos. Se han probado terapias a base de capsaicina tópica, inyecciones de toxina botulínicaA, gabapentina, oxcarbazepina y descompresión neural con mejoría variable de la sintomatología, siendo tratamientos que pueden resultar costosos, invasivos y tener efectos colaterales indeseables7,8.
Se han obtenido buenos resultados con terapias alternativas, como estimulación neural transcutánea, ejercicios de fortalecimiento de musculatura postural y extensión vertebral, acupuntura y tratamiento de manipulación osteopática.
Lo más importante es que se trata de una condición inofensiva. Muchos pacientes encuentran alivio solo por el simple hecho de entender que el prurito que están experimentando tiene una causa biológica y una identidad. Teniendo esto en cuenta, solo en los casos muy persistentes en que se considere que realmente afectan la calidad de vida valdría la pena intentar algunas de las terapias mencionadas9.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.