INTRODUCCIÓN
Las lesiones del manguito son casi siempre degenerativas y se relacionan con la edad y el uso excesivo. La patogenia parece ser multifactorial. Los objetivos de la ecografía en el hombro doloroso son1:
1) Ubicar la causa del dolor en alguna de las estructuras anatómicas del hombro que son: tendón del supraespinoso, del infraespinoso, del subescapular; porción larga del bíceps, bursas subdeltoidea, subescapular y otras de la zona, recesos sinoviales, articulaciones acromioclavicular supraespinosa y espinoglenoidea y glenohumeral, el cartílago articular y el hueso cortical.
2) Hacer el diagnóstico diferencial de los distintos tipos de patología que afectan a cada una de esas estructuras.
En los pacientes con sospecha de ruptura del manguito rotador, los objetivos de la ecografía serán1:
1) Diferenciar entre ruptura de tendones del manguito y otras patologías que afectan a los mismos, como son: cambios degenerativos o tendinopatías causados por impacto o impingement, exceso de uso o depósitos cálcicos, tendinitis inflamatoria (polimialgia reumática y otras), infiltración por tejido amiloide, en pacientes en diálisis crónica, atrofia muscular y tendinosa de cualquier causa, incluyendo la producida por el atrapamiento nervioso por gangliones o quistes del labrum.
2) Definir los tendones involucrados. El orden de frecuencia en que se desgarran los tendones del manguito es la siguiente: supraespinoso, infraespinoso, subescapular y redondo menor (infrecuente).
3) Establecer si las rupturas son completas o parciales en su espesor o grosor (de superficial a profundo), completas o parciales en su ancho (de anterior a posterior en el supraespinoso).
4) Si la ruptura es de grosor parcial, establecer si el compromiso es de la superficie humeral, bursal o si es intersustancia (dentro de sí misma sin tocar ni la superficie bursal ni el cartílago humeral).
6) Si existe o no un desgarro masivo. En el primer caso los extremos del tendón estarán separados por más de 5 cm y en general en estos casos hay más de un tendón del manguito afectado.
TENDÓN DEL BÍCEPS
La ausencia de patrón fibrilar en el tendón siempre es anormal2. Indica que el tendón está severamente degenerado, roto o dislocado y que ha sido reemplazado por tejido fibroso y de granulación3. El tendón del bíceps es una ventana a la patología del hombro; así, un tendón anormal nos alerta ante la probabilidad de que exista patología en otro lugar del manguito, un tendón y una bolsa normal con frecuencia son predictores de un resultado normal del estudio2.
Tenosinovitis bicipital
El líquido en la vaina es un hallazgo patológico pero no específico4,5. Puede verse en cualquier situación que cause derrame articular, cualquier sinovitis y en la capsulitis adhesiva. El 90% de los pacientes con líquido en la vaina del tendón del bíceps tiene patología en algún lugar de la articulación glenohumeral2. Por esta razón no se diagnosticará tenosinovitis bicipitales a no ser que el tendón mismo esté engrosado o si la cantidad de líquido en la vaina es desproporcionada en relación al resto de la articulación2. Se pueden acumular pequeñas colecciones de líquido medialmente en la vaina, en una sección longitudinal medial al tendón se observará en el fondo del saco sinovial ciego con forma de lágrima2. Si el grado de inflamación es pequeño no se aprecian cambios en el grosor, ni en la ecogenicidad, a medida que el proceso avanza vemos hipoecogenicidad, adelgazamiento y pérdida de estructura fibrilar.
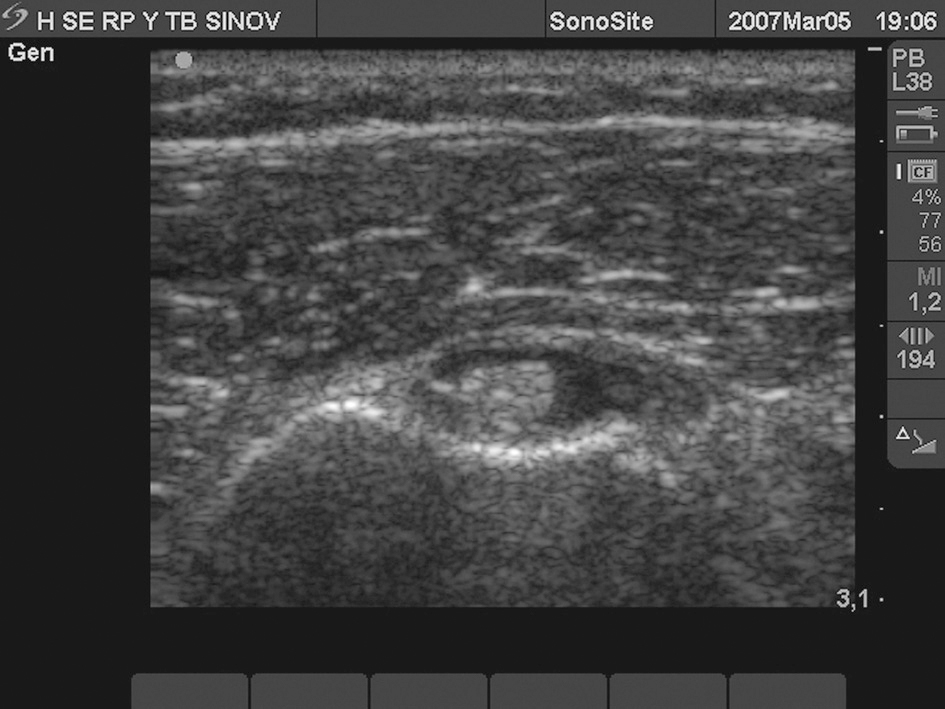
Sinovitis bicipital (fig. 1)
Figura 1. Tendón del bíceps rodeado de imagen anecoica por sinovitis bicipital.
El líquido en la vaina es un dato patológico pero no específico de patología del tendón del bíceps, pues puede verse en cualquier situación que cause derrame articular. El 90% de pacientes con líquido en la vaina, o sinovitis bicipital, tienen patología articular glenohumeral. El volumen de líquido sinovial suele ser proporcional a la gravedad de la lesión. La presencia de "detritus ecogénicos" dentro de una gran colección en la vaina suele ser indicativo de fractura intraarticular no detectada. El líquido en la vaina debe ser diferenciado del líquido en la bursa subacromial-subdeltoidea que yace superficial entre la vaina y el músculo deltoides.
Luxación bicipital
La inestabilidad del tendón largo del bíceps se puede presentar desde una subluxación hasta la luxación. La luxación del tendón largo del bíceps se acompaña en un 20% de los casos a rupturas del manguito de los rotadores.
La luxación es cuando el tendón completo se coloca por fuera de la corredera2. Esta luxación se suele asociar con el desgarro del grosor total del manguito de los rotadores. La luxación del tendón del bíceps es una causa infrecuente, y a veces no reconocida, de dolor del hombro6. Las dislocaciones, ocurren en la zona medial, superficiales o profundas al subescapular, y en la mayoría de los casos están asociadas a un desgarro de grosor total del tendón supraespinoso, pero pueden ocurrir también tras levantar una carga pesada2.
La luxación del tendón del bíceps suele ser medial, poco frecuente y siendo raro como hecho aislado, asociada frecuentemente a rotura del tendón subescapular y desgarro de la inserción del ligamento transversal, situándose fuera de la corredera bicipital, bien como subluxación sobre el troquín o bien como luxación total o dislocación localizándose el tendón del bíceps en el territorio del tendón subescapular.
SUBLUXACIÓN
La subluxación se produce cuando por lo menos una parte del tendón se desplaza por encima de la tuberosidad menor a la altura de la corredera2. De fácil diagnóstico por ecografía, en corte transversal, con corredera vacía, tendón desplazado medialmente y ligamento transverso cóncavo.
Rotura del tendón del bíceps
La ruptura aguda del tendón normal es poco frecuente, habitualmente vemos las rupturas en tendones que han sufrido procesos inflamatorios o degeneraciones crónicas. Las fibras tendinosas aparecen deslustradas con pérdida de estructura y disminución del grosor del tendón. La ruptura se muestra como una zona hipoecoica con bordes nítidos. La rotura completa del tendón largo del bíceps se diagnostica clínicamente, el tendón se retrae y el músculo se contrae. La visualización de todo el tendón en la corredera bicipital no excluye una ruptura distal, generalmente a nivel de la unión músculo-tendinosa. Ecográficamente la no visualización del tendón en la corredera bicipital es sugerente de rotura del mismo, recordar que la luxación nos puede dar una imagen similar y que el estudio dinámico nos dará el diagnóstico diferencial.
Los desgarros del manguito de los rotadores se pueden clasificar en desgarros de grosor total o grosor parcial2. Los de grosor total permiten la comunicación entre la articulación glenohumeral y la bolsa subacromial. Los desgarros de grosor parcial son desgarros que no producen esta comunicación anormal2.
El signo de la corredera vacía2, es aplicable a las roturas agudas del tendón del bíceps. Los desgarros de grosor total se identifican fácilmente por una discontinuidad abrupta del patrón fibrilar, pero los desgarros parciales también pueden ser identificados2. Los desgarros intrasustancia, que producen una cavidad con forma de jeringa en el espesor del tendón, no son infrecuentes2. El volumen de líquido en la vaina tiende a ser grande en los desgarros
de grosor total y pequeña en los desgarros parciales2.
La desaparición del patrón fibrilar del tendón bicipital, por ecografía, orienta hacia rotura. Los desgarros totales se identifican en la ecografía por discontinuidad del patrón fibrilar. Se diagnostica por la clínica, "signo de Popeye" y la ecografía con corredera bicipital vacía. La ruptura distal se produce en la unión miotendinosa, en ellas una corredera bicipital vacía puede deberse a una rotura o luxación del bíceps. En la rotura el tendón no se visualiza y la corredera está vacía. En el corte longitudinal puede verse el extremo distal del tendón retraído.
TENDÓN SUBESCAPULAR
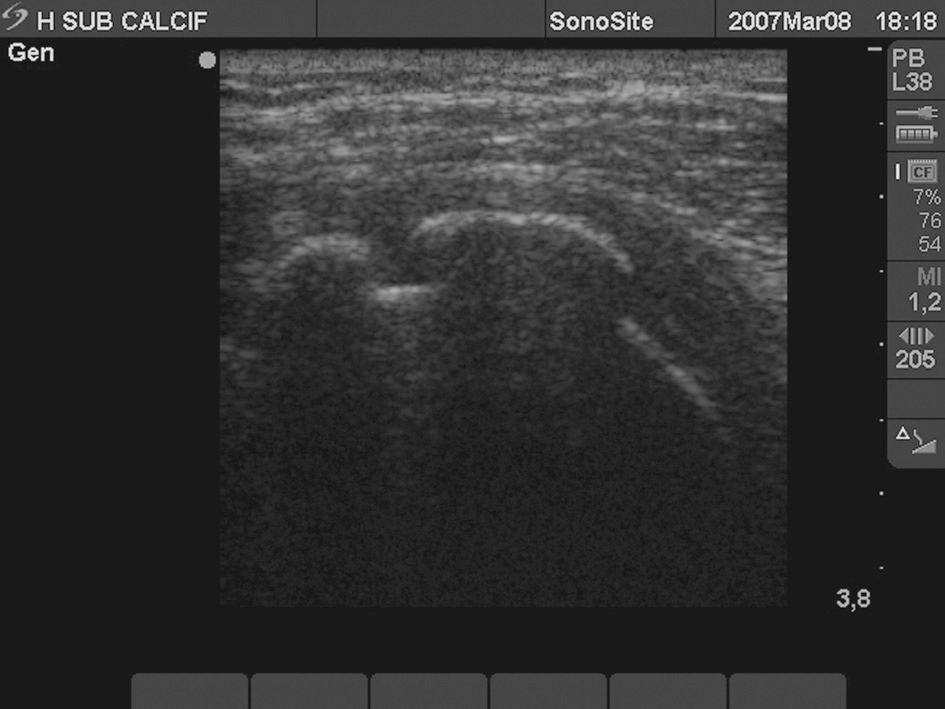
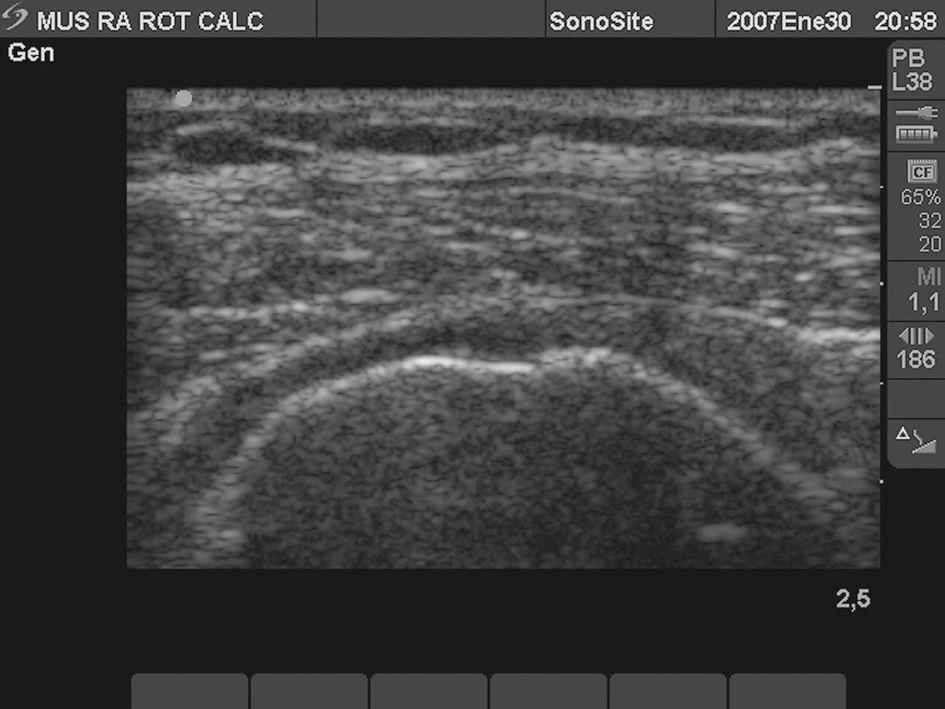
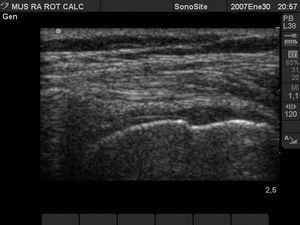
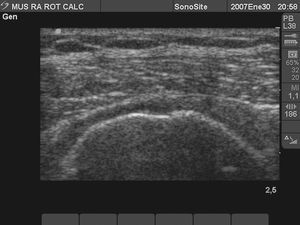
Calcificación del tendón subescapular (fig. 2)
Figura 2. Tendón subescapular, con gran imagen hiperecoica intratendón con sombra posterior por calcificación, que impide ver la cortical del troquin humeral.
Las calcificaciones del manguito de los rotadores se clasifican en focos hiperecogénicos: con sombra posterior definida (79%), con sombra tenue (14%) y sin sombra posterior (7% del total). Los de imagen sin sombra o "tipo grumoso" (en ecografía) son prácticamente líquidas (en la anatomía patológica) y pueden ser aspiradas con éxito.
Rotura del tendón subescapular
Sólo un pequeño porcentaje de los desgarros o roturas del manguito rotador afectan predominantemente (6% de todas las roturas) o exclusivamente (2% de todas las roturas) al tendón subescapular.
TENDÓN SUPRAESPINOSO
Tendinitis del supraespinoso
La tendinitis no produce cambios morfológicos fiables en el tendón supraespinoso, pero con frecuencia el tendón está llamativamente engrosado en comparación con el del lado contralateral asintomático2. Una diferencia de grosor del tendón de más de 2 mm en comparación con el contralateral ha sido sugerida como un criterio de tendinitis7. Otros autores han sugerido un aumento de más de 2,5 mm o de un tercio del grosor del tendón contralateral8.
Las tendinitis calcificantes son un estadio intermedio entre la tendinitis aguda y crónica. Se presenta como imágenes ecogénicas o hiperecoicas sin sombra posterior, a diferencia de las hipoecoicas de las tendinitis agudas, y sin calcificación con sombra típico de las tendinitis crónicas. La tendinitis calcificante tiene 3 fases: a) I o Silente: los depósitos de calcio están definidos con mínimos síntomas; b) II o Mecánica-Reabsortiva: los depósitos se licuan y están
peor definidos por imágenes radiográficas; c) III: los depósitos de calcio se asocian con bursitis y periartritis adhesiva. El marcaje ecográfico preoperatorio de estas calcificaciones consigue mejores resultados quirúrgicos que la cirugía convencional9.
Calcificación del tendón supraespinoso
Calcificación única en semiluna: las calcificaciones con sombra bien definida, las más frecuentes (79% de las calcificaciones), son verdaderas calcificaciones no solucionables por aspiración. En este tipo de calcificaciones la ecografía se ha mostrado más fiable que la radiografía para definir la consistencia de las calcificaciones del manguito. En las calcificaciones el tendón presenta una ecoestructura fibrilar normal y forma en rueda de coche normal, presentando un foco hiperecoico en semiluna única central con sombra posterior.
Rotura parcial del tendón supraespinoso
Es raro encontrar tendones del manguito de los rotadores normales en mayores de 50 años1. Las rupturas pueden ser crónicas o agudas. Las primeras, son las más frecuentes en pacientes ancianos, en los que realizan trabajos con actividades sobre la cabeza, practican deportes de lanzamiento o presentan inestabilidad glenohumeral. Las rupturas agudas se asocian en general a caídas, luxaciones del hombro, rupturas del tendón del bíceps asociadas a esfuerzos deportivos o accidentes y además se pueden asociar a las lesiones crónicas1. Los desgarros del manguito de los rotadores casi siempre comienzan en la zona crítica del tendón supraespinoso1,2.
Los desgarros de grosor parcial tienen 3 categorías:
1) Superficiales o bursales o acromiales: son aquellas en las que se produce la ruptura parcial del tendón en su cara acromial o bursal, en tanto permanecen intactas las fibras más profundas del tendón.
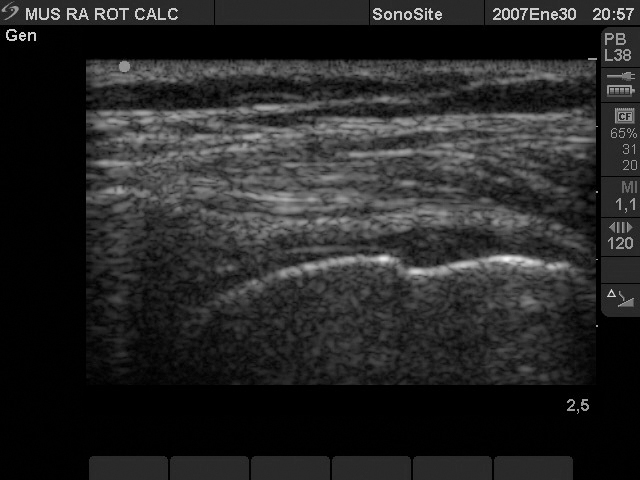
2) Intratendón o intrasustanciales (fig. 3): rupturas que se producen en el interior de la sustancia tendinosa, mientras permanece íntegra la superficie acromial y articular del tendón.
Figura 3. Tendón supraespinoso con imagen anecoica intratendón debida a rotura parcial intrasustancia, con línea hiperecoica adyacente a la cortical humeral por signo del "cartílago interfase" y sin alteración de la imagen de "rueda de coche" del tendón supraespinoso.
3) Profundas o articulares: rupturas en las que la porción profunda o articular del tendón, mientras que la parte superficial acromial permanece íntegra.
En la artroscopia estas rupturas se suelen manifestar en forma de fibrilaciones en la porción inferior del tendón. Se han descrito dos criterios para representar los desgarros de grosor parcial: a) un foco mixto e hiperecogénico en la zona crítica del tendón supraespinoso; b) una lesión hipoecogénica visualizada en dos planos ortogonales con extensión articular o bursal10. Un tercer criterio ha sido aplicado con éxito por algunos autores: la presencia de un foco hiperecogénico grande, dominante en el espesor del manguito, con o sin reducción del grosor asociado11. Son las rupturas parciales de grosor completo o reborde rasgado y, entre ellas, se pueden distinguir 2 tipos: con afectación de menos del 50% de la sección del tendón, y con afectación de más del 50 % de la sección del tendón (fig. 4).
Figura 4. Tendón supraespinoso (se). Gran adelgazamiento con imagen anecoica intratendón debida a rotura parcial de grosor completo y afectación de más del 50% de la sección, contactando la bursa con la cortical del húmero pero con tendón presente retraído a los laterales, con alteración de la imagen de "rueda de coche" del tendón supraespinoso, presentando el signo de "rueda pinchada".
Corresponden a la discontinuidad focal de las fibras que producirán1:
1) Defecto hipoecoico en la superficie bursal.
2) Defecto hipoecoico en la superficie cartilaginosa.
3) Defecto hipoecoico intrasustancia.
4) Patrón de ecogenicidad mezclada (reborde rasgado).
5) Línea hipoecoica en el tendón.
6) Línea ecogénica en el tendón.
7) Tendón adelgazado focalmente si la ruptura parcial en espesor es crónica.
La sensibilidad de la ecografía para detectar la rotura parcial es de 93% y la especificidad 94%. Las roturas parciales articulares son las más fácilmente diagnosticadas por ecografía, suponen un 40% de todas las roturas parciales. El 25% de las roturas parciales se asocian a líquido en la bursa, y son visibles por artrografía. El 66% de las roturas parciales se asocian a sinovitis bicipital, como en este caso por proximidad del tendón del bíceps.
Las roturas parciales bursales, las segundas en frecuencia por diagnóstico ecográfico se observan como defectos hipoecoicos, cóncavos, en la superficie bursal del tendón, muy sensibles a la palpación ecográfica y asociadas frecuentemente a bursitis subacromio-deltoidea.
Las roturas parciales en el espesor del tendón o intratendinosas se ven como un defecto ovalado o redondeado en ambos cortes.
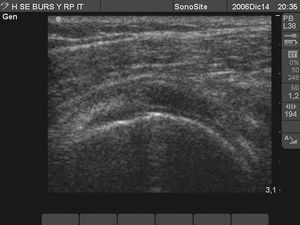
Rotura total del tendón supraespinoso (fig. 5)
Figura 5. Tendón supraespinoso, ausente, secundario a "rotura total masiva con retracción" y descenso del deltoides con alteración de la imagen "rueda de coche" del tendón supraespinoso presentando el signo de "rueda pinchada".
Los desgarros del grosor total pueden clasificarse según el número de tendones afectados o según su tamaño. El tamaño de un desgarro de grosor total se estima a partir de imágenes obtenidas en los dos planos 2. El plano en que el desgarro es mayor es el que se usa para la clasificación 2. Como la anchura del tendón supraespinoso es de 2,5 cm, los desgarros que se extienden más de los 2,5 cm tienen que afectar al tendón infraespinoso. Wiener11, los clasifica en: a) desgarros parciales, b) desgarros pequeños (menores de 1 cm), c) desgarros grandes (de 1 a 3 cm) o de grosor completo, ya vistos, y d) desgarros masivos (más de 3 cm), que son los de este apartado y se acompañan de retracción del tendón. En función de la situación se clasificarían en:
1) Roturas transversales: donde la longitud mayor de la lesión se produce en un plano perpendicular al tendón.
2) Roturas longitudinales o verticales: aquellas en las que la dirección de la rotura es paralela al tendón.
3) Roturas combinadas o mixtas: generalmente con pérdida de sustancia. La rotura suele ser circular u ovoidea y con separación de los bordes de ambos planos.
Los signos primarios de desgarro de grosor total son 1,2: a) ausencia de manguito de los rotadores, b) no visualización focal del manguito, c) grieta hipoecogénica o anecogénica en el manguito, d) comunicación articular directa, a través de un hueco en el tendón, con bolsa subacromial-subdeltoidea distendida, e) tuberosidad desnuda (aposición directa focal del músculo deltoides sobre la tuberosidad mayor), f) compresión del tendón, y g) herniación del músculo deltoides o de la bolsa subacromial-subdeltoidea en el manguito de los rotadores.
Los signos secundarios son1,2: a) irregularidades de la cortical en la tuberosidad mayor, b) bursitis subacromial-subdeltoidea, c) signo del cartílago, d) derrame en la vaina del tendón del bíceps, e) derrame en la articulación glenohumeral.
La rotura total en el espesor del tendón o intratendinosa se ve como un defecto ovalado o redondeado en ambos cortes, conocido como signo de la "rueda pinchada" y signo del "cartílago interfase". En el corte longitudinal se puede observar la deformidad del "pico de loro", además de la ausencia del tendón por retracción.
SÍNDROME DEL PINZAMIENTO O IMPINGEMENT
El impingement subacromial se define como la distensión de la bolsa subdeltoidea contra el borde externo del acromion durante la abducción (o flexión anterior) desde la postura en abducción12; o el abombamiento del tendón supraespinoso durante la abducción contra el borde externo del acromion13,14. La presencia de un cúmulo de líquido en la bolsa subacromial-subdeltoidea por sí sola se ha utilizado como un criterio más de la presencia de síndrome de impingement en estadio precoz (grado 1 de Neer)2. La presencia de engrosamiento en las partes blandas de la bolsa con un manguito intacto implica un grado 22. El engrosamiento del manguito de los rotadores (tendinitis) se ha correlacionado con impingement en estadio 1, un manguito adelgazado y ecogénicos (fibrosis) se correlaciona con estadio 28. Holsebeeck2 los clasifica en estadio 1: engrosamiento de la bolsa de 1,5 mm a 2 mm, estadio 2: engrosamiento de la bolsa mayor de 2 mm, y estadio 3: desgarro de grosor total o parcial del manguito de los rotadores.
Síndrome de pinzamiento o impingement secundario a un atrapamiento crónico del manguito, esencialmente el tendón supraespinoso, y de la bursa subacromiodeltoidea entre la cabeza humeral y el acromion. Hay 3 estadios: I, con edema y hemorragia; II, con fibrosis y rotura parcial del manguito y bursitis; y III, con rotura total del manguito.
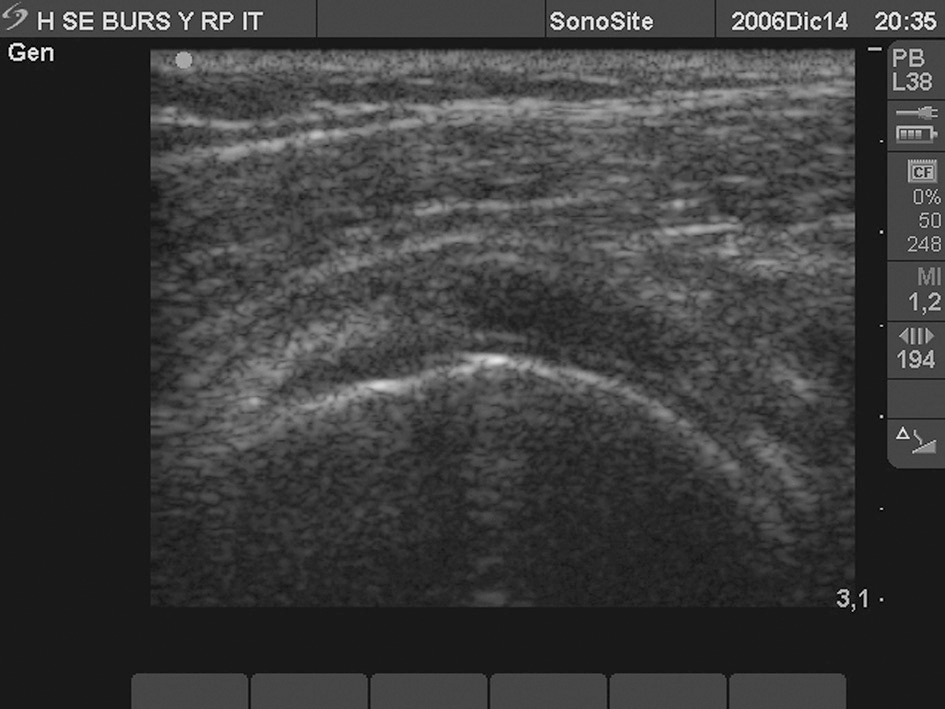
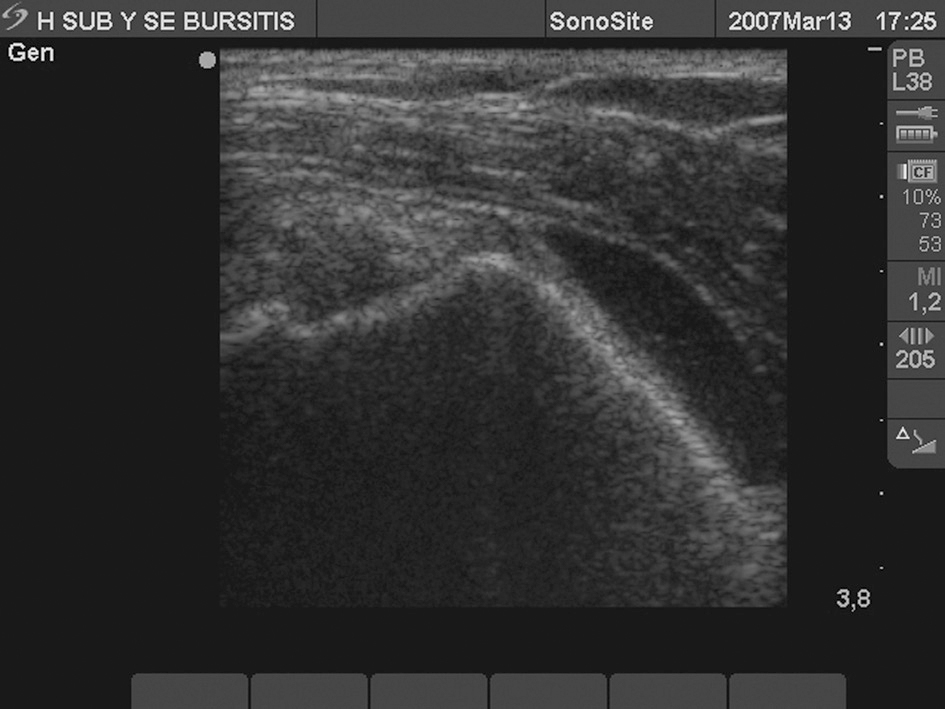
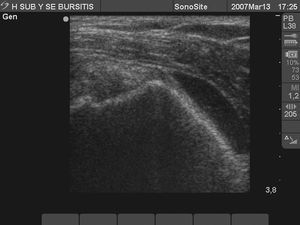
Bursitis aguda subacromio/deltoidea (fig. 6)
Figura 6. Bursa subacromio-deltoidea con imagen anecoica intrabursal en zona superior del tendón supraespinoso entre éste y deltoides por bursitis aguda subacromio-deltoidea.
En la bursitis aguda se produce un aumento del volumen de la bursa sin cambios en la estructura bursal, y las dos hojas bursales se separan. Una separación mayor de 2 mm se considera patológica. La comparación con el contralateral confirma esta patología. El líquido en la bursa es claramente anecoico, produciendo una ligera potenciación de la señal acústica en el manguito de los rotadores. Las paredes bursales no se encuentran alteradas.
La bolsa subacromial-subdeltoidea es la mayor del organismo. Actúa como unión entre el manguito de los rotadores y el acromion y músculo deltoides. El líquido de la bolsa disipa la fricción entre ambas estructuras. Los componentes subdeltoideos y subacromial de la bolsa son contiguos en el 95% de los pacientes. El líquido en la bursa tiende a acumularse en tres localizaciones2:
1) Distal al borde lateral de la tuberosidad mayor, justo distal a la inserción del supraespinoso, en forma de lágrima.
2) Anterior al tendón subescapular durante la rotación externa. El líquido es bombeado hacia esta localización por la obliteración del receso subcoracoideo, donde se acumula en rotación interna.
3) Anterior a la corredera bicipital.
La bursa subacromiodeltoidea es la más grande del organismo. Por delante cubre a la corredera bicipital. La bursa está separada de la articulación por el manguito, por ello los desgarros de grosor completo del manguito permiten la comunicación entre la bursa y la articulación.
BURSITIS CRÓNICA SUBACROMIO/DELTOIDEA
Puede ser sensible a la palpación ecográfica. El tejido bursal engrosado se abomba contra el borde del acromion, no siendo capaz de pasar debajo del mismo. A diferencia de la aguda las paredes de la bursa aumentan en anchura. En estos casos la zona hiperecogénica corresponde a la pared bursal, en dichas paredes o incluso en el interior de la bursa, se pueden apreciar zonas de tejido proliferativo fibrovascular o incluso calcificaciones que ecográficamente se pueden mostrar como nódulos hiperecogénicos nadando libres o unidos a la pared bursal hipertrofiada. Ocasionalmente las paredes de la bursa se adhieren a las estructuras que las rodean.
Tendón con imagen anecoica focal a nivel de bursa subdeltoidea, entre tendón supraespinoso normal y músculo deltoides. La bursa subacromio-deltoidea es la más grande del organismo. Por delante cubre a la corredera bicipital. La bursa está separada de la articulación por el manguito, por ello los desgarros de grosor completo del manguito permiten la comunicación entre la bursa y la articulación. La bursitis de localización anterior a la corredera bicipital suele ser indicadora precoz de rotura del manguito. Puede ser sensible a la palpación ecográfica. El tejido bursal engrosado se abomba contra el borde del acromion y no es capaz de pasar debajo del mismo.
FRACTURAS/FISURAS DEL TROQUITER
Estas fracturas pueden pasar desapercibidas en la radiografía2. Son irregularidades de la cortical del troquiter humeral por fracturas y fisuras con pequeño fragmento óseo suelto e imagen anecoica en la inserción del infraespinoso debida a rotura. Una depresión en el contorno redondeado de la cabeza humeral a este nivel indica una deformidad de Hill-Sachs secundaria a luxación del hombro. La ecografía también es útil para detectar impactaciones óseas, como la lesión de Hill-Sachs, que aparece como un defecto del contorno posterolateral de la cabeza humeral tras una luxación del hombro.
Correspondencia: N. Díaz Rodríguez.
Carretera Parada a Piñor, N-50, Bis.
32890, Barbadas Ourense.
Correo electrónico: nabordiaz@semergen.es y semecor@terra.es
Recibido el: 09-07-2007 aceptado para su publicación el 09-07-2007.