Mujer de 35 años, sin alergias medicamentosas conocidas. Con antecedentes personales de cefaleas vasculares de inicio infantil e intervención quirúrgica de tumor phyllodes de mama derecha, y antecedentes familiares de migraña en madre y hermana. Procedente de Bolivia, residente en España desde hace 8 años. Trabaja como empleada de hogar, no hábitos tóxicos ni tratamientos crónicos activos.
Refiere cefaleas desde la infancia, aunque en los últimos 2 años la frecuencia e intensidad de las mismas han ido en aumento hasta registrar 4 episodios mensuales, empeorando con ansiedad y mal descanso nocturno. Siendo valorada por su médico de atención primaria en múltiples ocasiones, probando este con analgésicos comunes con parcial respuesta, y realizando ciclo preventivo con nadolol y flunarizina sin mejoría; motivo por el que es derivada a la consulta de neurología. Describe las cefaleas como tipo pulsátil a nivel frontal y periocular, en hemicráneo derecho o izquierdo, con sonofobia, fotofobia y, ocasionalmente, clinofilia. Se acompañan de náuseas y vómitos. En algunas ocasiones refiere aura consistente en cuadro de visión borrosa y adormecimiento en manos y hemilengua (derecha o izquierda), cuya resolución ocurre 30min antes del inicio de la cefalea. Los síntomas persisten durante uno o 2 días, siendo muy invalidantes. Exploración neurológica y por aparatos dentro de la normalidad. Se diagnostica de migraña con/sin aura y trastorno de ansiedad, indicándose tratamiento con amitriptilina 25mg/24h, analgesia precoz al inicio de los síntomas y se solicita TAC cerebral de forma ambulatoria.
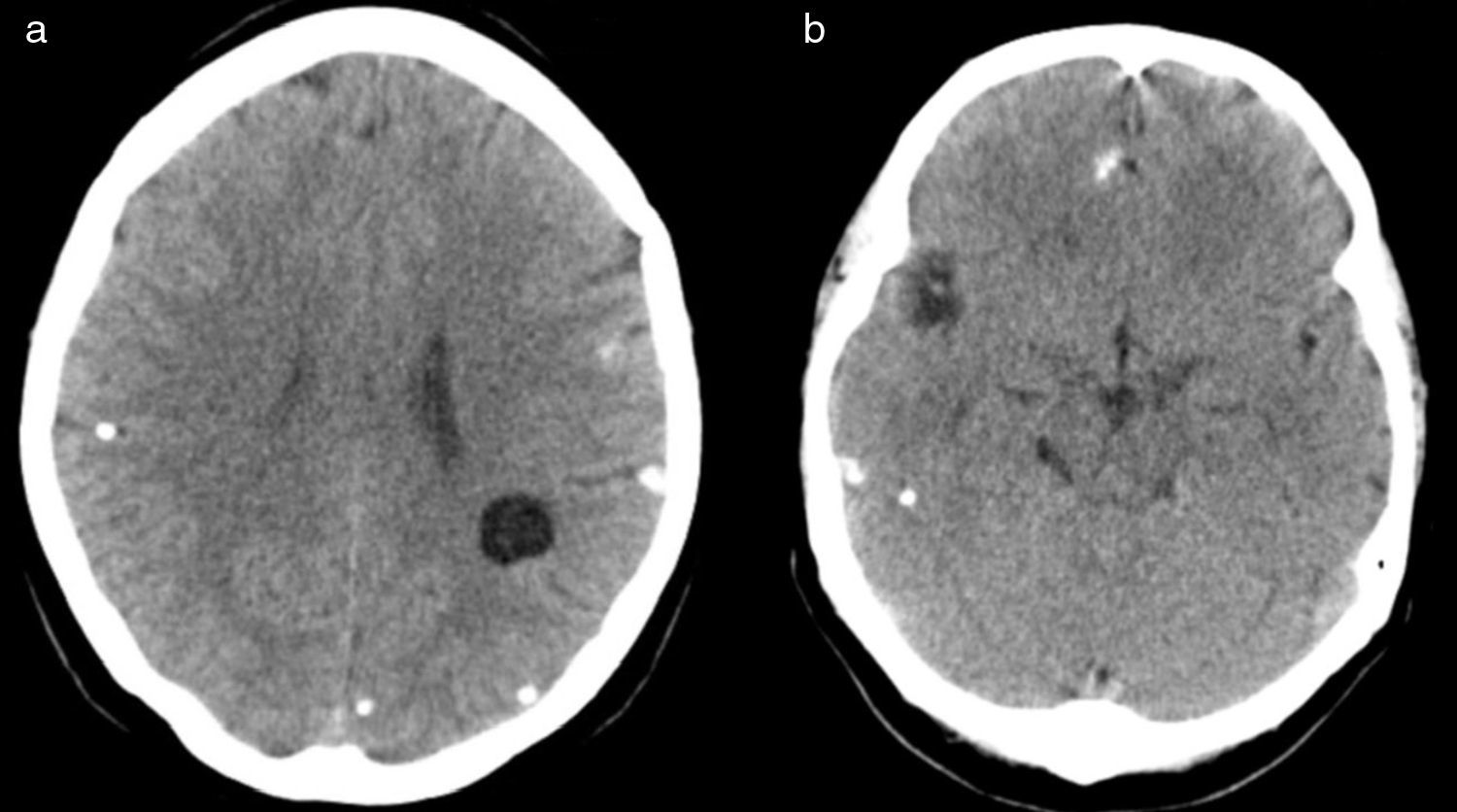
En TAC cerebral (fig. 1) se encuentran múltiples lesiones en ambos hemisferios, radiológicamente sugerentes de neurocisticercosis (diferentes estadios evolutivos: calcificación y escólex). Ingresa en el servicio de neurología para completar estudio y pautar tratamiento. Destacar en analítica sanguínea: serología para toxoplasma: IgG positiva e IgM negativa. La serología del LCR fue compatible con el diagnóstico de cisticercosis, el cual no se confirma por PCR (Taenia solium: IgG [ELISA] positiva y Ag indeterminado). Coprocultivo y estudio parasitológico en heces, negativos. En radiografía antero-posterior de extremidades inferiores se observan cisticercos: múltiples calcificaciones lineales en musculatura de ambas piernas.
Se pauta tratamiento con albendazol 400mg/12h durante 14 días y dexametasona 4mg/12h con pauta descendente. Diez meses después del primer ciclo se realiza nuevo ciclo antiparasitario porque persisten las lesiones, sin cambios. Tras este, mejoría en RMN cerebral, no obstante, durante los 3 años de seguimiento clínico continúa refiriendo crisis migrañosas similares a las descritas.
DiscusiónLa cisticercosis es una zoonosis endémica en los países en vías de desarrollo, se debe a la infección por cisticerco (estadio larvario de Taenia solium). Una vez infectado el humano, los cisticercos atraviesan la mucosa intestinal y se ubican principalmente en capilares a nivel muscular y cerebral. La afectación del sistema nervioso se denomina neurocisticercosis, causando como manifestación más frecuente crisis convulsivas, seguidas de cefalea. La Taenia solium requiere de 2 o más huéspedes para poder completar su ciclo biológico, siendo los seres humanos los únicos huéspedes definitivos, mientras que estos junto con los cerdos pueden ser huéspedes intermediarios. El hombre adquiere la infección por los siguientes mecanismos: geofagia (ingesta de cisticercos al comer carne de cerdo contaminada) o contaminación fecal-oral (el paciente infectado por Taenia solium a nivel intestinal elimina huevos en la materia fecal, capaces de contaminar a nivel sistémico al mismo paciente si no realiza un adecuado lavado de manos tras la defecación o de infectar a otros humanos si la materia fecal contamina vegetales o agua de consumo público)1–4. Antes de la década de los 70 esta enfermedad no era rara en España, mejorando las tasas hasta la casi erradicación a partir de esta fecha debido a la universalización de agua corriente, alcantarillado y saneamientos. No obstante, en la actualidad está aumentando la prevalencia en nuestro país por los flujos migratorios y el turismo a zonas endémicas4–6.
Se ha intentado relacionar la neurocisticercosis con cefaleas primarias (migraña y cefalea tensional)7. La neurocisticercosis es una enfermedad pleomórfica dependiendo tanto de la inmunidad del huésped como de la localización y el número de parásitos involucrados1. En las áreas endémicas de cisticercosis parece haber mayor prevalencia de cefaleas tipo migraña, pudiendo ser la neurocisticercosis un factor de riesgo para padecerlas8. La migraña es la forma más común de cefalea vascular. Según la International Classification of Headache Disorders-III (ICHD-III) el diagnóstico de migraña sin aura se basa en 5 crisis con los criterios recogidos en la tabla 1. Las crisis migrañosas con aura, se acompañan además de síntomas sensitivos o del sistema nervioso central de varios minutos de duración, unilaterales, con desarrollo progresivo, siendo totalmente reversibles. Estos síntomas se manifiestan previamente antes de 60min a la cefalea9.
Criterios diagnósticos para migraña (ICHD-III)
| Migraña sin aura |
| A) Al menos 5 ataques que cumplan los criterios B-D |
| B) Cefalea que dura de 4 a 72h (sin tratamiento o insuficientemente tratado) |
| C) Cefalea que reúna 2 de las siguientes características: |
| 1. Localización unilateral |
| 2. Característica pulsátil |
| 3. De moderada a severa intensidad del dolor |
| 4. Empeora por o causando evitar la actividad física habitual (p. ej., caminar o subir escaleras) |
| D) Durante la cefalea ocurra uno de los siguientes: |
| 1. Náuseas y/o vómitos |
| 2. Fotofobia o fonofobia |
| E) No atribuida a otra enfermedad |
La paciente padecía desde la infancia migrañas con/sin aura (epígrafes 1.2 y 1.1 de ICHD-III). Sin embargo, desconocía ser portadora de infección por neurocisticerco y no está demostrado que la presencia de calcificaciones a nivel parenquimatoso actúe sobre el desarrollo de cefalea. Estrictamente dentro de los criterios para el diagnóstico de migraña con/sin aura se recoge «Sin mejor explicación por otro diagnóstico de la ICHD-III». El epígrafe 9.1.3.2. de la ICHD-III es cefalea crónica atribuida a micosis u otra parasitosis intracraneal, siempre y cuando la parasitosis continúe activa o se haya resuelto en los últimos 3 meses, y la cefalea persista durante más de 3 meses.
Brutto et al. relacionaron neurocisticercosis y cefaleas primarias. Estudiaron una cohorte de pacientes con cefalea primaria durante 20 años, usando como controles pacientes con enfermedad cerebrovascular, trastornos neurodegenerativos, traumatismos encefálicos y tumores cerebrales primarios. Concluyeron que la presencia de cefalea primaria era más frecuente en aquellos con neurocisticercos calcificados de forma significativa, excepto en los tumorales10. Las lesiones de neurocisticercosis también pueden causar episodios que mimetizan las crisis de migraña sin aura, por inflamación del parénquima cerebral circundante, causando sensibilización del sistema trigémino-vascular7.
ConclusiónPor tanto, se trata de una paciente con migrañas de larga evolución, en la que se diagnostica una neurocisticercosis no conocida previamente. ¿Tiene la neurocisticercosis un papel desencadenante de las migrañas, o cuando menos contribuye al empeoramiento de una migraña preexistente? ¿Se trata de un hallazgo casual, en una paciente con una migraña típica y sin mejoría clínica asociada al tratamiento de la neurocisticercosis tras 3 años de seguimiento? ¿Causalidad o casualidad?
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo.