El neumopericardio se define por la presencia de aire en la cavidad pericárdica; es una entidad clínica muy poco frecuente pero potencialmente grave, ya que puede provocar taponamiento cardiaco1.
En adultos la etiología más frecuente es la iatrogénica, complicación de procedimientos invasivos, canalización de vías centrales, pericardiocentesis y ventilación mecánica, entre otras. También puede vincularse a crisis de asma, cáncer pulmonar y perforación esofágica2.
Presentamos el caso de un varón de 58 años, con antecedentes personales de dislipidemia, fibrilación auricular paroxística, carcinoma escamoso de pulmón iiiB diagnosticado en 2013, en tratamiento actualmente con quimioterapia (docetaxel) por metástasis suprarrenal diagnosticada en octubre de 2016, cuyo último ciclo había sido una semana antes.
Había sido derivado a urgencias hospitalarias por su médico por clínica de 24h de evolución de: autoescucha de sibilancias en el tórax, tos escasa y expectoración que no sabe especificar bien, y que describe como acuosa-verdosa-herrumbrosa (no purulenta); sin fiebre ni otra clínica añadida, los días previos había estado asintomático.
El paciente presenta buen estado general, presión arterial de 80/45mmHg, taquicárdico a 110lpm, eupneico en reposo (pulsioximetría 98% a aire ambiente). En la auscultación se halla rítmico, sin soplos, con murmullo vesicular conservado, escuchándose un «roce» tanto en los focos cardiacos como en el hemitórax izquierdo. El resto de la exploración fue anodina.
En la analítica de urgencias se obtiene: leucocitos 10.750/mm3, neutrófilos 89%, hemoglobina 13,3g/dl, hematocrito 39,5%, plaquetas 280.000/mm3, glucosa 80mg/dl, creatinina 0,64mg/dl, sodio 136mmol/l, potasio 4,4mmol/l, PCR 0,7.
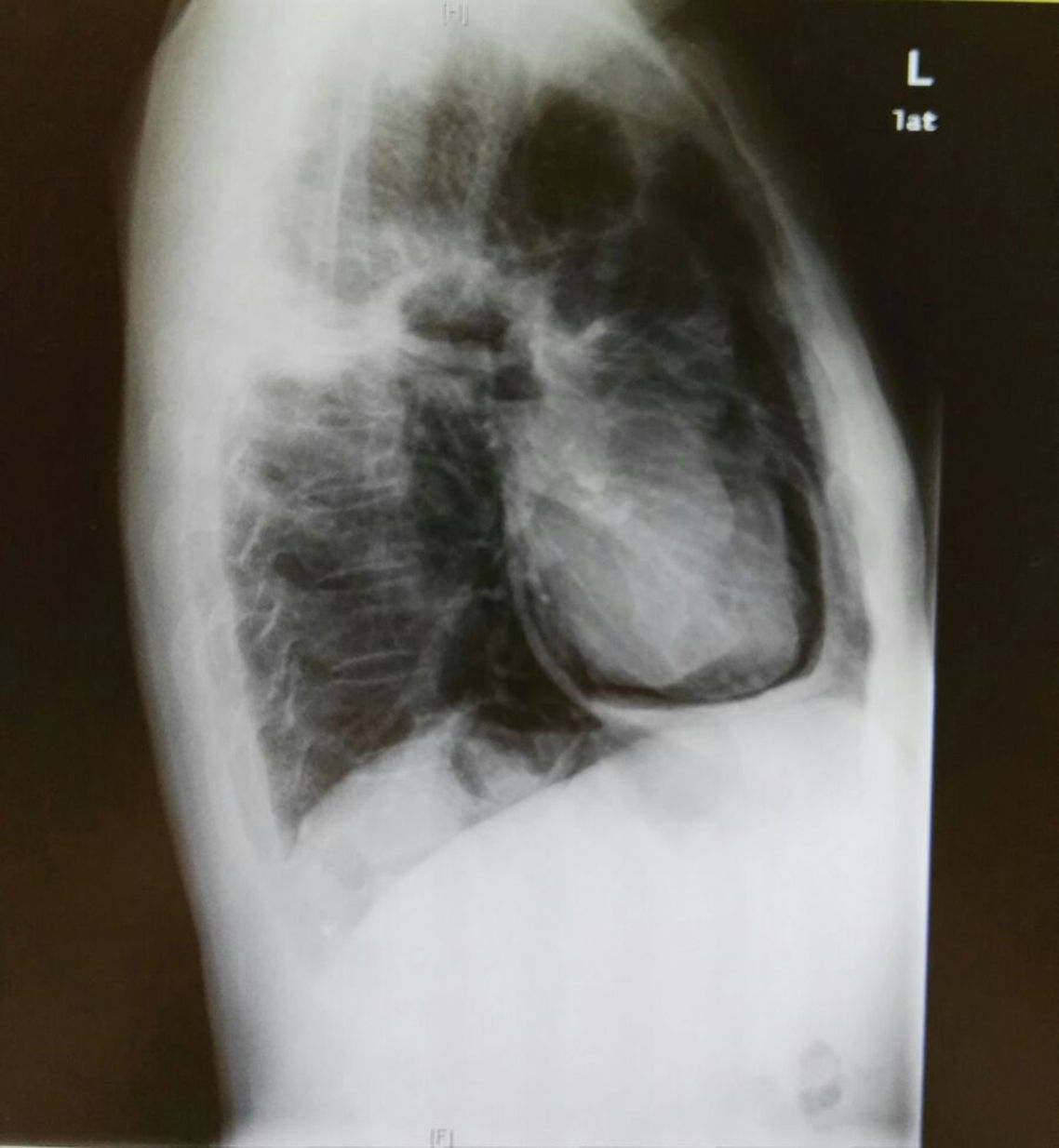
En la radiografía de tórax (solicitada por su médico y motivo por el que deriva al paciente) se observa desplazamiento mediastínico izquierdo, con hiperinsuflación pulmonar derecha; aumento de densidad en el lóbulo superior izquierdo cavitada (compatible con masa pulmonar ya conocida); silueta cardiaca normal, observándose en proyección lateral una imagen aérea que delimita el pericardio, compatible con neumopericardio (fig. 1).
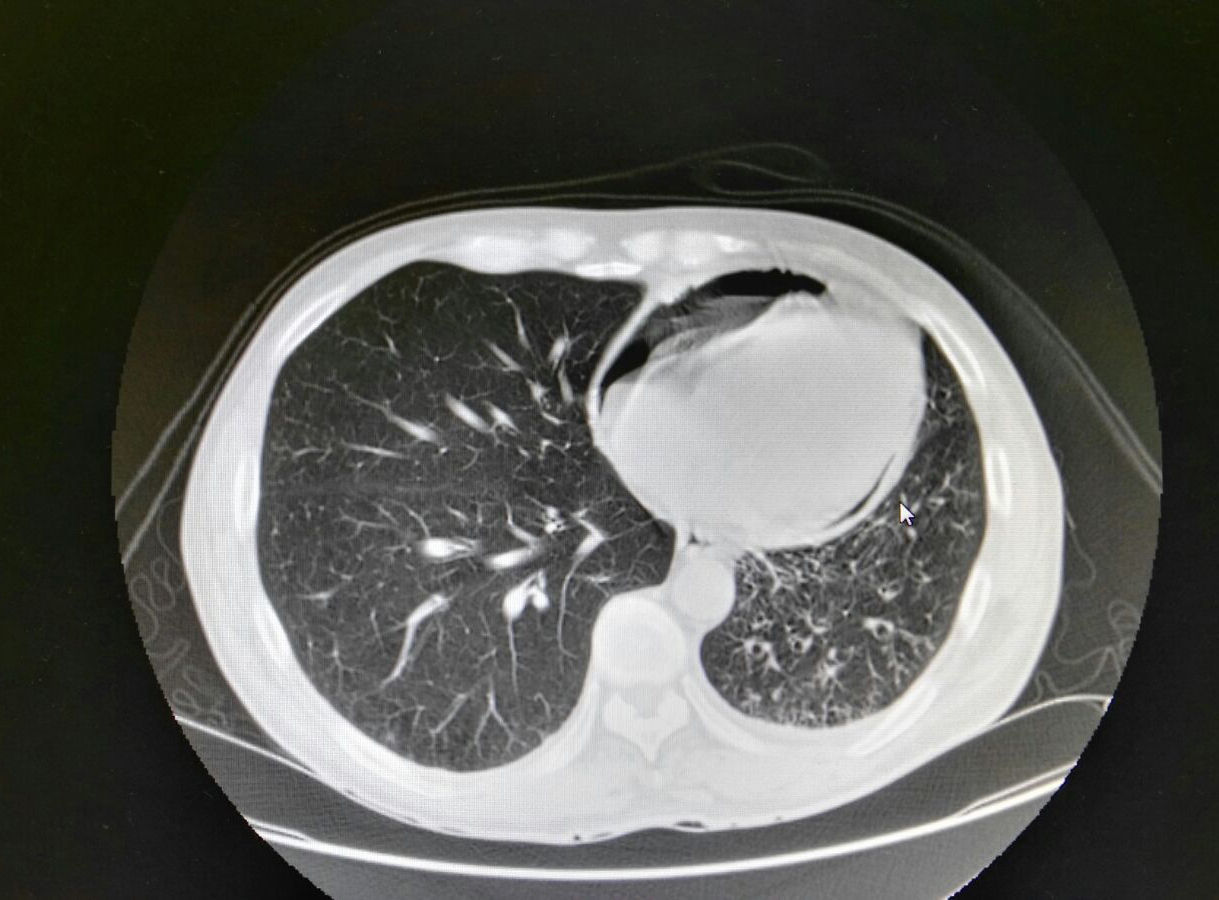
Dado el hallazgo radiológico se solicita antigenuria para neumococo y Legionella, que son negativas, y TAC torácica de urgencia, que se informa como: reducción global de volumen en el hemitórax izquierdo, apreciando masa parahiliar izquierda en relación con neoplasia conocida, que se encuentra cavitada, cavitación presente en TAC previa de 2 meses antes, y que presenta un trayecto fistuloso que se dirige al bronquio principal izquierdo, siendo posible que exista comunicación con el bronquio; se visualiza un segundo trayecto fistuloso que se dirige inferiormente y comunica con el pericardio, originando neumopericardio (fig. 2).
Reducción global de volumen en el hemitórax izquierdo; se aprecia masa parahiliar izquierda en relación con neoplasia conocida, que se encuentra cavitada, cavitación presente en TAC previa de 2 meses antes, y que presenta un trayecto fistuloso que se dirige al bronquio principal izquierdo, siendo posible que exista comunicación con el bronquio. Se visualiza un segundo trayecto fistuloso que se dirige inferiormente y comunica con el pericardio, originando neumopericardio.
Debido a la tendencia a la hipotensión y al hallazgo en las pruebas complementarias de neumopericardio se presentó el caso al intensivista de guardia, sospechando taponamiento cardiaco, que fue descartado por ecocardiografía. Se realiza interconsulta a cirugía torácica, que desestima tratamiento quirúrgico dada la profundidad de las lesiones, recomendando pericardiocentesis en caso de inestabilización.
El primero en describir el neumopericardio fue Bricheteau en 1844, quien descubrió en un paciente con hidroneumopericardio un signo considerado desde entonces como patognomónico de esta entidad, el bruit de moulin, que consiste en un sonido fluctuante en el precordio1, aunque suele aparecer solo en los casos de neumopericardio complicado. A partir de entonces se han venido publicando casos aislados en la literatura de distintas etiologías, formas de presentación y tratamiento.
La etiología del neumopericardio se clasifica en 2 grandes grupos: traumáticas y no traumáticas. Las causas de origen traumático son múltiples y variadas, siendo los traumatismos abiertos o cerrados los de mayor incidencia1,3. Otras etiologías incluyen la ingesta de cuerpos extraños y las iatrogénicas, como broncoscopia, endoscopia oral, toracocentesis, ventilación mecánica y PAAF, entre otras1. Entre las no traumáticas se incluyen asma severa, úlceras esofágicas, neoplasia y rotura espontánea4 como las más representativas, además de abscesos pulmonares o por tuberculosis, pericarditis por gérmenes productores de gas1,3,5, abscesos subdiafragmáticos o hepáticos6,7, cirugía cardiaca reciente, extensión de un neumomediastino previo5, rotura alveolar espontánea, neumopericardio espontáneo idiopático1 y pseudoquiste pancreático8.
Estos pacientes suelen presentar dolor torácico penetrante y disnea, siendo característica la irradiación del dolor al hombro izquierdo por irritación pericárdica9; además, pueden presentar fiebre y shock. No obstante, si la causa es por perforación de víscera hueca podemos observar otros síntomas, como disfagia y/u odinofagia, taquicardia, cianosis, hipotensión o distrés respiratorio5.
El electrocardiograma es inespecífico, ya que puede mostrar cambios compatibles con fibrilación auricular, pericarditis o taponamiento cardiaco, pero suele ser normal en la mayoría de los pacientes1,5.
El diagnóstico de neumopericardio puede realizarse con una simple radiografía de tórax, que suele mostrar una banda radiotransparente paracardiaca en un paciente con dolor torácico de tipo pleuropericárdico9. La TAC de tórax permite diferenciarlo del neumomediastino, ya que en el neumopericardio el aire cambia de posición al adoptar el decúbito supino.
Es por la fácil accesibilidad a la radiografía de tórax que tenemos los médicos de familia, la potencial gravedad que implica el diagnóstico de neumopericardio y la baja frecuencia de presentación de esta entidad clínica por lo que creemos que es importante la publicación de este artículo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.