Describir las características de la población atendida en el programa de psicología clínica en Atención Primaria, así como realizar un análisis preliminar de los resultados obtenidos.
MétodoEstudio descriptivo prospectivo de los resultados obtenidos tras intervención psicológica breve. Se utilizaron los instrumentos de evaluación PHQ-9, GAD-7, WHOQOL-BREF y un cuestionario de satisfacción diseñado ad hoc.
ResultadosSe derivaron al programa 1.084 pacientes, en su mayoría mujeres. Los diagnósticos más frecuentes fueron ansiedad, trastornos adaptativos, códigosZ (factores que influyen en el estado de salud y contacto con los servicios de salud) y trastornos depresivos. El tiempo de espera medio se sitúa en 7,25días, y el número medio de consultas, en 3.
En la comparación al inicio y tras la finalización del tratamiento se encontró una mejora estadísticamente significativa en todas las variables evaluadas, así como una alta satisfacción y utilidad del tratamiento.
ConclusionesLa integración del psicólogo clínico en Atención Primaria supone una mejora en la calidad asistencial de los pacientes con alteraciones emocionales, facilitando un abordaje interdisciplinar bio-psico-social y ofreciendo tratamientos e intervenciones basadas en la evidencia y recomendadas internacionalmente.
To describe the characteristics of the population attended in the clinical psychology programme in Primary Care, as well as to perform a preliminary analysis of the results obtained.
MethodProspective, descriptive study of the results obtained after brief psychological intervention. The following evaluation tools were used: PHQ-9, GAD-7, WHOQOL-BREF, and an ad hoc designed satisfaction questionnaire.
ResultsA total of 1084 patients were referred to the program, and were mostly women. The most frequent diagnoses were anxiety, adaptive disorders, Zcodes (factors that influence the state of health and contact with health services) and depressive disorders. The mean waiting list time was 7.25days, and the mean number of consultations was3.
The analyses performed after the treatment showed an improvement in all the variables evaluated, as well as high satisfaction and usefulness of the treatment.
ConclusionsThe integration of the clinical psychologist in Primary Care leads to an improvement in the quality of care of patients with emotional disorders, facilitating an interdisciplinary bio-psycho-social approach, and offering internationally recommended evidence-based treatments and interventions.
La elevada prevalencia de los trastornos mentales, así como las dificultades de manejo asociadas a ellos, es un problema bien conocido en Atención Primaria. En España, algunos autores informan que alrededor del 53,6% de las personas que acuden a su centro de Atención Primaria presentan uno o más trastornos mentales1. Asimismo, los últimos datos publicados en Asturias señalan que el 26,22% de la población ha consultado por problemas psicológicos o trastornos mentales en su centro de Atención Primaria, siendo los problemas relacionados con síntomas ansiosos y depresivos los más frecuentes2. De estos, se estima que solo un 10% son derivados a los servicios de salud mental, por lo que los servicios de Atención Primaria son los que asumen la mayor parte de esta patología3. Los servicios de Atención Primaria se mantienen como la puerta de entrada en nuestro sistema sanitario público, y es por ello que es aquí donde se inicia la atención sanitaria; son servicios a menudo sobrecargados y sin los recursos necesarios para afrontar la atención integral bio-psico-social de los pacientes con trastornos mentales, así como la detección diagnóstica de alteraciones emocionales comunes, como es el caso de la depresión4.
Por otro lado, las principales guías de práctica clínica sobre el manejo de la depresión y la ansiedad sitúan el tratamiento psicológico como tratamiento de primera elección3,5,6 y señalan la implantación de un modelo escalonado de intervención como el modelo a seguir en el abordaje de estos trastornos, sin olvidar la combinación con estrategias colaborativas que permitan la coordinación con atención especializada. Esta visión escalonada permite la gestión eficiente de recursos y supone entender la atención sanitaria como un continuo de niveles de intervención que implican técnicas de menos a más intensas y complejas según el estado y la evolución del paciente, es decir, en los modelos escalonados el ajuste de la intensidad del tratamiento se realiza en función de las necesidades o de la gravedad del paciente. Así, alteraciones leves o moderadas serían subsidiarias de un primer nivel de intervención compatible con la atención llevada a cabo en los dispositivos de Atención Primaria, mientras que alteraciones más complejas o las que no hayan conseguido mejora en un primer nivel de atención necesitarían estrategias terapéuticas de mayor intensidad proporcionadas en servicios de atención especializada.
En esta línea, programas como el Improving Access to Psychological Therapy del Reino Unido7 han mostrado resultados prometedores en el tratamiento psicológico de personas con ansiedad y/o depresión leve o moderada, informando de tasas de mejora en torno al 66% de la población atendida y de tasas de recuperación del 50,8%8. Otros países, como Países Bajos9, Noruega10, Chile11, Nueva Zelanda12 o Estados Unidos13, también han apostado por los tratamientos psicológicos basados en la evidencia como estrategia de primer nivel en la intervención de los trastornos emocionales, encontrando por su lado resultados que siguen alentado a permanecer en esta línea10,14,15.
En España, en los últimos años ha ido desarrollándose un interés creciente en la figura del psicólogo clínico en Atención Primaria como un método de proveer atención psicológica para las alteraciones emocionales leves-moderadas en un contexto de primer nivel de atención16-19.
En lo que respecta a la atención en el sistema sanitario del Principado de Asturias, en marzo de 2017 se inicia a modo de experiencia piloto la inclusión del psicólogo clínico en Atención Primaria en las áreas sanitarias de Oviedo y de Gijón, con un psicólogo clínico en cada área sanitaria20. Tras esta experiencia piloto se fueron sumando nuevas incorporaciones en 2018 y 2019.
El presente estudio tiene un doble objetivo: por un lado, conocer las características de la población atendida en el programa de psicología clínica en Atención Primaria en Asturias; por otro lado, realizar un análisis preliminar de la eficacia del mismo.
Material y métodoEstudio observacional descriptivo prospectivo en el que se realiza un análisis del programa de psicología clínica en Atención Primaria en Asturias mediante una evaluación de las características de la población atendida así como de los resultados obtenidos a través de un análisis no controlado con medidas pretest-postest.
MuestraLa muestra estuvo compuesta por todas las personas atendidas en el programa de psicología clínica en Atención Primaria en Asturias. Se incluyeron 3 de los 4 centros en los que la figura del psicólogo clínico está presente en Atención Primaria: Centro de Salud de La Ería-Buenavista (inicia la actividad del psicólogo clínico en mayo de 2017), Centro de Salud de Lugones (se inicia el programa de psicología clínica en marzo de 2018) y Centro de Salud de Laviada (iniciado en abril de 2018).
Instrumentos de medidaA todas las personas mayores de edad que se incorporan al programa de psicología clínica en Atención Primaria se les pide responder a una serie de cuestionarios al inicio y al final del tratamiento.
- •
Cuestionario de datos sociodemográficos diseñado ad-hoc.
- •
Escala para el Trastorno de Ansiedad Generalizada (GAD-7)21. Escala autoaplicada de 7ítems que permite hacer un cribado de casos de ansiedad. Abarca una puntación entre 0-21, con punto de corte 10 para la estimación clínicamente significativa.
- •
Cuestionario sobre la Salud del Paciente (PHQ-9)22. Escala autoaplicada de 9ítems que permite realizar un cribado de los trastornos depresivos así como evaluar su gravedad. Obtiene una puntuación entre 0-27, con punto de corte 10 para la estimación clínicamente significativa.
- •
Escala de Calidad de Vida (WHOQOL-BREF)23. Instrumento autoaplicado diseñado para la evaluación de la calidad de vida subjetiva en 4 dimensiones: física, psicológica, relaciones sociales y entorno. No existen puntos de corte propuestos; a mayor puntuación, mayor calidad de vida.
- •
Escala Lickert de satisfacción y utilidad con el tratamiento diseñada ad hoc para evaluar el grado de satisfacción y utilidad percibida por los pacientes. Dos escalas que evalúan la percepción subjetiva de satisfacción y utilidad con el tratamiento en un continuo de 5 puntos («nada», «poco», «lo normal», «bastante», «mucho»). Se entrega únicamente al final de la intervención. Las escalas se muestran en la tabla 1.
Tabla 1.Escalas de satisfacción y utilidad del tratamiento
¿Cómo de satisfecho/a está con el tratamiento psicológico que ha recibido? 1. Nada satisfecho/a2. Poco satisfecho/a3. Lo normal satisfecho/a4. Bastante satisfecho/a5. Muy satisfecho/a ¿Cómo de útil le ha resultado el tratamiento psicológico? 1. Nada útil2. Poco útil3. Lo normal útil4. Bastante útil5. Muy útil
Con el programa psicología clínica en Atención Primaria se persigue hacer accesibles los tratamientos psicológicos a los usuarios que presentan cuadros de ansiedad y depresión clínicamente significativos. Los pacientes son derivados al programa directamente a través de su médico de Atención Primaria o pediatra conforme a los siguientes criterios de inclusión: presencia de alteraciones emocionales (principalmente ansiedad o depresión de carácter leve o moderado) con un inicio reciente, reacciones adaptativas y códigosZ (según CIE-10). Se incluyen todos los grupos de edad. En el caso de menores, se añade la derivación para proveer pautas de conducta o intervenciones familiares no complejas que no requieran de una atención más especializada. También se incluyen evaluaciones por dudas diagnósticas.
La intervención psicológica se lleva a cabo siguiendo tratamientos basados en la evidencia, breves, focalizados en el problema y restringidos en el tiempo, en formato individual, grupal y familiar, y orientados a activar los recursos de las personas para resolver sus problemas vitales sin hacer de ellos «enfermos» crónicamente dependientes del sistema sanitario.
La base de la intervención es una terapia breve, dirigida a problemas concretos que permitan proveer a las personas de las estrategias suficientes para hacer frente a las dificultades de manejo de la vida que están en la base de los trastornos emocionales.
Análisis estadísticoPara el análisis de los datos se realizó un análisis descriptivo así como un análisis de comparación de medias mediante la prueba t de Student. Para este último se estableció, previo a los análisis, un intervalo de confianza del 95%.
ResultadosSe analizan los datos obtenidos desde el inicio del programa en cada centro sanitario hasta febrero de 2019.
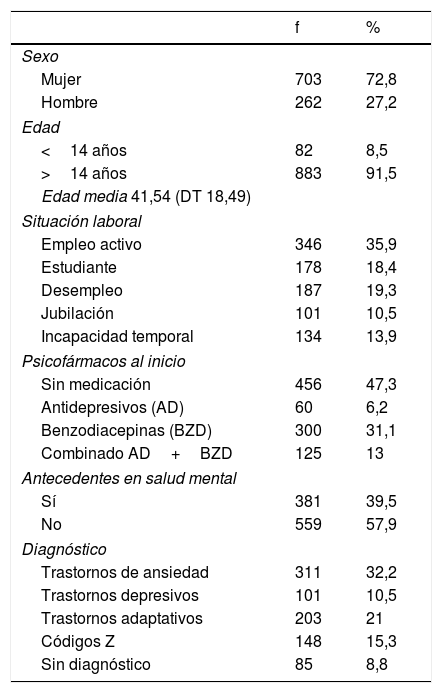
Datos asistencialesEn total fueron derivados al programa 1.084 pacientes. De estos, 90 (8,3%) no acuden a la primera consulta y 29 (2,7%) no cumplían con los criterios de inclusión, por lo que finalmente 965 personas se incorporaron al programa. De los pacientes atendidos, cursan alta por mejoría clínica 373 (38,7%), abandonan el tratamiento 190 (19,7%), son derivados a salud mental 62 (6,4%), cursan alta por otros motivos (p.ej., cambio de domicilio) 59 (6,1%) y continúan a tratamiento 281 (29,1%). La mayor parte de las personas atendidas fueron mujeres (72,8%). El rango de edad de las personas atendidas osciló entre los 2 y los 92años, encontrándose una media de edad de 41,54años. El 53,7% habían iniciado tratamiento con psicofármacos antes de ser derivados al programa, y el 57,9% no presentaban antecedentes en salud mental. Respecto al tipo de psicopatología, el diagnóstico más frecuente se realizó en la esfera de los trastornos de ansiedad (32,2%), seguido por los trastornos adaptativos (21%), códigosZ (15,3%) y trastornos depresivos (10,1%). Las características sociodemográficas y clínicas de los pacientes atendidos se reflejan en la tabla 2.
Características sociodemográficas y clínicas de los pacientes atendidos por Psicología Clínica en Atención Primaria
| f | % | |
|---|---|---|
| Sexo | ||
| Mujer | 703 | 72,8 |
| Hombre | 262 | 27,2 |
| Edad | ||
| <14 años | 82 | 8,5 |
| >14 años | 883 | 91,5 |
| Edad media 41,54 (DT 18,49) | ||
| Situación laboral | ||
| Empleo activo | 346 | 35,9 |
| Estudiante | 178 | 18,4 |
| Desempleo | 187 | 19,3 |
| Jubilación | 101 | 10,5 |
| Incapacidad temporal | 134 | 13,9 |
| Psicofármacos al inicio | ||
| Sin medicación | 456 | 47,3 |
| Antidepresivos (AD) | 60 | 6,2 |
| Benzodiacepinas (BZD) | 300 | 31,1 |
| Combinado AD+BZD | 125 | 13 |
| Antecedentes en salud mental | ||
| Sí | 381 | 39,5 |
| No | 559 | 57,9 |
| Diagnóstico | ||
| Trastornos de ansiedad | 311 | 32,2 |
| Trastornos depresivos | 101 | 10,5 |
| Trastornos adaptativos | 203 | 21 |
| Códigos Z | 148 | 15,3 |
| Sin diagnóstico | 85 | 8,8 |
El tiempo de espera medio para la primera consulta fue de 7,25días (DT6,43, mínimo 0días, máximo 47). La forma de intervención más frecuente fue la terapia individual (79,3%), seguida de la terapia combinada individual y familiar (12,5%), familiar únicamente (4,1%) y grupal1,4.
El número medio de sesiones recibidas fue de 3,05 (DT2,65).
Cambios al alta tras la intervención psicológicaCon el objetivo de observar posibles cambios en los pacientes tras la intervención psicológica se realizaron medidas al inicio y al final del tratamiento con los instrumentos anteriormente mencionados. Estas medidas se aplicaron únicamente a los pacientes mayores de edad.
De los 373 pacientes que cursaron alta, 327 tenían más de 18años. De estos, 210 cumplimentaron y entregaron los cuestionarios al final de la intervención.
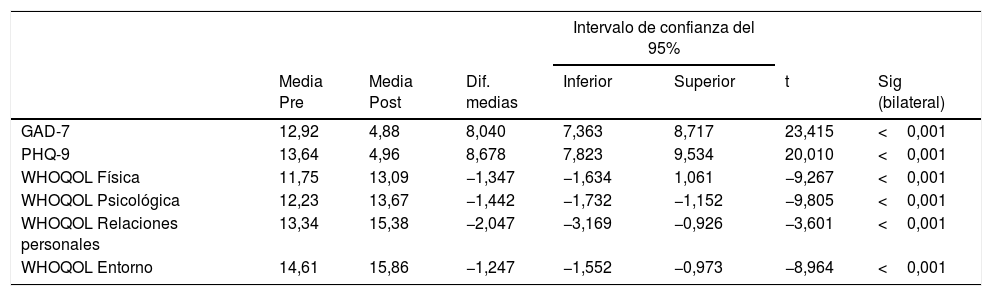
Los datos obtenidos muestran una mejora significativa en todas las variables evaluadas (ansiedad, depresión y calidad de vida, esta última en todos sus dominios evaluados), tal y como se muestra en la tabla 3.
Puntuaciones antes y después de la intervención
| Intervalo de confianza del 95% | |||||||
|---|---|---|---|---|---|---|---|
| Media Pre | Media Post | Dif. medias | Inferior | Superior | t | Sig (bilateral) | |
| GAD-7 | 12,92 | 4,88 | 8,040 | 7,363 | 8,717 | 23,415 | <0,001 |
| PHQ-9 | 13,64 | 4,96 | 8,678 | 7,823 | 9,534 | 20,010 | <0,001 |
| WHOQOL Física | 11,75 | 13,09 | −1,347 | −1,634 | 1,061 | −9,267 | <0,001 |
| WHOQOL Psicológica | 12,23 | 13,67 | −1,442 | −1,732 | −1,152 | −9,805 | <0,001 |
| WHOQOL Relaciones personales | 13,34 | 15,38 | −2,047 | −3,169 | −0,926 | −3,601 | <0,001 |
| WHOQOL Entorno | 14,61 | 15,86 | −1,247 | −1,552 | −0,973 | −8,964 | <0,001 |
Con respecto a la satisfacción con la intervención, el 75,9% de los pacientes refirieron estar muy satisfechos con la misma, el 20,8% bastante satisfechos y el 3,2% lo normal. Ningún paciente indicó estar poco o nada satisfecho con la intervención.
En lo referente a la utilidad, el 67,6% indicaron que encontraban muy útil la intervención recibida, mientras que el 27,8% la encontraron bastante útil, el 4,2% lo normal y el 0,5% poco útil.
DiscusiónEn el presente trabajo se ha realizado un análisis del programa de psicología clínica en Atención Primaria en Asturias desde el inicio de su puesta en marcha en marzo de 2017. Las características de las personas que han accedido al mismo, así como el flujo de derivación, se asemejan a las descritas en otro estudio previo publicado en nuestro país17.
Consistente con los datos de prevalencia de ansiedad/depresión existentes que sitúan a las mujeres en ratios de mayor proporción de estas dolencias, el género femenino se sitúa a la cabeza de las derivaciones a nuestro programa, con un porcentaje superior al 70% de las derivaciones recibidas.
Como era esperable, los diagnósticos realizados de las personas derivadas se ajustan a los criterios del programa, destacando los trastornos ansioso-depresivos y adaptativos, así como los códigosZ o factores que influyen en el estado de salud. Es destacable que solo una pequeña proporción de los pacientes atendidos en nuestro programa son derivados al siguiente nivel de atención (atención especializada-centro de salud mental), lo que podría reflejar la adecuación de tratar esta clínica en los servicios de Atención Primaria sin la necesidad de escalar a otros niveles. Esto, a su vez, favorece la descarga de los centros de salud mental y facilita un mayor espacio para la atención a los trastornos mentales graves en los dispositivos de atención especializada, frecuentemente saturados por los trastornos mentales comunes.
El tiempo de espera medio para la primera consulta fue de 7días naturales. En este punto se debe destacar que el tiempo de espera se ve también influido por otras cuestiones ajenas a la presión asistencial, como pueden ser las preferencias horarias del paciente o la ausencia del terapeuta por vacaciones o similares. Creemos que este es un aspecto de especial relevancia, ya que uno de los objetivos que perseguimos es proporcionar una atención accesible y rápida, intentando evitar la cronificación, por lo que entendemos que la detección e intervención temprana es uno de los objetivos ineludibles. Poder iniciar el tratamiento de una manera rápida una vez que surgen los primeros síntomas es, sin duda, un aspecto crucial de este programa.
En esta misma línea anterior, el trabajo realizado se encuadra dentro de una terapia o intervención psicológica breve, y en nuestro caso se sitúa en una media de 3sesiones, similar a lo descrito en estudios similares17. La intervención breve y accesible son dos de los pilares en los que se basa el trabajo del psicólogo clínico en Atención Primaria.
Por otro lado, y similar a lo encontrado en estudios previos8,10,14,15, la intervención psicológica para alteraciones emocionales leves-moderadas en Atención Primaria emerge como una opción terapéutica altamente recomendable. En nuestro trabajo se encuentra una mejora significativa de los pacientes en todas las variables evaluadas (ansiedad, depresión y calidad de vida). En este sentido se debe reconocer que el estudio adolece de graves limitaciones metodológicas que obligan a tomar los datos con cautela; sin embargo, sí nos permite realizar un análisis observacional del trabajo realizado, el cual ofrece resultados prometedores que nos alientan a continuar en esta línea. Creemos necesaria la potenciación de estudios rigurosos controlados y aleatorizados que permitan extraer conclusiones metodológicamente más potentes para conocer de manera más exacta el alcance de estos programas. El trabajo del psicólogo clínico en Atención Primaria supone en España una incorporación novedosa y, acorde con su juventud, no disponemos en el momento actual de una bibliografía amplia que nos permita valorar su efectividad de una manera rigurosa.
Paralelo a la mejora en la clínica presentada por los pacientes atendidos en nuestro programa, son destacables asimismo las valoraciones que los propios pacientes realizan del mismo, encontrando que la mayoría de las personas encuestadas lo sitúan como muy útil, estando muy satisfechas con el mismo.
La buena acogida que ha tenido el programa en Asturias desde su implantación como experiencia piloto en 2017 ha permitido su ampliación en 2018 y, lejos de permanecer estático, continúa creciendo, como hemos observado en los últimos tiempos con el reciente incremento de dos psicólogos clínicos en centros de Atención Primaria en el área sanitaria de Avilés.
Desde nuestra experiencia, la integración del psicólogo clínico en los dispositivos de Atención Primaria facilita el poder desarrollar intervenciones multidisciplinares que puedan abarcar y tengan en cuenta las distintas esferas que conforman la vida de las personas. La visión holística del paciente, como ente indivisible del medio que le rodea, conlleva necesariamente una intervención bio-psico-social. La figura del psicólogo clínico en Atención Primaria se constituye como un miembro más dentro de un equipo interdisciplinar que promueve una Atención Primaria integrada e integral, y donde los distintos profesionales integrantes se complementan entre sí permitiendo una atención que tenga en cuenta las distintas esferas que conforman a la persona. La psicología clínica en Atención Primaria, desde su filosofía comunitaria, aborda la problemática clínica presente en las personas, no solo desde la perspectiva de la psicopatología sino también desde lo social, familiar y relacional, favoreciendo el contacto y la búsqueda de recursos de las personas en su propia comunidad. La despatologización y desmedicalización de los problemas de la vida cotidiana se convierten, asimismo, en un objetivo prioritario que persigue la mejora de la capacidad de afrontamiento de las personas con la consiguiente prevención de futuras psicopatologías.
ConclusionesLos dispositivos de Atención Primaria asumen la mayor parte de la atención a la psicopatología prevalente (sobre todo ansiedad y depresión), con la consiguiente sobrecarga de los mismos.
A pesar de las importantes limitaciones metodológicas de nuestro estudio, los resultados obtenidos nos permiten vislumbrar que la integración del psicólogo clínico en Atención Primaria puede suponer una mejora en la calidad asistencial de los pacientes con alteraciones emocionales, ofreciendo tratamientos e intervenciones basadas en la evidencia y recomendadas internacionalmente, y que suponen una alternativa a la medicalización.
Por último, el psicólogo clínico en Atención Primaria puede realizar una función como nexo de unión entre distintos niveles sanitarios, facilitando la continuidad asistencial y el enlace entre los servicios de Atención Primaria y Especializada.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Confidencialidad de los datosEn el tratamiento de la información relativa a los pacientes se ha respetado la confidencialidad de los mismos y seguido los protocolos del centro de trabajo.
Queremos agradecer a la Fundación para la Investigación y la Innovación Biosanitaria del Principado de Asturias el apoyo metodológico prestado.
Agradecer a Teresa Bobes la revisión realizada.