Presentamos el caso de varón de 32 años, sin alergias medicamentosas ni antecedentes patológicos, que acudió a urgencias por dolor intenso en región de cuádriceps derecho a raíz de sufrir contusión directa mientras jugaba al futbol 24h antes. El paciente refería aumento del diámetro del muslo, así como impotencia funcional importante.
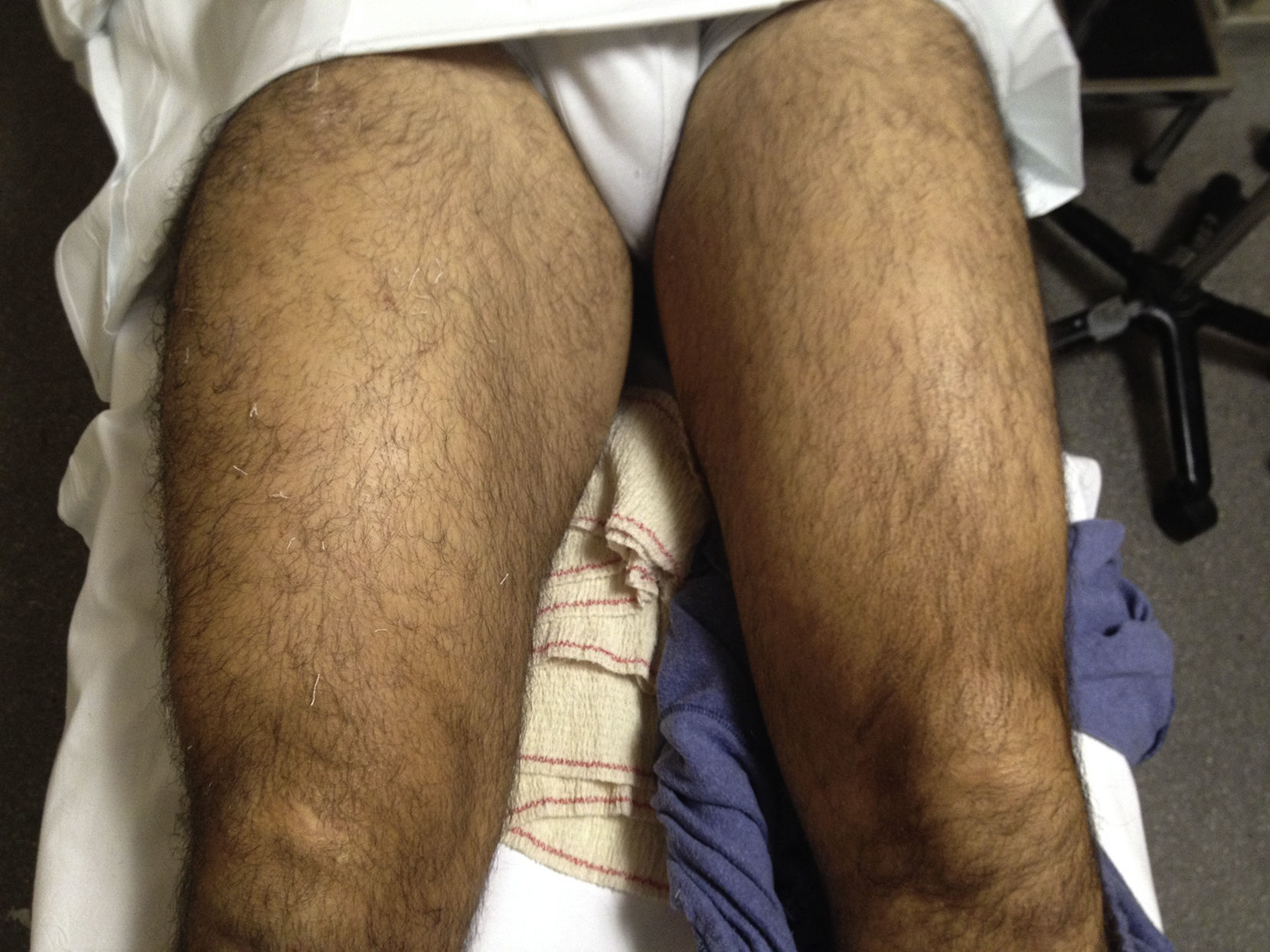
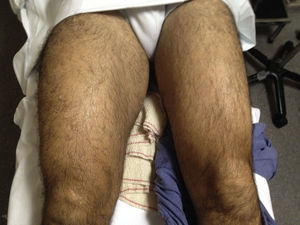
La exploración física mostraba un aumento del diámetro del muslo derecho respecto del izquierdo (fig. 1), dolor que aumentaba a la palpación y flexión activa y pasiva de la rodilla. El trofismo vascular y nervioso distal estaba conservado, con pulsos presentes y simétricos.
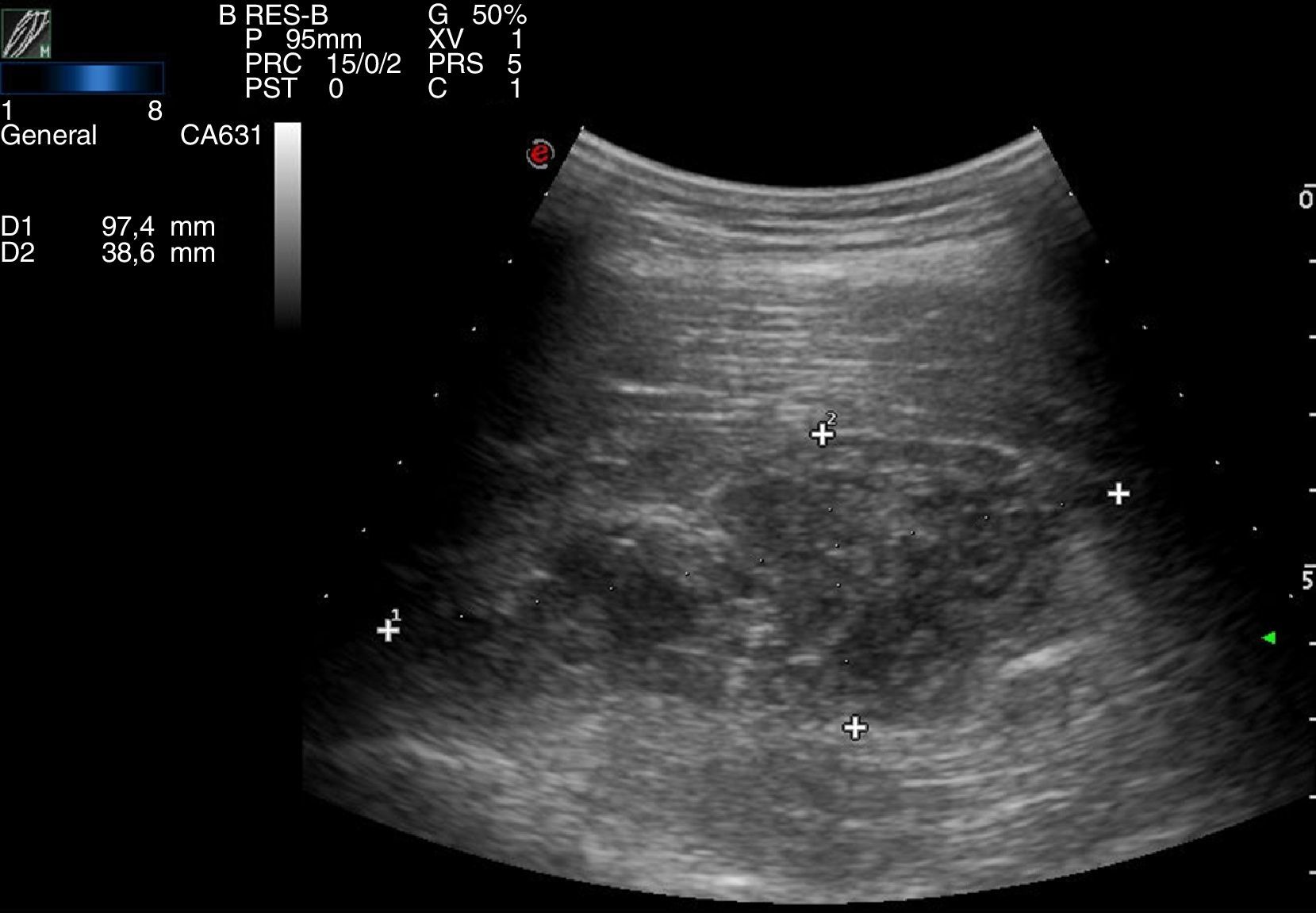
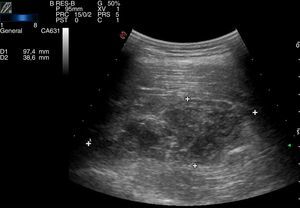
Como exploraciones complementarias se solicitó analítica que mostró elevación de la creatincinasa (CK) 687UI/l, con el resto de parámetros dentro de la normalidad, radiografía simple de fémur donde se evidenciaba aumento de partes blandas sin lesión ósea y ecografía muscular que mostraba un hematoma de 35×52×97mm (fig. 2) en vasto medial de muslo derecho.
Inicialmente se realizó vendaje compresivo (para limitar la expansión del hematoma), elevación de la extremidad e infusión endovenosa de metilprednisolona 60mg junto con analgésicos (paracetamol y metamizol). Se realizó control clínico a las 2h, evidenciándose disminución del edema y el dolor, permitiendo una flexión de rodilla hasta 70°. Puesto que la clínica mejoró sustancialmente con el tratamiento sintomático inicial se orientó el caso como síndrome compartimental leve. Se mantuvo el paciente en observación el control del tropismo durante 6h, con elevación de la extremidad y curas con agua de Burow, siendo dado de alta con franca mejoría de la clínica.
El síndrome compartimental agudo (SCA) es un conjunto de signos y síntomas que se producen como consecuencia del aumento de presión en el compartimento osteofascial de una extremidad. Este aumento de presión compromete la perfusión capilar de los tejidos, pudiendo causar anoxia celular e isquemia muscular, liberándose mioglobina de las células musculares lesionadas. Durante la reperfusión, la mioglobina pasa a la circulación conjuntamente con metabolitos inflamatorios y tóxicos. La mioglobinuria, la acidosis metabólica y la hiperpotasemia pueden producir insuficiencia renal, arritmias y llegar a producir parada cardiorespiratoria1.
El SCA puede originarse por fracturas, contusiones, trastornos hemorrágicos, quemaduras, vendajes o yesos demasiado apretados, procesos de revascularización después de isquemia crítica prolongada de una extremidad. Un 40% de todos los síndromes compartimentales en extremidades inferiores se asocian a fracturas.
La localización más frecuente es en extremidades superiores, sobre todo en compartimento volar y dorsal del antebrazo o a nivel de musculatura intrínseca de las manos. En extremidades inferiores es más frecuente el compartimento anterior, seguido del lateral, posterior profundo y superficial. Las fracturas más frecuentemente asociadas son las de antebrazo, supracondíleas de húmero y diáfisis tibial. Es más frecuente en pacientes jóvenes varones, y se estima una incidencia anual de 3,1 por cada 100.0002.
El diagnóstico es eminentemente clínico, utilizando la regla de las 6 P: dolor (pain), presión, falta de pulso (pulselessness), palidez, parálisis y parestesias.
El síntoma principal es el dolor intenso que no responde a la elevación de la extremidad ni a tratamiento analgésico, y que aumenta al estiramiento pasivo de los grupos musculares del compartimento afecto3.
Las exploraciones complementarias que nos pueden ayudar con el diagnóstico son: radiografía simple para descartar enfermedad ósea asociada y ecografía/Doppler o resonancia magnética para visualizar hematomas intramusculares. La arteriografía es de utilidad en caso de abolición de pulsos en extremidad inferior o en caso de grandes hematomas para conocer el origen del sangrado. En caso de déficit motor se puede considerar la realización de electromiograma.
La medición de la presión intracompartimental es un procedimiento habitual y que ha demostrado disminuir de forma significativa el infradiagnóstico y las complicaciones asociadas4. Ante la sospecha de SCA grave nos ayudará en el diagnóstico y la toma de decisiones: una presión compartimental entre 30 y 45mmHg (la presión normal de un compartimento en reposo es de 0-8mmHg) es indicación de fasciotomía4. En casos de traumatismo grave o de fractura complicada las últimas revisiones recomiendan la monitorización periódica de la presión intracompartimental, ya que ha demostrado disminuir las complicaciones a largo plazo y una disminución del gasto sanitario asociado5.
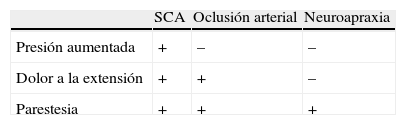
El diagnóstico diferencial se realizará con enfermedad arterial y neurológica (tabla 1). Es importante no confundir con la contractura isquémica de Volkmann, que es una complicación del SCA y que se define como el conjunto de secuelas morfológicas y funcionales que sufren los nervios y músculos después de un SCA con mala evolución o no tratado correctamente; esta entidad se caracteriza por alteraciones cutáneas, neurológicas, articulares y musculares6.
El síndrome compartimental crónico es el aumento mantenido de la presión intracompartimental como consecuencia de movimientos repetitivos o ejercicio físico7.
El tratamiento inicial frente una sospecha de SCA es la elevación de la extremidad, en caso de ser secundario a un vendaje retirarlo lo más rápidamente posible. En casos leves, la administración de corticoides endovenosos (prednisona 1mg/kg/día) puede ayudar a reducir la inflamación, pero siempre bajo observación médica y control clínico frecuente.
En caso de persistencia de la clínica, la fasciotomía es el tratamiento de elección. Debemos considerar que una presión compartimental entre 30 y 45mmHg durante más de 8h da lugar a lesiones tisulares irreversibles, por lo que el procedimiento debe ser practicado lo más precozmente posible en caso de alta sospecha diagnóstica. El procedimiento consiste en realizar incisiones a lo largo del compartimento afectado, que se dejan abiertas hasta la desaparición de la clínica. Posteriormente se puede realizar un cierre diferido. Las complicaciones más habituales son la infección y la dehiscencia de sutura. Posteriormente se debe realizar tratamiento rehabilitador8.
En conclusión, el SCA es una entidad poco frecuente pero potencialmente muy grave y con grandes repercusiones funcionales. El tiempo es un factor crucial y es de vital importancia que el médico conozca esta enfermedad para realizar un diagnóstico rápido y certero. Las últimas revisiones recomiendan que en casos de sospecha de SCA grave, el paciente debe ser sometido a monitorización de la presión intracompartimental, disminuyendo así las secuelas graves y complicaciones a largo plazo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.