El síndrome de DRESS (Drug Rash with Eosinophilia and Systemic Symptoms) es una rara y severa reacción de hipersensibilidad a fármacos que puede confundirse con otras entidades. A continuación describimos el caso de un paciente con síndrome de DRESS que fue inicialmente confundido con enfermedad por coronavirus 2019-NcoV.
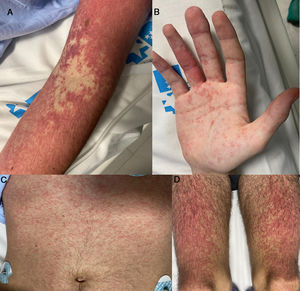
Paciente de 18 años con antecedente de artropatía psoriásica, en tratamiento con sulfasalazina desde hace 15días, que acudió a urgencias por fiebre, tos seca y exantema pruriginoso en miembros superiores, cuello y tórax. Con sospecha de infección por coronavirus 2019-NcoV en el contexto epidemiológico en España en abril de 2020, se pautó hidroxicloroquina y azitromicina oral durante 5días. A los 10días el exantema se extendió, por lo que se pautó antihistamínico oral y corticoide tópico. A las 24h se produjo empeoramiento clínico, con persistencia del exantema, fiebre y diarrea, por lo que se decidió ingreso hospitalario. En la exploración física la auscultación cardiopulmonar fue normal, se palparon varias adenopatías en axilas e ingles y hepatoesplenomegalia. El exantema era maculopapular confluente, con lesiones purpúricas en zonas declives, y se extendía por el tronco, el cuello, los miembros superiores y los inferiores, con afectación palmoplantar (fig. 1). Se asoció edema facial y labial, eritema periocular y zonas de impetiginización. Se inició tratamiento empírico antibiótico (primero ceftriaxona, posteriormente piperacilina/tazobactam) y con metilprednisolona 40mg cada 12h. En la analítica se observó leucocitosis (47.300/μl) con aumento de todas las series celulares (27.600 neutrófilos/μl, 8.480 linfocitos/μl y 5.000 eosinófilos/μl), hipertransaminasemia (GOT 168U/l, GPT 680U/l), PCR 85,7, procalcitonina 2,84 y alteración de la coagulación (INR1,5, actividad de protrombina 49, tiempo de protrombina 15,9 y D-dímero 7.350). Se realizó angioTAC, que detectó múltiples adenopatías axilares y mediastínicas y descartó la presencia de tromboembolismo pulmonar. Se realizaron tres PCR y serología IgM e IgG de coronavirus, que fueron negativas. Las serologías para VHB, VHC, CMV, VIH y sífilis fueron negativas, detectándose solo IgG positiva para virus de Epstein-Barr. El estudio inmunológico fue normal y en el frotis sanguíneo se detectaron linfocitos activados y eosinofilia, compatible con proceso reactivo. Se realizó biopsia cutánea, que mostró una epidermis ortoqueratósica, con espongiosis y dermatitis de interfase, con vacuolización epitelial, queratinocitos necróticos y exocitosis linfocitaria. En la dermis se observó moderada inflamación linfocitaria perivascular superficial y profunda, acompañada de neutrófilos y blastos de aspecto linfocitario. También aparecían vasos ectásicos con endotelios promitentes, extravasación hemática superficial y melanófagos. Todos estos hallazgos son compatibles con DRESS. Con el diagnóstico de síndrome de DRESS en probable relación con sulfasalazina, se mantuvo el tratamiento corticoide y con antihistamínicos orales y se suspendió la sulfasalazina. La evolución clínica fue favorable, disminuyeron la intensidad y la extensión del exantema, que presentó una fase exfoliativa en la cara y en el hemicuerpo superior. También se observó mejoría progresiva de los parámetros analíticos, por lo que el paciente fue dado de alta médica a los 10días del ingreso.
El síndrome de DRESS o síndrome de hipersensibilidad a fármacos es una reacción rara y severa inducida por medicamentos, potencialmente mortal, que se caracteriza por la aparición de una erupción cutánea, eosinofilia y síntomas sistémicos1.
Aunque se desconoce su etiopatogenia, se ha relacionado con alteraciones inmunológicas, defectos en los procesos de detoxificación con formación de metabolitos reactivos, reactivación del virus herpes humano6 y alteraciones genéticas. Los fármacos más frecuentemente asociados al síndrome de DRESS son alopurinol, anticonvulsivantes, sulfonamidas, isoniazida y vancomicina1-3.
La incidencia es de 1/1.000-10.000 casos, afecta con mayor frecuencia a adultos que a niños o jóvenes y no muestra diferencias según la raza o el sexo. Presenta una mortalidad del 10-20%, asociada a las complicaciones sistémicas1.
Las manifestaciones clínicas suelen aparecer a las 2-6semanas de la exposición al fármaco responsable, e incluyen fiebre, lesiones cutáneas, adenopatías y afectación visceral. La presentación cutánea típica es un exantema difuso pruriginoso maculopapular que aparece en cara, tronco y miembros superiores y se extiende a miembros inferiores. El exantema puede evolucionar a una fase exfoliativa o eritrodérmica. En el 25% de los casos se produce edema facial y/o periorbitario. La manifestación sistémica más frecuente es la afectación hepática, cuya gravedad varía desde hipertransaminasemia asintomática hasta necrosis hepática. También puede producir miocarditis, pericarditis, encefalitis, gastroenteritis, nefritis intersticial y neumonía intersticial3. En concreto, la afectación pulmonar se acompaña de síntomas respiratorios, como tos, fiebre, disnea o dolor pleurítico, que, como en el caso descrito, pueden confundirse con una infección respiratoria de origen vírico4.
El diagnóstico se basa en las manifestaciones clínicas y las alteraciones de laboratorio, que incluyen leucocitosis con eosinofilia (>1.500/μl), presencia de linfocitos atípicos e hipertransaminasemia. La biopsia cutánea es una prueba complementaria de utilidad para confirmar alteraciones morfológicas compatibles con DRESS3. El diagnóstico diferencial del síndrome de DRESS con afectación pulmonar debe realizarse con enfermedades infecciosas y no infecciosas. Entre las primeras están las infecciones bacterianas, parasitarias, micóticas y víricas, incluyendo el nuevo coronavirus 2019-NcoV. Entre las causas no infecciosas hay que descartar tumores, alergias, enfermedades sistémicas autoinmunes y otras reacciones farmacológicas4.
El tratamiento requiere la suspensión inmediata del fármaco sospechoso y la administración temprana de corticoides sistémicos (prednisona 1mg/kg/día). Pueden asociarse corticoides tópicos y antihistamínicos orales para aliviar el prurito. En los casos más graves, con afectación visceral, se utiliza inmunoglobulina intravenosa, plasmaféresis o inmunosupresores5.
En resumen, el síndrome de DRESS es una reacción farmacológica infrecuente, potencialmente mortal, que simula otras enfermedades graves, pero que debemos diagnosticar precozmente para poder retirar el fármaco responsable e iniciar corticoterapia.
FinanciaciónNinguna.
Conflicto de interesesNinguno.
Responsabilidades éticasSe ha contado con el consentimiento de los pacientes y se han seguido los protocolos del centro de trabajo sobre tratamiento de la información de los pacientes.