Sr. Director: En 1959 Prinzmetal et al describieron un síndrome de dolor torácico con elevación del segmento ST en el electrocardiograma que se aliviaba con nitroglicerina y se denominó angina variante. Se caracteriza por una reducción intensa, brusca y transitoria del diámetro de una arteria coronaria que provoca isquemia miocárdica. La localización del espasmo suele ser focal y afectar a un solo territorio, más raramente, a más de una. Las causas de este vasoespasmo coronario pueden ser múltiples1. Presentamos el caso de un paciente que presentó clínica de vasoespasmo en el seno de un cuadro vasovagal desencadenado durante una extracción sanguínea.
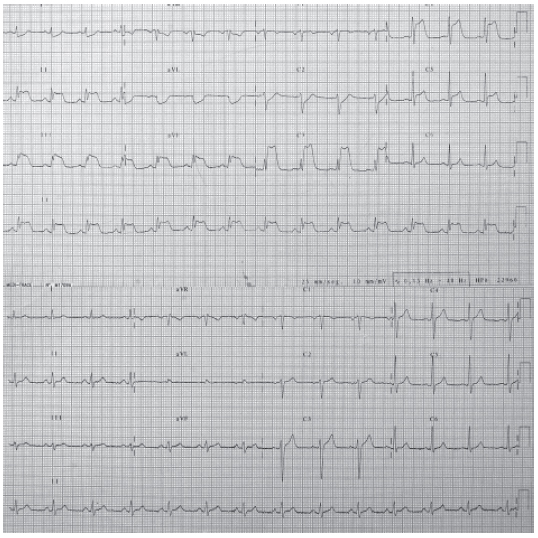
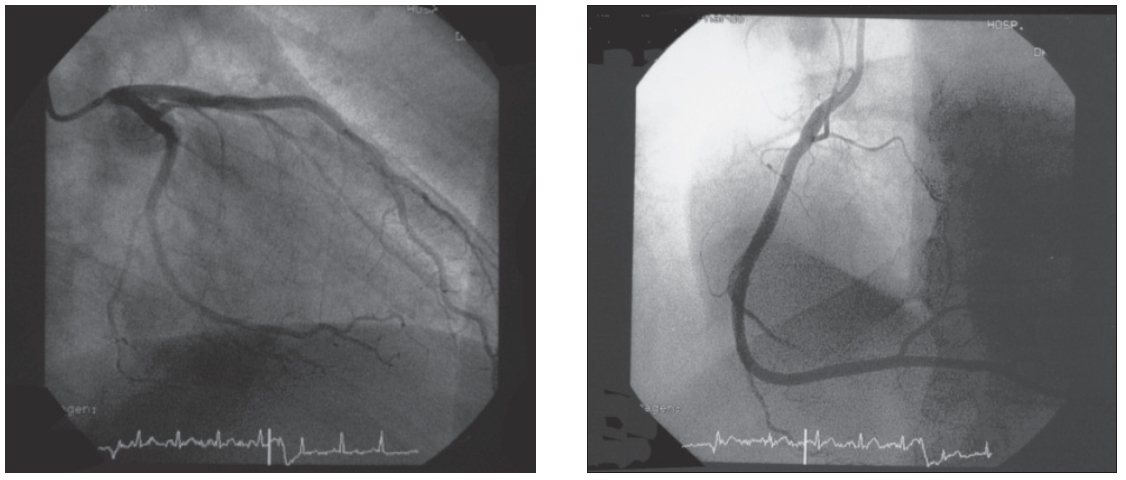
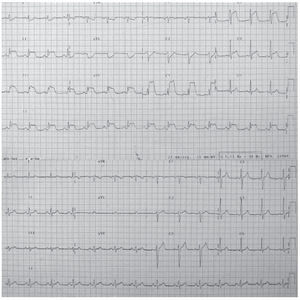
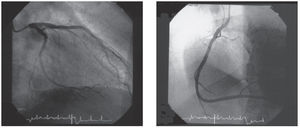
Se trata de un varón de 50 años, fumador de 30 cigarrillos al día, que la noche previa a su ingreso comienza con un cuadro de malestar genera, sudoración y febrícula, sin dolor torácico. Al día siguiente acude a su centro de salud para extracción analítica, presentado durante el procedimiento hipotensión arterial severa (40/20 mmHg) y dolor centrotorácico opresivo, por lo que se le realiza un electrocardiograma que revela una elevación generalizada del segmento ST (fig. 1A). Tras expansión con líquidos endovenosos y la administración de ácido acetilsalicílico por vía oral revierten los cambios electrocardiográficos (fig. 1B) y desaparece el dolor en aproximadamente veinte minutos. Se decide trasladar al enfermo al hospital de referencia en una ambulancia medicalizada, para lo cual se precisa apoyo catecolaminérgico (dopamina 10 mcg/ kg/minuto en perfusión continua). A su llegada al hospital, y dada la situación clínica del paciente, se procede a la realización de un cateterismo cardíaco urgente, que muestra unas arterias coronarias angiográficamente nor-males con dominancia derecha (fig. 2) y función ventricular izquierda global conservada. No hubo elevación enzimática.
Figura 1. A (superior). Electrocardiograma con elevación del segmento ST de V3 a V5 y en cara inferior. B (inferior). Normalización electrocardiográfica a los 20 minutos del inicio del dolor.
Figura 2. Izquierda: arteria coronaria izquierda (OAD, 0º). Derecha: arteria coronaria derecha (OAI, 0º).
Posteriormente, y debido a la presencia de febrícula la noche previa al ingreso, se extraen hemocultivos, que resultan positivos para E. coli, iniciándose tratamiento antibiótico, primero con una quinolona y después con piperacilina-tazobactam. El paciente tiene buena evolución clínica posterior, por lo que es dado de alta diez días después del ingreso con el diagnóstico de vasoespasmo coronario en relación con el cuadro vasovagal secundario a la venopunción y bacteriemia por E. coli.
La angina variante viene definida por el espasmo focal de las arterias coronarias epicárdicas. Es muchas veces un fenómeno localizado que afecta a un solo segmento vascular de forma espontánea o tras una provocación, aunque en otras ocasiones es un evento generalizado. Estudios previos han demostrado que la estimulación tanto del sistema nervioso simpático como del parasimpático puede provocar un espasmo coronario, y que los cambios en el tono autónomo pueden desempeñar un papel importante en el desencadenamiento de estos cuadros2-4. Yasue et al demostraron que la inyección de acetilcolina intracoronaria, el neurotransmisor del sistema nervioso parasimpático, induce el espasmo coronario, mientras que la atropina, un agente que bloquea el sistema nervioso vagal, suprime el espasmo inducido por la acetilcolina5-8. Posteriormente, Inazumi T et al demostraron en su estudio un incremento significativo de la actividad vagal cardiaca en los dos minutos previos a la elevación del segmento ST, sugiriendo que esta actividad vagal cardiaca incrementada puede desencadenar un espasmo coronario9.
Aunque es generalmente aceptado que los sistemas nerviosos simpático y parasimpático son antagónicos, estos efectos opuestos no son exactos a nivel cardíaco, existiendo interacciones complejas entre ambos10,11, lo que podría explicar que tanto el incremento de la actividad simpática como de la parasimpática puedan producir un espasmo coronario en pacientes con angina variante. También es posible que, tras el aumento inicial de la actividad vagal, la descarga simpática alfa-adrenérgica que se produce como respuesta refleja pueda contribuir a la iniciación del vasoespasmo coronario.
En este paciente no se mantuvo el tratamiento vasodilatador después del vasoespasmo coronario al no haber constancia de que pacientes sin historia previa de angina y con vasoespasmo inducido por cuadro vasovagal hubieran presentado posteriormente una angina variante. Tampoco se realizó un test de provocación con ergonovina, porque el diagnóstico de vasoespasmo coronario estaba fuertemente apoyado por el registro del electrocardiograma con dolor y por el hallazgo de coronarias angiográficamente normales. Nuestro paciente ha permanecido asintomático durante los últimos 2 años.
Concluimos que es necesario estar atentos a la posibilidad de desarrollo de vasoespasmo coronario en pacientes con alteración del sistema nervioso autónomo. En nuestro caso, ésta fue la primera manifestación de angina variante. Habría que valorar la necesidad de realizar una prueba de provocación a estos pacientes (especialmente en fumadores), si bien se desconoce la capacidad de esta prueba para predecir la aparición posterior de angina en estos pacientes.