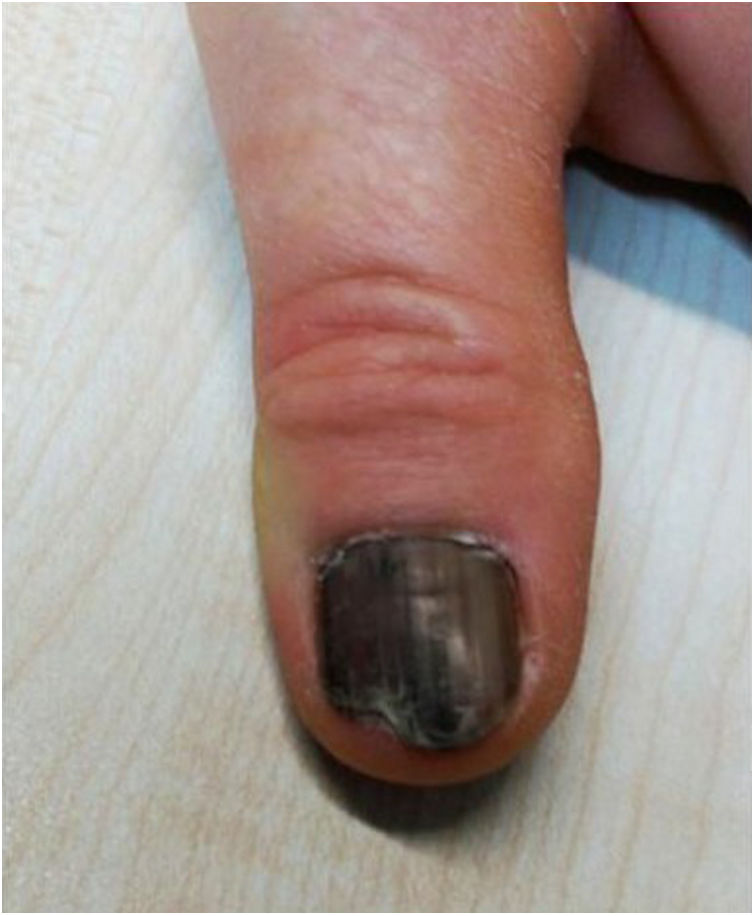
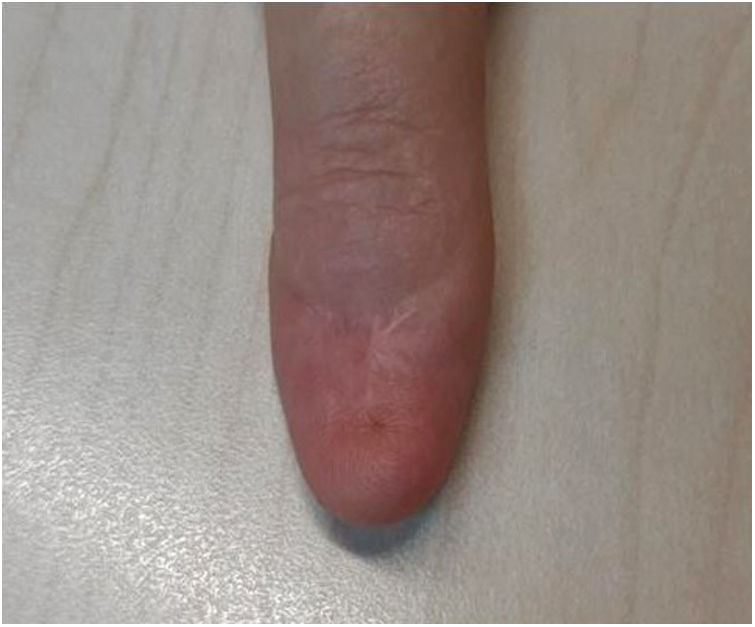
Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora
array:23 [ "pii" => "S1138359320304044" "issn" => "11383593" "doi" => "10.1016/j.semerg.2020.10.008" "estado" => "S300" "fechaPublicacion" => "2021-10-01" "aid" => "1641" "copyright" => "Sociedad Española de Médicos de Atención Primaria (SEMERGEN)" "copyrightAnyo" => "2020" "documento" => "article" "crossmark" => 1 "subdocumento" => "sco" "cita" => "Semergen. 2021;47:498-500" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:1 [ "total" => 0 ] "itemSiguiente" => array:18 [ "pii" => "S1138359321001349" "issn" => "11383593" "doi" => "10.1016/j.semerg.2021.05.002" "estado" => "S300" "fechaPublicacion" => "2021-10-01" "aid" => "1693" "copyright" => "Sociedad Española de Médicos de Atención Primaria (SEMERGEN)" "documento" => "simple-article" "crossmark" => 1 "subdocumento" => "sco" "cita" => "Semergen. 2021;47:501-3" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:1 [ "total" => 0 ] "es" => array:11 [ "idiomaDefecto" => true "cabecera" => "<span class="elsevierStyleTextfn">Carta clínica</span>" "titulo" => "Escleredema: más allá del endurecimiento de la piel" "tienePdf" => "es" "tieneTextoCompleto" => "es" "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "501" "paginaFinal" => "503" ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "Scleredema: Beyond the hardening of the skin" ] ] "contieneTextoCompleto" => array:1 [ "es" => true ] "contienePdf" => array:1 [ "es" => true ] "resumenGrafico" => array:2 [ "original" => 0 "multimedia" => array:7 [ "identificador" => "fig0010" "etiqueta" => "Figura 2" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr2.jpeg" "Alto" => 737 "Ancho" => 1305 "Tamanyo" => 244990 ] ] "descripcion" => array:1 [ "es" => "<p id="spar0010" class="elsevierStyleSimplePara elsevierViewall">A) Imagen clínica del paciente 2 que muestra una piel cervical posterior sutilmente eritematosa y edematosa. B) Biopsia cutánea perteneciente al mismo paciente que muestra haces de colágeno engrosados (color rosa) localizados en la dermis reticular. Entre ellos se observa depósito de un material amorfo, pálido y acelular, que se corresponde con mucina (H&E, ×100). C) Corte histológico de piel teñido con azul alcián (pH 2,5) que tiñe la mucina de color azul (×100).</p>" ] ] ] "autores" => array:1 [ 0 => array:2 [ "autoresLista" => "L.M. Hernaiz Calvo, I. Abadías Granado, J. Sánchez Bernal, E.I. Abecia Martínez, Y. Gilaberte Calzada" "autores" => array:5 [ 0 => array:2 [ "nombre" => "L.M." "apellidos" => "Hernaiz Calvo" ] 1 => array:2 [ "nombre" => "I." "apellidos" => "Abadías Granado" ] 2 => array:2 [ "nombre" => "J." "apellidos" => "Sánchez Bernal" ] 3 => array:2 [ "nombre" => "E.I." "apellidos" => "Abecia Martínez" ] 4 => array:2 [ "nombre" => "Y." "apellidos" => "Gilaberte Calzada" ] ] ] ] ] "idiomaDefecto" => "es" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/S1138359321001349?idApp=UINPBA00004N" "url" => "/11383593/0000004700000007/v1_202110230714/S1138359321001349/v1_202110230714/es/main.assets" ] "itemAnterior" => array:18 [ "pii" => "S1138359321001817" "issn" => "11383593" "doi" => "10.1016/j.semerg.2021.06.006" "estado" => "S300" "fechaPublicacion" => "2021-10-01" "aid" => "1712" "copyright" => "Sociedad Española de Médicos de Atención Primaria (SEMERGEN)" "documento" => "simple-article" "crossmark" => 1 "subdocumento" => "cor" "cita" => "Semergen. 2021;47:e49-e50" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:1 [ "total" => 0 ] "es" => array:11 [ "idiomaDefecto" => true "cabecera" => "<span class="elsevierStyleTextfn">CARTA AL DIRECTOR</span>" "titulo" => "La metamorfosis, convirtiendo un albergue juvenil en centro COVID" "tienePdf" => "es" "tieneTextoCompleto" => "es" "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "e49" "paginaFinal" => "e50" ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "The metamorphosis, turning a youth hostel into a COVID center" ] ] "contieneTextoCompleto" => array:1 [ "es" => true ] "contienePdf" => array:1 [ "es" => true ] "resumenGrafico" => array:2 [ "original" => 0 "multimedia" => array:7 [ "identificador" => "fig0005" "etiqueta" => "Figura 1" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr1.jpeg" "Alto" => 1710 "Ancho" => 2925 "Tamanyo" => 152552 ] ] "descripcion" => array:1 [ "es" => "<p id="spar0005" class="elsevierStyleSimplePara elsevierViewall">Tabla de actividad del 17 de noviembre de 2020 al 21 de mayo de 2021. Fuente: Servicio Técnico de Salud del Instituto Catalán de Salud.</p> <p id="spar0010" class="elsevierStyleSimplePara elsevierViewall">PCR: reacción en cadena de la polimerasa; TAR: test antigénico rápido.</p>" ] ] ] "autores" => array:1 [ 0 => array:2 [ "autoresLista" => "A. Garaikoetxea, A. Mateo, D. Lumbreras, M. Bonich" "autores" => array:4 [ 0 => array:2 [ "nombre" => "A." "apellidos" => "Garaikoetxea" ] 1 => array:2 [ "nombre" => "A." "apellidos" => "Mateo" ] 2 => array:2 [ "nombre" => "D." "apellidos" => "Lumbreras" ] 3 => array:2 [ "nombre" => "M." "apellidos" => "Bonich" ] ] ] ] ] "idiomaDefecto" => "es" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/S1138359321001817?idApp=UINPBA00004N" "url" => "/11383593/0000004700000007/v1_202110230714/S1138359321001817/v1_202110230714/es/main.assets" ] "es" => array:14 [ "idiomaDefecto" => true "cabecera" => "<span class="elsevierStyleTextfn">CARTA CLÍNICA</span>" "titulo" => "Melanoma ungueal in situ" "tieneTextoCompleto" => true "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "498" "paginaFinal" => "500" ] ] "autores" => array:1 [ 0 => array:4 [ "autoresLista" => "J. Fernández-Horcajuelo, P. Espinosa-Lara, M. Simón-Lázaro" "autores" => array:3 [ 0 => array:4 [ "nombre" => "J." "apellidos" => "Fernández-Horcajuelo" "email" => array:1 [ 0 => "jfdez63@telefonica.net" ] "referencia" => array:2 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">a</span>" "identificador" => "aff0005" ] 1 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">*</span>" "identificador" => "cor0005" ] ] ] 1 => array:3 [ "nombre" => "P." "apellidos" => "Espinosa-Lara" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">b</span>" "identificador" => "aff0010" ] ] ] 2 => array:3 [ "nombre" => "M." "apellidos" => "Simón-Lázaro" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">a</span>" "identificador" => "aff0005" ] ] ] ] "afiliaciones" => array:2 [ 0 => array:3 [ "entidad" => "Medicina de Familia y Comunitaria, E.A.P. Alicante, Fuenlabrada, Madrid, España" "etiqueta" => "a" "identificador" => "aff0005" ] 1 => array:3 [ "entidad" => "Dermatología y oncología, Hospital Universitario Infanta Cristina, Parla, Madrid, España" "etiqueta" => "b" "identificador" => "aff0010" ] ] "correspondencia" => array:1 [ 0 => array:3 [ "identificador" => "cor0005" "etiqueta" => "⁎" "correspondencia" => "Autor para correspondencia." ] ] ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "Ungueal melanoma <span class="elsevierStyleItalic">in situ</span>" ] ] "resumenGrafico" => array:2 [ "original" => 0 "multimedia" => array:7 [ "identificador" => "fig0005" "etiqueta" => "Figura 1" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr1.jpeg" "Alto" => 916 "Ancho" => 755 "Tamanyo" => 62880 ] ] "descripcion" => array:1 [ "es" => "<p id="spar0005" class="elsevierStyleSimplePara elsevierViewall">Lesión ungueal del caso clínico.</p>" ] ] ] "textoCompleto" => "<span class="elsevierStyleSections"><p id="par0005" class="elsevierStylePara elsevierViewall">En este artículo se presenta el caso de una mujer de 49 años de origen rumano sin antecedentes personales de interés, salvo hipotiroidismo en tratamiento sustitutivo, que acude a consulta porque, desde hacía un año, tenía la uña del primer dedo de la mano izquierda con coloración negruzca, tacto rugoso y aspecto frágil. La paciente contaba que, al principio, se notó una banda única longitudinal desde hacía dos años, que fue aumentando de extensión y evolucionó hasta tener el aspecto que aparece en la imagen (<a class="elsevierStyleCrossRef" href="#fig0005">fig. 1</a>). Lo relacionaba con que se ponía uñas postizas. Como antecedente familiar, refirió que su padre había fallecido por melanoma.</p><elsevierMultimedia ident="fig0005"></elsevierMultimedia><p id="par0010" class="elsevierStylePara elsevierViewall">En la exploración física se observó que la uña del primer dedo de la mano izquierda presentaba melanoniquia que afectaba a la totalidad de la lámina ungueal, con bandas longitudinales heterogéneas en amplitud y coloración, con tonalidad marrón de fondo y signo de Hutchinson por afectación del pliegue proximal. Se apreciaban áreas de onicosquisis y onicolisis distal, sin dolor a la palpación. La movilidad y la exploración neurovascular distal del dedo afectado estaban conservadas. No presentaba afectación en ninguna otra uña ni otras lesiones dérmicas de interés en la exploración.</p><p id="par0015" class="elsevierStylePara elsevierViewall">La auscultación cardiopulmonar, la exploración abdominal y la valoración neurológica fueron normales.</p><p id="par0020" class="elsevierStylePara elsevierViewall">Con los antecedentes familiares y dada la clínica de presentación de la lesión, se sospechó un posible melanoma ungueal. Derivamos el caso a la consulta especializada como paciente con sospecha de malignidad. Esta fue valorada por el dermatólogo después de pocos días en el hospital de referencia, donde se llevó a cabo una cirugía tridimensional con resección completa de la uña y matricectomía asociada.</p><p id="par0025" class="elsevierStylePara elsevierViewall">La anatomía patológica confirmó un melanoma lentiginoso acral <span class="elsevierStyleItalic">in situ</span>, con bordes de resección libres. En la segunda y en la tercera revisión, se realizaron ampliaciones de los bordes quirúrgicos, sin evidencia de melanoma residual en el análisis histopatológico (<a class="elsevierStyleCrossRef" href="#fig0010">fig. 2</a>). El seguimiento durante dos años no necesitó ningún estudio complementario.</p><elsevierMultimedia ident="fig0010"></elsevierMultimedia><p id="par0030" class="elsevierStylePara elsevierViewall">Diagnóstico diferencial:<ul class="elsevierStyleList" id="lis0005"><li class="elsevierStyleListItem" id="lsti0005"><span class="elsevierStyleLabel">-</span><p id="par0035" class="elsevierStylePara elsevierViewall">Melanoma ungueal</p></li><li class="elsevierStyleListItem" id="lsti0010"><span class="elsevierStyleLabel">-</span><p id="par0040" class="elsevierStylePara elsevierViewall">Pigmentación exógena, inducida por tóxicos (utilización de uñas postizas)</p></li><li class="elsevierStyleListItem" id="lsti0015"><span class="elsevierStyleLabel">-</span><p id="par0045" class="elsevierStylePara elsevierViewall">Onicomicosis, con la uña hipertrófica desde el lecho ungueal</p></li><li class="elsevierStyleListItem" id="lsti0020"><span class="elsevierStyleLabel">-</span><p id="par0050" class="elsevierStylePara elsevierViewall">Nevus ungueal</p></li><li class="elsevierStyleListItem" id="lsti0025"><span class="elsevierStyleLabel">-</span><p id="par0055" class="elsevierStylePara elsevierViewall">Hiperpigmentación ungueal postinflamatoria</p></li><li class="elsevierStyleListItem" id="lsti0030"><span class="elsevierStyleLabel">-</span><p id="par0060" class="elsevierStylePara elsevierViewall">Melanoniquia por hiperplasia melanocítica</p></li><li class="elsevierStyleListItem" id="lsti0035"><span class="elsevierStyleLabel">-</span><p id="par0065" class="elsevierStylePara elsevierViewall">Hematoma subungueal, suele haber antecedente traumático</p></li><li class="elsevierStyleListItem" id="lsti0040"><span class="elsevierStyleLabel">-</span><p id="par0070" class="elsevierStylePara elsevierViewall">Nevus juntural, lesión única sin patrón rayado</p></li><li class="elsevierStyleListItem" id="lsti0045"><span class="elsevierStyleLabel">-</span><p id="par0075" class="elsevierStylePara elsevierViewall">Enfermedad de Peutz-Jeghers, con lesiones hiperpigmentadas en varias uñas y cara palmar y dorsal de la mano, así como en la región perioral y las mucosas</p></li><li class="elsevierStyleListItem" id="lsti0047"><span class="elsevierStyleLabel">-</span><p id="par0071" class="elsevierStylePara elsevierViewall">Enfermedad de Addison, hiperpigmentación en la epidermis que se extiende a las uñas sin patrón rayado<a class="elsevierStyleCrossRef" href="#bib0035"><span class="elsevierStyleSup">1</span></a>.</p></li></ul></p><p id="par0085" class="elsevierStylePara elsevierViewall">La mayoría de las series de casos de melanoma ungueal <span class="elsevierStyleItalic">in situ</span> incluyen muestras con pocos pacientes. El retraso medio del diagnóstico puede ser de uno o dos años.</p><p id="par0090" class="elsevierStylePara elsevierViewall">Hasta hace tiempo se había optado por la amputación del dedo según el nivel de afectación anatómica del tumor, pero últimamente se tiende a realizar cirugías más conservadoras que aseguren los bordes quirúrgicos resecados libres de tumor. No se demostró un beneficio significativo en términos de pronóstico o de supervivencia, cuando los bordes quirúrgicos están libres, respecto a la amputación digital<a class="elsevierStyleCrossRef" href="#bib0035"><span class="elsevierStyleSup">1</span></a>. La mayoría de los estudios avalan que, a largo plazo, el pronóstico es bueno y sin recurrencias, y se da preferencia a la cirugía sin amputación porque tiene mejor resultado estético y funcional<a class="elsevierStyleCrossRef" href="#bib0040"><span class="elsevierStyleSup">2</span></a>.</p><p id="par0095" class="elsevierStylePara elsevierViewall">Se debe propiciar un margen quirúrgico libre de 5 a 10 mm. Las complicaciones que pueden aparecer son quistes de inclusión y espículas ungueales<a class="elsevierStyleCrossRef" href="#bib0045"><span class="elsevierStyleSup">3</span></a>, aunque se evita la amputación digital.</p><p id="par0105" class="elsevierStylePara elsevierViewall">La dermatoscopia revela el depósito de pigmento en forma de bandas longitudinales marrones o negras, irregulares, con coloración heterogénea, con amplitud y espaciado irregular, habitualmente asociada con pigmentación marronácea de fondo. En ocasiones, puede detectarse el signo de micro-Hutchinson (pigmentación de la cutícula del pliegue proximal que no se evidencia solo por la clínica). Se recomienda realizar una biopsia incisional de la matriz ungueal con márgenes ajustados, y en los casos en los que esta no sea posible, por el tamaño o la localización de la lesión, se sugiere una biopsia parcial de la zona afectada, incluyendo el espesor total de la matriz ungueal<a class="elsevierStyleCrossRef" href="#bib0045"><span class="elsevierStyleSup">3</span></a>.</p><p id="par0110" class="elsevierStylePara elsevierViewall">Es importante valorar no solo la profundidad de la lesión sino también los márgenes laterales y establecer los criterios histopatológicos para completar la escisión de estos tumores, y el empleo de marcadores inmunohistoquímicos: factor de transcripción de la cresta neural crucial para la diferenciación, maduración y mantenimiento de melanocitos (SOX-10), anticuerpo monoclonal dirigido contra una glicoproteína componente del premelanosoma (HMB-45) y gen que origina un componente de la membrana de premelanosoma (MART-1), para una evaluación precisa del margen quirúrgico<a class="elsevierStyleCrossRef" href="#bib0050"><span class="elsevierStyleSup">4</span></a>.</p><p id="par0115" class="elsevierStylePara elsevierViewall">El origen del melanoma subungueal tiene lugar en la matriz de la uña, se extiende al lecho ungueal adyacente, al hiponiquio y/o a los pliegues ungueales, invade la dermis y puede llegar al hueso. La pigmentación de los pliegues de las uñas y de la cutícula (signo de Hutchinson) es una pista clave en el diagnóstico. En el estudio histopatológico, se aprecia la proliferación de melanocitos aislados (sin forma de nidos) a lo largo de la unión dermoepidérmica. Con la progresión, hay un incremento en la densidad celular y los melanocitos junturales confluyen en agregados. Los melanocitos tienen atipia citológica, de leve a moderada al inicio, con núcleos hipercromáticos.</p><p id="par0120" class="elsevierStylePara elsevierViewall">En la población infantil, se puede confundir con la melanoniquia estriada. En estudios en población asiática, la prevalencia del melanoma subungueal es relativamente alta y la detección clínica temprana mejora tanto la calidad de vida como la supervivencia. Lee et al. publicaron una estrategia para identificar el melanoma subungueal <span class="elsevierStyleItalic">in situ</span>.</p><p id="par0125" class="elsevierStylePara elsevierViewall">Definieron las características clínicas del melanoma acral <span class="elsevierStyleItalic">in situ</span> subungueal con nuevos criterios categorizados como ABCD.<ul class="elsevierStyleList" id="lis0010"><li class="elsevierStyleListItem" id="lsti0050"><span class="elsevierStyleLabel">-</span><p id="par0130" class="elsevierStylePara elsevierViewall">«A» significa edad adulta (edad > 18 años).</p></li><li class="elsevierStyleListItem" id="lsti0055"><span class="elsevierStyleLabel">-</span><p id="par0135" class="elsevierStylePara elsevierViewall">«B» para bandas marrones en fondo marrón.</p></li><li class="elsevierStyleListItem" id="lsti0060"><span class="elsevierStyleLabel">-</span><p id="par0140" class="elsevierStylePara elsevierViewall">«C» para color en periungueal de la piel.</p></li><li class="elsevierStyleListItem" id="lsti0065"><span class="elsevierStyleLabel">-</span><p id="par0145" class="elsevierStylePara elsevierViewall">«D» para un dígito.</p></li></ul></p><p id="par0150" class="elsevierStylePara elsevierViewall">La estrategia que utilizan es sospechar que es un melanoma ungueal <span class="elsevierStyleItalic">in situ</span> cuando hay melanoniquia longitudinal solitaria en adultos, con criterio «B» o «C». Todos los casos fueron sospechosos con la clasificación ABCD de uñas, coincidiendo con el diagnóstico histológico con una sensibilidad del 100% y una especificidad de 96,6%. La regla ABCD de uñas puede ser una herramienta clínica simple, sensible y específica para el cribado de melanoma ungueal <span class="elsevierStyleItalic">in situ</span><a class="elsevierStyleCrossRef" href="#bib0055"><span class="elsevierStyleSup">5</span></a>.</p><p id="par0155" class="elsevierStylePara elsevierViewall">Imakado et al. han publicado dos casos clínicos en los que había una coexistencia previa de tumores malignos en otras localizaciones, con la aparición posterior de melanoma subungueal <span class="elsevierStyleItalic">in situ</span>: una paciente con cáncer de cuello uterino y un varón con cáncer de estómago, asociados con una mutación del gen CDKN2A. Puede haber un aumento de riesgo de cánceres de páncreas y de mama, por lo que en casos de melanomas múltiples o varios miembros de la familia afectados, está indicada la valoración en consulta de asesoramiento genético<a class="elsevierStyleCrossRef" href="#bib0060"><span class="elsevierStyleSup">6</span></a>.</p><p id="par0160" class="elsevierStylePara elsevierViewall">El melanoma <span class="elsevierStyleItalic">in situ</span> ungueal es un tumor maligno que podemos ver en consulta en casos con lesión hiperpigmentada en uña de manos o de pies. El diagnóstico puede demorarse entre uno y dos años si el paciente no va a consulta por no atribuirle importancia al proceso. La derivación a dermatología debe ser lo más rápida posible.</p><p id="par0165" class="elsevierStylePara elsevierViewall">El reconocimiento clínico y el estudio de la anatomía patológica tempranos del melanoma subungueal <span class="elsevierStyleItalic">in situ</span> son las herramientas más eficaces para un buen pronóstico ante el diagnóstico de este tipo de tumor, cuyo tratamiento de elección es la cirugía conservadora con márgenes libres, evitando la amputación digital.</p><p id="par0175" class="elsevierStylePara elsevierViewall">Se ha contado con el consentimiento de la paciente y se han seguido los protocolos de los centro de trabajo sobre tratamiento de la información de los pacientes.</p><span id="sec0005" class="elsevierStyleSection elsevierViewall"><span class="elsevierStyleSectionTitle" id="sect0005">Conflicto de intereses</span><p id="par0170" class="elsevierStylePara elsevierViewall">Los autores declaran no tener ningún conflicto de intereses.</p></span></span>" "textoCompletoSecciones" => array:1 [ "secciones" => array:2 [ 0 => array:2 [ "identificador" => "sec0005" "titulo" => "Conflicto de intereses" ] 1 => array:1 [ "titulo" => "Bibliografía" ] ] ] "pdfFichero" => "main.pdf" "tienePdf" => true "multimedia" => array:2 [ 0 => array:7 [ "identificador" => "fig0005" "etiqueta" => "Figura 1" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr1.jpeg" "Alto" => 916 "Ancho" => 755 "Tamanyo" => 62880 ] ] "descripcion" => array:1 [ "es" => "<p id="spar0005" class="elsevierStyleSimplePara elsevierViewall">Lesión ungueal del caso clínico.</p>" ] ] 1 => array:7 [ "identificador" => "fig0010" "etiqueta" => "Figura 2" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr2.jpeg" "Alto" => 627 "Ancho" => 755 "Tamanyo" => 45110 ] ] "descripcion" => array:1 [ "es" => "<p id="spar0010" class="elsevierStyleSimplePara elsevierViewall">Dedo tras cirugía ungueal.</p>" ] ] ] "bibliografia" => array:2 [ "titulo" => "Bibliografía" "seccion" => array:1 [ 0 => array:2 [ "identificador" => "bibs0015" "bibliografiaReferencia" => array:6 [ 0 => array:3 [ "identificador" => "bib0035" "etiqueta" => "1" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Subungual Melanoma: a review of current treatment" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:4 [ 0 => "A. Maciolek-Cochran" 1 => "P.J. Buchanan" 2 => "R.A. Bueno" 3 => "M.W. Neumeister" ] ] ] ] ] "host" => array:1 [ 0 => array:2 [ "doi" => "10.1097/PRS.0000000000000529" "Revista" => array:6 [ "tituloSerie" => "Plast Reconstr Surg." "fecha" => "2014" "volumen" => "134" "paginaInicial" => "259" "paginaFinal" => "273" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/25068326" "web" => "Medline" ] ] ] ] ] ] ] ] 1 => array:3 [ "identificador" => "bib0040" "etiqueta" => "2" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "In situ nail unit melanoma: Epidemiological and clinic-pathologic features with conservative treatment and long-term follow-up" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "S. Goettmann" 1 => "I. Moulonguet" 2 => "I. Zaraa" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:5 [ "tituloSerie" => "J Eur Acad Dermatol Vernereol." "fecha" => "2018" "volumen" => "32" "paginaInicial" => "2300" "paginaFinal" => "2306" ] ] ] ] ] ] 2 => array:3 [ "identificador" => "bib0045" "etiqueta" => "3" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Conservative surgical management of in situ subungual melanoma: long-term follow-up" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:5 [ 0 => "M.C. De Anda-Juárez" 1 => "M.A. Martínez-Velasco" 2 => "V. Fonte-Ávalos" 3 => "S. Toussaint-Caire" 4 => "J. Domínguez-Cherit" ] ] ] ] ] "host" => array:1 [ 0 => array:2 [ "doi" => "10.1590/abd1806-4841.201645100" "Revista" => array:6 [ "tituloSerie" => "An Bras Dermatol." "fecha" => "2016" "volumen" => "91" "paginaInicial" => "846" "paginaFinal" => "848" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/28099619" "web" => "Medline" ] ] ] ] ] ] ] ] 3 => array:3 [ "identificador" => "bib0050" "etiqueta" => "4" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Effects of non-amputative wide local excision on the local control and prognosis of in situ and invasive subungual melanoma" "autores" => array:1 [ 0 => array:2 [ "etal" => true "autores" => array:6 [ 0 => "Y. Nakamura" 1 => "K. Ohara" 2 => "A. Kishi" 3 => "Y. Teramoto" 4 => "S. Sato" 5 => "Y. Fujisawa" ] ] ] ] ] "host" => array:1 [ 0 => array:2 [ "doi" => "10.1111/1346-8138.12923" "Revista" => array:6 [ "tituloSerie" => "J Dermatol." "fecha" => "2015" "volumen" => "42" "paginaInicial" => "861" "paginaFinal" => "866" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/25982364" "web" => "Medline" ] ] ] ] ] ] ] ] 4 => array:3 [ "identificador" => "bib0055" "etiqueta" => "5" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Early detection of subungual melanoma in situ: Proposal of ABCD strategy in clinical practice based on case series" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:4 [ 0 => "J.H. Lee" 1 => "J-H. Park" 2 => "J.H. Lee" 3 => "D-Y. Lee" ] ] ] ] ] "host" => array:1 [ 0 => array:2 [ "doi" => "10.5021/ad.2018.30.1.36" "Revista" => array:6 [ "tituloSerie" => "Ann Dermatol." "fecha" => "2018" "volumen" => "30" "paginaInicial" => "36" "paginaFinal" => "40" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/29386830" "web" => "Medline" ] ] ] ] ] ] ] ] 5 => array:3 [ "identificador" => "bib0060" "etiqueta" => "6" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Two cases of subungual melanoma in situ" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "S. Imakado" 1 => "H. Sato" 2 => "H. Kazutoshi" ] ] ] ] ] "host" => array:1 [ 0 => array:2 [ "doi" => "10.1111/j.1346-8138.2008.00557.x" "Revista" => array:6 [ "tituloSerie" => "J Dermatol." "fecha" => "2008" "volumen" => "35" "paginaInicial" => "754" "paginaFinal" => "758" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/19120774" "web" => "Medline" ] ] ] ] ] ] ] ] ] ] ] ] ] "idiomaDefecto" => "es" "url" => "/11383593/0000004700000007/v1_202110230714/S1138359320304044/v1_202110230714/es/main.assets" "Apartado" => array:4 [ "identificador" => "19141" "tipo" => "SECCION" "es" => array:2 [ "titulo" => "Cartas clínicas" "idiomaDefecto" => true ] "idiomaDefecto" => "es" ] "PDF" => "https://static.elsevier.es/multimedia/11383593/0000004700000007/v1_202110230714/S1138359320304044/v1_202110230714/es/main.pdf?idApp=UINPBA00004N&text.app=https://www.elsevier.es/" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/S1138359320304044?idApp=UINPBA00004N" ]
Consulte los artículos y contenidos publicados en este medio, además de los e-sumarios de las revistas científicas en el mismo momento de publicación
Esté informado en todo momento gracias a las alertas y novedades
Acceda a promociones exclusivas en suscripciones, lanzamientos y cursos acreditados
Medicina de Familia - SEMERGEN es el vehículo de comunicación de la Sociedad Española de Médicos de Atención Primaria (SEMERGEN) en su misión de promover la investigación y la competencia profesional de los médicos de atención primaria para mejorar la salud y la asistencia a la población. Medicina de Familia - SEMERGEN busca identificar preguntas sobre la atención primaria de salud y la provisión de atención de alta calidad centrada en el paciente y/o la comunidad. Publicamos investigaciones, metodologías y teorías originales, así como revisiones sistemáticas seleccionadas que se basan en el conocimiento actual para avanzar en nuevas teorías, métodos o líneas de investigación. Medicina de Familia - SEMERGEN es una revista de revisión por pares que ha adoptado pautas éticas claras y rigurosas en su política de publicaciones siguiendo las pautas del Comité de Ética de Publicaciones y que busca identificar y dar respuesta a preguntas sobre la atención primaria de salud y la provisión de atención de alta calidad centrada en el paciente y en la comunidad.

Web of Science, MedLine/PubMed y SCOPUS, Emerging Sources Citation Index (ESCI)
Ver másEl factor de impacto mide la media del número de citaciones recibidas en un año por trabajos publicados en la publicación durante los dos años anteriores.
© Clarivate Analytics, Journal Citation Reports 2022
SJR es una prestigiosa métrica basada en la idea de que todas las citaciones no son iguales. SJR usa un algoritmo similar al page rank de Google; es una medida cuantitativa y cualitativa al impacto de una publicación.
Ver másSNIP permite comparar el impacto de revistas de diferentes campos temáticos, corrigiendo las diferencias en la probabilidad de ser citado que existe entre revistas de distintas materias.
Ver más¿Es usted profesional sanitario apto para prescribir o dispensar medicamentos?
Are you a health professional able to prescribe or dispense drugs?
Você é um profissional de saúde habilitado a prescrever ou dispensar medicamentos