Caso clínico
Paciente de 29 años de edad, sin alergias medicamentosas conocidas ni antecedentes patológicos de interés, que acude a nuestro servicio de urgencias una hora después de haber sufrido un accidente de tráfico. No refiere pérdida de consciencia y recuerda perfectamente todo lo ocurrido. El servicio de urgencias médicas nos informa que el paciente había quedado atrapado en el coche y había sido dificultoso su rescate. Durante el traslado al hospital se había mantenido hemodinámicamente estable (PA 140/90 mmHg y frecuencia cardíaca 90 lat/min), con puntuación de Glasgow de 15 y pupilas isocóricas reactivas. A su llegada se mantuvo estable. La auscultación cardíaca era rítmica sin soplos y la pulmonar presentaba murmullo vesicular conservado en todos los campos pulmonares, sin asimetrías entre hemicampos. El paciente refería dolor moderado en la zona glútea izquierda, estaba afebril, sin náuseas ni vómitos, y no tenía cefalea ni disnea.
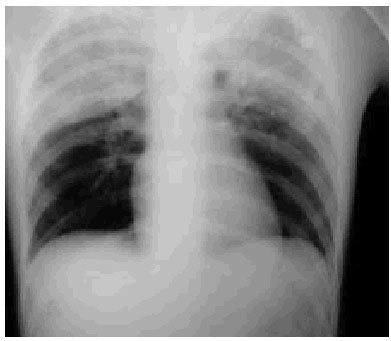
Fig. 1.
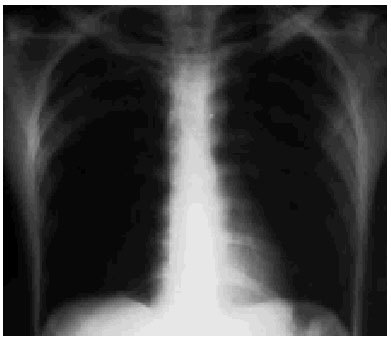
Fig. 2.
A los pocos minutos de ser atendido, la PA descendió a 90/60 mmHg manteniendo la frecuencia cardíaca y el paciente palideció sin perder el conocimiento. La pulsioximetría saturaba a 95%.
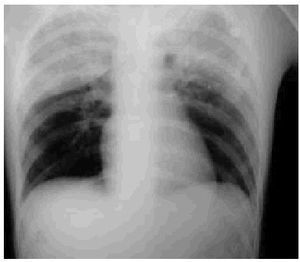
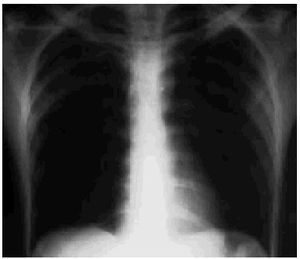
Se le realizó un estudio radiográfico torácico donde se observaba una imagen de densidad homogénea extensa que afectaba al lóbulo pulmonar superior derecho, limitado por la cisura menor; asimismo, presentaba un infiltrado de características alveolares segmentarias en el lóbulo superior izquierdo. No se visualizaron fracturas costales, neumotórax ni hemotórax. A la radiografía de pelvis se observó una fractura en la pala ilíaca izquierda.
En la analítica general había leucocitosis de estrés (27.000 leucocitos/µl) con neutrofilia (82,8%), una hemoglobina (Hb) de 14 g/dl y un hematocrito de 39,5%. En el control a las 12 horas la Hb había descendido a 11,7 y el hematocrito a 33%, valores que se mantuvieron estables en posteriores controles. La gasometría arterial fue estrictamente normal.
El paciente se mantuvo en observación con monitorización cardíaca, pulsioximetría y control de constantes hemodinámicas durante las primeras 48 h. En este período estuvo estable y únicamente presentó un íleo paralítico durante las primeras 36 h. Fue tratado sintomáticamente con AINE. En los posteriores controles radiográficos el infiltrado pulmonar fue aclarándose progresivamente hasta su normalización al cuarto día.
Comentario
La contusión pulmonar es una entidad patológica cuyo diagnóstico se establece por los datos clínicos y radiológicos. Los cambios fisiopatológicos incluyen edema intersticial y daño capilar, lo que provoca una acumulación de fluidos insterticiales e intraalveolares, situación que en definitiva provoca un descenso progresivo en la compliancia pulmonar y aumenta el cortocircuito fisiológico y la hipoxemia.
El diagnóstico se establece por la opacificación pulmonar pocas horas después de haber sufrido un traumatismo torácico. En función de la extensión de la misma puede haber un descenso progresivo de la compliancia pulmonar, evolucionando en las primeras 48 h a insuficiencia respiratoria aguda. La extensión de la lesión pulmonar estudiada por toracotomía, autopsia o TAC torácica es generalmente mayor que la sospechada por radiografía convencional.
El tratamiento consiste fundamentalmente en el tratamiento sintomático del dolor y en asegurar el mantenimiento de la ventilación pulmonar.
Bibliografía general
Pedrosa CS. Diagnóstico por la imagen. Volumen I. 2.a ed. McGraw-Hill Interamericana, 1997; p. 292.
Monnier JP, Tubiana JM. Radiodiagnóstico. 3.a ed. Barcelona: Masson, S.A., 1994; p. 295.
Tintinelli JE. Emergency medicine. A comprehensive study guide. 4th ed. American College of Emergency Physicians, 1996; p. 1162.