La prescripción de oxigenoterapia domiciliaria es una práctica común en cuidados paliativos como tratamiento sintomático de la disnea. Su indicación en el paciente no hipoxémico no se apoya en una evidencia científica suficiente. Se propone un algoritmo de abordaje del paciente con disnea sin hipoxemia que incluye el tratamiento con opioides, el oxígeno, las benzodiacepinas y el tratamiento no farmacológico.
Home oxygen therapy is common as a symptomatic treatment of dyspnoea in palliative care. The indication in the non-hypoxaemic patient is not an evidence-based practice. A management algorithm of the non-hypoxaemic dyspnoeic patient is proposed in order to prioritise opioid treatment, oxygen therapy, benzodiazepines, and non-pharmacological treatments.
Paciente de 67 años afecto de neoplasia de pulmón estadio iv en situación de tratamiento paliativo. Acude a la consulta relatando disnea de pequeños esfuerzos que interfiere en sus actividades básicas de la vida diaria. La escala analógica visual de disnea basal es 4/10 (0: ninguna dificultad para respirar; 10: la peor dificultad para respirar que se pueda imaginar) con exacerbaciones en relación con pequeños esfuerzos de 8/10 que interfieren notablemente en su calidad de vida. Niega episodios espontáneos de disnea. A la exploración física destaca un paciente caquéctico, taquipneico al caminar y con una saturación de oxígeno del 92% basal. Su Palliative Prognostic Index1 es C, tiene un Palliative Performance Scale2 del 50% y un índice de Barthel3 de 50. Se descartan causas corregibles de disnea como derrame pleural. Ante esta situación, ¿prescribiría usted oxigenoterapia domiciliaria (OD) con intencionalidad paliativa?
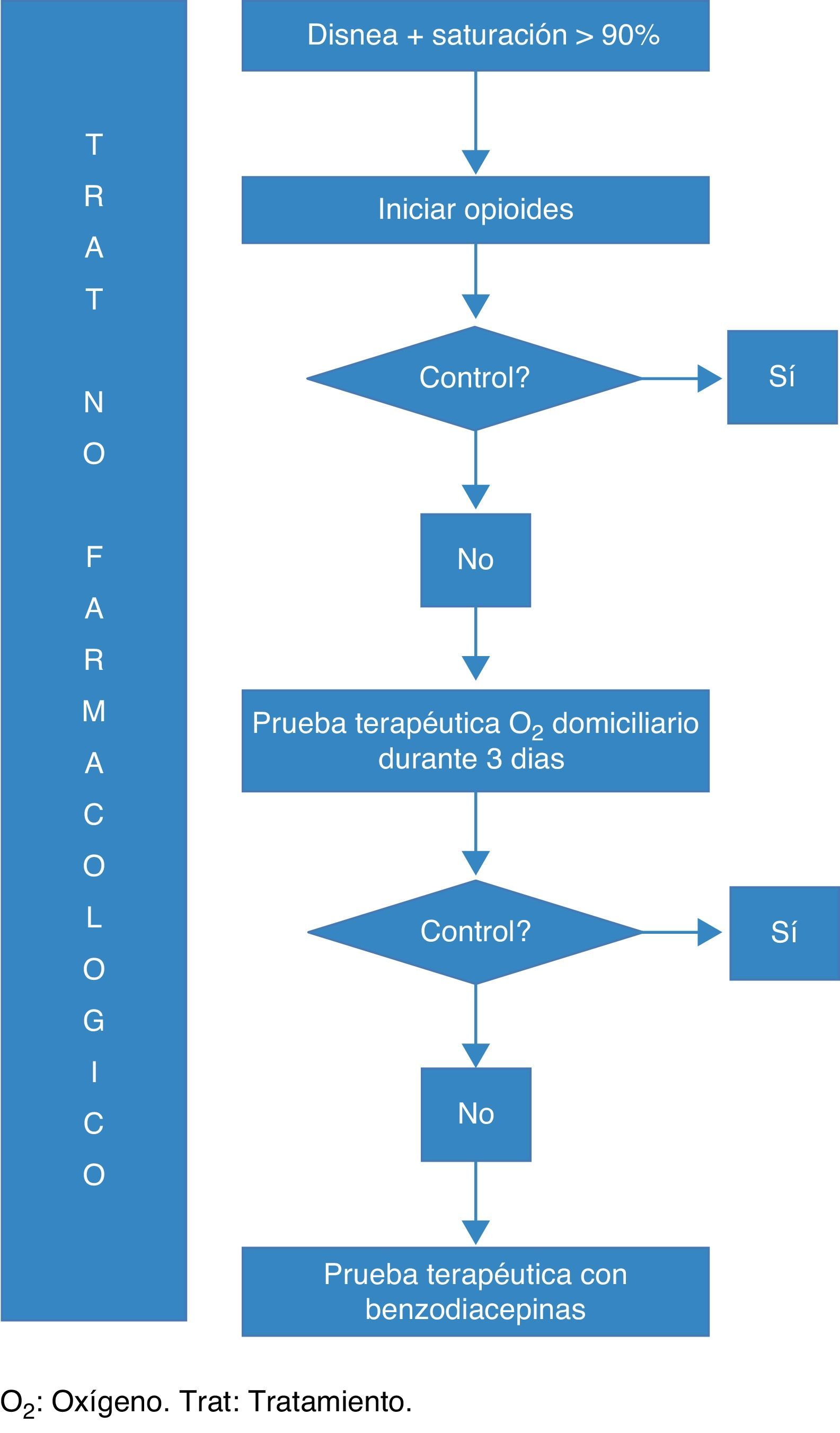
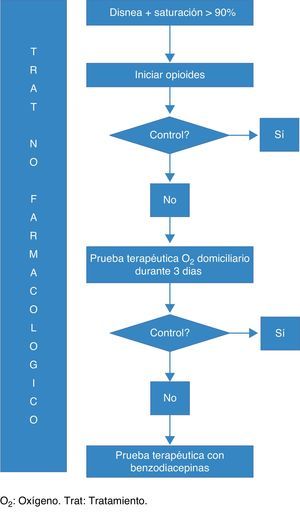
Algoritmo de tratamientoVer figura 1
La disnea es un síntoma altamente prevalente en el paciente avanzado4. Una de las estrategias en el abordaje sintomático de la disnea es la prescripción de OD, con la finalidad de disminuir la sensación de ahogo del paciente. La provisión de OD es en general bien vista por el paciente y su familia, ya que suele proporcionar tranquilidad y seguridad, especialmente ante las crisis de disnea. Asimismo, es visto como un tratamiento «activo» y se suele relacionar con una mejoría subjetiva de la funcionalidad5. Para el profesional sanitario, la OD es una práctica ampliamente aceptada, puede facilitar la transición al domicilio después de un alta hospitalaria y supone poco esfuerzo más allá del trámite burocrático6. Existe gran variabilidad en la prescripción de OD para una misma población tanto por infraprescripción como por sobreprescripción7. Asimismo, con frecuencia no se cumplen los criterios que se reconocen como claves en la obtención de los beneficios esperados en el tratamiento, como son el cumplimiento terapéutico adecuado, la corrección de la hipoxemia y una correcta indicación8. Además, su prescripción puede verse influenciada por las preferencias del entorno sociofamiliar9.
En caso de existir hipoxemia (saturación de oxígeno basal inferior al 90%) la indicación de OD está clara y no es objeto de este artículo. En cambio, la indicación de OD no está bien establecida para el paciente sin hipoxemia, tal como señalan diversas guías clínicas internacionales10,11. La revisión de la literatura muestra que no existe evidencia suficiente que permita recomendar su indicación en el paciente no hipoxémico. Abernethy et al.12 no encontraron diferencias en la mejoría de la sensación disneica en pacientes en situación avanzada (el 15% de ellos con cáncer) entre 2 grupos tratados con oxígeno o aire ambiente en un estudio aleatorizado a doble ciego. En ambos grupos se producía una mejoría de la disnea que tuvo lugar en los primeros 3 días de tratamiento y que era más acusada en los pacientes que sufrían el síntoma con mayor intensidad. En un metanálisis publicado en 2008 por Uronis et al.13 se concluye que la administración de oxígeno en el paciente no hipoxémico no es superior al control, y por tanto no recomienda su uso. De manera interesante, Clemens et al.14 compararon la mejoría de la disnea en pacientes con cáncer avanzado en situación de final de vida con oxigenoterapia frente a opioides (morfina), siendo el alivio de la disnea superior de forma estadísticamente significativa con opioides. Estos hallazgos fueron confirmados posteriormente en otro metanálisis publicado por Ben-Aharon et al.15.
La propuesta de tratamiento para el paciente con disnea refractaria sin hipoxemia debe incluir el tratamiento con opioides en primera línea para lo que se recomiendan dosis de inicio de hasta 20mg de morfina al día16. En caso de pacientes ya tratados por opioides por dolor, el incremento de dosis debiera titularse hasta conseguir el efecto deseado. Es controvertido el uso de otros opioides en el tratamiento de la disnea17. Si se valora que el paciente puede beneficiarse de oxígeno se propone la realización de una prueba terapéutica no inferior a 3 días de manera personalizada con un flujo de oxígeno y FiO2 que mejore la sensación de disnea para cada paciente en el marco de un pacto de retirada del oxígeno en ausencia de mejoría sintomática12,13. Si no hay evidencia de beneficio se pueden prescribir benzodiacepinas de vida media corta en casos seleccionados, tal como clonazepam 0,5mg en dosis única nocturna18, lorazepam 0,5mg a demanda o incluso midazolam 2,5mg por vía parenteral19 evaluando el beneficio en el control de disnea y ansiedad antes de acordar su continuación20. Debe realizarse durante todo el proceso tratamiento no farmacológico21, que ha de incluir un minucioso y sistemático cuidado de las mucosas, de la piel y el estreñimiento. No existe evidencia para iniciar oxígeno domiciliario en los pacientes en situación de últimos días en ausencia de trabajo respiratorio evidente22.
Este abordaje racional de la prescripción de OD basado en la revisión de la literatura puede contribuir a la mejoría sintomática de los pacientes, mejorar la indicación evitando tanto la sobre- como la infraprescripción, incidir en el diálogo con el paciente y su familia para pactar la estrategia de tratamiento y contribuir a una racionalización de los recursos, colaborando en la sostenibilidad del sistema sanitario.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.