Conocer las necesidades formativas en la atención a pacientes con cáncer.
MétodoEstudio descriptivo transversal, basado en encuesta a médicos de cupo que trabajan en los centros de salud de Castilla-La Mancha. La encuesta fue diseñada ad hoc e incluía variables sobre necesidades formativas en la atención a pacientes con cáncer, en fase terminal y supervivientes (en escala de 0 a 5), seguridad en el manejo de estos pacientes, opinión sobre quién debería asumir el cuidado de estos enfermos, grado de comunicación con el oncólogo y la Unidad de Cuidados Paliativos, e implicación en la atención a los pacientes. Para el análisis se utilizó el test de Chi-cuadrado de Pearson, la t de Student y el coeficiente de correlación rho de Spearman.
ResultadosRespondieron 172 médicos (14,9% de la población); 51,2% varones; edad media 49,1 años.
La media de pacientes terminales atendidos al año es 3,9.
Las mayores necesidades formativas sentidas se refieren a la atención a supervivientes (3,44). El aspecto más reclamado es la atención a urgencias terminales (3,77). En general, la mujer tiene mayor percepción de necesidades formativas (3,44 vs. 3,21; p=0,045). El 69,2% ha realizado algún curso en los últimos 5 años.
La seguridad en el manejo de oncológicos es calificada como «media» por el 74,4% y se relaciona inversamente con la necesidad de formación, siendo mayor en hombres.
El 65,1% considera que la mayor responsabilidad del manejo del paciente con cáncer debe ser del oncólogo, recayendo en el MF cuando se trata de pacientes en situación terminal (según el 43,9%) o supervivientes (70,4%).
La comunicación con oncólogo es «mala/muy mala» según el 53,2%, siendo este porcentaje del 9,3% cuando se refiere a Unidad de Paliativos.
Para el 70,3% su grado de implicación con estos enfermos es adecuado. Respecto a una hipotética falta de implicación, la razón considerada más importante es la falta de experiencia (31,6%).
ConclusionesLas necesidades formativas sentidas podemos considerarlas medio/altas, aunque, en general, se sienten razonablemente preparados para atender estos pacientes. La falta de experiencia y de formación pueden ser factores que limiten la implicación del médico de familia.
To determine the training required in the care of cancer patients.
MethodA cross-sectional study was performed, based on survey of family doctors in Health Centres of Castilla-La Mancha, Spain. The survey was designed ad hoc and included questions about training needs in caring for cancer patients, in terminal phase and survivors (level 0-5), safety management, opinion about who should care for these patients, communication with oncologist and palliative care unit, and involvement in oncological patient care. For statistical analysis we used Pearson Chi-square, Student t test and Spearman's rho coefficient.
ResultsA total of 172 doctors responded (14.9% of the population) with a mean age of 49.1 years and 51.2% were male.
The mean number of terminals patients per year was 3.9.
The most required training need was related to care for survivors (3.44). Better care for emergency terminal patients (3.77) was one of the most mentioned. In general, women had a greater perception of training needs (3.44 vs. 3.21; P=.045). Over two-thirds (69.2%) has attended a training course in the last 5 years.
Safety in the management of cancer is rated as ‘medium’ by 74.4%, and is inversely related to the need for training, and is higher in men.
Just under two-thirds (65.1%) believe that the person with the greatest responsibility for the management of patients with cancer should be the oncologist, and the rest with the family doctor when it comes to terminal patients (according to 43.9%) or survivors (70.4%).
Communication with the oncologist is “poor or very poor” according to 53.2%, the percentage being 9.3% when referring to the Palliative Unit.
The level of involvement with these patients was adequate according to 70.3%. Lack of experience (31.6%) was considered as the most important reason for this hypothetical lack of involvement.
ConclusionsTraining needs could be considered as medium/high by those surveyed, although in general they felt reasonably prepared to treat these patients. Lack of experience and training can be factors that limit the involvement of the family doctor.
En nuestro país, al igual que en la mayoría del mundo occidental, el cáncer es en la actualidad uno de los principales problemas de Salud Pública, ya que además de sus altas tasas de mortalidad -se trata de la segunda causa de muerte en España-, lleva asociada una elevada carga de morbilidad e importantes costes sociales y económicos1–3. Además, el progresivo envejecimiento de la población implica que cada vez serán más frecuentes los casos de cáncer en nuestra sociedad y, por los avances en la medicina, con diagnósticos más precoces, nuevos fármacos y mejores técnicas quirúrgicas, también los supervivientes del mismo4,5.
Gran parte de la carga de trabajo que el cáncer genera recae en los profesionales de Atención Primaria, en cuyas consultas son cada vez más frecuentes los pacientes oncológicos, con diversos tipos de cáncer, cada cual con sus particularidades y evolución diferente. Si bien es cierto que los tratamientos han avanzado mucho, consiguiéndose el control y en muchos casos la curación de la enfermedad, un elevado porcentaje no supera la enfermedad y convive con ella hasta la fase de enfermedad avanzada, incurable, progresiva y sin posibilidades razonables de respuesta al tratamiento específico, con un pronóstico de vida generalmente inferior a los 6 meses. Tanto el Plan Nacional de Cuidados Paliativos como la Estrategia en Cuidados Paliativos del Sistema Nacional de Salud, concede a Atención Primaria un especial protagonismo en la atención integral de estos pacientes6,7.
La fase final de la enfermedad es un periodo muy especial y complejo, en el que el médico de Atención Primaria va a ser un pilar fundamental en el día a día de los pacientes en su lucha con la enfermedad, estableciéndose una relación muy especial, que va a exigir del médico, además de una atención de calidad desde el punto de vista técnico (para evitar sufrimientos innecesarios y mejorar la calidad de vida del paciente), un trato especialmente humanizado y personalizado, incluso delicado en el terreno emocional8.
La falta de experiencia en su manejo, el tradicional olvido de la formación médica en estas áreas y los problemas emocionales inherentes a la atención a estos pacientes que en muchas ocasiones enfrenta solo, sin medicación ni equipo adecuado, hacen que a veces el médico de Atención Primaria no se sienta preparado para abordar estos casos y que se deriven al nivel especializado. Esta derivación es casi siempre innecesaria, ya que el paciente no obtiene un beneficio claro y lo saca de su entorno familiar y de estar rodeado de los suyos, que es lo deseado por la mayoría de los enfermos al final de su vida9,10.
No debemos olvidar, además, que cada día es mayor el número de supervivientes de cáncer5,11 y que estos tienen el derecho a un seguimiento adecuado y a un apoyo psicológico que no siempre se les presta12,13.
En definitiva, muchos profesionales de Atención Primaria demandan una formación adecuada en muchas áreas, como es la atención a los pacientes oncológicos, ya sea a lo largo de su enfermedad, durante su tratamiento, en la fase de enfermedad terminal o como superviviente. Ya que el profesional más cercano siempre será el médico de familia, conocer la actitud de este es importante para hacer una correcta planificación de la atención de los pacientes con cáncer. Por ello, nos pareció importante realizar el presente estudio, cuyo objetivo principal era conocer las necesidades formativas actuales en la atención a los pacientes con cáncer de los médicos de Atención Primaria y su actitud hacia ella.
Material y métodosSe trata de un estudio descriptivo transversal, realizado en el ámbito de la Atención Primaria de Castilla-La Mancha durante el primer trimestre de 2010.
La población del estudio fueron los médicos de familia de cupo de los equipos de Atención Primaria de Castilla-La Mancha, excluyéndose pediatras y médicos de urgencia. A través de las unidades docentes de medicina de familia se les remitió por correo electrónico una encuesta (anexo 1), diseñada ad hoc, sobre los siguientes aspectos:
- •
Necesidades formativas referidas a la atención de pacientes diagnosticados de cáncer, terminales y supervivientes (en una escala de 0 a 5, considerando 0 como ninguna necesidad y 5 como necesidad máxima de formación).
- •
Seguridad en el manejo de estos pacientes, diferenciando alta, media o baja.
- •
Opinión sobre quién debería asumir el mayor grado de responsabilidad en el cuidado de estos enfermos (médico de familia, oncólogo, Unidad de Cuidados Paliativos o mixto).
- •
Grado de comunicación con el oncólogo y la Unidad de Cuidados Paliativos.
- •
Implicación en la atención a los pacientes y posibles causas de una hipotética falta de implicación adecuada del colectivo de médicos de familia.
- •
Para favorecer la respuesta se realizaron 2 envíos de recuerdo durante el período de estudio.
Se recogieron también datos sobre la edad y sexo de los médicos, si eran o no tutores de residentes y su ámbito de trabajo (entendiendo rural si <5.000 habs., semiurbano entre 5 y 10.000 habs., y urbano si >10.000 habs.). Se preguntaba también por el número aproximado de pacientes con enfermedad terminal atendidos al año y si habían realizado algún curso sobre cuidados paliativos en los últimos 5 años.
Los datos fueron introducidos en una base del programa estadístico SPSS 12.0 que se utilizó para su análisis. En la descripción se emplearon los parámetros habituales (medias y porcentajes) y para el análisis se utilizó el test de Chi-cuadrado de Pearson, la t de Student y el coeficiente de correlación rho de Spearman.
ResultadosLa encuesta se envió a los 1.154 médicos de familia de los centros de salud de Castilla-La Mancha, respondiendo 172 (14,9% de la población diana estimada). El 51,2% eran varones; la edad media fue de 49,1 años (DE 6,6). El 24% eran tutores de residentes. El 44,2% trabaja en medio rural (<5.000 habs.), el 19,2% en medio semiurbano (5 a 10.000 habs.) y el 36,6% en medio urbano (>10.000 habs.)
La media de pacientes con enfermedad terminal atendidos al año es 3,9 (mediana 3).
Los aspectos en los que mayores necesidades formativas refieren –en escala de 0 a 5– son los relativos a atención a supervivientes (3,44) y diagnosticados de cáncer (3,37), y en menor grado la atención a pacientes al final de su vida3,14.
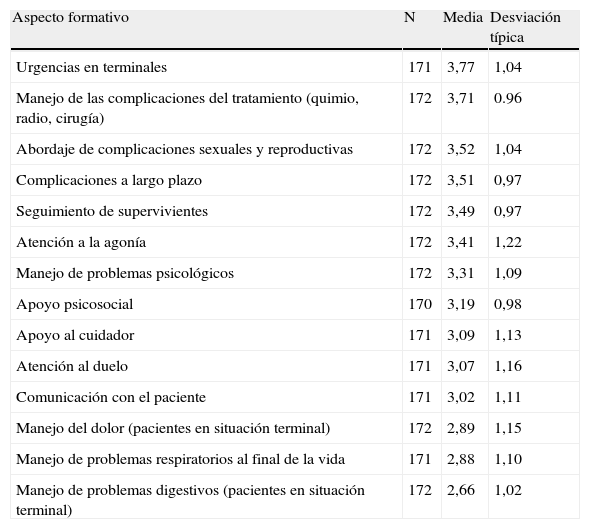
En cuanto a aspectos específicos, la mayor necesidad de formación se centra en la atención a urgencias en pacientes en situación terminal (3,77) y el manejo de las complicaciones del tratamiento oncológico (3,71), como se aprecia en la tabla 1. Por el contrario, el manejo del dolor (2,89), los problemas respiratorios (2,88) y los digestivos (2,66) son menos necesitados. En general, las mujeres encuestadas tienen mayor percepción de necesidades formativas que los hombres (3,44 vs. 3,21; t=2,03; p=0,045). No encontramos relación entre necesidades formativas y edad, ni con ser tutor de residentes o el medio laboral.
Necesidades de formación sobre aspectos específicos relativos a la atención de pacientes con cáncer (en escala de 0 a 5)
| Aspecto formativo | N | Media | Desviación típica |
| Urgencias en terminales | 171 | 3,77 | 1,04 |
| Manejo de las complicaciones del tratamiento (quimio, radio, cirugía) | 172 | 3,71 | 0.96 |
| Abordaje de complicaciones sexuales y reproductivas | 172 | 3,52 | 1,04 |
| Complicaciones a largo plazo | 172 | 3,51 | 0,97 |
| Seguimiento de supervivientes | 172 | 3,49 | 0,97 |
| Atención a la agonía | 172 | 3,41 | 1,22 |
| Manejo de problemas psicológicos | 172 | 3,31 | 1,09 |
| Apoyo psicosocial | 170 | 3,19 | 0,98 |
| Apoyo al cuidador | 171 | 3,09 | 1,13 |
| Atención al duelo | 171 | 3,07 | 1,16 |
| Comunicación con el paciente | 171 | 3,02 | 1,11 |
| Manejo del dolor (pacientes en situación terminal) | 172 | 2,89 | 1,15 |
| Manejo de problemas respiratorios al final de la vida | 171 | 2,88 | 1,10 |
| Manejo de problemas digestivos (pacientes en situación terminal) | 172 | 2,66 | 1,02 |
El 69,2% de los encuestados ha realizado algún curso en los últimos 5 años.
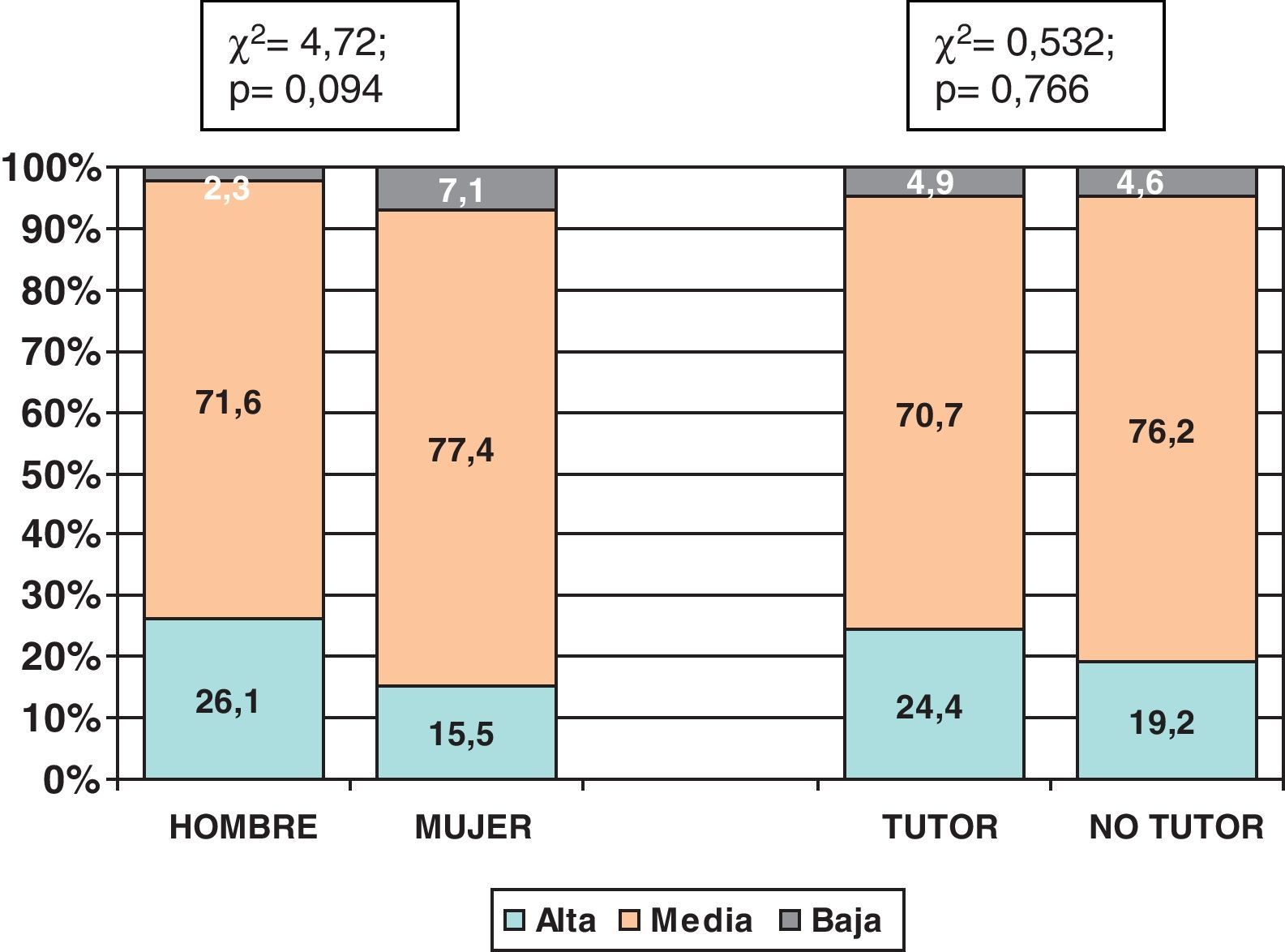
La seguridad en el manejo de pacientes oncológicos es calificada como baja por el 4,7%, media por el 74,4% y alta por el 20,9%. Es mayor en hombres y tutores, aunque sin alcanzar significación estadística (fig. 1). La seguridad se correlaciona inversamente con la necesidad sentida de formación (rho=-0,282; p<0,01).
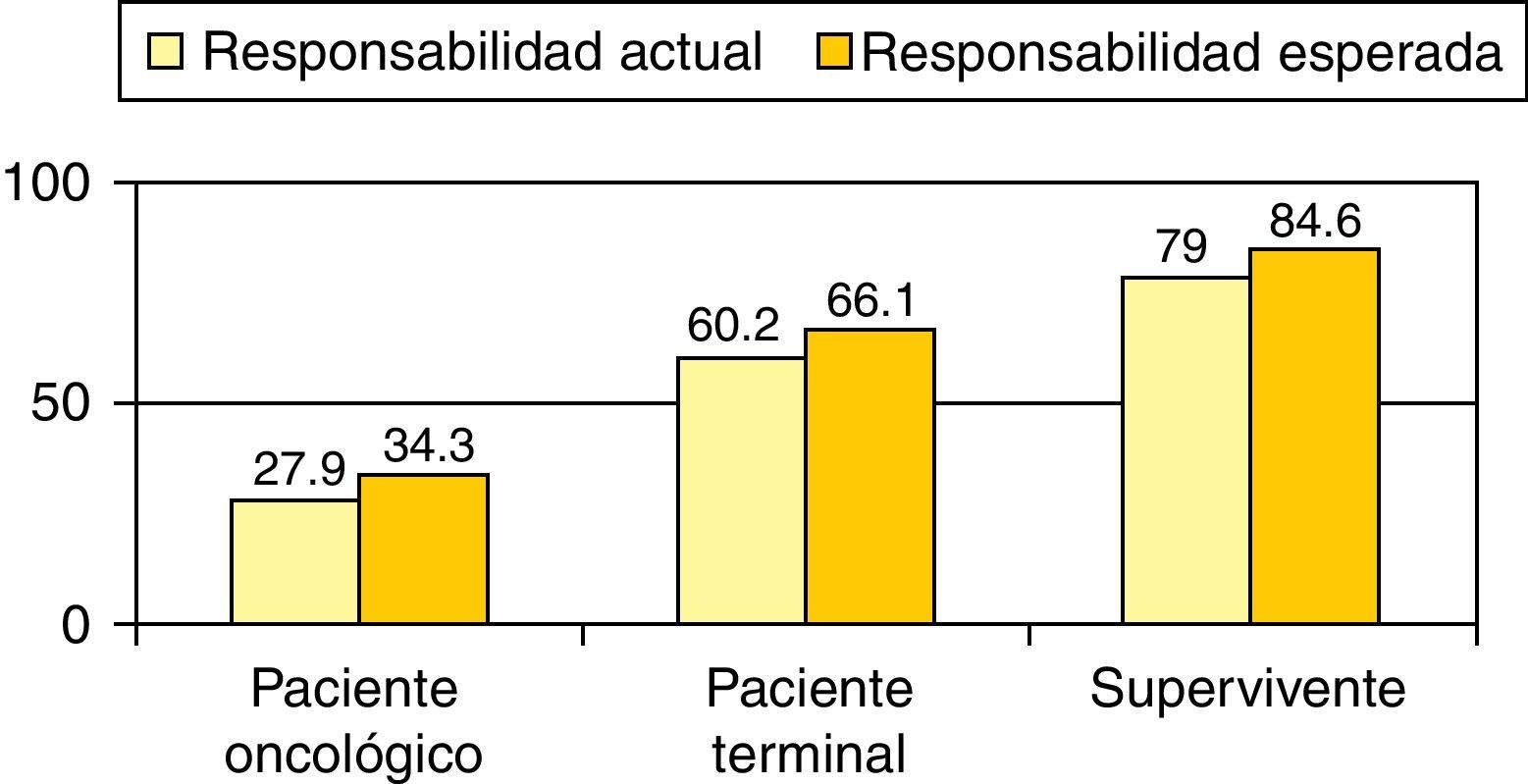
El 65,1% considera que la mayor responsabilidad en el manejo del paciente con cáncer debe ser del oncólogo, mientras que debe recaer en el médico de familia cuando se trata de pacientes con enfermedad terminal (según el 43,9%) o supervivientes (70,4%) (fig. 2). A juicio de los entrevistados, la responsabilidad de los médicos de familia en la atención a estos pacientes debería ser algo mayor de la que es actualmente (fig. 3).
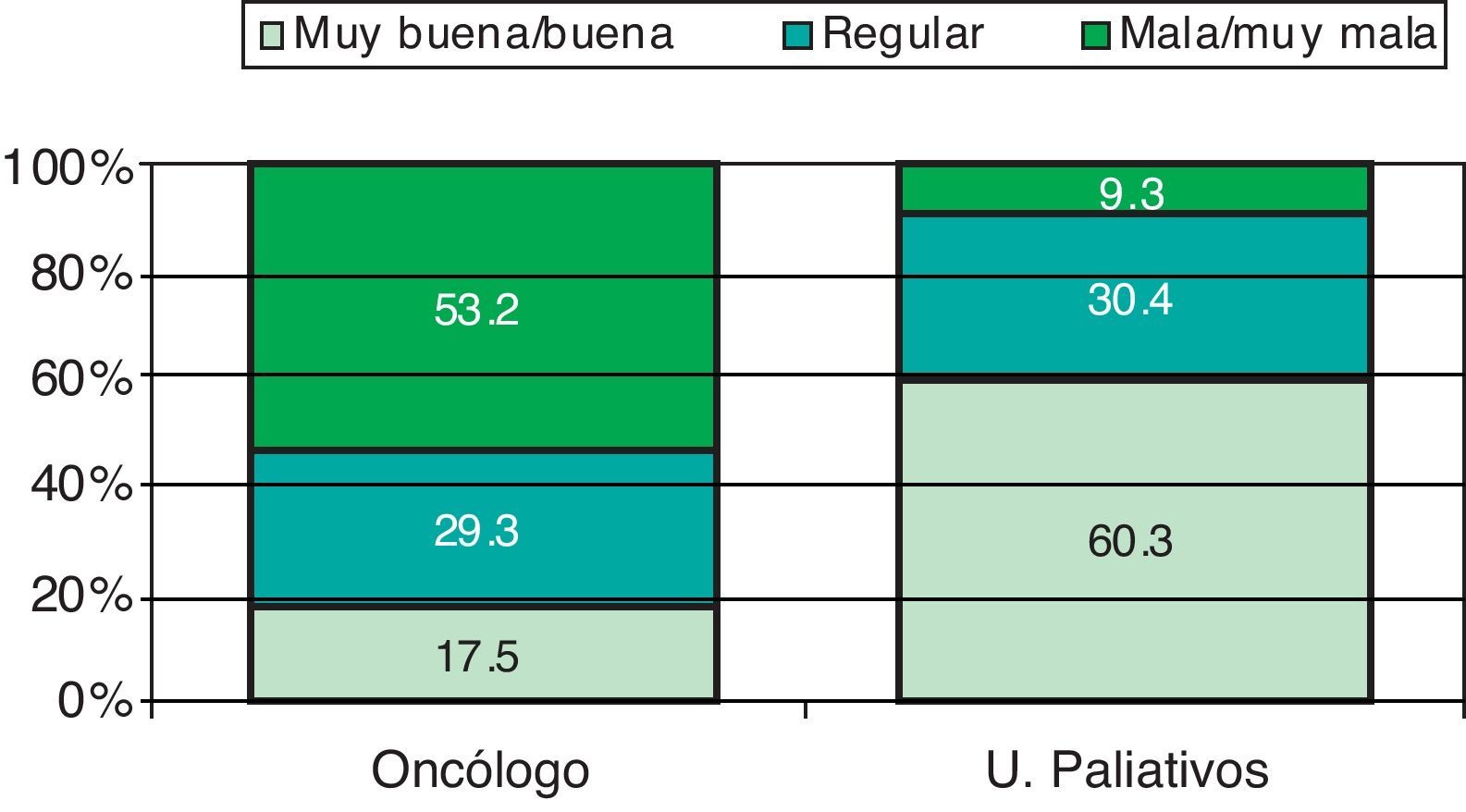
La comunicación con el oncólogo es mala/muy mala según el 53,2%, siendo este porcentaje solo del 9,3% cuando se refiere a Unidad de Paliativos (fig. 4).
Para el 70,3% su grado de implicación con estos enfermos es adecuado. Respecto a una hipotética falta de implicación de los médicos de familia en la atención a estos pacientes, la razón más aducida por los entrevistados fue la falta de experiencia (58,1%), seguida de falta de tiempo (47,7%), falta de formación (46,5%) e inseguridad (45,9%). De todas ellas la considerada más importante fue la falta de experiencia.
DiscusiónAntes de iniciar la discusión de nuestros resultados, hemos de tener en consideración, para su correcta interpretación, que se trata de opiniones de los médicos que han contestado a nuestra encuesta. A la subjetividad inherente a este tipo de estudios se une una baja tasa de respuesta, a pesar de haber enviado 2 correos de recuerdo solicitando su colaboración. Dado que no podemos descartar que exista relación entre la no respuesta y las necesidades de formación en cuidados paliativos, es posible la existencia de un sesgo que debe ser tenido en cuenta.
En general, las necesidades formativas expresadas podemos considerarlas de tipo medio/altas, aunque algo menores de las descritas en 1995 por Muñoz15 que en un estudio similar al nuestro encontró que el 45% reconocía una formación insuficiente en cuidados paliativos. A diferencia de lo hallado por Esteva en Baleares14, donde las mayores necesidades formativas eran las relacionadas con los aspectos emocionales y psicológicos, en nuestro estudio los primeros puestos los ocupan la atención urgente a estos pacientes, las complicaciones del tratamiento oncológico y el seguimiento de pacientes supervivientes, quedando aquellas relegadas a un segundo plano. Otro aspecto a destacar es que el manejo de los síntomas clínicos habituales en pacientes con enfermedad terminal (dolor, disnea, estreñimiento, etc.) genera menos necesidad de formación, posiblemente por ser los temas más desarrollados en los cursos de formación que se vienen desarrollando en los últimos años en nuestra comunidad. Respecto a estos últimos, el hecho de que casi el 70% de los encuestados haya realizado un curso en los últimos 5 años, habla a favor del interés de nuestros médicos de familia por el tema y la necesidad sentida de mantenerse actualizado en el mismo. Uno de los principios de la Estrategia en Cuidados Paliativos del SNS es la «competencia y desarrollo profesional continuados para responder adecuadamente a las complejas necesidades del paciente y de su familia»7.
A pesar de las necesidades de formación expresadas, la seguridad sentida en el manejo de este tipo de pacientes es suficiente o alta, para la mayoría de los encuestados, en contraste con un estudio realizado en el Reino Unido16 en el que el 50% de los médicos de hospital no sentían suficiente seguridad en el manejo de pacientes al final de su vida. Esta diferencia puede explicarse por el ámbito de estudio de ambos trabajos y el tiempo transcurrido entre ambos. En cualquier caso creemos que nuestros médicos se sienten razonablemente preparados para este tipo de atención, que, recordemos, es una de las prestaciones básicas en Atención Primaria que establece la Ley de Cohesión y Calidad en el Sistema Nacional de Salud17.
En cuanto a la responsabilidad en el manejo de estos pacientes, la mayoría considera que el paciente oncológico debe ser atendido fundamentalmente por el oncólogo; cuando se encuentra en situación de enfermedad terminal, por el médico de familia y/o Unidad de Cuidados Paliativos, y en el caso de superviviente, básicamente por el médico de familia. En los últimos años ha habido ciertas dudas sobre la responsabilidad en el cuidado de estos pacientes, entre las unidades de paliativos y Atención Primaria18, aunque la mayoría ha asumido la necesidad de una atención integral centrada en el médico de familia con el apoyo coordinado de las Unidades de Cuidados Paliativos en caso de ser necesario7,9,14,19. Un estudio realizado en Extremadura concluye que esta coordinación es factible y que las visitas de las unidades de Cuidados Paliativos no influyen negativamente en la actividad desarrollada por Atención Primaria20.
En relación con esto, nuestros médicos consideran que su responsabilidad actual está por debajo de lo que ellos mismos desearían y casi un 30% considera que su grado de implicación no es el adecuado. En el ya citado estudio de Muñoz15, realizado hace 15 años en nuestro mismo ámbito, solo un 7% pensaba que la responsabilidad de la atención al paciente con enfermedad terminal debía ser del especialista, ese porcentaje es ahora del 32,8. La creación de las Unidades de Cuidados Paliativos puede explicar esa diferencia y que exista cierta polarización en la actitud de los profesionales14. Las barreras que impedirían una mayor implicación serían sobre todo la falta de experiencia, y en segundo término la falta de formación, tiempo y seguridad. La falta de experiencia puede explicarse por la relativa infrecuencia con que el médico de familia se enfrenta a ellos (3 o 4 al año según nuestro estudio), aunque como algún estudio destaca la mayoría de los médicos de familia que trabajan en Atención Primaria, atienden a estos pacientes como una parte incluida en su labor16. Creemos que es necesario el desarrollo de modelos de atención compartida con mayor implicación de Atención Primaria, para lo cual se debe seguir insistiendo en mejorar la formación en cuidados paliativos, incluyendo los aspectos emocionales7. Pero las dificultades de desarrollo de los cuidados paliativos en Atención Primaria obedecen a razones más complejas que al simple déficit de formación de los profesionales, por lo que se debe posibilitar una mayor dedicación de estos, reduciendo sus cargas asistenciales y burocráticas y dotándoles de los medios necesarios9,11,20.
Una cuestión que nos ha sorprendido es la mala comunicación percibida que existe entre Atención Primaria y los oncólogos. Aunque esto no es exclusivo en nuestro ámbito21,22, consideramos que es necesario mejorar esta relación, para facilitar la atención y el seguimiento de estos pacientes. No olvidemos que el responsable fundamental de cualquier paciente es su médico de familia, sea cual sea el problema en cualquier momento. Que una buena relación es factible lo demuestra el hecho de la buena valoración expresada por los médicos en su comunicación con los equipos de cuidados paliativos. La adecuada comunicación entre especialistas hospitalarios, equipos de soporte y equipos de Atención Primaria es imprescindible para garantizar un modelo que aporte al paciente los máximos beneficios en su asistencia7,23. Así, el seguimiento compartido de pacientes supervivientes por médicos de familia y oncólogos supone una atención más completa que la realizada solo por este último12. Además, la comunicación profesional del médico de familia con especialistas y equipos de soporte se ha mostrado también como una herramienta formativa eficaz24.
Como conclusión, podemos decir que los médicos de familia, aunque se sienten seguros en el manejo de estos pacientes, necesitan mayor formación para así mejorar la calidad de la atención que prestan a los pacientes oncológicos. La Atención Primaria debe ser considerada el lugar idóneo para el cuidado y el seguimiento posterior de estos pacientes y ser potenciada adecuadamente para ello.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A la doctora Inmaculada Raja Casillas, responsable de la Unidad de Cuidados Paliativos del complejo hospitalario de Toledo, por sus acertados consejos en la redacción del artículo.