Conocer la prevalencia de delirium en los pacientes diagnosticados de enfermedad oncológica avanzada y terminal ingresados en una unidad de cuidados paliativos (UCP). Analizar la prevalencia relacionada con factores sociodemográficos y clínicos.
MétodoEstudio observacional descriptivo durante 6 años (2007-2012) de los pacientes diagnosticados de enfermedad oncológica en fase avanzada y terminal ingresados consecutivamente en una UCP. Se recogieron las siguientes variables: diagnóstico de delirium, edad, género, índice de Karnofsky, localización tumoral primaria, extensión de la enfermedad, síntomas (dolor, disnea) y mortalidad.
ResultadosDe los 1.995 pacientes ingresados en la UCP durante los 6 años, 1.826 (91,5%) fueron incluidos en el estudio por presentar enfermedad oncológica. De los 1.826 pacientes, 497 (27,2%) presentaron delirium. La edad media fue de 72,3±11,7 años, el 77,3% presentaron enfermedad metastásica y el 79,9% fallecieron durante el ingreso. La frecuencia del género masculino (66% vs. 61%) y la presencia de dolor (58% vs. 45,9%) fueron significativamente superiores en los pacientes con delirium que en los pacientes sin él. No se hallaron diferencias significativas respecto a la edad media y a la frecuencia de disnea. No hubo diferencias significativas entre los pacientes≤75 años y los>75 años respecto a la prevalencia de delirium (27,6% vs. 26,8%). Las localizaciones tumorales primarias que presentaron frecuencias más altas de delirium fueron: cerebral (39,3%), hepática (36%), y riñón y vías urinarias (34,5%).
ConclusionesLa prevalencia de delirium en los pacientes con cáncer avanzado y terminal ingresados en una UCP fue del 27,2%. La prevalencia no fue mayor en edades avanzadas. El delirium fue significativamente más frecuente en hombres y en pacientes con dolor. Los pacientes con tumor cerebral primario presentaron una mayor frecuencia de delirium.
To determine the prevalence of delirium in patients admitted to a palliative care unit (PCU) diagnosed with advanced cancer disease, and its associated sociodemographic and clinical factors.
MethodAn observational study was conducted during a 6-year period (2007-2012) of patients suffering from an advanced cancer disease admitted to a PCU. Variables: delirium diagnosis, age, gender, Karnofsky performance status, primary tumour location, tumour stage, symptoms (pain, dyspnoea), and mortality.
ResultsOf the 1,995 patients admitted to PCU in the study period 1,826 patients diagnosed with advanced cancer were included. Of these 1,826 patients, 497 (27.2%) suffered from delirium. The mean age was 72.3±11.7 years, and 77.3% had metastatic disease, and 79.9% died during admission. The frequency of male gender (66% vs. 61%) and the presence of pain (58% vs. 45.9%) were significantly higher in patients with delirium than in patients without delirium. No significant statistically differences in the mean age and the presence of dyspnoea were found. There were no significant differences between patients≤75 years and>75 years (27.6% vs. 26.8%) for the prevalence of delirium. Within primary tumour locations, the major prevalence of delirium was in brain (39.3%), liver (36%), and kidney-urinary tract (34.5%) tumours.
ConclusionThe prevalence of delirium in advanced cancer patients admitted to a PCU was 27.2%. Prevalence of delirium was not associated with advanced age. Delirium was significantly more prevalent in men, and in patients who suffered from pain. Patients with primary brain tumour had the highest incidence of delirium.
El delirium es un síndrome de inicio agudo y curso fluctuante que se caracteriza por una alteración de la atención y del nivel de conciencia, con cambios a nivel de la cognición o percepción1,2. Es una entidad muy estudiada a nivel geriátrico, dado que la edad avanzada y la demencia son factores predisponentes relevantes3. Es un síndrome que en general está infradiagnosticado, por lo que la incidencia y prevalencia registradas y publicadas en la literatura son heterogéneas y probablemente inferiores a las reales4. La prevalencia varía dependiendo de las características del paciente, el nivel asistencial y el método diagnóstico3. En la población general, la prevalencia en la comunidad es solo del 0,4-1,1%, pero llega a ser del 13,6% entre los pacientes mayores de 85 años5 y en centros residenciales puede alcanzar el 60%6,7. La prevalencia en pacientes hospitalizados es del 18-40% en unidades médicas8–11, del 32-50% en ancianos posquirúrgicos12, o del 70-80% en cuidados intensivos13.En unidades de convalecencia o postagudos, se estima que puede ser del 22%14. En pacientes ancianos al final de la vida la prevalencia llega a ser del 83%15.
En el caso particular de los pacientes con enfermedad oncológica avanzada, el delirium se considera el diagnóstico psiquiátrico más frecuente16,17, está asociado a mayor morbimortalidad y es una causa importante de malestar18,19. En los pacientes oncológicos la prevalencia de delirium varía dependiendo del entorno en que se valore al paciente y según el momento evolutivo de la enfermedad, siendo mayor a medida que avanza la enfermedad y disminuye la capacidad funcional16,20,21. En unidades médicas oncológicas la prevalencia es del 16-18%22,23. La mayoría de los pacientes con cáncer terminal presentan uno o varios episodios de delirium a lo largo de su enfermedad, con una prevalencia global del 26-44%16,21,24 que aumenta al final de la vida, llegando hasta a un 88% en los días u horas previos al fallecimiento19,24,25. Este cuadro clínico complica el control sintomático de los pacientes en situación terminal y genera un alto grado de sufrimiento tanto en el paciente como en la familia18.
Por sus características especiales, resulta de interés conocer la prevalencia de delirium en la enfermedad oncológica avanzada y su relación con la edad, el género y otras variables. El objetivo del presente estudio fue analizar la prevalencia de delirium en pacientes con enfermedad oncológica avanzada y terminal ingresados en una unidad de cuidados paliativos (UCP) en una muestra de 6 años, así como la prevalencia con relación a variables sociodemográficas y a la enfermedad oncológica.
Material y métodoEstudio observacional descriptivo de los pacientes ingresados en una UCP durante 6 años consecutivos, en el periodo comprendido entre enero del 2007 y diciembre del 2012, ambos inclusive.
Se incluyeron todos los pacientes diagnosticados de enfermedad oncológica en fase avanzada y terminal ingresados consecutivamente en UCP durante el periodo de estudio. Se excluyeron los pacientes con enfermedad terminal que no fuera oncológica.
Se recogieron las siguientes variables: delirium, edad, género, índice de Karnofsky, localización del tumor primario, extensión del tumor, síntomas (dolor, disnea), días de estancia, procedencia del paciente, destino al alta (mortalidad). Se analizaron las variables en la muestra global y se compararon las características específicas entre los pacientes que presentaron delirium y los que no.
La presencia de delirium se diagnosticó según los criterios del Diagnostic and Statistical Manual of Mental Disorders IV-TR (DSM-IV-TR)2 por el equipo habitual de la UCP, con amplia experiencia en delirium y que incluye un médico psiquiatra especializado en oncopsiquiatría. Todos los pacientes fueron visitados por el equipo médico de la UCP y valorados en la reunión multidisciplinar por el psiquiatra, quien visitaba a los pacientes con delirium en caso de duda diagnóstica o terapéutica. La valoración diagnóstica se realizó durante todo el curso evolutivo de la hospitalización en la UCP, de tal forma que se valoró la prevalencia a lo largo de la hospitalización y no únicamente en el momento de ingreso. El resto de las variables se recogieron de forma prospectiva en la historia clínica informatizada del hospital.
En el análisis descriptivo de la muestra se utilizaron frecuencias y porcentajes para resumir las variables categóricas, y la media y desviación estándar para las variables cuantitativas. Para comparar la variable edad entre ambos grupos (delirium y no delirium) se utilizó el test T de Student para datos independientes. Para las variables categóricas se utilizó el test de Ji al cuadrado o el test exacto de Fisher, según resultara conveniente. Se estableció la significación estadística en p<0,05. Los análisis se realizaron con el programa estadístico SPSS 18.0 (IBM Corp.).
El presente estudio no precisó ser sometido al Comité de Ética de Investigación Clínica por ser un estudio observacional descriptivo, de prevalencias y sin ningún tipo de intervención específica. Todos los pacientes fueron atendidos según la práctica clínica habitual del centro. Por los mismos motivos no se consideró necesario solicitar consentimiento informado a los pacientes. Se siguieron los principios éticos de la Declaración de Helsinki de la Asociación Médica Mundial.
ResultadosDe los 1.995 pacientes ingresados en la UCP en el periodo de estudio, el 91,5% (1.826 pacientes) fueron incluidos en el estudio por presentar enfermedad oncológica avanzada y terminal. No hubo pérdidas de pacientes. Las características generales de todos los pacientes incluidos se muestran en la tabla 1, así como las características diferenciales entre los pacientes con y sin delirium.
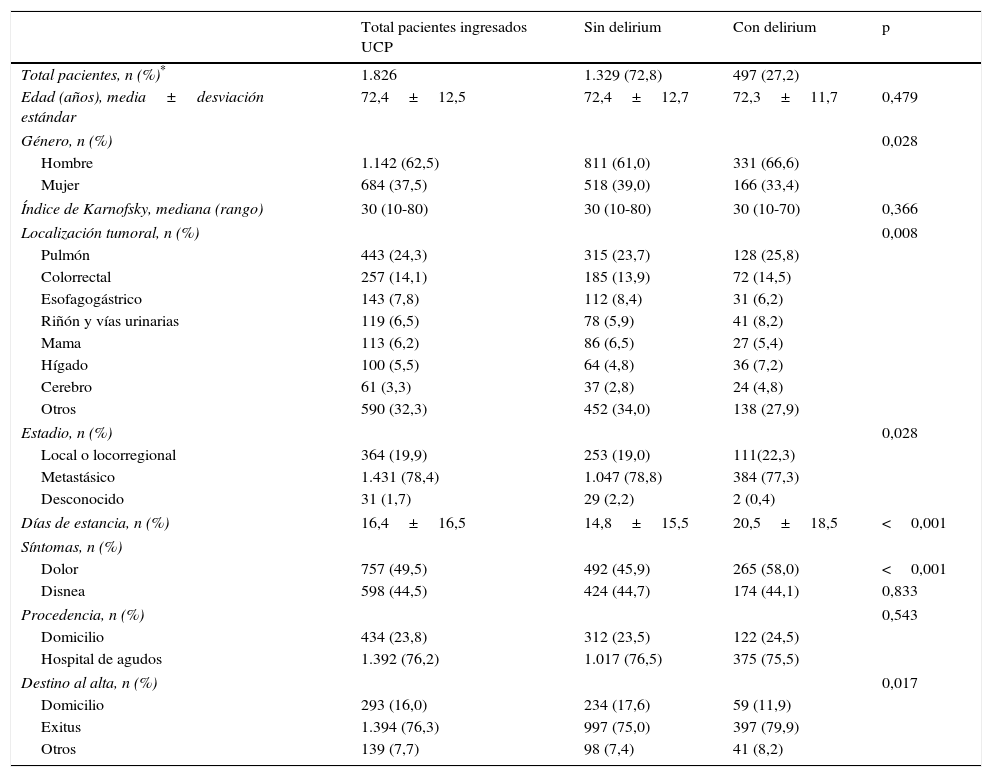
Características generales de los pacientes oncológicos ingresados en UCP durante el periodo de estudio. Cuadro comparativo entre los pacientes con y sin delirium
| Total pacientes ingresados UCP | Sin delirium | Con delirium | p | |
|---|---|---|---|---|
| Total pacientes, n (%)* | 1.826 | 1.329 (72,8) | 497 (27,2) | |
| Edad (años), media±desviación estándar | 72,4±12,5 | 72,4±12,7 | 72,3±11,7 | 0,479 |
| Género, n (%) | 0,028 | |||
| Hombre | 1.142 (62,5) | 811 (61,0) | 331 (66,6) | |
| Mujer | 684 (37,5) | 518 (39,0) | 166 (33,4) | |
| Índice de Karnofsky, mediana (rango) | 30 (10-80) | 30 (10-80) | 30 (10-70) | 0,366 |
| Localización tumoral, n (%) | 0,008 | |||
| Pulmón | 443 (24,3) | 315 (23,7) | 128 (25,8) | |
| Colorrectal | 257 (14,1) | 185 (13,9) | 72 (14,5) | |
| Esofagogástrico | 143 (7,8) | 112 (8,4) | 31 (6,2) | |
| Riñón y vías urinarias | 119 (6,5) | 78 (5,9) | 41 (8,2) | |
| Mama | 113 (6,2) | 86 (6,5) | 27 (5,4) | |
| Hígado | 100 (5,5) | 64 (4,8) | 36 (7,2) | |
| Cerebro | 61 (3,3) | 37 (2,8) | 24 (4,8) | |
| Otros | 590 (32,3) | 452 (34,0) | 138 (27,9) | |
| Estadio, n (%) | 0,028 | |||
| Local o locorregional | 364 (19,9) | 253 (19,0) | 111(22,3) | |
| Metastásico | 1.431 (78,4) | 1.047 (78,8) | 384 (77,3) | |
| Desconocido | 31 (1,7) | 29 (2,2) | 2 (0,4) | |
| Días de estancia, n (%) | 16,4±16,5 | 14,8±15,5 | 20,5±18,5 | <0,001 |
| Síntomas, n (%) | ||||
| Dolor | 757 (49,5) | 492 (45,9) | 265 (58,0) | <0,001 |
| Disnea | 598 (44,5) | 424 (44,7) | 174 (44,1) | 0,833 |
| Procedencia, n (%) | 0,543 | |||
| Domicilio | 434 (23,8) | 312 (23,5) | 122 (24,5) | |
| Hospital de agudos | 1.392 (76,2) | 1.017 (76,5) | 375 (75,5) | |
| Destino al alta, n (%) | 0,017 | |||
| Domicilio | 293 (16,0) | 234 (17,6) | 59 (11,9) | |
| Exitus | 1.394 (76,3) | 997 (75,0) | 397 (79,9) | |
| Otros | 139 (7,7) | 98 (7,4) | 41 (8,2) | |
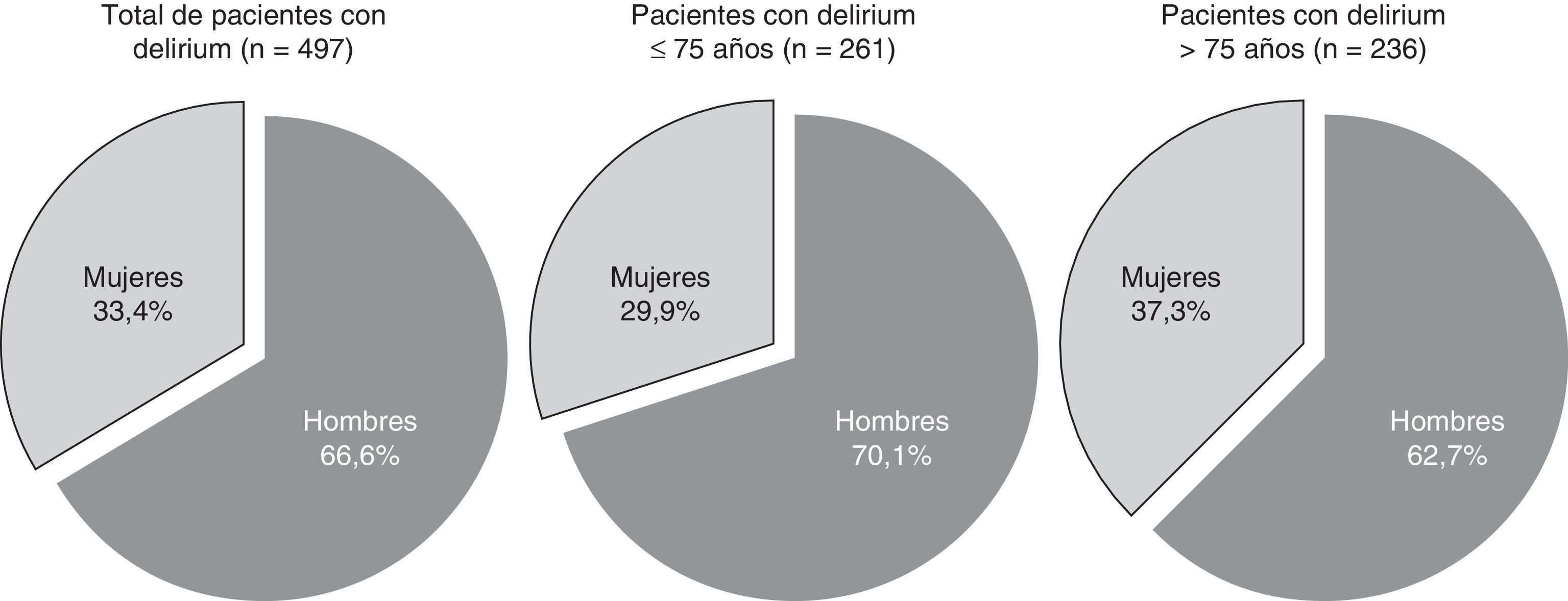
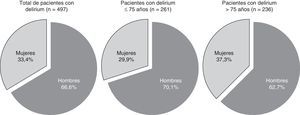
La prevalencia de delirium fue del 27,2% (497). Los pacientes con delirium tenían una edad media de 72,3±11,7 años, sin diferencias estadísticamente significativas respecto a los pacientes sin delirium (p=0,479). En cuanto al género, el 66,6% fueron hombres y el 33,4% mujeres, con mayor predominancia del género masculino que en los pacientes sin delirium (61%) (p=0,028) (fig. 1).Así pues, fue más prevalente el delirium entre los hombres (29%) que entre las mujeres (24,3%) (p=0,028). Las localizaciones tumorales más frecuentes entre los pacientes con delirium fueron: pulmón (25,8%) y colorrectal (14,5%). El 77,3% de los pacientes presentaban enfermedad metastásica y el 79,9% fallecieron durante el ingreso.
En referencia a los síntomas, los pacientes con delirium presentaron dolor en un porcentaje significativamente superior al de los pacientes sin delirium (58,0% vs. 45,9%) (p<0,001). Así pues, entre los pacientes que presentaron dolor a un 35% se les diagnosticó delirium, mientras que entre los que no presentaron dolor el porcentaje fue de un 24,8% (p<0,001). Por otro lado, con relación a la disnea, no hubo diferencias significativas entre los pacientes con y sin delirium. Se diagnosticó delirium en el 29,1% de los pacientes con disnea y en el 29,6% de los que no la tenían (p=ns)
Para un análisis más completo de la influencia de la edad y el género, se categorizaron los pacientes en 2 grupos según la edad: uno≤75 años y otro>75 años. El grupo más joven (≤75 años) presentó una prevalencia de delirium del 27,6% (261) y el de edad más avanzada (>75 años) del 26,8% (236). Con relación al género, en los 2 grupos fue más frecuente la presencia de delirium entre los hombres, pero la proporción de hombres fue incluso mayor en el grupo más joven (fig. 1).
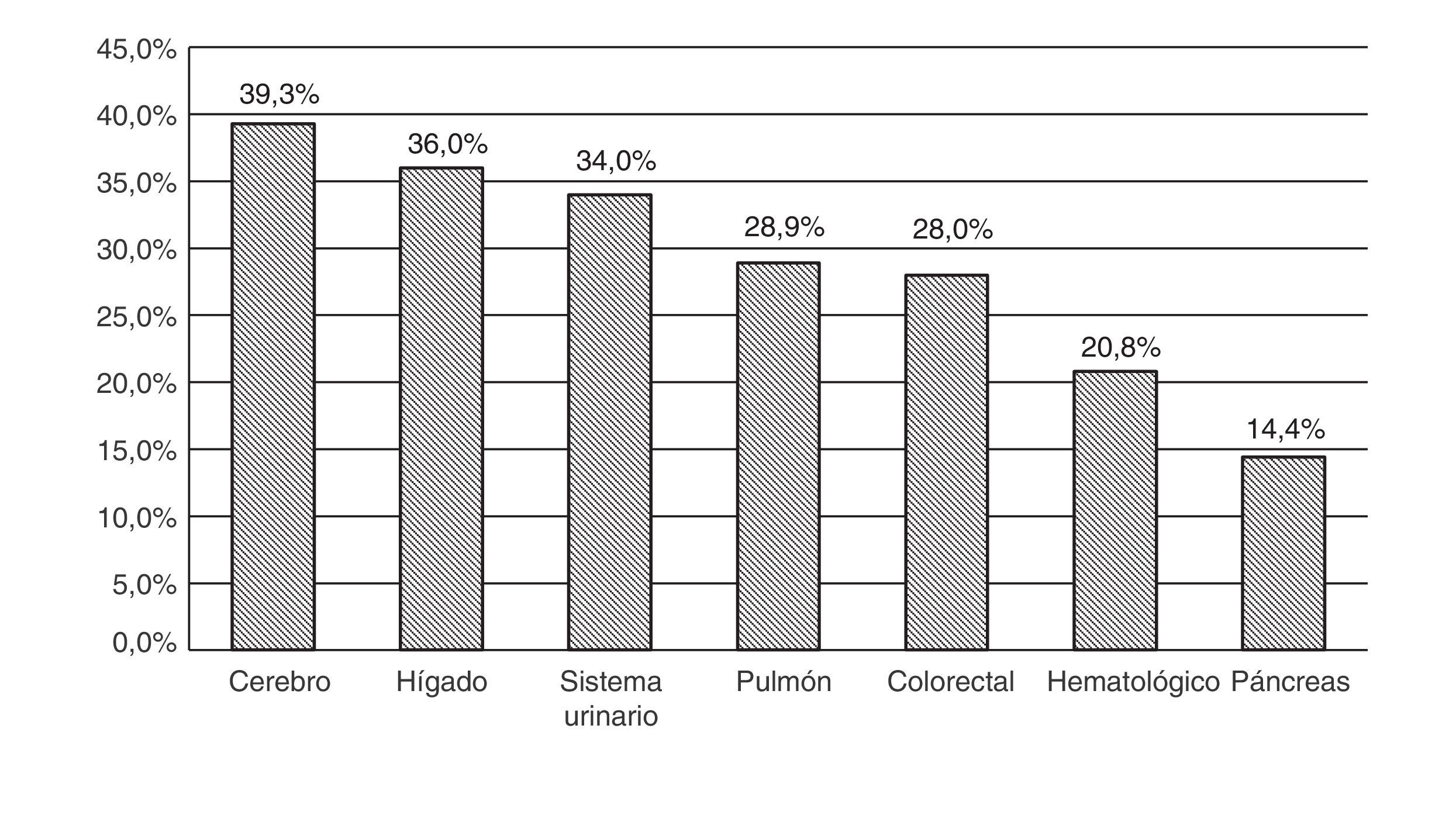
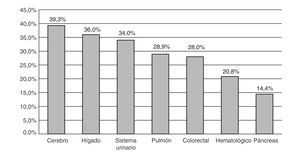
Se analizó la prevalencia de delirium según la localización tumoral primaria (fig. 2). Como se ha mencionado anteriormente, la localización pulmonar y colorrectal fueron las más frecuentes entre los pacientes con delirium, que coinciden con las localizaciones tumorales más numerosas entre todos los pacientes que ingresaron. Sin embargo, si analizamos la prevalencia de delirium específicamente en cada una de las localizaciones tumorales, las que presentaron mayor porcentaje de delirium fueron la cerebral (39,3%), la hepática (36%) y la de riñón y vías urinarias (34,5%). A pesar de ser las patologías más frecuentes, el porcentaje de delirium fue menor en la neoplasia pulmonar (28,9%) y colorrectal (28%). Las neoplasias con menor porcentaje de delirium fueron la hematológica (20,8%) y la de páncreas (14,4%).
DiscusiónEn nuestro estudio la prevalencia de delirium en los pacientes diagnosticados de enfermedad oncológica avanzada y terminal ingresados en la UCP fue de un 27,2%. Este resultado es similar a las prevalencias de la literatura en pacientes con cáncer terminal (26-44%)6,16,20,24. En general, las prevalencias publicadas son heterogéneas y hay pocas referencias recientes. En un estudio prospectivo realizado por Lawlor et al.26, la prevalencia de delirium al ingreso en una UCP fue algo mayor que la nuestra (del 42%), con una incidencia durante el ingreso del 45%. En otros estudios relevantes, la prevalencia se sitúa alrededor del 30%17,27,28, que conincide con la obtenida en nuestro trabajo. A modo de ejemplo, Minagawa et al.17, en un estudio sobre la prevalencia de trastornos neuropsiquiátricos entre los pacientes con cáncer terminal, objetivaron delirium en un 28% de los pacientes (fue el diagnóstico psiquiátrico más frecuente). Caraceni et al.27 describieron una prevalencia de delirium del 27,7% en un estudio multicéntrico de 393 pacientes con cáncer avanzado.
La frecuencia de delirium aumenta más en las fases finales de la enfermedad, de tal forma que los estudios que analizan la prevalencia de delirium en los últimos días de vida describen que es superior al 80%. En concreto, Massie et al.25 establecieron una prevalencia del 84,6%. Y Lawlor et al.26 del 88%. Curiosamente, la prevalencia objetivada por Massie et al.25 se cita como relevante en la mayoría de las revisiones de cuidados paliativos, pero se trata de un estudio con un tamaño muestral muy pequeño, de 19 pacientes en fase terminal, entre los cuales 11 de los 13 que fallecieron (84,6%) presentaron delirium.
Como se puede observar, en estudios de pacientes con cáncer el rango de prevalencias publicado es amplio, dependiendo de la severidad de la enfermedad, de su momento evolutivo, del recurso asistencial y del método diagnóstico. Para que las prevalencias entre varios estudios sean comparables, es importante que se describan las características de la población estudiada (diagnóstico, fase evolutiva de la enfermedad, edad media, nivel asistencial) y los criterios utilizados para el diagnóstico de delirium16,20,21. La mayoría de los estudios presentan debilidades metodológicas en cuanto a los criterios diagnósticos o instrumentos de cribado estandarizados29. Asimismo, un hecho que puede hacer variar las prevalencias es la elevada frecuencia del delirium subsindrómico, es decir, de que los pacientes presenten algunos síntomas de delirium pero sin llegar a tener un síndrome completo (por ejemplo, alucinaciones o desorientación aisladas)1,10,29. El delirium subsindrómico está contemplado actualmente como entidad propia diferenciada en el DSM-V30. En estudios donde la prevalencia es más alta es posible que el delirium subsindrómico esté incluido como delirium.
Un aspecto importante a destacar de nuestro estudio es el resultado obtenido respecto a la edad de los pacientes. Clásicamente se ha relacionado el delirium con la edad avanzada, tanto en la población general3 como en pacientes con enfermedad oncológica terminal6,16,31,32. Así pues, el resultado esperado en nuestro estudio hubiera sido que el delirium en el paciente oncológico fuera más frecuente en pacientes de edad avanzada. Sorprendentemente, nuestros resultados, en una muestra muy amplia y representativa de pacientes, difieren de la literatura e indican que la frecuencia fue muy similar o incluso discretamente menor en el grupo de pacientes>75 años (26,8%) que en el de edad≤75 años (27,6%). La edad media en los pacientes con y sin delirium también fue muy similar (72,3±11,7 vs. 72,4±12,7 años respectivamente).
La probabilidad de desarrollar delirium está determinada por la combinación de factores predisponentes (como la edad, la demencia o una enfermedad de base grave) y factores desencadenantes (como trastornos metabólicos y fármacos)4,16. La edad es un factor de riesgo bien conocido para el delirium, pero no es fácil cuantificar en qué medida la asociación es independiente de la fragilidad física32. Es probable que en el contexto de la enfermedad oncológica terminal tenga más peso la gravedad de la enfermedad que la edad. La enfermedad oncológica en fase terminal conlleva una fragilidad de base muy elevada, con una disminución importante en la capacidad de preservar la homeostasis. Como consecuencia, existe una alta susceptibilidad a intercurrencias médicas y a neurotoxicidad por fármacos, cuya combinación simultánea puede desencadenar fácilmente delirium, incluso independientemente de la edad31.
En referencia al género, la literatura apunta que el delirium es más frecuente en hombres, tanto en la población general3 como en pacientes oncológicos27,32,33. En nuestro estudio también se objetivó que la mayoría de los pacientes con delirium fueron hombres (66,6%) y, curiosamente, esta predominancia en el sexo masculino fue incluso mayor en el grupo más joven (70,1%). Nuestros datos son similares a los de un trabajo realizado por Fang et al.34 de 228 pacientes ingresados en una UCP, de los cuales el 46,9% presentaron delirium, y entre ellos el 56,1% fueron hombres.
Como se ha citado en el apartado de resultados, las localizaciones tumorales más frecuentes en pacientes con delirium fueron la pulmonar y colorrectal, probablemente porque también fueron los diagnósticos más frecuentes entre el total de los pacientes ingresados. Sin embargo, un dato muy interesante que se detectó en nuestro estudio fue que la localización tumoral primaria con mayor prevalencia de delirium fue la neoplasia cerebral. Es sabido que en los pacientes que presentan patología del sistema nervioso central, ya sea por el tumor primario o por metástasis, el riesgo de delirium es mayor por el daño neuronal directo31,33. No es de extrañar que la segunda localización tumoral donde es más frecuente el delirium fuera la hepática, puesto que la insuficiencia hepática también está altamente relacionada con el desarrollo de delirium33.
Con relación a los síntomas analizados, que fueron la disnea y el dolor, destaca que la presencia de delirium fue significativamente mayor en los pacientes con dolor (35%) que en los que no lo presentaron (24,8%). En cambio, no hubo diferencias estadísticamente significativas entre los que presentaron disnea y los que no. El hecho de que los pacientes con dolor presenten con más frecuencia delirium es clínicamente coherente, puesto que en los pacientes oncológicos un factor de riesgo importante es la administración de opioides6,22,26.
En pacientes con cáncer, el delirium se ha determinado como factor independiente de mal pronóstico de supervivencia a corto plazo20,21,27. De hecho, se ha propuesto añadir el delirium en las escalas pronósticas como el Palliative Prognostic Score35 para ajustar mejor la probabilidad de supervivencia a los 30 días36. En el presente estudio también se objetivó un mayor porcentaje de fallecimientos durante el ingreso en los pacientes con delirium (79,9%) que sin delirium (75%). Sin embargo, la diferencia de mortalidad no fue tan grande como en otros estudios. Fang et al.34 objetivaron una mortalidad entre los pacientes con delirium del 77,6% a diferencia de una mortalidad global del 50,9%. Cabe destacar que la mortalidad de la muestra total de nuestra UCP era globalmente muy alta (76,3%), más elevada que la reportada en otros estudios.
Una de las limitaciones de nuestro estudio fue que en el análisis de los pacientes no estuviera recogida la variable de demencia previa, que es un factor de riesgo de delirium bien reconocido23,32. Por otro lado, se tuvo en cuenta la localización tumoral primaria pero no la localización de las metástasis (por ejemplo, cerebrales o hepáticas). Tampoco se analizaron otros factores de riesgo potenciales (opioides, trastornos metabólicos)22,26,32. En una futura investigación está previsto completar el análisis de estos datos de forma retrospectiva, puesto que están recogidos en la historia clínica de cada paciente. Asimismo, otra limitación del estudio fue que no se categorizó el delirium en hiperactivo, hipoactivo o mixto, de tal forma que el delirium hipoactivo es posible que esté algo infradiagnosticado. Como puntos fuertes del artículo, debemos destacar que la muestra de pacientes fue muy amplia y representativa (no hubo pérdidas de pacientes) y que se recogió de forma prospectiva la presencia de delirium.
En resumen, la prevalencia global de delirium en pacientes con enfermedad avanzada y terminal ingresados en una UCP fue elevada, y el delirium fue más frecuente en hombres, en pacientes que presentaban dolor y en neoplasias primarias cerebrales y hepáticas. Un resultado a destacar que contrasta con la literatura es que la prevalencia de delirium no se asoció con la edad avanzada.
El estudio de la prevalencia y los factores relacionados con el delirium en el paciente oncológico avanzado sigue siendo un reto importante para la medicina paliativa. El hecho de conocer mejor los factores de riesgo específicos en la enfermedad oncológica terminal nos permite planificar mejor los cuidados, poner más énfasis en la prevención y dar mejor respuesta a esta patología. Asimismo, dado que el diagnóstico delirium es exclusivamente clínico, se recomienda uniformizar terminología y criterios diagnósticos para que sea posible comparar resultados y avanzar en la evidencia científica. También sería de interés diferenciar la entidad clínica de delirium subsindrómico, para una detección y tratamiento precoz. El objetivo final es una mejora de la atención asistencial, basada en el bienestar del paciente y de la familia.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran que no existe conflicto de intereses.
Los autores agradecen la realización del análisis estadístico a Sergi Mojal García, del Departamento de Asesoramiento metodológico a la investigación biomédica del IMIM (Institut Hospital del Mar d’Investigacions Mèdiques), Barcelona.