Objetivo: Realizar una revisión bibliográfica sobre el manejo del estreñimiento para realizar un algoritmo de actuación en la atención a pacientes con enfermedad terminal con estreñimiento.
Material y métodos: Revisión sistemática en base de datos UpToDate, PubMed, MD Consult y Cochrane, empleando como palabras clave: ‘constipation’, ‘constipation palliative care’ y ‘ management constipation palliative care’.
Criterios de inclusión: Se incluyeron artículos publicados hasta noviembre de 2010 en español o en inglés, haciendo referencia al estreñimiento en adultos, así como el estreñimiento inducido por opioides. Guías de control de síntomas en cuidados paliativos y manuales, fundamentales en la práctica clínica diaria.
Criterios de exclusión: Publicaciones que no sean en inglés o español, artículos generales, estreñimiento en: paciente pediátrico, obstétrico, quirúrgico o casos de enfermedades poco frecuentes.
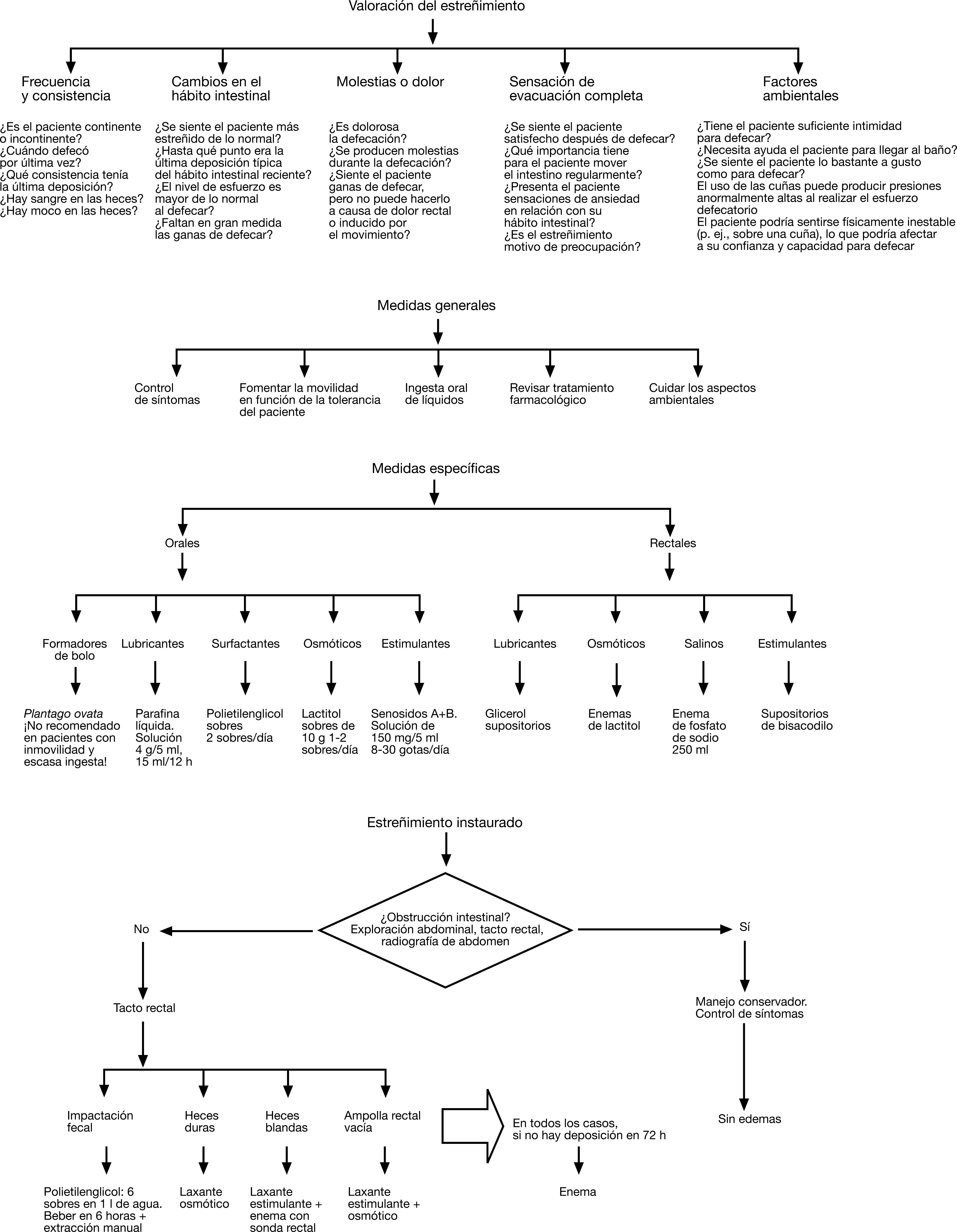
Resultados: Se analizaron 12 artículos y 2 publicaciones. Las pautas de actuación comenzarían desde una correcta valoración del estreñimiento (frecuencia y consistencia de las deposiciones, cambios en el hábito intestinal, la presencia de molestias o dolor con la deposición, la sensación de evacuación completa y la valoración de los factores ambientales). Siempre se pondrán en marcha medidas generales preventivas. Ante el estreñimiento instaurado habrá que descartar la presencia de obstrucción intestinal. Si se descarta, el tratamiento específico se instaurará en función de los hallazgos del tacto rectal.
Conclusión: Tras realizar esta revisión documental, hemos percibido que antes de pautar un tipo de laxante hay que tener en cuenta el mecanismo de acción. Siempre dejando claro que las medidas rectales nunca han de ser de primera elección. Creemos que es de gran utilidad disponer de un algoritmo que incluya de forma sencilla las recomendaciones para la valoración, la prevención y el tratamiento del estreñimiento, pudiendo ser una herramienta de utilidad para nuestra práctica clínica diaria.
New virtual surgery planning techniques like CAD/CAM and advances in biomaterials have made it possible to undertake increasingly complex cases of temporomandibular joint reconstruction. The planning and preparation of custom alloplastic devices makes it possible to accurately accommodate anatomic structures. Dental and facial deformities often coexist with articular pathology. Using computerized planning methods, orthognathic surgery procedures can be combined with temporomandibular joint reconstruction in a single procedure.
Objective: To conduct a literature review on the management of constipation using a performance algorithm in caring for terminally ill patients with constipation.
Material and methods: A systematic review UpToDate database, PubMed, MD Consult and Cochrane, using as keywords: constipation, constipation palliative care and palliative care management.
Inclusión criteria: Articles published until November 2010 in Spanish or in English, referring to constipation in adults, including opioid-induced constipation. Guidelines for symptom control in palliative care and manuals fundamental in routine clinical practice.
Exclusión criteria: Publications other than English or Spanish, general articles, constipation, in paediatric, obstetrics and surgical patients and rare disease cases.
Results: we analysed 12 articles and 2 publications. The course of action should start from an accurate assessment of constipation (frequency and consistency of stools, change in bowel habits, the presence of discomfort or pain with bowel movements, the feeling of complete evacuation and assessment of environmental factors). General preventive measures should always be established. Intestinal obstruction should be ruled out beforehand. If this is ruled out, specific treatment should be established based on the digital rectal examination.
Conclusión: After performing this literature review we have seen that the mechanism of action must be taken into account before recommending any type of laxative. It must be made clear that rectal measures should never be the first choice. we believe that it is very useful to have an algorithm that easily includes recommendations for the assessment, prevention and treatment of constipation, and may be a useful tool for daily clinical practice.
La realidad a la que nos enfrentamos cuando decidimos que un paciente ha de recibir cuidados paliativos es asumir que su enfermedad va a ser cambiante y multifactorial, por lo que, por parte de todos los que integramos su círculo de atención, debemos ser conscientes de que va a precisar una atención global de su situación clínica.
Tras este punto de vista, y sentada esta base, podemos entender que el paciente paliativo precise una atención holística, la cual implica atender al paciente desde diferentes puntos de vista. Esto quiere decir que, entre muchos factores, precisará de una atención médica y de enfermería que puedan suplir las necesidades que el paciente no pueda realizar por sí mismo. Entre los problemas que habitualmente podemos encontrar en este caso, nos hemos centrado en un síntoma que, pese a estar en segundo plano dentro de otras disciplinas médicas, en cuidados paliativos es fundamental prestar especial atención. Nos referimos al estreñimiento como síntoma generador de malestar y que se caracteriza por estar sujeto a diferentes factores (físicos, farmacológicos, ambientales, etc.), como tendremos ocasión de ver más adelante.
Por tanto, decimos que el estreñimiento es uno de los problemas más frecuentes para el paciente paliativo. Debemos partir de la base de que existen dos aspectos que el equipo ha de tener en cuenta antes de proceder a definir el estreñimiento en los pacientes que reciben cuidados paliativos. El primero de estos aspectos hace referencia a los síntomas medibles, como la frecuencia de la defecación o sus características. El segundo de estos aspectos lo podemos focalizar en la propia percepción del paciente sobre su estreñimiento, determinado por el malestar que le provoca y los cambios del ritmo intestinal. Definimos estreñimiento como “deposición infrecuente y difícil de heces pequeñas y duras” . Como adelantamos más arriba, cada persona varía en su forma de ponderar los distintos componentes de esta definición al valorar su propio estreñimiento y quizá introduzca en ella otros factores, como pueden ser el dolor y las molestias al defecar, flatulencia, distensión o sensación de tenesmo1. Conociendo en la medida de lo posible las múltiples causas que el estreñimiento puede tener, es también tarea del equipo realizar una adecuada prevención, fomentando hábitos que eviten en la medida de lo posible su aparición y, por tanto, las molestias y complicaciones que provoca.
Dentro de los síntomas ponderables que el equipo puede observar, se encontraría la frecuencia de las deposiciones, que varía mucho en la población normal; el 45% de los pacientes está estreñido al ingresar en un hospital de agudos. Las complicaciones del estreñimiento incluyen: dolor, obstrucción intestinal, diarrea por rebosamiento y retención urinaria, todo lo cual produce mucha molestia, por lo que hay que intentar evitarlo por todos los medios2.
Por tanto, decimos que el estreñimiento es un síntoma molesto, que causa un gran malestar al paciente. Además de ello, adolece de un componente subjetivo que, junto con el impacto negativo que provoca, la sintomatología asociada y los múltiples factores que lo causan, es uno de los síntomas que un equipo sanitario deberá tener en cuenta a fin de mejorar la calidad de vida del paciente.
Si bien es cierto que la concienciación por parte de los equipos sanitarios sobre el problema del estreñimiento es innegable, es también una realidad que en algunas ocasiones se considera un problema secundario a la hora de realizar una valoración total del paciente, en favor de otros síntomas que pueden ser calificados por el equipo como más prioritarios.
Por todo lo expuesto anteriormente, se creyó necesario realizar un estudio sobre el tema, con el objetivo de abundar en él y revisar las diferentes opciones terapéuticas que el equipo tiene a su alcance. Por tanto, otro objetivo de esta revisión es diseñar un algoritmo sencillo que describa las actuaciones médicas y de enfermería para la prevención, el diagnóstico y el tratamiento del estreñimiento en el paciente paliativo, a fin de que sea una herramienta útil para todos los equipos que en su trabajo diario con los pacientes en cuidados paliativos se vean en la necesidad de atender la incomodidad que este problema supone para el paciente. Este algoritmo se ha presentado como póster en el 8.° Congreso Nacional de Cuidados Paliativos3.
Material y métodoPara esta revisión sistemática, se han realizado búsquedas bibliográficas dentro de las bases de datos disponibles desde el Hospital de Móstoles. Las búsquedas se han realizado en UpToDate, PubMed, MD Consult, Cochrane. El período de búsqueda fue de julio de 2010 a noviembre de 2010.
Criterios de inclusiónPublicaciones realizadas sin restricción temporal, hasta noviembre de 2010, ya sean: revisión sistemática, estudios de casos o retrospectivos, en español o en inglés, que hagan referencia al estreñimiento en el adulto. Se ha tenido en cuenta el estreñimiento inducido por opioides. También incluimos guías y manuales sobre el control de síntomas en cuidados paliativos, que al ser fundamentales en nuestra práctica diaria, hemos considerado conveniente incluir como información consultada.
Criterios de exclusiónNo se tuvieron en cuenta artículos que no se hayan publicado ni en inglés ni en español. De todos los artículos obtenidos, desechamos la gran mayoría por ser artículos o revisiones demasiado generales; también desestimamos los artículos que hacían referencia al estreñimiento en los pacientes pediátricos, casos obstétricos, complicaciones del estreñimiento por intervenciones quirúrgicas, estreñimiento por enfermedades poco frecuentes.
Las palabras clave utilizadas para consultar en las diferentes bases de datos son: ‘constipation’, ‘palliative care’, ‘laxatives’, ‘treatment’, ‘laxatives treatment’ y ‘management’, realizando búsquedas con la palabra constipation como constante e intercambiando el resto de las palabras clave para realizar una búsqueda sistemática, dentro de las bases de datos anteriormente citadas y en el orden que aparece con anterioridad. De la bibliografía obtenida se tuvieron en cuenta diferentes referencias dentro de los artículos que se utilizarán en este trabajo por su relevancia en el tema.
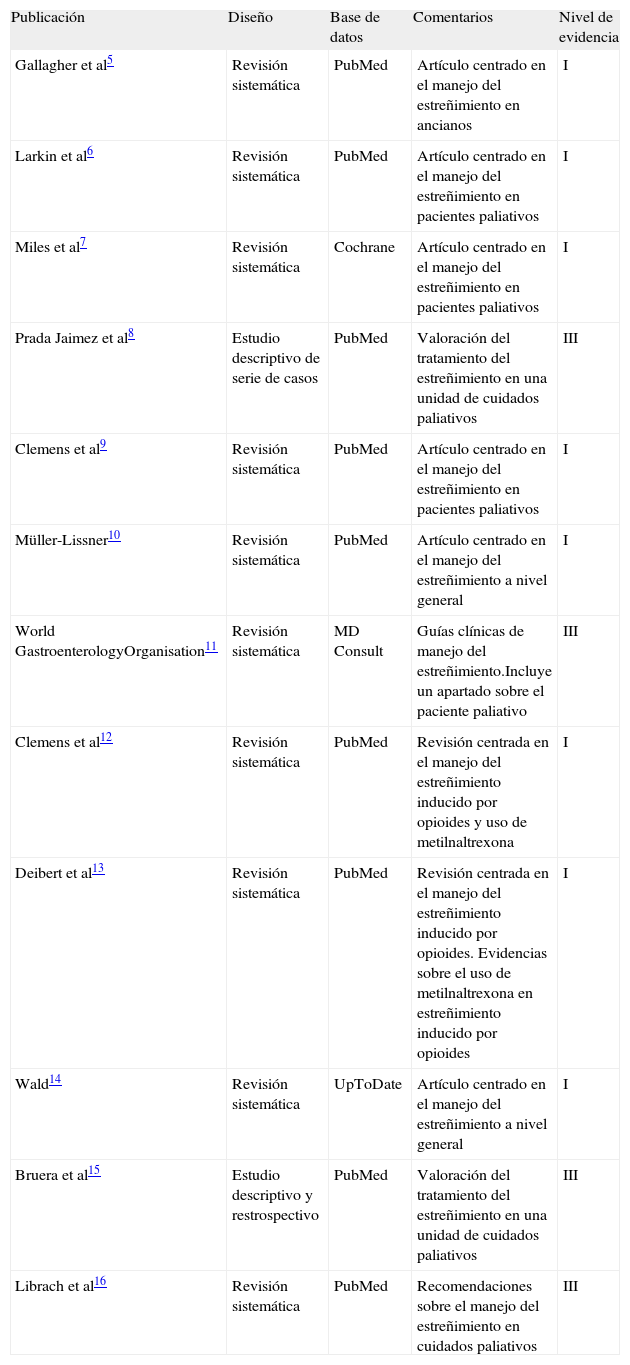
La selección de artículos se ha realizado siguiendo los criterios propuestos desde North England Evidence Based Guideline Development Project (tabla 1)4. Para realizar el algoritmo de manejo de estreñimiento en pacientes paliativos ingresados, hemos tenido en cuenta únicamente los fármacos que se encuentran disponibles en el Servicio de Farmacia del Hospital Universitario de Móstoles.
Niveles de evidencia y grados de recomendación
Categorización de la evidencia
|
Fuerza de las recomendaciones
|
Tras realizar las búsquedas con las palabras clave utilizadas, como se ha descrito anteriormente en base de datos PubMed, se comenzó buscando con ‘constipation’, obteniendo unos 15.309 resultados; ‘constipation treatment’ arrojó 10.998 resultados, con 2.042 revisiones; ‘constipation palliative care’ mostró 402 resultados, 98 revisiones, y utilizando por último ‘management constipation palliative care’, los resultados fueron 177 con 63 revisiones. Finalmente se seleccionaron 9 artículos5,6,8–10,12,13,15–17. En UpToDate, seleccionamos 1 artículo sobre estreñimiento en adultos14. De la biblioteca Cochrane Plus se seleccionó un artículo7. Y por último, la base de datos MD Consult11, utilizando el criterio de búsqueda ‘constipation palliative care’, nos devolvió 486 resultados, de los cuales 191 eran referencias a libros, 245 correspondían a revistas, con referencias a MEDLINE, y se seleccionó 1 artículo. En la tabla 2 se recogen todos estos artículos, clasificándolos en función del North England Evidence Based Guideline Development Project4.
Artículos revisados y nivel de evidencia
| Publicación | Diseño | Base de datos | Comentarios | Nivel de evidencia |
| Gallagher et al5 | Revisión sistemática | PubMed | Artículo centrado en el manejo del estreñimiento en ancianos | I |
| Larkin et al6 | Revisión sistemática | PubMed | Artículo centrado en el manejo del estreñimiento en pacientes paliativos | I |
| Miles et al7 | Revisión sistemática | Cochrane | Artículo centrado en el manejo del estreñimiento en pacientes paliativos | I |
| Prada Jaimez et al8 | Estudio descriptivo de serie de casos | PubMed | Valoración del tratamiento del estreñimiento en una unidad de cuidados paliativos | III |
| Clemens et al9 | Revisión sistemática | PubMed | Artículo centrado en el manejo del estreñimiento en pacientes paliativos | I |
| Müller-Lissner10 | Revisión sistemática | PubMed | Artículo centrado en el manejo del estreñimiento a nivel general | I |
| World GastroenterologyOrganisation11 | Revisión sistemática | MD Consult | Guías clínicas de manejo del estreñimiento.Incluye un apartado sobre el paciente paliativo | III |
| Clemens et al12 | Revisión sistemática | PubMed | Revisión centrada en el manejo del estreñimiento inducido por opioides y uso de metilnaltrexona | I |
| Deibert et al13 | Revisión sistemática | PubMed | Revisión centrada en el manejo del estreñimiento inducido por opioides. Evidencias sobre el uso de metilnaltrexona en estreñimiento inducido por opioides | I |
| Wald14 | Revisión sistemática | UpToDate | Artículo centrado en el manejo del estreñimiento a nivel general | I |
| Bruera et al15 | Estudio descriptivo y restrospectivo | PubMed | Valoración del tratamiento del estreñimiento en una unidad de cuidados paliativos | III |
| Librach et al16 | Revisión sistemática | PubMed | Recomendaciones sobre el manejo del estreñimiento en cuidados paliativos | III |
También tuvimos en cuenta el Manual de control de síntomas en pacientes con cáncer avanzado y terminal de Gómez Batiste17 y el libro Enfermería en cuidados paliativos de López Imedio18.
Posteriormente, y una vez analizadas estas referencias bibliográficas y a partir de ellas, hemos diseñado un algoritmo de actuación para el manejo y el tratamiento del estreñimiento en pacientes paliativos ingresados en un hospital de agudos, que detallamos a continuación y cuyo esquema se encuentra en la figura 1. La finalidad de este algoritmo era crear una guía práctica y sencilla que incluyera: definición, pautas de prevención, valoración y tratamiento del estreñimiento. La limitación principal fue la utilización únicamente de los fármacos incluidos en la guía farmacéutica del Hospital Universitario de Móstoles.
Estreñimiento. Estadísticas y criteriosEl estreñimiento es un síntoma y no una enfermedad. Tiene un componente subjetivo, es el paciente quien nos va a proporcionar la información sobre su percepción de los síntomas. Unos pacientes (52%) lo describen como esfuerzo al defecar; otros lo describen como la excreción de heces duras, redondas y secas (44%), mientras que otros pacientes lo describen como la dificultad de defecar cuando su cuerpo se lo pide; un 34% refiere ese problema, mientras que un 33% lo describe como defecaciones poco frecuentes11.
Desde el punto de vista clínico, el estreñimiento puede definirse recurriendo a la versión más actual de los criterios Roma10. Deben cumplirse al menos dos de los criterios que vamos a citar a continuación para diagnóstico de estreñimiento:
- –
Esfuerzo al defecar al menos en el 25% de las veces.
- –
Heces duras al menos en el 25% de las veces.
- –
Sensación de tenesmo al menos en el 25% de las veces.
- –
Una sensación de obstrucción anal al menos en el 25% de las veces.
- –
Maniobras manuales para vaciado rectal al menos en el 25% de las veces.
- –
Dos deposiciones o menos a la semana.
Los criterios Roma no serían adecuados para el paciente paliativo, ya que sirven para diagnosticar el estreñimiento funcional, a partir de individuos principalmente sanos. Mientras que en medicina paliativa lo que se busca es el control, el bienestar y su abordaje, será diferente en función del estado general del paciente17.
Por otro lado, hay opiniones que abogan que si un paciente presenta menos de tres deposiciones por semana, se recomienda valorar en profundidad. En los pacientes en programas de cuidados paliativos existe una tendencia a presentar estreñimiento de forma constante y persistente, por lo que el tratamiento en estos casos se ha de considerar a largo plazo. En los porcentajes de estreñimiento encontrados en los diferentes artículos, la prevalencia general se calcula entre el 32 y el 87%. Recientemente, el Ministerio de Sanidad del Gobierno de España ha publicado la Guía de práctica clínica sobre cuidados paliativos, en la que se expresan porcentajes de estreñimiento en función de la enfermedad principal. Así, los pacientes con cáncer que presentan estreñimiento son entre el 23 y el 65%; sida, entre el 43 y el 49%; insuficiencia cardíaca, entre el 38 y el 42%; enfermedad pulmonar obstructiva crónica, entre el 27 y el 44%, y enfermedad renal, entre el 29 y el 70%19.
En nuestra unidad se realizó un estudio sobre la prevalencia de diferentes síntomas en paciente paliativos ingresados en un hospital de agudos, que se presentó en el 8.° Congreso Nacional de Cuidados Paliativos, donde el 46% presentaba estreñimiento20. Por esto nos parece importante valorar la necesidad de establecer unas pautas generales para tratar el estreñimiento, considerando el caso de cada paciente de forma individual. Para realizar esta valoración completa e individualizada analizaremos:
- –
La frecuencia y la consistencia de la defecación.
- –
Los cambios en el hábito intestinal del paciente.
- –
La presencia de molestias o dolor.
- –
La sensación de evacuación completa frente a incompleta.
- –
La presencia de factores que afecten a la defecación.
El estreñimiento es un problema multifactorial y que puede producir diversas complicaciones en los diferentes aspectos de la vida del paciente y su entorno.
CausasLos pacientes que reciben cuidados paliativos presentan una tendencia mayor a tener estreñimiento, ya sea por causas21:
- –
Generales: edad avanzada, inactividad, depresión, sedación, dieta pobre en fibra, ingesta pobre en líquidos.
- –
Directas: obstrucción intestinal, masas pelvianas, radioterapia (fibrosis) o síndromes dolorosos anorrectales.
- –
Neurológicas: tumor cerebral, compresión medular, infiltración de nervios sacros, alteraciones en sistema nervioso simpático y parasimpático.
- –
Metabólicas: deshidratación, hipercalcemia, hipopotasemia, uremia, hipotiroidismo.
- –
Fármacos: opioides, anticolinérgicos (hioscina, antidepresivos tricíclicos, antiparkinsonianos), antieméticos, diuréticos, antiepilépticos, hierro, antihipertensivos, alcaloides de la vinca.
- –
Funcionales: medioambientales (falta de privacidad o ayuda para ir al baño).
Antes de hablar sobre el tratamiento del estreñimiento, queremos contemplar las medidas de prevención ante las diferentes causas de estreñimiento, que hemos expresado previamente7.
Los profesionales sanitarios deben fomentar y promover cambios en el modo de vida del paciente o en cualquier otro factor capaz de prevenir o reducir el estreñimiento. Por ello, la información al paciente es fundamental para la prevención del estreñimiento. Es importante darse cuenta de que, al igual que la valoración, las medidas preventivas deberán ser constantes durante todo el proceso de atención paliativa al paciente.
Estrategias para prevenir o reducir el riesgo de estreñimiento:
- –
Garantizar la privacidad y la comodidad para que el paciente pueda defecar de forma normal.
- –
Aumentar la ingesta hídrica y de fibra dentro de lo que tolere o sea adecuado en la dieta.
- –
Fomentar la actividad y la mayor movilidad dentro de los límites tolerables.
De forma general adoptaremos medidas, realizando22:
- –
Un buen control de síntomas: la presencia de dolor a la movilización puede inhibir el deseo de defecar. Un episodio de anorexia y/o odinofagia puede provocar en el paciente una defecación escasa y dolorosa.
- –
Fomentar la movilidad en función de la tolerancia del paciente, acorde a sus posibilidades.
- –
Favorecer la hidratación oral, ya sea de forma líquida o en otras formas (valorar posibles disfagias).
- –
Revisar el tratamiento farmacológico, anticipándonos y sabiendo cuáles son los fármacos que pueden producir estreñimiento para evitarlos (salvo que sean necesarios para control de síntomas) o en su defecto actuar de forma preventiva y añadir laxantes al tratamiento al pautarse dichos fármacos.
- –
Aspectos ambientales: otro factor sería el entorno y el ambiente del paciente, es fundamental ofrecerle privacidad y comodidad para ir al baño.
Administración oral de laxantes en función de las necesidades del paciente tras una valoración médica y de enfermería (tabla 3)15.
Laxantes orales
| Tipo de laxante | Ejemplo | Dosis | Acción | Efectos secundarios |
| Formadores de bolo | Plantago ovata | 3-4g/día | Retienen líquido e incrementan la masa fecal estimulando el peristaltismo | No recomendado en pacientes con escasa movilidad e ingesta hídrica |
| Lubricantes | Parafina líquida | 4g/5ml | Lubrican y ablandan las heces | Puede producir irritación perianal e incontinenciaIndicada en la suboclusión intestinal. Interferencia en la absorción de vitaminas liposolubles |
| Surfactantes | Polietilenglicol | 2 sobres/ día | Aumenta la penetración de agua y ablanda las heces | Menor flatulenciaPuede dar sobrecarga hidrosalina |
| Osmóticos | Lactitol monohidrato | 10g/1–2 sobres/ día | Retienen fluidos en el intestino por ósmosis | Requieren una adecuada ingesta hídrica. Requiere altas dosis en pacientes con opioides. Flatulencia a veces importante. Dudosa telerancia: cambios en la flora |
| Estimulantes | Senósidos A + B | 150mg/5ml20 gotas/día | Estimulación directa de la motilidad intestinal | Dolor cólicoNo usar en obstrucción intestinal |
Las medidas rectales no han de ser nunca el tratamiento de base. Generalmente se utilizan en caso de impactación fecal. La forma más habitual de administración es en forma de enemas o supositorios.
Tipos- –
Lubricantes: está recomendado su uso en caso de heces duras.
- –
Osmóticos: supositorios de glicerina.
- –
Salinos: estimulan el peristaltismo. Enemas Cassen de Suero Salino Fisiológico.
- –
Estimulantes: supositorios de bisacodilo.
Para realizar un diagnóstico del estreñimiento, es necesario realizar una valoración exhaustiva, ya que al ser un síntoma subjetivo, la información que nos proporcione el paciente nos permitirá valorar, actuar y tratar de forma adecuada a cada caso.
En el caso de los pacientes paliativos, aunque no refieran estreñimiento, podrán ser necesarias una evaluación y una intervención terapéutica preventiva en caso de realizar menos de 2–3 deposiciones por semana.
Es necesario realizar una historia clínica médica y de enfermería completa donde se ha de incluir los hábitos intestinales actual y previo a la enfermedad: fecha de la última deposición, frecuencia, consistencia y forma, esfuerzo o dolor al defecar, sensación de deposición incompleta, si ha tomado laxantes previamente, síntomas, exploración física y pruebas.
Como atestiguan Larkin et al, “es importante hacer una historia clínica completa para determinar la diferencia entre los hábitos intestinales actual y normal (previo a la enfermedad), e identificar cualquier factor psicosocial que pudiera estar inhibiendo al paciente. Si han pasado más de 3 días desde la última defecación, o si el paciente describe una evacuación incompleta, se recomienda realizar un examen rectal para descartar la impactación fecal. En determinados casos es recomendable realizar pruebas radiológicas” 23,24.
En resumen, realizar la exploración abdominal, el tacto rectal y el estudio radiológico de abdomen nos ayudará a descartar la presencia de obstrucción intestinal. Si existe la obstrucción y se ha decidido manejo conservador, nos centraremos en el control de síntomas (náuseas, vómitos, dolor, etc.), no estando indicado la administración de enemas.
Si tras las pruebas radiológicas descartamos la obstrucción intestinal, revisaremos la existencia de causas reversibles, ajustando la dosis de fármacos y controlando las posibles alteraciones metabólicas.
La instauración del tratamiento a seguir dependerá de los hallazgos en el tacto rectal25:
- 1.
Impactación: formación de gran masa fecal. Provocan seudodiarrea, donde el material fecal más alto es roto por acción bacteriana en forma líquida, filtrándose. El 98% ocurre en el recto. La impactación fecal en el recto puede provocar problemas de disfunción-incontinencia urinaria. El tratamiento a seguir: 5 sobres de polietilenglicol en 1 litro de agua, beber en 6 horas y previa a extracción manual vaciar 2 cánulas de solución anestésica vía rectal, esperar 15 minutos y realizar extracción manual de las heces.
- 2.
Si encontráramos heces duras, conviene utilizar un laxante osmótico: lactulosa/lactitol 15–30ml/día. Como medida rectal convendría poner un supositorio de glicerina.
- 3.
En caso de heces blandas, conviene utilizar laxante estimulante (senósidos A+B, 20 gotas/día); en caso de no ser efectivo convendría utilizar enema salino con sonda rectal.
- 4.
Si en el tacto rectal encontramos la ampolla rectal vacía: utilizaremos un laxante estimulante junto con otro osmótico (senósidos A+B, 20 gotas/día) + lactitol sobre 1–2 sobres/día.
Si en cualquiera de los casos anteriormente descritos no hay deposición en 72 horas, se pondrá enema.
Merece una mención especial el estreñimiento inducido por opioides que, tras realizar un ajuste de la dosis que precisan los pacientes, es necesario hablar de los antagonistas de los opioides, los cuales se han contemplado en esta revisión12,13. Pero lamentablemente a fecha de hoy no están incluidos en la guía farmacéutica del Hospital Universitario de Móstoles, razón por la cual no figuran en el algoritmo.
Otras complicaciones del estreñimiento- –
Obstrucción y perforación intestinal: en pacientes en situación de enfermedad terminal, únicamente está indicado el manejo sintomático.
- –
Dolor abdominal: el esfuerzo de la musculatura del colon al pasar las heces provoca dolor cólico. Empeora el dolor que provoca el propio tumor, lo que podría dar lugar a aumentar la dosis de analgesia cuando no es necesario, siendo prioritario solucionar el problema del estreñimiento.
- –
Síndromes anorrectales dolorosos.
- –
Anorexia: la sensación de plenitud puede aumentar la inapetencia.
- –
Abdomen globuloso, sensación de plenitud gástrica.
- –
Náuseas y vómitos: debido al enlentecimiento intestinal.
- –
Lengua sucia, halitosis, flatulencias, estados confusionales o delirium.
Tras la búsqueda realizada como hemos descrito anteriormente, hemos encontrado mucha bibliografía general sobre el estreñimiento: definiciones, escalas de valoración, diagnósticos, tratamiento y prevención del estreñimiento, pero muy poca que trate especialmente sobre el estreñimiento en paciente paliativo. Destaca la ausencia de estudios clínicos controlados, debido a la problemática ética de este tipo de estudios en pacientes en situación terminal. La prevalencia de estreñimiento según la enfermedad nos muestra que, tanto en pacientes oncológicos como en no oncológicos, el estreñimiento es un problema que copa altos porcentajes. Respecto a las definiciones, hemos elegido la propuesta por la World Gastroenterology Organisation Practice Guidelines11, ya que hace mención a los dos puntos de vista que hemos de tener en cuenta a la hora de realizar una valoración del estreñimiento, incluyendo desde el punto de vista clínico los criterios Roma. Sin embargo, Librán24 se hace eco de los criterios, pero no los considera útiles en el paciente paliativo.
Respecto a la valoración del estreñimiento, hemos considerado la propuesta por Larkin como la más completa, por estar avalada además por la evidencia científica de calidad media. Para el diagnóstico, se propone de forma habitual realizar una historia completa del paciente, exploración abdominal, valoración de su patrón defecatorio y, en caso de sospecha de fecaloma, impactación fecal u obstrucción intestinal, realizar placa abdominal y tacto rectal para comprobar ampolla rectal. El algoritmo que hemos diseñado se centra en la atención a pacientes paliativos ingresados en un hospital de agudos, con fácil acceso a la realización de pruebas radiológicas ante la sospecha de obstrucción intestinal. Sin embargo, para los pacientes en domicilio habría que valorar la necesidad de estas pruebas, dado el trastorno que puede suponer para el paciente el traslado. Por un lado, se propone realizar la valoración propuesta por Larkin et al, pero hemos obtenido diferentes escalas de valoración durante la búsqueda bibliográfica, la propuesta por la Guía de control de síntomas sería “the constipation assesment scale”26, la escala de puntuación radiológica15, escala de Bristol25.
Para las causas del estreñimiento, los resultados fueron bastante homogéneos, independientemente del artículo que leamos, tanto en artículos generales como en textos más especializados. Entre las medidas generales para tratamiento del estreñimiento, la búsqueda hace referencia a fomentar el aporte hídrico, la ingesta de fibra y la movilidad. En el paciente paliativo, hemos encontrado que, respecto al aporte hídrico, hay que valorar cuánto beneficio le podemos aportar, al igual que está totalmente contraindicado, salvo excepciones, el aporte de fibra a los pacientes paliativos por el riesgo a obstruirse24, ya que generalmente la movilidad y la ingesta hídrica de estos pacientes está limitada. Mientras que otras medidas, como revisar el tratamiento farmacológico y mejorar los aspectos ambientales, sí son necesarias para el paciente paliativo.
Respecto a la prevención, algunos textos se hacen eco de la prevención de forma general, como son las medidas ambientales, hídricas, ingesta de fibra, movilidad y anticipación ante fármacos astringentes25.
La clasificación de laxantes orales y rectales se ha realizado teniendo en cuenta que nuestro algoritmo es para utilizarse en nuestro medio hospitalario, por lo que hemos utilizado los productos disponibles en el Servicio de Farmacia del Hospital Universitario de Móstoles.
Hemos encontrado que a la hora de pautar un tipo de laxante u otro hay que tener en cuenta el mecanismo de acción. Siempre dejando claro que las medidas rectales nunca han de ser de primera elección21.
ConclusiónEl estreñimiento es un síntoma que en el paciente paliativo merece especial atención, dada su alta prevalencia27.
Tras realizar una revisión documental sobre el tema, hemos podido comprobar que a fecha de hoy continuamos teniendo mucho camino que recorrer para llegar a consensuar medidas concretas de prevención, diagnóstico y tratamiento7, especialmente en pacientes con enfermedad terminal.
El diseño de un algoritmo que incluya de forma sencilla las recomendaciones para la valoración y el tratamiento del estreñimiento puede ser una herramienta de utilidad para nuestra práctica diaria.
Presentado como póster en el 8.° Congreso Nacional de la SECPAL. Mayo 2010.