Conocer la opinión de profesionales sanitarios sobre los servicios en cuidados paliativos (CP), así como identificar barreras y facilitadores en la implementación del Plan Andaluz de CP.
MétodoDiseño observacional transversal. Muestreo aleatorizado estratificado por perfiles de profesionales sanitarios de Andalucía (500personas, error global ±0,044, tasa de respuesta del 78%). Entrevista telefónica. Análisis univariante y bivariante.
ResultadoEl 72,8% valoraron como buena o muy buena la situación de CP y el 91,9% consideraron que es mejor o mucho mejor que 5años atrás. Las 3razones de calificación positiva de CP más frecuentemente identificadas coincidieron con las 3primeras fortalezas identificadas en su ejercicio de CP: «mejor atención, trato, accesibilidad del paciente», «organización y coordinación» y «creación de unidades de CP». Por el contrario, identificaron como lo más negativo: la falta de «medios»; la de «personal», y la de «formación/información». Estas 2últimas razones coincidieron también con las 2principales carencias o dificultades en el ejercicio de CP, situando como tercera carencia la «falta de organización/coordinación de profesionales». Los profesionales de atención primaria presentaron valoraciones más altas, mientras que los de recursos avanzados de CP presentaron las mayores diferencias entre todos los perfiles, sin que se observaran diferencias destacables según sexo o la experiencia en CP.
ConclusionesEvaluar las opiniones de los diferentes profesionales que intervienen en CP proporciona información valiosa para orientar las decisiones sobre la mejora de la atención al paciente y la organización del sistema de salud en general.
To evaluate the opinions of healthcare professionals on Palliative Care (PC) services and the implementation of a PC Strategy.
MethodA cross-sectional study was conducted by interview on a random sample of 500Andalusian healthcare professionals with stratification by work profiles (Overall error of ±0.044). Univariate and bivariate analysis were used to analyse the results.
ResultA total of 72.8% of the health professionals assessed PC in the region as good or very good, and 91.9% considered it to be better or much better than 5years before. The most frequent reasons identified for a positive assessment of PC were: increased patient access to better quality personalised services; better organization and coordination of the system; and the creation of PC units in the region. On the other hand, professionals identified the following as three important negative aspects of regional PC: lack of resources; insufficient staff; and lack of adequate training and information support. Primary care practitioners had the highest levels of satisfaction with PC, while specialists had the greatest differences in opinion when compared with other professionals. There were no differences by gender or level of expertise in PC.
ConclusionsAssessing the opinions of different professionals involved in PC provides valuable insights to guide decisions on the improvement of patient care and the organization of the healthcare system in general.
El aumento de la esperanza de vida, la creciente presencia de enfermedades crónicas, así como las progresivas posibilidades médico-tecnológicas de alargar la vida, plantean nuevas necesidades sanitarias en la atención a personas al final de la vida así como a sus familiares y personas cuidadoras1. Por ello, en las últimas décadas el desarrollo de un modelo de cuidados paliativos (CP) ha ido adquiriendo una creciente importancia para los sistemas sanitarios públicos2. La Organización Mundial de la Salud (OMS)3 define los CP como «el enfoque que mejora la calidad de vida de pacientes y familias que se enfrentan a los problemas asociados con enfermedades amenazantes para la vida, a través de la prevención y el alivio del sufrimiento, por medio de la identificación temprana y la impecable evaluación y tratamiento del dolor y otros problemas físicos, psicosociales y espirituales». En el contexto europeo, la Recomendación 1418 (1999) del Consejo de Europa4 encomienda a los Estados miembros el desarrollo de sistemas de CP.
Mientras el inicio de los CP contemporáneos se sitúa en el contexto británico de los años sesenta5,6, en España se pueden observar las primeras experiencias a mediados de los años ochenta5,6, seguidas por el desarrollo de planes en las comunidades autónomas2,6. En el Sistema Nacional de Salud, en 2007 se publicó una Estrategia en Cuidados Paliativos7, precedida por las bases establecidas en 20018.
En Andalucía, los CP se gestionaron inicialmente desde el Plan Integral de Oncología (2002-2006)9. En 2002 se publicó el Proceso Asistencial Integrado de CP10, enfocado principalmente a pacientes con enfermedades oncológicas en situación terminal. En su 2.a edición11 se integró la atención a pacientes con enfermedades no oncológicas en situación terminal. En 2007 se creó el Plan Andaluz de Cuidados Paliativos 2008-20122 que establece como línea de acción prioritaria ofrecer una atención integral y multidisciplinar a pacientes en situación terminal y sus familiares, adaptada a sus valores y necesidades. Además, nombra como objetivo prioritario favorecer la garantía de la dignidad de la persona en la última etapa de la vida, aliviando el sufrimiento y prestando apoyo a familiares y cuidadores informales. La formación de los profesionales, la investigación y la coordinación interniveles e intersectorial constituyen otras líneas de acción relevantes establecidas en el Plan Andaluz de Cuidados Paliativos2. El apoyo a la toma de decisiones adquiere una relevancia destacada, incluyendo la transmisión de información sobre el estado de salud y los objetivos terapéuticos, la promoción de la participación del paciente en las tomas de decisión clínicas, así como el fomento del uso de las voluntades vitales anticipadas y su conocimiento por parte de profesionales y familiares. Estas líneas estratégicas comprenden una continuidad en relación con los objetivos de documentos estratégicos anteriores en el contexto andaluz10,11 y estatal7,8.
Recientemente ha surgido una amplia reflexión sobre aspectos éticos de la atención sanitaria al final de la vida5,12,13, incluyendo la importancia de una evitación de la obstinación terapéutica5, el abordaje de la sedación paliativa12 y de la limitación del esfuerzo terapéutico13.
Una característica destacable de los CP contemporáneos es su carácter interdisciplinario y la coexistencia de diferentes dispositivos sanitarios coordinados6,14. Se constata una amplia variedad de modelos, desde atención domiciliaria15–19, proyectos comunitarios20, atención paliativa en diferentes especialidades21,22 o equipos multidisciplinarios en unidades especializadas de CP6.
Desde la creciente importancia de los CP en la sociedad actual, en trabajos recientes16,23 se plantea la relevancia de una inclusión de la perspectiva de pacientes, cuidadores y profesionales en la evaluación de los servicios de CP, con el objetivo de aportar su perspectiva en el diseño de estrategias de mejora. En relación con los profesionales, diferentes estudios internacionales15,16,18,20,24–26, españoles27 y andaluces23 incluyen la opinión de determinados colectivos profesionales en la evaluación de dispositivos específicos de atención a CP (como atención domiciliaria o atención primaria [AP]); sin embargo, no se dispone de una valoración global de los servicios de CP desde todos los perfiles profesionales y niveles de un sistema sanitario público, ni tampoco de un conocimiento sobre qué barreras y facilitadores intervienen en el proceso de implementación de un Plan de CP, siendo estos los objetivos de este artículo. Además, hemos prestado especial atención en el análisis de la perspectiva de los profesionales de recursos avanzados en cuidados paliativos (PRACP), colectivo específicamente formado en Andalucía por Unidades de CP (ubicadas en los hospitales que disponen de camas para el ingreso de pacientes que lo precisen) y por equipos de soporte de CP (realizan atención a pacientes en su domicilio y en aquellos hospitales que, por su tamaño, no tienen Unidades de CP).
Material y métodoDiseño observacional transversal a profesionales sanitarios del Sistema Sanitario Público de Andalucía (SSPA) en alguno de los perfiles laborales específicos incluidos en la tabla 1. Muestreo aleatorizado estratificado con asignación no proporcional según perfil profesional, provincia y tipo de centro (considerando todos los servicios del SSPA), asegurando así entrevistas en todos ellos. Muestra de 500personas (112gestores y 388sanitarios) entrevistadas telefónicamente (error muestral global ±0,044; p=q=0,5; alfa=0,05; error en submuestra de profesionales sanitarios de ±0,0503, y de ±0,089 en la de gestores).
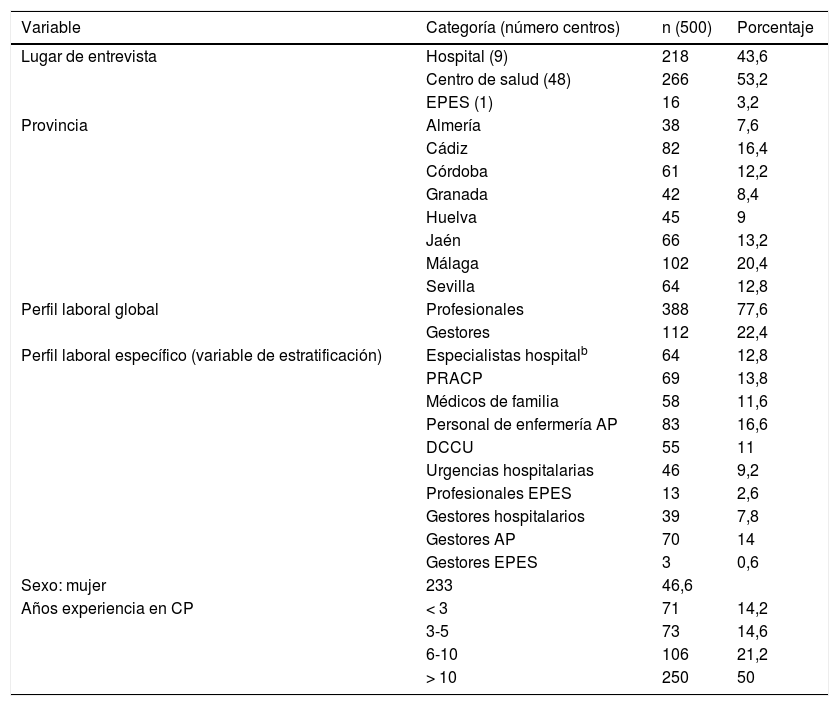
Distribución de la muestraa
| Variable | Categoría (número centros) | n (500) | Porcentaje |
|---|---|---|---|
| Lugar de entrevista | Hospital (9) | 218 | 43,6 |
| Centro de salud (48) | 266 | 53,2 | |
| EPES (1) | 16 | 3,2 | |
| Provincia | Almería | 38 | 7,6 |
| Cádiz | 82 | 16,4 | |
| Córdoba | 61 | 12,2 | |
| Granada | 42 | 8,4 | |
| Huelva | 45 | 9 | |
| Jaén | 66 | 13,2 | |
| Málaga | 102 | 20,4 | |
| Sevilla | 64 | 12,8 | |
| Perfil laboral global | Profesionales | 388 | 77,6 |
| Gestores | 112 | 22,4 | |
| Perfil laboral específico (variable de estratificación) | Especialistas hospitalb | 64 | 12,8 |
| PRACP | 69 | 13,8 | |
| Médicos de familia | 58 | 11,6 | |
| Personal de enfermería AP | 83 | 16,6 | |
| DCCU | 55 | 11 | |
| Urgencias hospitalarias | 46 | 9,2 | |
| Profesionales EPES | 13 | 2,6 | |
| Gestores hospitalarios | 39 | 7,8 | |
| Gestores AP | 70 | 14 | |
| Gestores EPES | 3 | 0,6 | |
| Sexo: mujer | 233 | 46,6 | |
| Años experiencia en CP | < 3 | 71 | 14,2 |
| 3-5 | 73 | 14,6 | |
| 6-10 | 106 | 21,2 | |
| > 10 | 250 | 50 |
AP: atención primaria; CP: cuidados paliativos; DCCU: dispositivos de cuidados críticos y urgencias; EPES: Empresa Pública de Emergencias Sanitarias; PRACP: profesionales de recursos avanzados de cuidados paliativos.
La inexistencia de un marco muestral de profesionales y la necesidad de que fueran cubiertos todos los servicios del SSPA, perfiles profesionales y provincias andaluzas, requirió contactar (mediante carta postal) con los responsables de los centros sanitarios del SSPA informando del estudio y solicitando su colaboración para seleccionar (de forma aleatoria entre sus fuentes de información) profesionales para ser entrevistados según la distribución muestral predefinida. El listado de contactos obtenido permitió construir el marco muestral sobre el que se escogieron los profesionales a entrevistar siguiendo el diseño muestral. Se realizó una media de 5intentos de contacto, a diferentes horas y en diferentes días, teniendo en cuenta el timing previsto para el trabajo de campo, antes de pasar a otro profesional susceptible de ser entrevistado. Finalmente participaron en el estudio 22hospitales, 106centros de salud y 6centros de la Empresa Pública de Emergencias Sanitarias (EPES). Se informó a las personas entrevistadas sobre la vinculación institucional del estudio (Consejería de Salud, EASP y TNS-demoscopia para el trabajo de campo), objetivos y contacto, asegurándoles la confidencialidad y el anonimato en el tratamiento de los datos y pidiéndoles un consentimiento verbal de participación.
Revisión bibliográfica en profundidad y estudio exploratorio cualitativo (6entrevistas en profundidad semiestructuradas a profesionales participantes en el Plan Andaluz de Cuidados Paliativos2) para la identificación de las dimensiones del cuestionario, cuya versión inicial fue pilotada en 10profesionales (octubre 2008), permitiendo obtener la versión final y preparar el trabajo de campo definitivo (noviembre-diciembre 2008). Entrevista con duración media de 15min (sistema CATI: Computer Assisted Telephone Interviewing) con una tasa de respuesta del 78%. Para medir la valoración (global y 5años atrás) de los CP se utilizaron variables ordinales (con 5categorías), mientras que para identificar las razones de valoración positivas y negativas, así como las fortalezas y carencias o dificultades, se utilizaron preguntas abiertas que posteriormente fueron agrupadas y codificadas.
El análisis estadístico fue descriptivo univariante y bivariante según sexo, años de experiencia en CP, tipo de centro sanitario y perfil laboral28. Porcentajes e intervalos de confianza al 95%, considerando el diseño muestral. Estadísticos utilizados: t de Student y Chi-cuadrado. En preguntas con respuesta múltiple se utiliza como base el total de personas (muestra). Contrastes bilaterales, significación del 0,05 y software utilizado, SPSS.
ResultadosEl 53,2% son profesionales sanitarios de centros de salud, el 13,8% de los entrevistados son PRACP, el 46,6% son mujeres y el 50% tienen más de 10años de experiencia en atención a los CP (tabla 1).
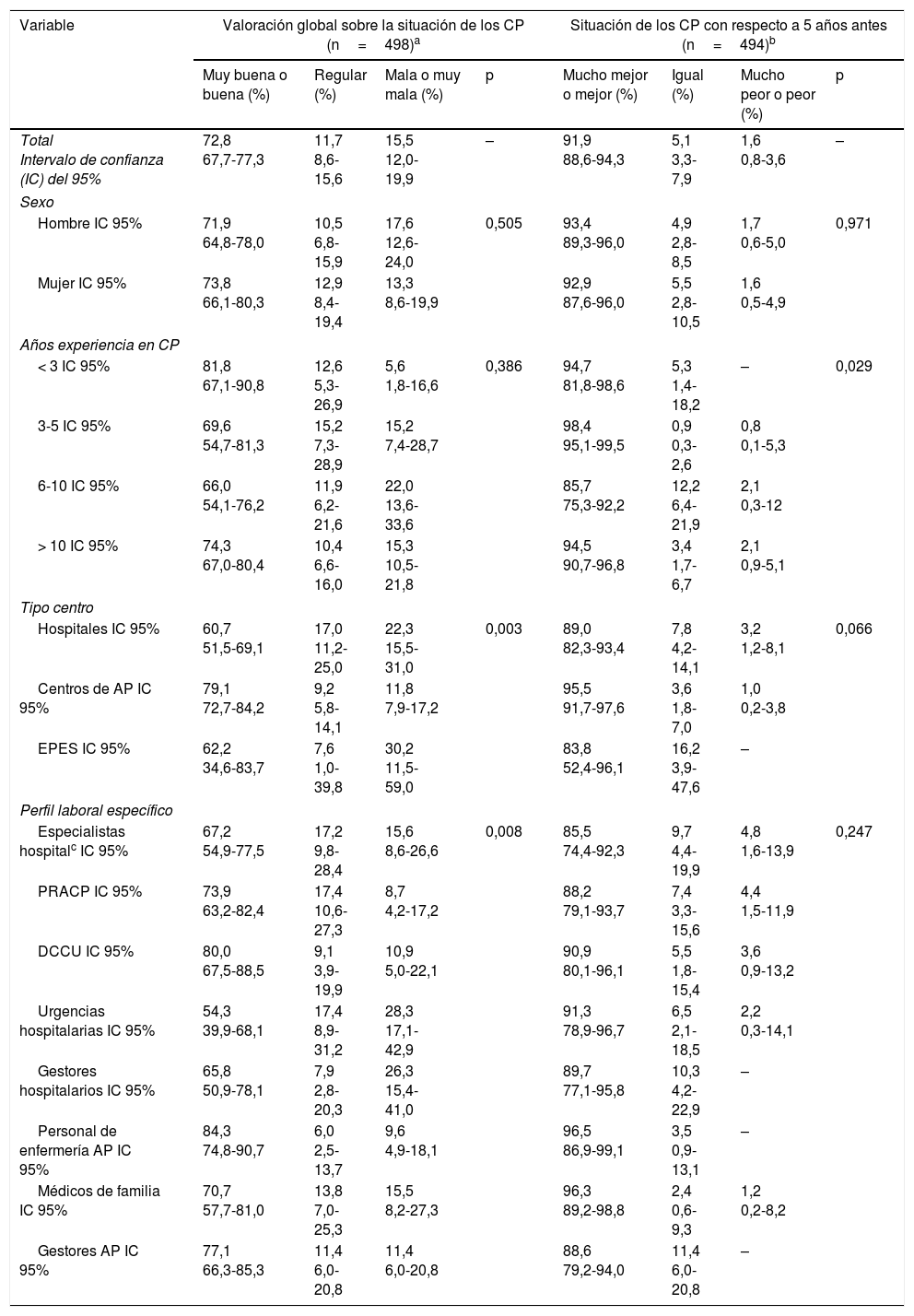
Valoración global de la situación de los cuidados paliativosLa valoración global que los profesionales realizaron sobre la situación de los CP en Andalucía a finales de 2008 fue buena o muy buena en un 72,8% (tabla 2), siendo el colectivo de PRACP el que presentó una valoración más próxima al resultado global (73,9%), así como un porcentaje más bajo de valoración negativa (8,7% de valoración mala o muy mala). Por otro lado, el personal de enfermería de AP fue quien mejor valoró la situación de los CP (el 84,3% la calificó como buena o muy buena) y, a continuación, el personal de dispositivos de cuidados críticos y urgencias (DCCU, 80%). Por el contrario, los colectivos que peor valoración realizaron fueron urgencias hospitalarias y gestores hospitalarios (28,3 y 26,3% la valoraron como mala o muy mala, respectivamente).
Opinión sobre los servicios de cuidados paliativos en Andalucía
| Variable | Valoración global sobre la situación de los CP (n=498)a | Situación de los CP con respecto a 5 años antes (n=494)b | ||||||
|---|---|---|---|---|---|---|---|---|
| Muy buena o buena (%) | Regular (%) | Mala o muy mala (%) | p | Mucho mejor o mejor (%) | Igual (%) | Mucho peor o peor (%) | p | |
| Total Intervalo de confianza (IC) del 95% | 72,8 67,7-77,3 | 11,7 8,6-15,6 | 15,5 12,0-19,9 | – | 91,9 88,6-94,3 | 5,1 3,3-7,9 | 1,6 0,8-3,6 | – |
| Sexo | ||||||||
| Hombre IC 95% | 71,9 64,8-78,0 | 10,5 6,8-15,9 | 17,6 12,6-24,0 | 0,505 | 93,4 89,3-96,0 | 4,9 2,8-8,5 | 1,7 0,6-5,0 | 0,971 |
| Mujer IC 95% | 73,8 66,1-80,3 | 12,9 8,4-19,4 | 13,3 8,6-19,9 | 92,9 87,6-96,0 | 5,5 2,8-10,5 | 1,6 0,5-4,9 | ||
| Años experiencia en CP | ||||||||
| < 3 IC 95% | 81,8 67,1-90,8 | 12,6 5,3-26,9 | 5,6 1,8-16,6 | 0,386 | 94,7 81,8-98,6 | 5,3 1,4-18,2 | – | 0,029 |
| 3-5 IC 95% | 69,6 54,7-81,3 | 15,2 7,3-28,9 | 15,2 7,4-28,7 | 98,4 95,1-99,5 | 0,9 0,3-2,6 | 0,8 0,1-5,3 | ||
| 6-10 IC 95% | 66,0 54,1-76,2 | 11,9 6,2-21,6 | 22,0 13,6-33,6 | 85,7 75,3-92,2 | 12,2 6,4-21,9 | 2,1 0,3-12 | ||
| > 10 IC 95% | 74,3 67,0-80,4 | 10,4 6,6-16,0 | 15,3 10,5-21,8 | 94,5 90,7-96,8 | 3,4 1,7-6,7 | 2,1 0,9-5,1 | ||
| Tipo centro | ||||||||
| Hospitales IC 95% | 60,7 51,5-69,1 | 17,0 11,2-25,0 | 22,3 15,5-31,0 | 0,003 | 89,0 82,3-93,4 | 7,8 4,2-14,1 | 3,2 1,2-8,1 | 0,066 |
| Centros de AP IC 95% | 79,1 72,7-84,2 | 9,2 5,8-14,1 | 11,8 7,9-17,2 | 95,5 91,7-97,6 | 3,6 1,8-7,0 | 1,0 0,2-3,8 | ||
| EPES IC 95% | 62,2 34,6-83,7 | 7,6 1,0-39,8 | 30,2 11,5-59,0 | 83,8 52,4-96,1 | 16,2 3,9-47,6 | – | ||
| Perfil laboral específico | ||||||||
| Especialistas hospitalc IC 95% | 67,2 54,9-77,5 | 17,2 9,8-28,4 | 15,6 8,6-26,6 | 0,008 | 85,5 74,4-92,3 | 9,7 4,4-19,9 | 4,8 1,6-13,9 | 0,247 |
| PRACP IC 95% | 73,9 63,2-82,4 | 17,4 10,6-27,3 | 8,7 4,2-17,2 | 88,2 79,1-93,7 | 7,4 3,3-15,6 | 4,4 1,5-11,9 | ||
| DCCU IC 95% | 80,0 67,5-88,5 | 9,1 3,9-19,9 | 10,9 5,0-22,1 | 90,9 80,1-96,1 | 5,5 1,8-15,4 | 3,6 0,9-13,2 | ||
| Urgencias hospitalarias IC 95% | 54,3 39,9-68,1 | 17,4 8,9-31,2 | 28,3 17,1-42,9 | 91,3 78,9-96,7 | 6,5 2,1-18,5 | 2,2 0,3-14,1 | ||
| Gestores hospitalarios IC 95% | 65,8 50,9-78,1 | 7,9 2,8-20,3 | 26,3 15,4-41,0 | 89,7 77,1-95,8 | 10,3 4,2-22,9 | – | ||
| Personal de enfermería AP IC 95% | 84,3 74,8-90,7 | 6,0 2,5-13,7 | 9,6 4,9-18,1 | 96,5 86,9-99,1 | 3,5 0,9-13,1 | – | ||
| Médicos de familia IC 95% | 70,7 57,7-81,0 | 13,8 7,0-25,3 | 15,5 8,2-27,3 | 96,3 89,2-98,8 | 2,4 0,6-9,3 | 1,2 0,2-8,2 | ||
| Gestores AP IC 95% | 77,1 66,3-85,3 | 11,4 6,0-20,8 | 11,4 6,0-20,8 | 88,6 79,2-94,0 | 11,4 6,0-20,8 | – | ||
AP: atención primaria; CP: cuidados paliativos; DCCU: dispositivos de cuidados críticos y urgencias; EPES: Empresa Pública de Emergencias Sanitarias; PRACP: profesionales de recursos avanzados de cuidados paliativos.
Pregunta (cuestionario completo en Cía y Escudero33): P.1. Comencemos hablando de la situación actual de los Cuidados Paliativos en Andalucía. En general, y teniendo en cuenta todos los aspectos, ¿cómo la calificaría usted?
Pregunta (cuestionario completo en Cía y Escudero33): P.3. En todo caso, ¿cree que esta situación en la actualidad es, en general, mucho mejor, mejor, peor o mucho peor que hace 5 años?
Por otro lado, la valoración global buena o muy buena fue significativamente mayor en profesionales de AP (79,1%), con respecto a hospitales y la EPES (60,7 y 62,2%, respectivamente; p=0,003).
Situación de los cuidados paliativos con respecto a los 5años anterioresEl 91,9% valoran como «mejor o mucho mejor» la situación de los CP con respecto a los 5años anteriores, siendo este porcentaje del 88,2% en el colectivo de PRACP (tabla 2). Los profesionales de AP hicieron una mejor valoración, resultando estadísticamente casi significativa (el 95,5% la calificó como «mejor o mucho mejor», frente al 89 y el 83,8% de hospitales y EPES, respectivamente; p=0,066).
En relación con la experiencia profesional, los profesionales con 3-5años de experiencia realizaron una valoración más alta con respecto a profesionales con 6 o más años de experiencia (98,4% como «mejor o mucho mejor»; p=0,029).
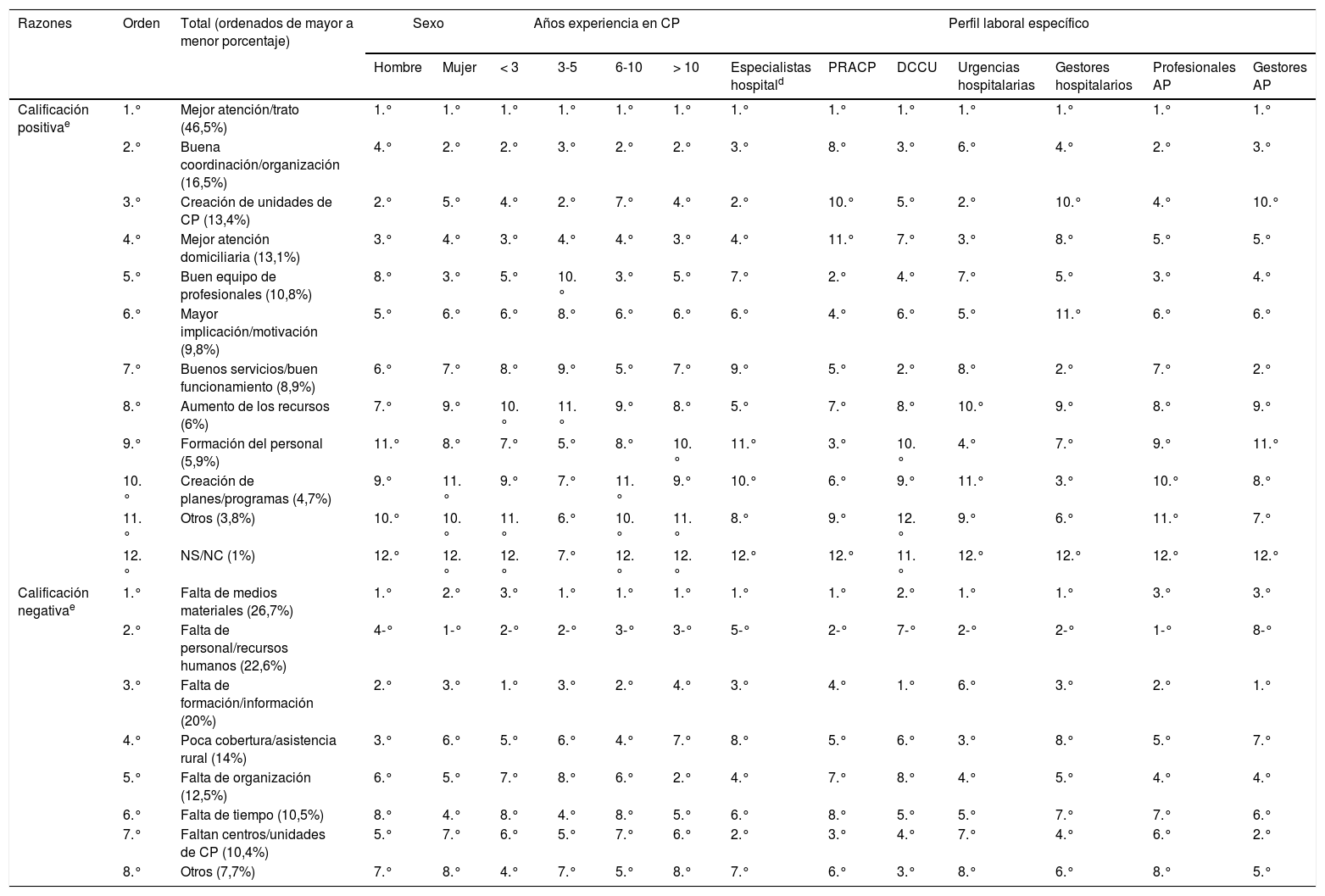
Razones de valoración positivaLos profesionales que valoraron como buena o muy buena la «situación actual de los CP» identificaron «mejor trato/atención» como la primera razón positiva (46,5%, de entre 10razones codificadas; tabla 3), siendo además la más referida también por todos los perfiles profesionales. A bastante distancia le siguió como segunda razón «buena organización/coordinación» (16,5%), y como tercera razón, «creación de unidades de CP» (13,4%). Sin embargo, la segunda y la tercera razones bajaron su posición cuando se analizaron los diferentes perfiles profesionales, siendo el de PRACP el que peor las posicionó, situándolas en la quinta y novena posición, respectivamente. Este colectivo identificó como segunda razón positiva el «aumento de los recursos» (que globalmente ocupó la octava posición), y como tercera, la «creación de planes y programas» (que globalmente ocupó la décima posición, es decir, la última), permaneciendo en esa misma posición para gestores, tanto hospitalarios como de AP. Respecto al sexo y experiencia en CP, no se observaron diferencias destacables.
Razones de calificación positiva o negativa de los cuidados paliativos en Andalucíaa,b,c
| Razones | Orden | Total (ordenados de mayor a menor porcentaje) | Sexo | Años experiencia en CP | Perfil laboral específico | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Hombre | Mujer | < 3 | 3-5 | 6-10 | > 10 | Especialistas hospitald | PRACP | DCCU | Urgencias hospitalarias | Gestores hospitalarios | Profesionales AP | Gestores AP | |||
| Calificación positivae | 1.° | Mejor atención/trato (46,5%) | 1.° | 1.° | 1.° | 1.° | 1.° | 1.° | 1.° | 1.° | 1.° | 1.° | 1.° | 1.° | 1.° |
| 2.° | Buena coordinación/organización (16,5%) | 4.° | 2.° | 2.° | 3.° | 2.° | 2.° | 3.° | 8.° | 3.° | 6.° | 4.° | 2.° | 3.° | |
| 3.° | Creación de unidades de CP (13,4%) | 2.° | 5.° | 4.° | 2.° | 7.° | 4.° | 2.° | 10.° | 5.° | 2.° | 10.° | 4.° | 10.° | |
| 4.° | Mejor atención domiciliaria (13,1%) | 3.° | 4.° | 3.° | 4.° | 4.° | 3.° | 4.° | 11.° | 7.° | 3.° | 8.° | 5.° | 5.° | |
| 5.° | Buen equipo de profesionales (10,8%) | 8.° | 3.° | 5.° | 10.° | 3.° | 5.° | 7.° | 2.° | 4.° | 7.° | 5.° | 3.° | 4.° | |
| 6.° | Mayor implicación/motivación (9,8%) | 5.° | 6.° | 6.° | 8.° | 6.° | 6.° | 6.° | 4.° | 6.° | 5.° | 11.° | 6.° | 6.° | |
| 7.° | Buenos servicios/buen funcionamiento (8,9%) | 6.° | 7.° | 8.° | 9.° | 5.° | 7.° | 9.° | 5.° | 2.° | 8.° | 2.° | 7.° | 2.° | |
| 8.° | Aumento de los recursos (6%) | 7.° | 9.° | 10.° | 11.° | 9.° | 8.° | 5.° | 7.° | 8.° | 10.° | 9.° | 8.° | 9.° | |
| 9.° | Formación del personal (5,9%) | 11.° | 8.° | 7.° | 5.° | 8.° | 10.° | 11.° | 3.° | 10.° | 4.° | 7.° | 9.° | 11.° | |
| 10.° | Creación de planes/programas (4,7%) | 9.° | 11.° | 9.° | 7.° | 11.° | 9.° | 10.° | 6.° | 9.° | 11.° | 3.° | 10.° | 8.° | |
| 11.° | Otros (3,8%) | 10.° | 10.° | 11.° | 6.° | 10.° | 11.° | 8.° | 9.° | 12.° | 9.° | 6.° | 11.° | 7.° | |
| 12.° | NS/NC (1%) | 12.° | 12.° | 12.° | 7.° | 12.° | 12.° | 12.° | 12.° | 11.° | 12.° | 12.° | 12.° | 12.° | |
| Calificación negativae | 1.° | Falta de medios materiales (26,7%) | 1.° | 2.° | 3.° | 1.° | 1.° | 1.° | 1.° | 1.° | 2.° | 1.° | 1.° | 3.° | 3.° |
| 2.° | Falta de personal/recursos humanos (22,6%) | 4-° | 1-° | 2-° | 2-° | 3-° | 3-° | 5-° | 2-° | 7-° | 2-° | 2-° | 1-° | 8-° | |
| 3.° | Falta de formación/información (20%) | 2.° | 3.° | 1.° | 3.° | 2.° | 4.° | 3.° | 4.° | 1.° | 6.° | 3.° | 2.° | 1.° | |
| 4.° | Poca cobertura/asistencia rural (14%) | 3.° | 6.° | 5.° | 6.° | 4.° | 7.° | 8.° | 5.° | 6.° | 3.° | 8.° | 5.° | 7.° | |
| 5.° | Falta de organización (12,5%) | 6.° | 5.° | 7.° | 8.° | 6.° | 2.° | 4.° | 7.° | 8.° | 4.° | 5.° | 4.° | 4.° | |
| 6.° | Falta de tiempo (10,5%) | 8.° | 4.° | 8.° | 4.° | 8.° | 5.° | 6.° | 8.° | 5.° | 5.° | 7.° | 7.° | 6.° | |
| 7.° | Faltan centros/unidades de CP (10,4%) | 5.° | 7.° | 6.° | 5.° | 7.° | 6.° | 2.° | 3.° | 4.° | 7.° | 4.° | 6.° | 2.° | |
| 8.° | Otros (7,7%) | 7.° | 8.° | 4.° | 7.° | 5.° | 8.° | 7.° | 6.° | 3.° | 8.° | 6.° | 8.° | 5.° | |
AP: atención primaria (incluye personal de enfermería y médicos de familia); CP: cuidados paliativos; DCCU: dispositivos de cuidados críticos y urgencias; EPES: Empresa Pública de Emergencias Sanitarias; PRACP: profesionales de recursos avanzados de cuidados paliativos.
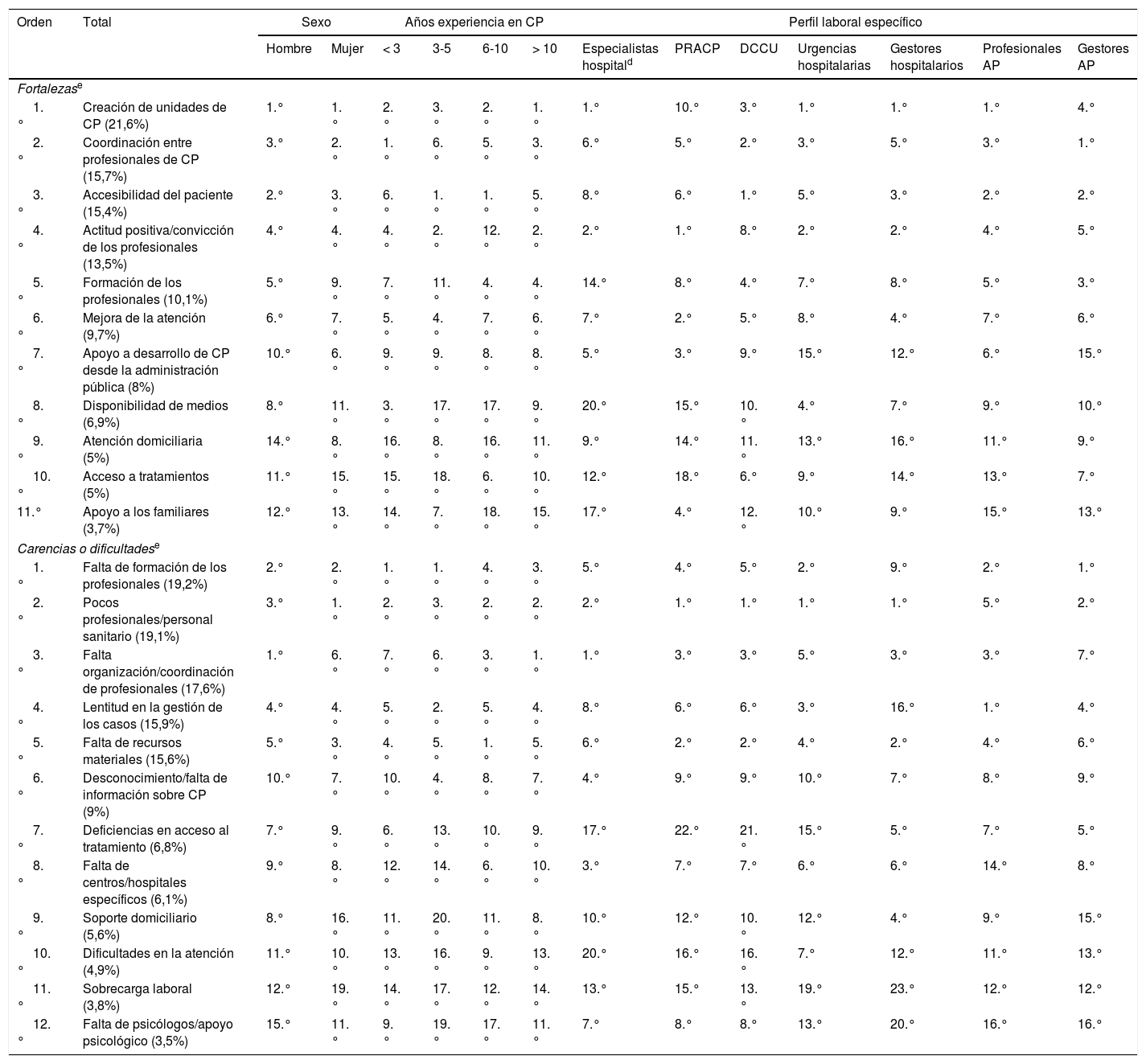
La primera fortaleza en el ejercicio de los CP más frecuentemente identificada fue la «creación de unidades de CP» (21,6%; de entre un total de 11fortalezas codificadas; tabla 4), siguiéndole como segunda la «coordinación entre profesionales de CP» (15,7%), y como tercera, la «accesibilidad del/a paciente» (15,4%). El colectivo de PRACP no situó estas fortalezas entre las 3 primeras posiciones, colocando como primera el «acceso a tratamientos» (que el conjunto de profesionales situó en décima posición), como segunda la «formación de profesionales» (quinta posición en el conjunto) y como tercera la «mejora de la atención» (sexta posición en el conjunto). Por otro lado, destacar que el 10% respondió «ninguna fortaleza», y que las/los profesionales con menos experiencia en CP (6años o menos) incorporaron entre las 3 primeras fortalezas «mejora de la atención», fortaleza que quienes tienen más experiencia situaron en la décima posición.
Fortalezas y carencias de los cuidados paliativos en Andalucía (n=500)a,b,c,d
| Orden | Total | Sexo | Años experiencia en CP | Perfil laboral específico | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Hombre | Mujer | < 3 | 3-5 | 6-10 | > 10 | Especialistas hospitald | PRACP | DCCU | Urgencias hospitalarias | Gestores hospitalarios | Profesionales AP | Gestores AP | ||
| Fortalezase | ||||||||||||||
| 1.° | Creación de unidades de CP (21,6%) | 1.° | 1.° | 2.° | 3.° | 2.° | 1.° | 1.° | 10.° | 3.° | 1.° | 1.° | 1.° | 4.° |
| 2.° | Coordinación entre profesionales de CP (15,7%) | 3.° | 2.° | 1.° | 6.° | 5.° | 3.° | 6.° | 5.° | 2.° | 3.° | 5.° | 3.° | 1.° |
| 3.° | Accesibilidad del paciente (15,4%) | 2.° | 3.° | 6.° | 1.° | 1.° | 5.° | 8.° | 6.° | 1.° | 5.° | 3.° | 2.° | 2.° |
| 4.° | Actitud positiva/convicción de los profesionales (13,5%) | 4.° | 4.° | 4.° | 2.° | 12.° | 2.° | 2.° | 1.° | 8.° | 2.° | 2.° | 4.° | 5.° |
| 5.° | Formación de los profesionales (10,1%) | 5.° | 9.° | 7.° | 11.° | 4.° | 4.° | 14.° | 8.° | 4.° | 7.° | 8.° | 5.° | 3.° |
| 6.° | Mejora de la atención (9,7%) | 6.° | 7.° | 5.° | 4.° | 7.° | 6.° | 7.° | 2.° | 5.° | 8.° | 4.° | 7.° | 6.° |
| 7.° | Apoyo a desarrollo de CP desde la administración pública (8%) | 10.° | 6.° | 9.° | 9.° | 8.° | 8.° | 5.° | 3.° | 9.° | 15.° | 12.° | 6.° | 15.° |
| 8.° | Disponibilidad de medios (6,9%) | 8.° | 11.° | 3.° | 17.° | 17.° | 9.° | 20.° | 15.° | 10.° | 4.° | 7.° | 9.° | 10.° |
| 9.° | Atención domiciliaria (5%) | 14.° | 8.° | 16.° | 8.° | 16.° | 11.° | 9.° | 14.° | 11.° | 13.° | 16.° | 11.° | 9.° |
| 10.° | Acceso a tratamientos (5%) | 11.° | 15.° | 15.° | 18.° | 6.° | 10.° | 12.° | 18.° | 6.° | 9.° | 14.° | 13.° | 7.° |
| 11.° | Apoyo a los familiares (3,7%) | 12.° | 13.° | 14.° | 7.° | 18.° | 15.° | 17.° | 4.° | 12.° | 10.° | 9.° | 15.° | 13.° |
| Carencias o dificultadese | ||||||||||||||
| 1.° | Falta de formación de los profesionales (19,2%) | 2.° | 2.° | 1.° | 1.° | 4.° | 3.° | 5.° | 4.° | 5.° | 2.° | 9.° | 2.° | 1.° |
| 2.° | Pocos profesionales/personal sanitario (19,1%) | 3.° | 1.° | 2.° | 3.° | 2.° | 2.° | 2.° | 1.° | 1.° | 1.° | 1.° | 5.° | 2.° |
| 3.° | Falta organización/coordinación de profesionales (17,6%) | 1.° | 6.° | 7.° | 6.° | 3.° | 1.° | 1.° | 3.° | 3.° | 5.° | 3.° | 3.° | 7.° |
| 4.° | Lentitud en la gestión de los casos (15,9%) | 4.° | 4.° | 5.° | 2.° | 5.° | 4.° | 8.° | 6.° | 6.° | 3.° | 16.° | 1.° | 4.° |
| 5.° | Falta de recursos materiales (15,6%) | 5.° | 3.° | 4.° | 5.° | 1.° | 5.° | 6.° | 2.° | 2.° | 4.° | 2.° | 4.° | 6.° |
| 6.° | Desconocimiento/falta de información sobre CP (9%) | 10.° | 7.° | 10.° | 4.° | 8.° | 7.° | 4.° | 9.° | 9.° | 10.° | 7.° | 8.° | 9.° |
| 7.° | Deficiencias en acceso al tratamiento (6,8%) | 7.° | 9.° | 6.° | 13.° | 10.° | 9.° | 17.° | 22.° | 21.° | 15.° | 5.° | 7.° | 5.° |
| 8.° | Falta de centros/hospitales específicos (6,1%) | 9.° | 8.° | 12.° | 14.° | 6.° | 10.° | 3.° | 7.° | 7.° | 6.° | 6.° | 14.° | 8.° |
| 9.° | Soporte domiciliario (5,6%) | 8.° | 16.° | 11.° | 20.° | 11.° | 8.° | 10.° | 12.° | 10.° | 12.° | 4.° | 9.° | 15.° |
| 10.° | Dificultades en la atención (4,9%) | 11.° | 10.° | 13.° | 16.° | 9.° | 13.° | 20.° | 16.° | 16.° | 7.° | 12.° | 11.° | 13.° |
| 11.° | Sobrecarga laboral (3,8%) | 12.° | 19.° | 14.° | 17.° | 12.° | 14.° | 13.° | 15.° | 13.° | 19.° | 23.° | 12.° | 12.° |
| 12.° | Falta de psicólogos/apoyo psicológico (3,5%) | 15.° | 11.° | 9.° | 19.° | 17.° | 11.° | 7.° | 8.° | 8.° | 13.° | 20.° | 16.° | 16.° |
AP: atención primaria (incluye personal de enfermería y médicos de familia); CP: cuidados paliativos; DCCU: dispositivos de cuidados críticos y urgencias; EPES: Empresa Pública de Emergencias Sanitarias; PRACP: profesionales de recursos avanzados de cuidados paliativos.
Pregunta (cuestionario completo en Cía y Escudero33): ¿Qué carencias o dificultades se está encontrando usted actualmente en el ejercicio de su labor en cuidados paliativos?
Pregunta (cuestionario completo en Cía y Escudero33): En el ejercicio de su labor, ¿qué fortalezas o facilidades encuentra usted hoy en cuidados paliativos en el sistema sanitario público andaluz?
Se muestran los resultados para aquellas categorías con frecuencia ≥ 3,5%. Más información sobre el resto de categorías en Cía y Escudero33.
Las personas que valoraron como mala o muy mala la «situación actual de los CP», identificaron la falta de «medios materiales» como la primera razón negativa (26,7%, de entre 7razones codificadas; tabla 3), siendo la segunda «personal/recursos humanos» (22,6%) y la tercera, «formación/información» (20%). El colectivo de PRACP coincidió con el total de profesionales en las 2primeras razones negativas, pero la tercera razón la situó en la cuarta posición, colocando en su lugar «poca cobertura/asistencia rural», que globalmente ocupó la séptima posición, es decir, la última.
La falta de «medios» ocupó en todos los perfiles las 3primeras razones de valoración negativa, mientras que la de «personal» fue desplazada hasta la séptima posición por gestores de AP y por especialistas de hospital (según clasificación de McNamara28). La falta de «formación/información», además de lo descrito en el párrafo anterior, obtuvo la octava posición en las/los profesionales de DCCU, colocando «falta de centros/unidades de CP» como tercera razón importante de valoración negativa de la situación de los CP.
Carencias o dificultades en el ejercicio de los cuidados paliativosLa primera carencia o dificultad en el ejercicio de los CP más frecuentemente identificada fue «falta de formación de los profesionales» (19,2%, de entre un total de 12 carencias o dificultades codificadas; tabla 4), siguiéndole como segunda «pocos profesionales/personal sanitario» (19,1%) y como tercera «falta de organización/coordinación de profesionales» (17,6%). Al contrario de lo que ocurrió con las fortalezas, el colectivo de PRACP no mostró tantas diferencias, aunque su primera carencia fue «lentitud en la gestión de los casos», siguiéndole como segunda la «falta de formación de los profesionales» y como tercera la «organización/coordinación de profesionales». Al igual que con las fortalezas, el 12,7% respondió «ninguna carencia».
DiscusiónLos objetivos del presente estudio fueron conocer, por parte de todos los profesionales y niveles de un sistema sanitario público, la valoración global con respecto a la situación de los servicios de CP, así como identificar barreras y facilitadores en el proceso de implementación del Plan Andaluz de Cuidados Paliativos2.
En la valoración global buena o muy buena de los servicios de CP se observaron porcentajes superiores en profesionales de AP, especialmente en sus profesionales de enfermería, mientras que la peor valoración la realizaron profesionales del ámbito hospitalario. En cuanto al colectivo de PRACP, se obtuvieron porcentajes muy similares con respecto al total de profesionales. Estos resultados son especialmente relevantes por la importancia otorgada a una atención paliativa a la persona en situación terminal en el propio domicilio6,15,16,21,23,29-31.
Al preguntar por las razones de una valoración positiva de la situación actual de los CP, el aspecto más referido con diferencia fue la «mejor atención y trato». El colectivo de PRACP fue el que más difirió con respecto al total de profesionales, reconociendo en segundo y en tercer lugar «aumento de recursos» y «creación de planes y programas». Se observó una respuesta similar en gestores hospitalarios. El sexo y la experiencia en CP no mostraron diferencias en la valoración de la atención ni en la identificación de razones positivas.
Con respecto a la descripción de las fortalezas del ejercicio de los CP, «accesibilidad del paciente» y «actitud y convicción positiva de los profesionales», se situaron en tercer y cuarto lugar, tras «creación de unidades de CP» y «coordinación entre profesionales de CP». El Plan Andaluz de Cuidados Paliativos2 nombra como objetivos prioritarios el trato humano y la atención a aspectos psicosociales, coincidiendo en este aspecto con estudios recientes16,30,32. Además, resalta la importancia de una garantía de información sobre el estado de salud y tratamientos, a la vez que especifica que esta información debería adecuarse a las necesidades y a las preferencias de cada paciente.
El colectivo de PRACP dio bastante menos importancia a las fortalezas identificadas por el conjunto de profesionales, posicionando como en primer lugar «acceso a tratamientos», en segundo lugar «formación de los profesionales» y en tercer lugar «mejora de la atención». Sería conveniente realizar un estudio de profundización para analizar si existen razones identificables en la situación de este colectivo.
El buen funcionamiento de aspectos de organización y coordinación, así como la creación de Unidades de CP, ocuparon el segundo y tercer puestos en la valoración positiva de la situación actual. En la pregunta sobre las fortalezas en el ejercicio actual de los CP se reafirmó esta evaluación al nombrarse como aspectos primero y segundo la creación de unidades de CP y la coordinación entre profesionales de CP. Estos resultados se diferencian de estudios anteriores de Andalucía23, otras comunidades autónomas6,27 o contextos sanitarios16,18,25 que coincidieron en identificar la falta de coordinación inter e intraniveles como uno de los problemas más destacados del funcionamiento actual de los CP. Esto es percibido también por el colectivo de PRACP, ya que situaron como fortalezas «creación de unidades» y «coordinación de profesionales» en posiciones más bajas que el resto de profesionales. Al mismo tiempo, la «falta de organización y coordinación entre profesionales» apareció como la tercera carencia en el ejercicio actual de los CP. En el Plan Andaluz de Cuidados Paliativos2 la coordinación interniveles e intersectorial constituye una de las 8líneas de acción.
Entre los aspectos negativos más citados en la valoración de la situación actual de CP se nombró primero la «falta de medios materiales», segundo la «falta de personal/recursos humanos» y tercero la «falta de formación e información». En relación con las carencias identificadas en el ejercicio de CP, se señaló como primero la «falta de formación» y como segundo la «escasez de profesionales y de personal sanitario». La «falta de recursos materiales» se nombró en quinto lugar. Estas evaluaciones coinciden con dostemas prioritarios identificados en estudios anteriores: la falta de recursos17,18,25,32 (materiales y humanos) y la falta de formación12,16,23,25,32.
Respecto a la escasez de recursos materiales, algunos autores17 se plantean la pregunta de cómo asegurar un ejercicio de calidad de los CP en momentos de restricción de los presupuestos sanitarios. Asimismo se señala la dificultad de una puesta en práctica de una atención focalizada en la escucha del/a paciente en una situación de escasez de tiempo en la consulta. Según un estudio realizado en el contexto holandés16, la falta de recursos humanos en la atención domiciliaria paliativa influye negativamente en el tiempo disponible para las personas cuidadoras y familiares, así como en los trabajos de revisión del funcionamiento de la tecnología relacionada con el cuidado en casa. En el presente estudio, son los profesionales de atención hospitalaria quienes refieren con más frecuencia la «falta de recursos humanos» como aspecto negativo de la situación actual de los CP, mientras los profesionales de AP nombran más frecuentemente la «falta de formación».
La estimación de una necesidad de mejora de la formación en CP coincide con los resultados de estudios anteriores andaluces23,30, de otras comunidades27 e internacionales12,15,16, desde la consideración de que una falta de formación puede dificultar el acceso de los pacientes a la provisión de CP, aparte de incidir en la calidad de los servicios prestados. Asimismo, se señala la falta de preparación en técnicas de comunicación32 y la importancia de una formación en temas psicosociales23. Cabe señalar que el colectivo de PRACP destacó en segunda posición como fortaleza y carencia la «formación de profesionales», reforzando la idea de reconocer como mejora la formación de profesionales al mismo tiempo que incidir en seguir formándose. El Plan Andaluz de Cuidados Paliativos2 otorga a la formación una importancia destacada, incluyendo acciones formativas dirigidas tanto a profesionales como a pacientes y cuidadores informales. En las carencias actuales en el ejercicio de los CP, la lentitud en la gestión de los casos se nombró en cuarto lugar, coincidiendo con la observación de barreras administrativas constatada en otro estudio16.
En resumen, los resultados de este trabajo muestran que los profesionales de AP son el colectivo que presenta valoraciones más altas en cuanto a los servicios de CP, mientras que el de PRACP presenta las mayores diferencias entre todos los perfiles a la hora de identificar los aspectos positivos y negativos en cuanto al ejercicio de los CP.
Gracias a la colaboración de algunos centros sanitarios se pudo construir el marco muestral de profesionales del SSPA desde el que fue posible seleccionar a los entrevistados en base al diseño muestral necesario para alcanzar el objetivo del estudio. Este marco muestral fue producido con la colaboración del 8% de los centros del SSPA, pudiendo existir un sesgo de selección en la extracción de la muestra. No obstante, por un lado, el proceso complejo del trabajo de campo permitió recoger información de profesionales de todos los perfiles laborales, provincias y servicios del SSPA y, por otro lado, la aplicación del diseño muestral en las estimaciones permitió ajustar la muestra en función del perfil profesional del total de profesionales sanitarios en el SSPA, no así en función del sexo y la provincia, debido a la falta de información. Son necesarias la creación y la actualización de un marco muestral completo, actualizado y depurado de los profesionales sanitarios, en el que se recoja información de contacto así como otras variables que permitan su estratificación o agrupación para poder aplicar diseños muestrales complejos. De esta manera, los estudios de opinión y de valoración desde la perspectiva de los profesionales ganarán en validez.
ConclusionesEl presente trabajo, iniciado a partir de una encuesta de temática general sobre CP33, analiza la perspectiva de todos los colectivos de profesionales sanitarios y niveles de un sistema sanitario público (Andalucía), contribuyendo al:
- •
Desarrollo de herramientas metodológicas (por ejemplo, los marcos y diseños muestrales para la selección de profesionales y los cuestionarios) para la evaluación de políticas sanitarias expresadas a través de planes.
- •
Conocimiento de las barreras y los facilitadores al principio de la implementación de un plan para la mejora de la atención y gestión sanitaria (como lo fue para el Plan Andaluz de Cuidados Paliativos 2008-20122).
- •
Debate teórico sobre la gestión sanitaria y los modelos de atención, en este caso los CP, con el propósito de avanzar en la mejora continua de los servicios bajo la inclusión de la perspectiva de todos los colectivos de profesionales y niveles del sistema de salud.
La perspectiva de los profesionales se identifica como un aspecto clave en la evaluación de la atención sanitaria y gestión de los procesos de mejora, destacando las particularidades que puedan ofrecer aquellos colectivos específicos como es el caso, en este trabajo, de los PRACP.
Como futuras áreas de investigación se puede señalar la valoración de los servicios de CP desde la perspectiva de pacientes y cuidadores informales, el rol de la participación ciudadana, así como el análisis de las dificultades y necesidades respecto a un apoyo a las tomas de decisión y realización de procesos de planificación anticipada, en concordancia con las líneas de acción establecidas en el Plan Andaluz de Cuidados Paliativos2.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEl artículo ha sido financiado por las Consejerías de Salud y Bienestar Social y Economía, Innovación, Ciencia y Empleo (Grupo CTS-177) de la Junta de Andalucía y Fondos FEDER.
Autoría/colaboradoresAndrés Cabrera León realizó el diseño, el seguimiento y el análisis del estudio, produciendo las versiones intermedias y final del artículo. Paloma Ruiz Román y María J. Escudero Carretero participaron en la revisión bibliográfica, la codificación de la información, la producción de las tablas e informes de resultados del estudio. Amets Suess participó en la búsqueda bibliográfica y realizó el primer borrador del artículo. Rafael Cía Ramos, Reyes Sanz Amores y Auxiliadora Fernández impulsaron la realización y la concepción del estudio así como participaron activamente en la revisión y en la mejora de informes de resultados. Alejandro R. Jadad propuso cambios sustanciales en la concepción y la estructura del artículo. Todos los autores han participado en la revisión del artículo y han aceptado la versión final.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todos los profesionales que han participado, y muy especialmente a los que actuaron como coordinadores para facilitar, en sus centros de trabajo, la difusión del estudio y el contacto con las personas seleccionadas para realizar las entrevistas. A TNS-DEMOSCOPIA por su labor en la ejecución de los trabajos de campo preliminar y definitivo.
Los autores Auxiliadora Fernández López (Servicio de Calidad y Procesos, Consejería de Salud y Bienestar Social, Junta de Andalucía) y Alejandro R. Jadad (Centre for Global eHealth Innovation y Centre for Health, Wellness and Cancer Survivorship, University Health Network y Universidad de Toronto) se incorporan en este addendum siguiendo las indicaciones de Medicina Paliativa al tratarse de más de 6 autores.
El resto de autores están disponibles en el anexo 1.