El programa Saiatu ofrece un conjunto de servicios de ayuda a domicilio de carácter social para mejorar la atención a las personas con enfermedad avanzada/terminal y sus familias. Se presentan los resultados de un estudio realizado tras 17 meses de actividad para conocer las características de los pacientes atendidos, el lugar de fallecimiento y datos de actividad de Saiatu.
MétodoEstudio observacional transversal descriptivo, realizado en la provincia de Guipúzcoa.
Población de estudio: pacientes atendidos por Saiatu entre el 1 de febrero de 2011 y el 30 de junio de 2012.
Criterios de inclusión: pacientes fallecidos a 30 de junio de 2012.
Muestra: se incluye toda la población (70 pacientes).
Variables de estudio: datos de identificación de paciente y cuidador principal, datos sanitarios, datos al ingreso y al alta de Saiatu.
ResultadosSetenta pacientes (61,4% hombres y 38,6% mujeres) con una edad media de 76,79 años. En el 62,9% el cónyuge es el cuidador principal. Un 60% de familias no disponen de ayuda pública o privada. El nivel de dependencia es severa/moderada en el 75,7% de los pacientes.
Un 88,6% fueron oncológicos y un 11,4% no oncológicos, remitidos sobre todo desde hospitalización a domicilio (37,1%).
El 71,4% fallecieron en su domicilio, de los que un 92% deseaban fallecer en su casa. De los fallecidos en el hospital, un 65% deseaba fallecer en domicilio. Globalmente el 79% falleció en el lugar que deseaba.
La edad, la disfagia y las necesidades emocionales se asocian a muerte en domicilio, mientras que la anorexia lo hace con muerte en hospital.
Saiatu is a programme that offers a specially trained in-home social welfare assistance to improve the delivery of care for people with advanced and terminal illness, and their families. The following is a presentation of a study carried out following 17 months of work, showing the characteristics of those patients cared for, the place of death, and facts relating to Saiatu's daily activity.
MethodA cross-sectional, observational descriptive study was conducted in the region of Gipuzkoa.
Population of study: Patients cared for by Saiatu between 1 February 2011 and 30 June 2012.
Inclusion Criteria: Patients who had died before 30 June 2012.
Sample: The whole patient population (70 patients).
Variables and sources of information: Records of identification of patient and main carer, health care information, and date of admission into Saiatu.
ResultsOf the 70 patients cared for, 61.4% were men and 36.8% were women, with a mean age of 76.79 years old. In 62.9% of the cases the main carer was the spouse. More than half (60%) of the families did not have any public or private social support network, and their level of dependency was found to be severe to moderate in 75.7% of cases.
The large majority (88.6%) of the patients were oncological, and the remainder were non-oncological. The majority of cases, 37.1%, were referrals from hospitalisation at home.
Of the 92% who had expressed the wish to die at home, 71.4% had that wish fulfilled. However of those who died in hospital, 65% had expressed the wish to die at home. Overall 79% died in the place they had previously expressed.
It was observed that age, dysphagia and emotional concerns were associated with death at home, whilst anorexia was related to death in hospital.
Los cuidados paliativos dan atención a las necesidades físicas, psicológicas, espirituales y sociales de las personas en situación terminal. La evolución de la enfermedad avanzada viene además acompañada de una situación de dependencia ligada al deterioro funcional. Esta situación implica que los pacientes requieren apoyo para poder satisfacer un conjunto de necesidades tales como las actividades básicas de la vida diaria, la adaptación del entorno, el mantenimiento de los cuidadores y la red social de apoyo (formación, capacitación, respiro familiar) y la protección del rol social del paciente. Por este último concepto entendemos el favorecer su autonomía personal, el acompañamiento, la expresión espiritual, el ocio y el entretenimiento1. Así surge la necesidad simultánea de la atención social y sanitaria que sitúa los cuidados paliativos en el espacio sociosanitario y que está impulsando que cada vez más se desarrollen en un entorno domiciliario.
Cuando el paciente está en el domicilio, los familiares prestan hasta un 80-90% de los cuidados. Esto determina una sobrecarga que puede asociarse a una pérdida de calidad de vida, por lo que los cuidadores deben ser tanto dadores como receptores de cuidados1. El apoyo a los mismos es fundamental tanto por su propio beneficio como por el del paciente. El domicilio es el lugar preferido por la población para ser atendida en el caso de tener una enfermedad en fase terminal2, aunque la literatura muestra que la mayoría de los enfermos terminales acaba falleciendo en el hospital2–4. De Arribas et al. comprueban que la mayoría de los pacientes y familiares que expresaron sus deseos prefería que el fallecimiento ocurriese en el domicilio. Dichas preferencias se cumplieron en el 89% de los pacientes5. Mc Keown et al., en un estudio realizado en Irlanda, afirman que los pacientes que fallecen en el lugar preferido tienen una mejor calidad de vida que los que no lo hacen6.
Algunos trabajos han mostrado el importante papel del enfoque sociosanitario. El riesgo de hospitalización en los pacientes que están siendo atendidos en domicilio por equipos de cuidados paliativos y que carecen de una adecuada red de apoyo se incrementa en más del 50%, a pesar de ajustar por la complejidad clínica7,8. Por otro lado, Alonso-Babarro et al. encontraron que el apoyo social que percibe el cuidador se relaciona con la probabilidad de muerte en domicilio9. En Gran Bretaña hay experiencias de programas de apoyo domiciliario a pacientes en las últimas semanas de vida por enfermeras especializadas, que aumentan la proporción de muerte en domicilio y reducen el número de muertes en el hospital, sin aumento de los costes sanitarios comunitarios10,11. Teno et al. afirman que los familiares de pacientes que recibieron cuidados especializados en el domicilio referían una experiencia de la muerte de su familiar más favorable12. En este sentido, los servicios de ayuda a domicilio, por un lado, son un recurso idóneo que permite la permanencia el mayor tiempo posible en casa y, por otro, sirven de apoyo y descarga a las/os familiares cuidadores, lo que evita situaciones de abandono y estrés en las familias.
Es en este contexto de la atención sociosanitaria donde se sitúa el proyecto Saiatu. El programa de atención domiciliaria Saiatu es un proyecto de innovación social puesto en marcha en febrero de 2011 desde Denokinn (Centro Vasco de Innovación y Emprendizaje), en colaboración con la Diputación de Guipúzcoa y con apoyo del Fondo Social Europeo. Su objetivo es ofrecer un conjunto de servicios de ayuda a domicilio de carácter social y complementarios a la actuación clínica paliativa que permita mejorar la atención integral a las personas con enfermedad avanzada y terminal y a sus familiares. En la actualidad, el programa ofrece atención a situaciones sociales complejas o a casos que, siendo atendidos por equipos clínicos para un adecuado control sintomático, requieren de un soporte de la red social de apoyo.
El programa Saiatu se propone favorecer la permanencia de las personas en situación terminal en su entorno habitual, siempre que la situación clínica lo permita y el paciente lo desee, complementando con una adecuada atención social especializada los cuidados paliativos sanitarios y mejorando en su globalidad la atención integral del paciente.
Tras un año de puesta en marcha del programa Saiatu, se presentan los resultados de un estudio realizado con el objetivo de describir las características de la población atendida por Saiatu, conocer el grado de información y las voluntades expresadas por el paciente, lugar de fallecimiento del paciente, así como los datos de actividad del programa.
Material y métodosSaiatu lo componen 6 profesionales: 2 enfermeras (una coordinadora del programa), una trabajadora social, 2 auxiliares de enfermería y un médico de familia. Realiza atención a domicilio, de forma gratuita, a pacientes y sus familias, con enfermedad avanzada y terminal, oncológica o no oncológica, que residen en la provincia de Guipúzcoa. Los pacientes son derivados desde los servicios sanitarios convencionales (atención primaria, atención especializada, unidades de hospitalización a domicilio, unidades de cuidados paliativos), de centros específicos concertados de oncología, servicios sociales, o directamente desde las familias. Tras valoración del caso, se analizan las necesidades de paciente/familia y se evalúa la ayuda más adecuada a las mismas.
Los servicios que presta Saiatu son: acompañamiento especialmente capacitado, facilitación de ayudas técnicas, apoyo en los cuidados y en la realización de las actividades básicas de la vida diaria, apoyo en el control de síntomas, facilitación de momentos de respiro familiar (descanso, poder dar un paseo, o resolver asuntos varios). La atención se realiza en horario de mañana o tarde, de lunes a viernes, y en situación de últimos días también durante la noche y los fines de semana o festivos. Se ofrece atención telefónica 24h al día los 7 días de la semana. Si existen necesidades de control de síntomas, los profesionales del equipo lo ponen en conocimiento de los servicios médicos implicados.
DiseñoEstudio descriptivo retrospectivo. Para mantener el anonimato de los datos, se asignó a cada paciente un código según su fecha de nacimiento. Se realizó una prueba piloto para verificación de la validez de los datos, comprensión de las variables y unificación entre los diferentes investigadores. Se recogió verbalmente el consentimiento de la familia del paciente para el uso de los datos de la historia clínica del paciente.
Ámbito: Provincia de Guipúzcoa.
Sujetos. Población de estudio: pacientes atendidos por el programa Saiatu entre el 1 de febrero de 2011 al 30 de junio de 2012. Criterios de inclusión: pacientes fallecidos a fecha 30 de junio de 2012. Criterios de exclusión: pacientes que siguen vivos a fecha 30 de junio de 2012 y pacientes dados de alta por ingreso en otra institución. Selección de la muestra: se incluye toda la población del estudio.
Variables de estudio. Datos de identificación del paciente: sexo, edad, domicilio (rural o urbano), unidad familiar (convivientes). Datos del cuidador principal: presencia de cuidador principal, grado de parentesco. Presencia de otros cuidadores externos públicos o privados. Datos sanitarios: diagnóstico principal oncológico/no oncológico, síntomas destacados al ingreso, índice de Barthel (independiente 100 puntos, dependiente leve >60, dependiente moderado 40-55, dependiente grave 20-35, dependiente total <20). Datos al ingreso en Saiatu: necesidad valorada al ingreso (cuidados básicos, apoyo en control de síntomas, ayuda en desplazamientos, necesidades emocionales como ansiedad, depresión o tristeza, gestión de ayudas sociales, gestión de mobiliario, necesidades espirituales como la presencia de asuntos pendientes, miedos, etc.), grado de información de diagnóstico y pronóstico del paciente,y de la familia. Datos de actividad: número de visitas y número de llamadas telefónicas realizadas desde Saiatu. Datos al alta de Siatu: motivo del alta, lugar de fallecimiento, motivo de ingreso hospitalario si lo hubiera (claudicación familiar, mal control de síntomas -dolor, disnea, u otro, no controlado con tratamiento indicado-, deseo de fallecimiento en hospital), coincidencia con lugar deseado de fallecimiento.
Análisis de los datos: la descripción de la muestra se realizó utilizando frecuencias absolutas y porcentajes correspondientes en función del lugar donde finalmente falleció el paciente. La asociación entre el fallecimiento en hospital o domicilio y cada una de las variables cualitativas recogidas se evaluó mediante el estadístico Chi-cuadrado o el estadístico exacto de Fisher en el caso de las variables dicotómicas. Tras comprobar que los datos seguían una distribución normal mediante el test de Kolmogorov-Smirnov, la comparación de medias en las variables continuas se realizó mediante el t-test de Student. Se analizaron por separado las variables sociodemográficas como descripción de la muestra, las asociadas a la sintomatología y necesidades de cuidado de los pacientes y, por último, los aspectos más relacionados con los objetivos de Saiatu. Se consideró un nivel de significación del 95%. Finalmente, se realizó un análisis de regresión logística con el lugar de fallecimiento (domicilio/hospital) como variable dependiente. Se introdujeron como variables independientes en bloque las variables que resultaron significativas con nivel de significación del 85% en el análisis univariante. Todos los análisis estadísticos se efectuaron mediante el programa informático Statistical Package for Social Sciences versión 20 (SPSS, Chicago, IL, EE. UU.).
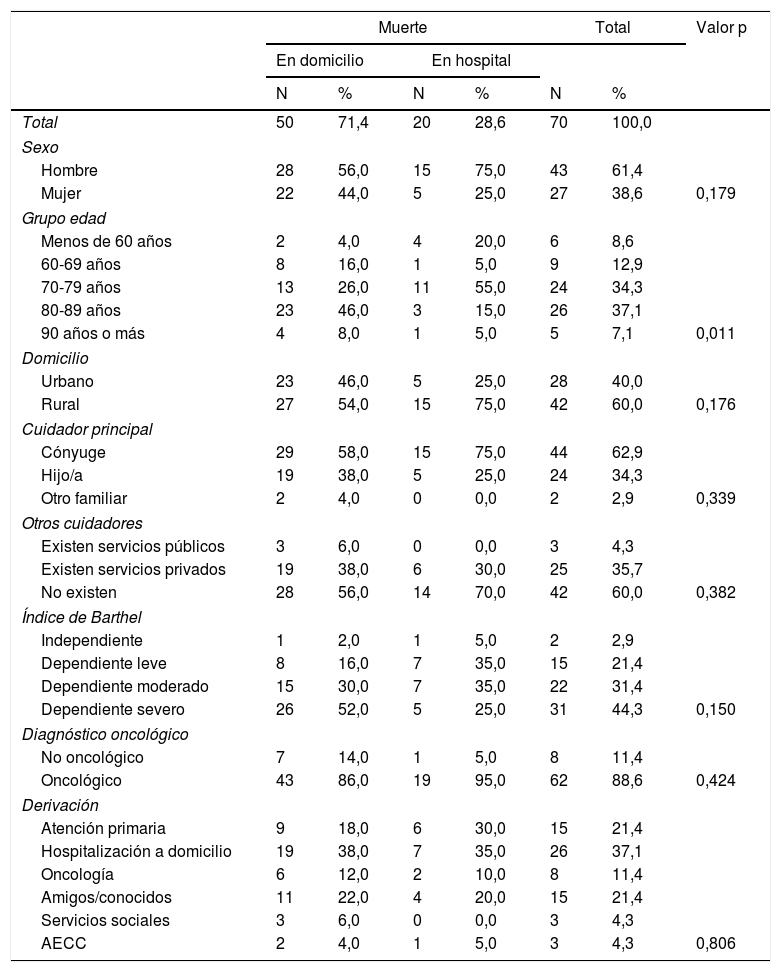
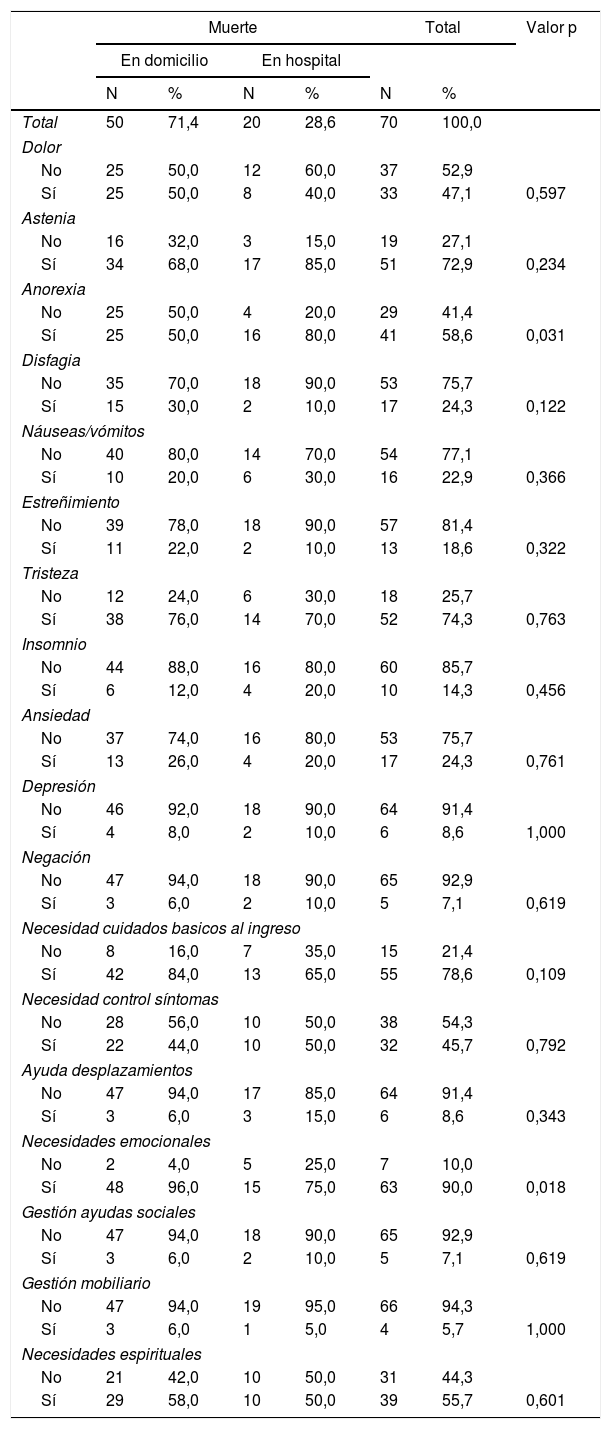
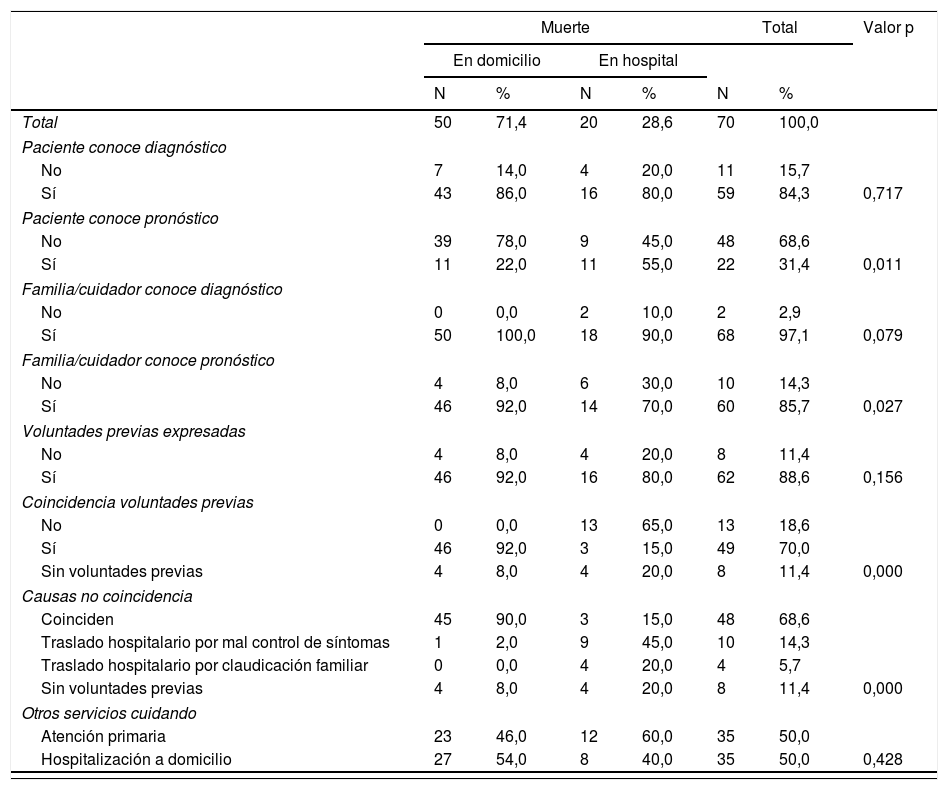
ResultadosLa población de estudio fue de 70 pacientes; los datos sociodemográficos de pacientes y cuidadores, diagnóstico y servicio que deriva se presentan en la tabla 1. Los síntomas clínicos al ingreso y las necesidades detectadas aparecen en la tabla 2. El grado de conocimiento de diagnóstico y pronóstico de pacientes y familiares se refleja en la tabla 3.
Características sociodemográficas de los pacientes atendidos por Saiatu, según el lugar de fallecimiento
| Muerte | Total | Valor p | |||||
|---|---|---|---|---|---|---|---|
| En domicilio | En hospital | ||||||
| N | % | N | % | N | % | ||
| Total | 50 | 71,4 | 20 | 28,6 | 70 | 100,0 | |
| Sexo | |||||||
| Hombre | 28 | 56,0 | 15 | 75,0 | 43 | 61,4 | |
| Mujer | 22 | 44,0 | 5 | 25,0 | 27 | 38,6 | 0,179 |
| Grupo edad | |||||||
| Menos de 60 años | 2 | 4,0 | 4 | 20,0 | 6 | 8,6 | |
| 60-69 años | 8 | 16,0 | 1 | 5,0 | 9 | 12,9 | |
| 70-79 años | 13 | 26,0 | 11 | 55,0 | 24 | 34,3 | |
| 80-89 años | 23 | 46,0 | 3 | 15,0 | 26 | 37,1 | |
| 90 años o más | 4 | 8,0 | 1 | 5,0 | 5 | 7,1 | 0,011 |
| Domicilio | |||||||
| Urbano | 23 | 46,0 | 5 | 25,0 | 28 | 40,0 | |
| Rural | 27 | 54,0 | 15 | 75,0 | 42 | 60,0 | 0,176 |
| Cuidador principal | |||||||
| Cónyuge | 29 | 58,0 | 15 | 75,0 | 44 | 62,9 | |
| Hijo/a | 19 | 38,0 | 5 | 25,0 | 24 | 34,3 | |
| Otro familiar | 2 | 4,0 | 0 | 0,0 | 2 | 2,9 | 0,339 |
| Otros cuidadores | |||||||
| Existen servicios públicos | 3 | 6,0 | 0 | 0,0 | 3 | 4,3 | |
| Existen servicios privados | 19 | 38,0 | 6 | 30,0 | 25 | 35,7 | |
| No existen | 28 | 56,0 | 14 | 70,0 | 42 | 60,0 | 0,382 |
| Índice de Barthel | |||||||
| Independiente | 1 | 2,0 | 1 | 5,0 | 2 | 2,9 | |
| Dependiente leve | 8 | 16,0 | 7 | 35,0 | 15 | 21,4 | |
| Dependiente moderado | 15 | 30,0 | 7 | 35,0 | 22 | 31,4 | |
| Dependiente severo | 26 | 52,0 | 5 | 25,0 | 31 | 44,3 | 0,150 |
| Diagnóstico oncológico | |||||||
| No oncológico | 7 | 14,0 | 1 | 5,0 | 8 | 11,4 | |
| Oncológico | 43 | 86,0 | 19 | 95,0 | 62 | 88,6 | 0,424 |
| Derivación | |||||||
| Atención primaria | 9 | 18,0 | 6 | 30,0 | 15 | 21,4 | |
| Hospitalización a domicilio | 19 | 38,0 | 7 | 35,0 | 26 | 37,1 | |
| Oncología | 6 | 12,0 | 2 | 10,0 | 8 | 11,4 | |
| Amigos/conocidos | 11 | 22,0 | 4 | 20,0 | 15 | 21,4 | |
| Servicios sociales | 3 | 6,0 | 0 | 0,0 | 3 | 4,3 | |
| AECC | 2 | 4,0 | 1 | 5,0 | 3 | 4,3 | 0,806 |
Síntomas clínicos y necesidades detectadas al ingreso en Saiatu, según lugar de fallecimiento
| Muerte | Total | Valor p | |||||
|---|---|---|---|---|---|---|---|
| En domicilio | En hospital | ||||||
| N | % | N | % | N | % | ||
| Total | 50 | 71,4 | 20 | 28,6 | 70 | 100,0 | |
| Dolor | |||||||
| No | 25 | 50,0 | 12 | 60,0 | 37 | 52,9 | |
| Sí | 25 | 50,0 | 8 | 40,0 | 33 | 47,1 | 0,597 |
| Astenia | |||||||
| No | 16 | 32,0 | 3 | 15,0 | 19 | 27,1 | |
| Sí | 34 | 68,0 | 17 | 85,0 | 51 | 72,9 | 0,234 |
| Anorexia | |||||||
| No | 25 | 50,0 | 4 | 20,0 | 29 | 41,4 | |
| Sí | 25 | 50,0 | 16 | 80,0 | 41 | 58,6 | 0,031 |
| Disfagia | |||||||
| No | 35 | 70,0 | 18 | 90,0 | 53 | 75,7 | |
| Sí | 15 | 30,0 | 2 | 10,0 | 17 | 24,3 | 0,122 |
| Náuseas/vómitos | |||||||
| No | 40 | 80,0 | 14 | 70,0 | 54 | 77,1 | |
| Sí | 10 | 20,0 | 6 | 30,0 | 16 | 22,9 | 0,366 |
| Estreñimiento | |||||||
| No | 39 | 78,0 | 18 | 90,0 | 57 | 81,4 | |
| Sí | 11 | 22,0 | 2 | 10,0 | 13 | 18,6 | 0,322 |
| Tristeza | |||||||
| No | 12 | 24,0 | 6 | 30,0 | 18 | 25,7 | |
| Sí | 38 | 76,0 | 14 | 70,0 | 52 | 74,3 | 0,763 |
| Insomnio | |||||||
| No | 44 | 88,0 | 16 | 80,0 | 60 | 85,7 | |
| Sí | 6 | 12,0 | 4 | 20,0 | 10 | 14,3 | 0,456 |
| Ansiedad | |||||||
| No | 37 | 74,0 | 16 | 80,0 | 53 | 75,7 | |
| Sí | 13 | 26,0 | 4 | 20,0 | 17 | 24,3 | 0,761 |
| Depresión | |||||||
| No | 46 | 92,0 | 18 | 90,0 | 64 | 91,4 | |
| Sí | 4 | 8,0 | 2 | 10,0 | 6 | 8,6 | 1,000 |
| Negación | |||||||
| No | 47 | 94,0 | 18 | 90,0 | 65 | 92,9 | |
| Sí | 3 | 6,0 | 2 | 10,0 | 5 | 7,1 | 0,619 |
| Necesidad cuidados basicos al ingreso | |||||||
| No | 8 | 16,0 | 7 | 35,0 | 15 | 21,4 | |
| Sí | 42 | 84,0 | 13 | 65,0 | 55 | 78,6 | 0,109 |
| Necesidad control síntomas | |||||||
| No | 28 | 56,0 | 10 | 50,0 | 38 | 54,3 | |
| Sí | 22 | 44,0 | 10 | 50,0 | 32 | 45,7 | 0,792 |
| Ayuda desplazamientos | |||||||
| No | 47 | 94,0 | 17 | 85,0 | 64 | 91,4 | |
| Sí | 3 | 6,0 | 3 | 15,0 | 6 | 8,6 | 0,343 |
| Necesidades emocionales | |||||||
| No | 2 | 4,0 | 5 | 25,0 | 7 | 10,0 | |
| Sí | 48 | 96,0 | 15 | 75,0 | 63 | 90,0 | 0,018 |
| Gestión ayudas sociales | |||||||
| No | 47 | 94,0 | 18 | 90,0 | 65 | 92,9 | |
| Sí | 3 | 6,0 | 2 | 10,0 | 5 | 7,1 | 0,619 |
| Gestión mobiliario | |||||||
| No | 47 | 94,0 | 19 | 95,0 | 66 | 94,3 | |
| Sí | 3 | 6,0 | 1 | 5,0 | 4 | 5,7 | 1,000 |
| Necesidades espirituales | |||||||
| No | 21 | 42,0 | 10 | 50,0 | 31 | 44,3 | |
| Sí | 29 | 58,0 | 10 | 50,0 | 39 | 55,7 | 0,601 |
Características relacionadas con Saiatu en los pacientes atendidos según el lugar de fallecimiento
| Muerte | Total | Valor p | |||||
|---|---|---|---|---|---|---|---|
| En domicilio | En hospital | ||||||
| N | % | N | % | N | % | ||
| Total | 50 | 71,4 | 20 | 28,6 | 70 | 100,0 | |
| Paciente conoce diagnóstico | |||||||
| No | 7 | 14,0 | 4 | 20,0 | 11 | 15,7 | |
| Sí | 43 | 86,0 | 16 | 80,0 | 59 | 84,3 | 0,717 |
| Paciente conoce pronóstico | |||||||
| No | 39 | 78,0 | 9 | 45,0 | 48 | 68,6 | |
| Sí | 11 | 22,0 | 11 | 55,0 | 22 | 31,4 | 0,011 |
| Familia/cuidador conoce diagnóstico | |||||||
| No | 0 | 0,0 | 2 | 10,0 | 2 | 2,9 | |
| Sí | 50 | 100,0 | 18 | 90,0 | 68 | 97,1 | 0,079 |
| Familia/cuidador conoce pronóstico | |||||||
| No | 4 | 8,0 | 6 | 30,0 | 10 | 14,3 | |
| Sí | 46 | 92,0 | 14 | 70,0 | 60 | 85,7 | 0,027 |
| Voluntades previas expresadas | |||||||
| No | 4 | 8,0 | 4 | 20,0 | 8 | 11,4 | |
| Sí | 46 | 92,0 | 16 | 80,0 | 62 | 88,6 | 0,156 |
| Coincidencia voluntades previas | |||||||
| No | 0 | 0,0 | 13 | 65,0 | 13 | 18,6 | |
| Sí | 46 | 92,0 | 3 | 15,0 | 49 | 70,0 | |
| Sin voluntades previas | 4 | 8,0 | 4 | 20,0 | 8 | 11,4 | 0,000 |
| Causas no coincidencia | |||||||
| Coinciden | 45 | 90,0 | 3 | 15,0 | 48 | 68,6 | |
| Traslado hospitalario por mal control de síntomas | 1 | 2,0 | 9 | 45,0 | 10 | 14,3 | |
| Traslado hospitalario por claudicación familiar | 0 | 0,0 | 4 | 20,0 | 4 | 5,7 | |
| Sin voluntades previas | 4 | 8,0 | 4 | 20,0 | 8 | 11,4 | 0,000 |
| Otros servicios cuidando | |||||||
| Atención primaria | 23 | 46,0 | 12 | 60,0 | 35 | 50,0 | |
| Hospitalización a domicilio | 27 | 54,0 | 8 | 40,0 | 35 | 50,0 | 0,428 |
| Media | DE | Media | DE | Media | DE | Valor p | |
|---|---|---|---|---|---|---|---|
| Días con Saiatu | 36,36 | 71,8 | 51,50 | 71,6 | 40,69 | 71,6 | 0,428 |
| Visitas de Saiatu | 14,46 | 29,8 | 14,15 | 22,0 | 14,37 | 27,7 | 0,967 |
| Llamadas de Saiatu | 19,54 | 29,2 | 23,65 | 25,7 | 20,71 | 28,1 | 0,584 |
| Visitas y llamadas de Saiatu en el duelo | 2,28 | 1,4 | 4,05 | 6,9 | 2,79 | 3,9 | 0,268 |
El perfil medio se ha correspondido con un hombre, de edad media de 77 años, con cuidador principal identificado, mayoritariamente el cónyuge, diagnosticado de cáncer, con dependencia total a moderada, conocedor del diagnóstico pero no del pronóstico de su enfermedad, y derivado principalmente desde atención primaria y hospitalización a domicilio.
El 71,4% de los pacientes fallecieron en su domicilio y el 28,6% en el hospital. El 95,1% de los pacientes que manifestaron sus voluntades deseaban fallecer en su domicilio. El 92% de los que fallecieron en el domicilio lo hicieron en el lugar que deseaban, mientras que el 65% de los que lo hicieron en el hospital deseaban fallecer en su domicilio, siendo la causa más frecuente de la no coincidencia el ingreso por mal control de síntomas (p: 0,000), tal como se aprecia en la tabla 3. Globalmente el 79,03% de los pacientes falleció en su lugar de preferencia.
No encontramos diferencias estadísticamente significativas, entre las visitas o llamadas telefónicas recibidas por parte del equipo, entre los pacientes que fallecieron en el domicilio o en el hospital (tabla 3).
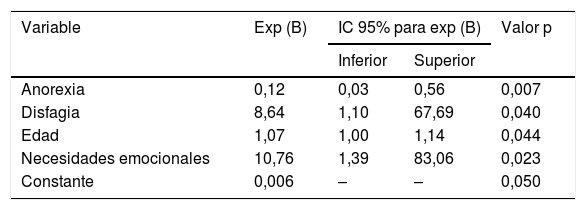
En la regresión logística de los factores asociados a una mayor probabilidad de muerte en domicilio, la edad, la disfagia y la presencia de necesidades emocionales se asocian a mayor probabilidad de morir en domicilio, mientras que la anorexia se asocia a muerte en el hospital (tabla 4). Aunque en el análisis univariante el conocimiento del pronóstico por parte del paciente se asocia significativamente a la muerte en el hospital, esa asociación desaparece en el análisis multivariante.
Análisis multivariante de los factores asociados a la probabilidad de morir en domicilio de los pacientes atendidos por Saiatu
| Variable | Exp (B) | IC 95% para exp (B) | Valor p | |
|---|---|---|---|---|
| Inferior | Superior | |||
| Anorexia | 0,12 | 0,03 | 0,56 | 0,007 |
| Disfagia | 8,64 | 1,10 | 67,69 | 0,040 |
| Edad | 1,07 | 1,00 | 1,14 | 0,044 |
| Necesidades emocionales | 10,76 | 1,39 | 83,06 | 0,023 |
| Constante | 0,006 | – | – | 0,050 |
El principal hallazgo de este estudio es que el programa ha promovido de forma eficaz que los pacientes falleciesen en el entorno que ellos querían. El 71,4% de los pacientes atendidos por Saiatu han fallecido en casa frente al 28,6% que lo hizo en el hospital. En nuestra Comunidad Autónoma el 60% de los pacientes terminales de cáncer mueren en un hospital frente al 40% que lo hacen en su domicilio3. Datos publicados del Directorio SECPAL hablan de que los equipos de soporte domiciliarios a nivel nacional consiguen una cifra de muerte en domicilio entre el 56,5 y el 68%13. El diseño de nuestro estudio, meramente descriptivo, no nos permite afirmar que Saiatu favorezca la muerte en domicilio, aunque nos puede mostrar factores que se han visto asociados y que habría que evidenciar con otros estudios. Es de destacar que el 92% de los pacientes que fallecieron en su domicilio habían expresado el deseo de morir en casa (el restante 8% no se había manifestado), mientras que de los fallecidos en el hospital un 65% hubiese deseado fallecer en su domicilio, y que el 79% de los pacientes lo hicieron en el lugar que habían expresado, siendo este uno de los objetivos que nos parece fundamental desde Saiatu. Tal como refieren Gomes y Higginson en una revisión sistemática4, las preferencias del paciente se asocian fuertemente con la muerte en casa. Beccaro et al. refieren en Italia que el 93,5% de los pacientes que expresaron sus preferencias eligió morir en casa, con un 67,1% de su muestra que murió en el sitio de preferencia14.
La población beneficiaria del programa Saiatu se corresponde con aquellas personas que padecen una enfermedad en fase terminal oncológica o crónica avanzada no oncológica. Aún así, la población que mayoritariamente ha sido atendida por el programa tenía diagnóstico oncológico (88,6 vs. 11,4% no oncológicos), hallazgo frecuente en otros estudios consultados15,16. Si bien la necesidad de recibir los cuidados paliativos es a menudo más clara para este tipo de pacientes -por lo que estas proporciones no son extrañas en la generalidad de los equipos de cuidados paliativos- se deberían incrementar los esfuerzos para ampliar la atención hacia el colectivo de pacientes no oncológicos, profundizando en los criterios que permitan la derivación adecuada de este tipo de pacientes al programa.
En lo que se refiere a la valoración social y sintomática, hasta un 60% de las familias no contaban con ninguna ayuda de tipo social, siendo el cónyuge el cuidador principal en la mayoría de los casos (60%), similar a lo que aparece en otros estudios1,17. Es destacable que solamente un 4,3% de las familias contaban con ayudas públicas; el tiempo que transcurre, en muchas ocasiones, hasta que se realiza la valoración de dependencia y la obtención de ayudas hace que muchas familias no dispongan de otros recursos en esta fase final, y a veces corta, de la vida de su familiar, y Saiatu colabora a rellenar ese tiempo de espera. Es por esto que nos parece fundamental el apoyo que nuestro equipo ofrece al cuidador principal, aportándole apoyo, información, disposición y la posibilidad de un respiro que le permita continuar en su labor de cuidado, teniendo en cuenta que un 75% de los pacientes tenían una dependencia severa/moderada. Los síntomas que se presentan en la mayoría de los pacientes no difieren de los habituales en este tipo de pacientes con enfermedad avanzada.
La causa más frecuente de ingreso fue el mal control sintomático y después la claudicación familiar, lo cual difiere de otros estudios en los que se presenta esta última como causa del ingreso de los pacientes15. Pensamos que el apoyo que Saiatu presta al cuidador principal y el hecho de disponer de un teléfono permanente para cualquier consulta puede influir en el menor grado de claudicación de la familia.
No encontramos diferencias en la intensidad de la atención realizada desde Saiatu (visitas, llamadas telefónicas) entre los pacientes fallecidos en domicilio y los que lo hicieron en el hospital, por lo que no es este un factor que haya influido en el hecho de que el paciente falleciera en su casa, habiéndose prestado por tanto una atención similar a uno y otro grupo.
De las 6 variables que mostraban asociación estadística con la probabilidad de muerte en el domicilio, solo 4 se mantienen en el análisis multivariante: edad, disfagia y la presencia de necesidades emocionales en la valoración inicial, mientras que la anorexia se asocia a muerte en el hospital. No encontramos asociación entre el grado de información de paciente y familia con el lugar del fallecimiento del paciente, dato que sí aparece en otros estudios9. El mismo autor halla asociación entre el apoyo social percibido por el cuidador y el número de visitas al domicilio con la probabilidad de muerte en el domicilio, y es este apoyo una de las funciones que creemos primordial por parte de Saiatu.
Como conclusión, pensamos que la coordinación de los recursos sociales y sanitarios en cuidados paliativos no es un elemento de excelencia, sino un requisito, y coincidimos con la recomendación del Documento de Consenso SECPAL-semFYC que recomienda un modelo de asistencia compartida entre la asistencia primaria y los otros recursos, y que deberían existir medidas de apoyo sociosanitario para facilitar el cuidado de los pacientes en su domicilio18. Este enfoque, en el País Vasco, engarza con la Ley 12/2008, de 5 de diciembre de Servicios Sociales19, que define la atención sociosanitaria como el conjunto de cuidados destinados a las personas que, por causa de graves problemas de salud o limitaciones funcionales y/o de riesgo de exclusión social, necesitan una atención sanitaria y social simultánea, coordinada y estable, ajustada al principio de continuidad de la atención1. Los criterios para la definición de grupos diana del espacio sociosanitario incluyen la necesidad simultánea de atención social y sanitaria, que esa necesidad sea significativa en ambos campos, tanto en intensidad como en duración, y que los efectos de las intervenciones desde ambos sectores sean sinérgicos20. La consecuencia principal es que ambos servicios se deben prestar de forma conjunta y no solamente coordinada.
El estudio no está exento de limitaciones. Al tratarse de un estudio retrospectivo, el análisis de la información ha estado limitado a las variables que se habían registrado con anterioridad. El principal sesgo de información respecto a la actividad de Saiatu se ha producido por la variabilidad en la información recogida por parte de los profesionales que, en ocasiones, ha dado lugar a un registro incompleto de los expedientes. Por otro lado, la presencia de otros recursos sanitarios apoyando el cuidado del enfermo en su domicilio, como atención primaria u hospitalización a domicilio, hace imposible la imputación de los resultados a la sola presencia de Saiatu.
Líneas futuras de investigación: en enero de 2012 se realizó un estudio observacional retrospectivo con el fin de describir las características del servicio prestado y estudiar si el nuevo servicio del ámbito de lo social y la coordinación sociosanitaria ofrecida había ocasionado algún efecto en el uso de los recursos sanitarios por parte de estos pacientes al final de su vida. Este estudio fue desarrollado técnicamente por el equipo de Enterprising Solutions for Health S.L. a petición del Instituto Vasco de Innovación Sanitaria Oberri en colaboración con Denokinn (Centro vasco de innovación y emprendizaje). Los resultados de comparar una cohorte de casos y controles mostraron indicios de que el programa podría estar ocasionando una disminución en el consumo de recursos sanitarios hospitalarios y favoreciendo la permanencia del paciente en el domicilio, aumentando así la actividad domiciliaria de los profesionales de atención primaria. Así, tomando como base estos resultados se está desarrollando actualmente un estudio prospectivo que verifique o desmienta la hipótesis de que la ayuda social a domicilio que ofrece Saiatu mejora la eficiencia del uso de los recursos sanitarios en estos pacientes21.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores no reconocen ningún conflicto de interés.
A Silvia Librada y Emilio Herrera, de Enterprising Solutions for Health, por su ayuda inestimable en la revisión del contenido. A Javier Mar y Arantzazu Arrospide, de la UGS de la OSI Alto Deba de Guipúzcoa, por su ayuda con el análisis estadístico de los resultados.
Josune Artetxe, Antxoni Pérez.
Proyecto Saiatu.