La trombosis venosa cerebral (TVC) es una causa infrecuente de ictus. Hasta la fecha se han reportado algunos casos asociados a infección por SARS-CoV-2, que parece aumentar la incidencia de fenómenos trombóticos1-4. Presentamos un caso de TVC asociada a COVID-19 que empezó con corea bilateral. Se trata de una mujer de 69 años con antecedentes de esteatosis hepática y fibromialgia, ingresada por neumonía bilateral por SARS-CoV-2, con anticuerpos IgG positivos y en tratamiento con enoxaparina profiláctica. El día 21 de infección despertó con afasia mixta, hemiparesia derecha leve y movimientos coreicos de las 4extremidades (Video 1), por lo que se activó el código ictus intrahospitalario.
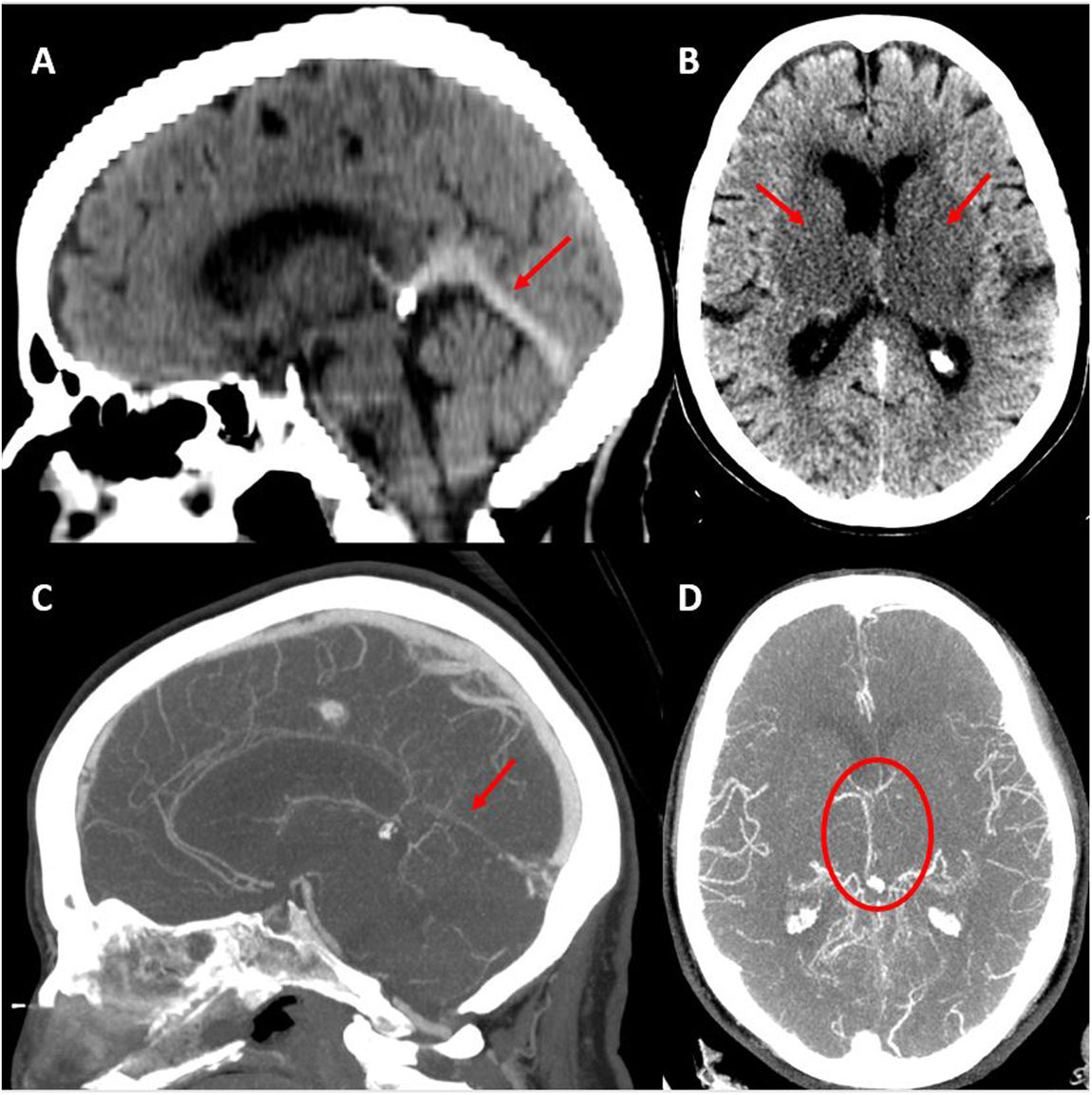
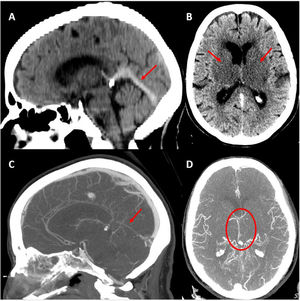
En TC/angio-TC se observaban infartos capsuloganglionares y talámicos bilaterales con trombosis de venas laterales, seno lateral izquierdo, seno recto y vena de Galeno (fig. 1). Analíticamente destacaba un dímero D elevado (3.160μg/L) sin trombocitopenia. Se pautó anticoagulación con enoxaparina. Durante las siguientes 24 h presentó evolución desfavorable, con movimientos coreicos persistentes y disminución progresiva del nivel de consciencia. Una nueva TC craneal evidenció transformación hemorrágica del infarto talámico izquierdo (fig. 2).
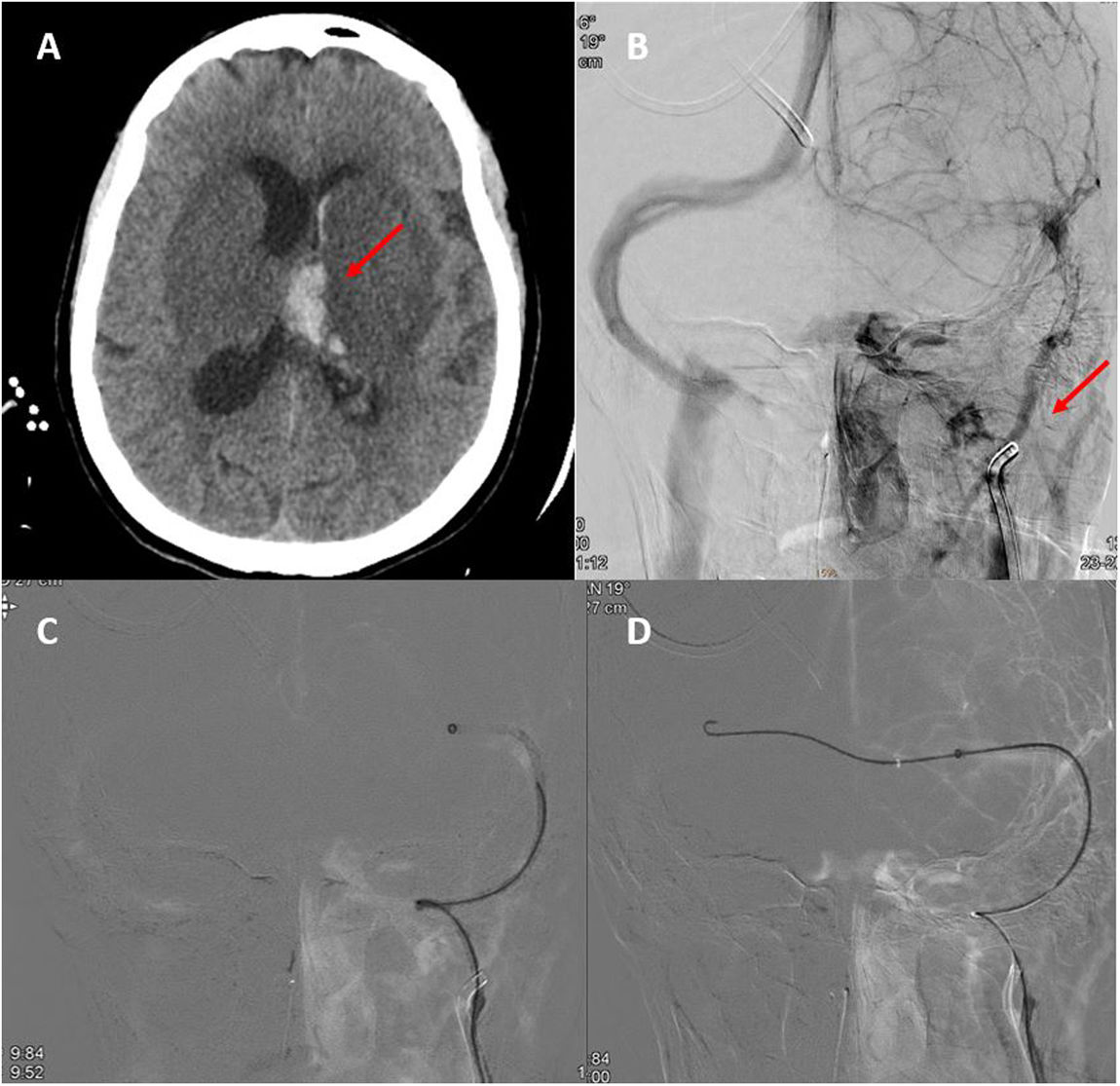
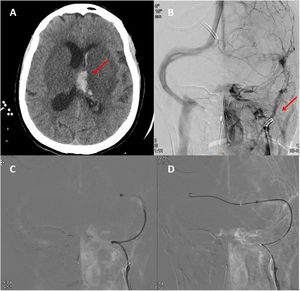
A) TC craneal basal en que se observa transformación hemorrágica del infarto talámico izquierdo. B) Neuroangiografía: opacificación irregular de vena yugular interna izquierda y ausencia de opacificación del sistema venoso ipsilateral distal. C y D) Neuroangiografía: paso de guía y catéter de trombectomía desde el seno transverso derecho hacia el izquierdo a través de la prensa de Herófilo.
Ante el empeoramiento, se decidió realizar arteriografía con trombectomía mecánica y se logró una recanalización parcial (fig. 2). Durante el procedimiento la paciente presentó un pico hipertensivo con midriasis bilateral arreactiva que persistió pese a las medidas antiedema. Se repitió TC craneal, sin cambios respecto a la previa. Finalmente, falleció. No fue posible extracción analítica para determinar anticuerpos antifosfolípidos ni completar un estudio de trombofilia.
En esta paciente destacamos 2aspectos. El primero es la asociación de TVC y COVID-19. La TVC constituye el 0,5-1% de las causas de ictus, con una incidencia estimada de 1,6 casos por cada 100.000 habitantes por año. Suele ocurrir en pacientes jóvenes, con ratio mujer:hombre 3:15,6. Entre los factores de riesgo se encuentran factores hormonales, estados protrombóticos hereditarios o adquiridos e infecciones, entre otros5. La presentación clínica varía según el territorio afectado; los síntomas más frecuentes son cefalea, déficits neurológicos focales, convulsiones y encefalopatía difusa. Está indicado iniciar tratamiento con heparina de bajo peso molecular, si bien la duración del tratamiento y el papel de los anticoagulantes orales no están bien definidos6. El tratamiento endovascular se plantea en casos graves sin mejoría o con empeoramiento pese a anticoagulación e implica una mayor tasa de complicaciones hemorrágicas intracraneales5,6.
En el último año la infección por SARS-CoV-2ha sido relacionada con un aumento del riesgo de fenómenos trombóticos, incluida la TVC. Mientras que la trombosis venosa profunda y la trombosis arterial parecen más frecuentes en pacientes con infección respiratoria moderada-grave, la TVC también se produce en pacientes con síntomas leves. En los casos reportados, se observa incidencia similar en mujeres y hombres; los pacientes son de mediana edad y sin comorbilidad importante1-4. La tendencia a presentar fenómenos trombóticos perdura durante semanas tras resolverse los síntomas infecciosos7. La trombosis asociada a COVID-19 parece deberse al daño endotelial mediado por la interacción del virus con el receptor ACE 2, la respuesta inflamatoria, que implica un aumento de citocinas relacionadas con un estado de hipercoagulabilidad, y la aparición transitoria de anticuerpos con acción protrombótica, como los antifosfolípido2-4,7. Este último fenómeno se ha observado también en infecciones víricas agudas por VVZ, CMV o parvovirus B3. Analíticamente es común la elevación del dímero D y de la proteína C reactiva; la existencia de otros marcadores de riesgo trombótico es variable4,7.
En los casos de TVC asociada a COVID-19 se aprecia mayor tendencia a la trombosis de territorios venosos profundos. Este factor podría estar relacionado con un peor pronóstico, pues se ha observado mayor mortalidad en pacientes con infección por SARS-CoV-2 (incluso leve) y TVC en comparación con pacientes que presentan solo una de estas dolencias4. Respecto al manejo, el inicio precoz de anticoagulación constituye el principal punto del tratamiento1-4,7. La elección del fármaco óptimo y la duración de la administración de este todavía se desconocen1.
El segundo aspecto destacable en este caso es la asociación entre TVC y corea bilateral. Los trastornos del movimiento causados por ictus son raros. Tanto la enfermedad de pequeño vaso como los ictus pequeños en territorio profundo representan los tipos de infarto más frecuentes relacionados con movimientos anormales y, más habitualmente, los hemorrágicos8-10. Dentro de los trastornos de movimiento como manifestación del ictus, la hemicorea-hemibalismo está descrita como el más frecuente; aun así, aparece en menos del 1% de pacientes con infarto agudo. En el 90% de las ocasiones es unilateral8,9 y está producido por lesión talámica o de los ganglios basales8.
Por tanto, se debe considerar el aumento del riesgo de TVC en pacientes con infección por SARS-CoV-2 y focalidad neurológica de nueva aparición, e iniciar anticoagulación precoz, dado el mal pronóstico. Hasta la actualidad se desconocen el tratamiento anticoagulante óptimo y su duración. Por otra parte, aunque la corea es el trastorno del movimiento postictus más frecuente, la literatura médica sobre afectación bilateral es escasa. Cuando se trata de TVC, la implicación del sistema venoso profundo propicia su aparición.
FinanciaciónNo.
Conflicto de interesesNinguno.