El síndrome neurocutáneo de Sturge-Weber (SSW) o angiomatosis encefalotrigeminal es el más frecuente de los síndromes neurocutáneos con predominio de anomalías vasculares, de aparición esporádica y que en su forma completa comprende la asociación de anomalías vasculares cerebrales (angioma pial o leptomeníngeo), cutáneas (angioma facial) y oculares (angioma coroideo)1,2. Describimos el caso de un paciente con SSW de comienzo muy tardío, presentándose con un síndrome confusional agudo, una crisis convulsiva y una hemianopsia homónima.
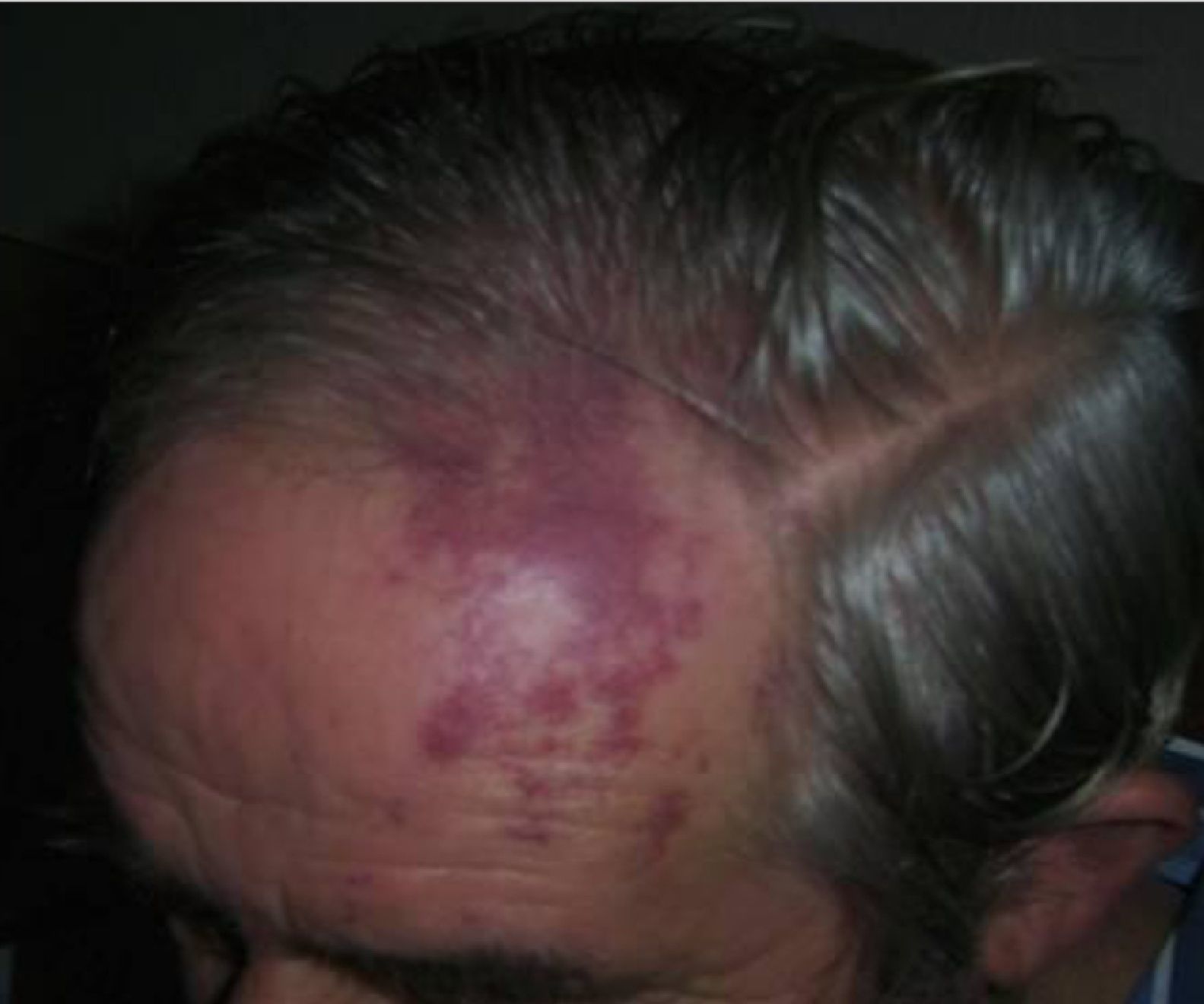
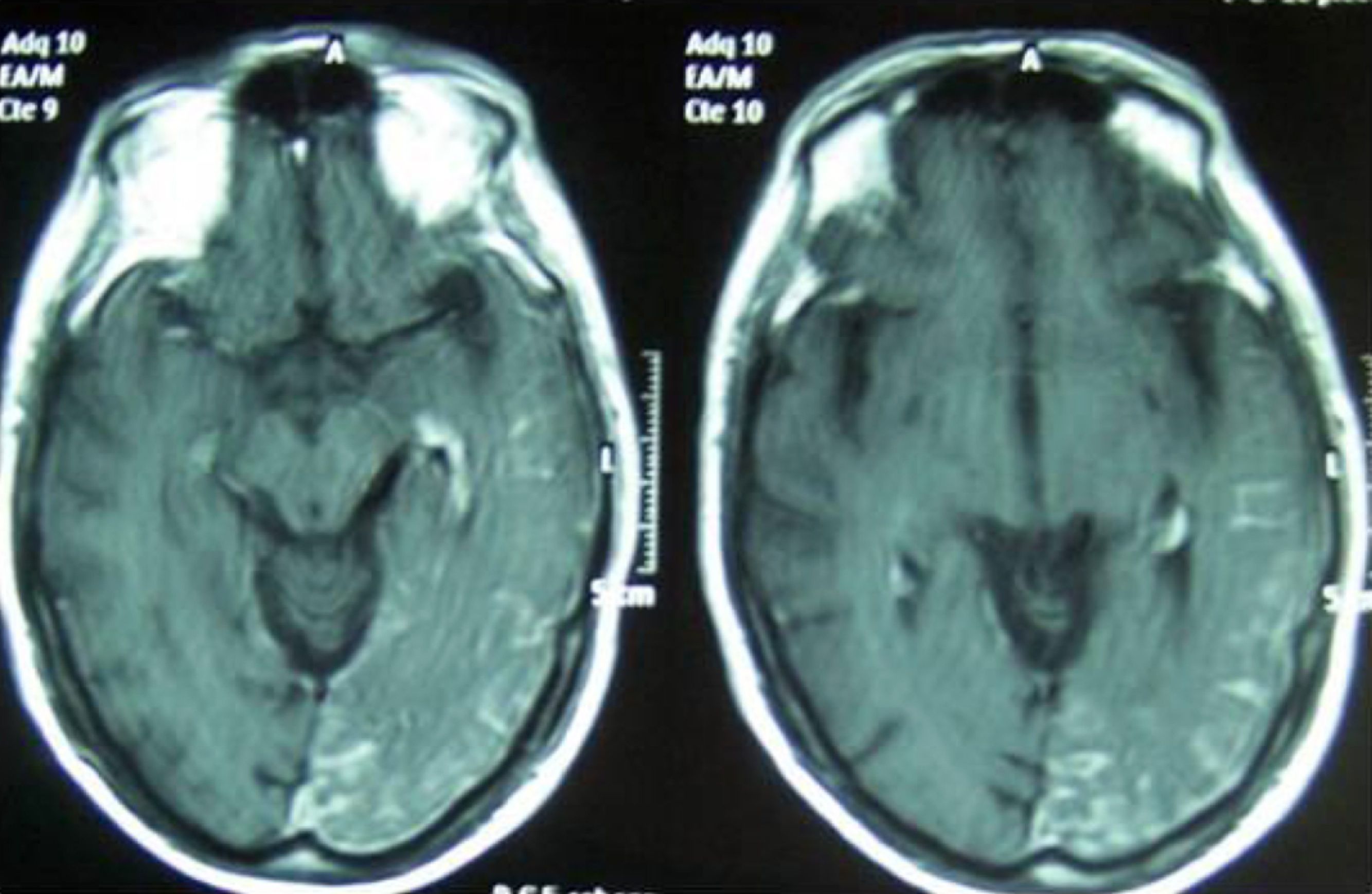
Se trata de un varón de 64 años, exfumador, bebedor de 80 g de etanol/día, con antecedentes de diabetes, que en las 48 h previas al ingreso inicia un cuadro confusional con trastorno de la conducta/comportamiento, presentando en el servicio de Urgencias una crisis convulsiva tónico-clónica generalizada. La tomografía computarizada de urgencias no mostraba enfermedad intracraneal aguda y la punción lumbar mostró un líquido cefalorraquídeo acelular con 73,3mg/dl de proteínas. Al ingreso está consciente, desorientado, intranquilo, con afasia sensitiva y coprolalia, iniciándose tratamiento con levetiracetam por vía endovenosa. A las 48 h se resuelve el cuadro confusional y la exploración neurológica muestra un paciente orientado, con nistagmus horizontal bilateral, hemianopsia homónima derecha, apraxia del miembro superior derecho y una marcha inestable con lateralización a la derecha. En la región frontal izquierda (territorio de la rama oftálmica del v par) presenta un angioma cutáneo de pequeño tamaño (fig. 1). Se realizó una interconsulta con el servicio de Oftalmología que descartó la presencia de angioma coroideo. A los 7 días se realizó el estudio de RM encefálica, donde se identificó una malformación vascular parenquimatosa con extensión leptomeníngea temporo-parieto-occipital izquierda con atrofia del parénquima subyacente. Así, en las secuencias con contraste se observa una prominencia del plexo coroide a nivel auricular del ventrículo lateral izquierdo, que se continúa con una gruesa vena de drenaje, que tras un trayecto subependimario se hace superficial en la cara medial del lóbulo temporal para drenar en la vena de Galeno; además, se destaca la presencia de un realce lineal extraaxial ocupando los surcos corticales de los lóbulos occipital, temporal posterior y parietal izquierdos (fig. 2). El electroencefalograma (EEG) realizado a las 72 h del ingreso hospitalario mostró una actividad paroxística a nivel temporal posterior y occipital izquierdos. El paciente evolucionó favorablemente recuperando la hemianopsia y el trastorno del equilibrio, y sin nuevas crisis convulsivas desde la instauración del tratamiento con levetiracetam. Un control EEG realizado tras el alta hospitalaria mostró la desaparición de la actividad paroxística presente durante la fase aguda.
Nuestro paciente presenta varias características que podemos considerar como atípicas de un SSW. La primera es el diagnóstico tardío, ya que el SSW suele ser diagnosticado en edad pediátrica1,2,4, siendo la clínica neurológica más frecuente las crisis epilépticas que se presentan en el 75-90% de los pacientes, la mitad antes del año de vida, y menos del 10% de los casos comienzan con crisis después de los 5 años1,2.
Es típico que el angioma leptomeníngeo se sitúe ipsolateral al nevus cutáneo. Aunque la distribución del angioma facial es más frecuente en el territorio de distribución de la rama maxilar del trigémino (V2)3, solo existe afectación ocular y/o neurológica cuando está afectada la rama oftálmica (V1)1-4. En nuestro paciente, el angioma afectaba una pequeña porción del área de V1, y en este sentido, según el trabajo de Enjolras et al., la probabilidad de asociarse a un SSW sería baja. En concreto, estos autores, sobre una población de 106 casos con el típico angioma facial en vino de Oporto, establecieron que el riesgo de asociarse a SSW era bajo si la afectación del territorio de V1 era parcial, de forma que el SSW solo estaba presente en el 6% de estos pacientes4.
Los pacientes con SSW pueden presentar alteraciones del campo visual en forma de hemianopsia o cuadrantanopsia, e incluso ceguera cortical si el angioma pial afecta a la corteza occipital de forma bilateral. En nuestro caso, la hemianopsia homónima se resolvió durante las 3 semanas siguientes. En este sentido, hemos encontrado en la literatura un caso similar de un paciente diagnosticado de SSW a la edad de 45 años que también presentó hemianopsia homónima y que se resolvió a los 3 meses del seguimiento5. Intentar explicar la resolución de la hemianopsia no es fácil, pero podría deberse al cese de la actividad paroxística de la región occipital con el levetiracetam y, por tanto, considerarla como una clínica ictal/postictal, o bien a la resolución del edema vasogénico que puede desarrollarse durante una crisis epiléptica6, aunque esta segunda hipótesis no pudo demostrarse en nuestro estudio de RM encefálica. Los mismos mecanismos patogénicos podríamos involucrarlos en la resolución de otros síntomas, como la afasia sensitiva y la apraxia del brazo derecho.
Nuestro caso clínico ayuda a concienciarnos de que el SSW no es de presentación exclusiva en la infancia y que la presencia del angioma en vino de Oporto afectando al territorio de V1 en un paciente con focalidad neurológica nos obliga a descartar la presencia de la malformación vascular pial propia de dicho síndrome.