El hipertiroidismo es un trastorno raro en la infancia1 cuya causa más frecuente es la enfermedad de Graves, trastorno autoinmune producido por anticuerpos contra el receptor de TSH (TSI)2. Tiene un pico de incidencia entre los 11 y 15 años3,4. El espectro clínico es variado, predominando taquicardia, bocio, pérdida de peso, temblor, palpitaciones, diarrea y trastorno de sueño5; y en menor medida, manifestaciones neuropsiquiátricas. Por este motivo, se exponen 2 casos clínicos de pacientes diagnosticados de enfermedad de Graves, que inicialmente fueron derivados a la consulta de neurología infantil por manifestaciones neuropsiquiátricas.
Casos clínicosCaso 1Niño de 11 años diagnosticado de trastorno de déficit de atención e hiperactividad (TDAH) a los 5 años; desde los 6 años en tratamiento con metilfenidato con respuesta parcial. En la evolución aparecieron síntomas de trastorno del control de impulsos y trastorno oposicionista desafiante (TOD) por lo que se pautó en psiquiatría risperidona que hubo que retirar por efectos secundarios. Acude de nuevo a neuropediatría por empeoramiento conductual y sintomatología TDAH en el último año, asociando además cefalea, incremento del apetito, palpitaciones, labilidad emocional y empeoramiento del rendimiento escolar. En la exploración física destaca taquicardia a 111lpm, temblor intencional e inquietud motriz. Ante la tórpida evolución y la escasa respuesta a estimulantes y neurolépticos se realiza estudio de función tiroidea encontrándose aumento de T3 y T4 libre con TSH suprimida, y anticuerpos TSI positivos (tabla 1). Con el diagnóstico de hipertiroidismo se inicia tratamiento con metimazol y propranolol, con excelente respuesta, desapareciendo el temblor y palpitaciones, normalizándose la frecuencia cardiaca y mejorando la inquietud, el sueño y el rendimiento escolar.
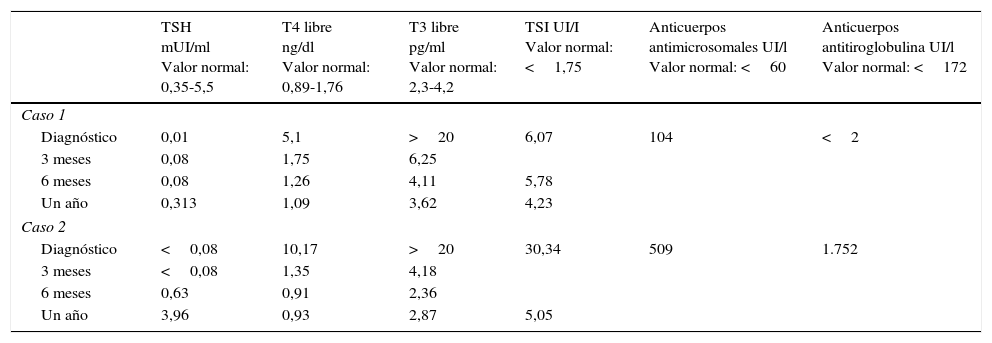
Función tiroidea. Casos clínicos
| TSH mUI/ml Valor normal: 0,35-5,5 | T4 libre ng/dl Valor normal: 0,89-1,76 | T3 libre pg/ml Valor normal: 2,3-4,2 | TSI UI/I Valor normal: <1,75 | Anticuerpos antimicrosomales UI/l Valor normal: <60 | Anticuerpos antitiroglobulina UI/l Valor normal: <172 | |
|---|---|---|---|---|---|---|
| Caso 1 | ||||||
| Diagnóstico | 0,01 | 5,1 | >20 | 6,07 | 104 | <2 |
| 3 meses | 0,08 | 1,75 | 6,25 | |||
| 6 meses | 0,08 | 1,26 | 4,11 | 5,78 | ||
| Un año | 0,313 | 1,09 | 3,62 | 4,23 | ||
| Caso 2 | ||||||
| Diagnóstico | <0,08 | 10,17 | >20 | 30,34 | 509 | 1.752 |
| 3 meses | <0,08 | 1,35 | 4,18 | |||
| 6 meses | 0,63 | 0,91 | 2,36 | |||
| Un año | 3,96 | 0,93 | 2,87 | 5,05 | ||
Mujer de 14 años que acude por cefalea frontal opresiva diaria sin criterios de organicidad junto con ansiedad generalizada, labilidad emocional, disminución del rendimiento escolar e insomnio, de 12 meses de evolución. En la exploración física destaca taquicardia a 137lpm, bocio grado II, temblor postural y de reposo. Ante la clínica sugerente de hipertiroidismo se solicita analítica de sangre con aumento de T3 y T4 libre con TSH suprimida, y anticuerpos TSI positivos (tabla 1). Se inició tratamiento con metimazol y propranolol con desaparición progresiva de la sintomatología paralelamente a la normalización de las hormonas tiroideas (tabla 1).
En pacientes pediátricos con hipertiroidismo podemos encontrar TDAH3,6,7, trastornos conductuales y del estado de ánimo5, ansiedad8, trastorno de sueño9, TOD, trastorno de aprendizaje10, trastorno de lenguaje11 o cefalea12. El TDAH constituye uno de los principales motivos de consulta en neuropediatría, con una prevalencia del 3,4%13, y es el trastorno neuropsiquiátrico más frecuente en niños con hipertiroidismo, apareciendo hasta en un 40-80% de los casos3,6,7. Teniendo en cuenta la elevada prevalencia de TDAH y la fuerte asociación con hipertiroidismo, debería realizarse determinación de hormonas tiroideas al inicio del proceso diagnóstico y en pacientes con escasa respuesta al tratamiento o con empeoramiento clínico. El metilfenidato puede exacerbar síntomas de hipertiroidismo como son taquicardia, cefalea, insomnio o labilidad emocional, pero la clínica del primer caso no puede achacarse a la medicación ya que la tolerabilidad al inicio fue buena y no precisó reajustar dosis. La clasificación internacional de cefaleas incluye el hipertiroidismo dentro del apartado A10.7.1 (atribuida a otras enfermedades metabólicas o sistémicas)14. En el segundo caso, la cefalea crónica puede atribuirse al hipertiroidismo, ya que no se encontraron otras causas, y la clínica mejoró tras iniciar el tratamiento antitiroideo. Los trastornos de conducta y del estado de ánimo se describen hasta en un 21% de casos de hipertiroidismo5, como en los casos descritos, trastorno de conducta en el primer paciente, y acusada labilidad emocional y ansiedad generalizada en la segunda. Es importante destacar el insomnio de conciliación de ambos. El exceso de hormonas tiroideas puede producir directamente alteraciones neuropsiquiátricas o bien puede exacerbar una sintomatología neuropsiquiátrica previa7. En el primer caso, la determinación previa de hormonas tiroideas había sido normal, lo que hace pensar que tiene TDAH y trastorno de conducta basales que han empeorado con el hipertiroidismo. En el segundo caso no había síntomas psiquiátricos ni neurológicos previos, por ello, creemos que fue la enfermedad de Graves la causante. En ambas situaciones había signos clínicos clásicos de hipertiroidismo como la taquicardia y el temblor, que ayudaron en la sospecha diagnóstica. Así, en pacientes con trastorno conductual de aparición aguda o de tórpida evolución, debe plantearse en el diagnóstico diferencial de un cuadro de hipertiroidismo, especialmente si asocian taquicardia y temblor. Para ello es importante el conocimiento de las manifestaciones neuropsiquiátricas asociadas al mismo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este trabajo fue presentado en formato de comunicación oral en el IX Congreso de Neuropediatría celebrado en Palma de Mallorca los días 11-14 de junio de 2014.