En el contexto actual de pandemia por SARS-CoV-2 se están delimitando las complicaciones neurológicas de la infección, así como su fisiopatología1-4. Presentamos un caso de síndrome de Guillain-Barré (SGB) como forma de presentación de la COVID-19.
Paciente de 54 años con antecedentes de hipertensión arterial, dislipemia, obesidad, síndrome de apnea obstructiva del sueño, poliquistosis hepatorrenal con insuficiencia renal crónica estadio3b y artrodesis cervical anterior por hernia discal. Consulta a urgencias por clínica de 4días de evolución de parestesias inicialmente en las puntas de los dedos de las manos y posteriormente de los pies, asociadas a debilidad distal de forma progresiva. Refiere también cuadro de febrícula y vómitos iniciados simultáneamente, sin diarrea ni clínica respiratoria.
En la exploración neurológica destaca debilidad distal severa en mano izquierda (extensores dedos y carpo 0/5, flexores dedos y carpo 2/5, interóseos 2/5) y leve en mano derecha (extensores dedos y carpo 4/5 e interóseos 4/5); debilidad leve también en pie izquierdo (tibial anterior, peroneo lateral y tibial posterior 4/5), así como disestesias en puntas de dedos y arreflexia aquílea.
La punción lumbar muestra disociación albúmino-citológica, y ante el diagnóstico clínico de SGB con afectación sensitivo-motora se inicia tratamiento con inmunoglobulinas (IVIG). La debilidad en pies empeora durante las primeras 24h (tibial anterior, peroneo lateral y tibial posterior 3/5 bilateral), pero posteriormente mejora progresivamente hasta la resolución completa de la debilidad a los 10días, persistiendo únicamente disestesias residuales en puntas de dedos.
Debido al contexto epidemiológico, se considera el SARS-CoV-2 como posible desencadenante del SGB, realizándose una reacción en cadena de polimerasa (PCR) en frotis nasofaríngeo que resulta negativa. Durante su evolución presenta aparición de fiebre y persistencia de los vómitos, así como evidencia de un infiltrado alveolar en campo medio-basal derecho en la radiografía de tórax, con antigenuria de neumococo y Legionella negativa, y analítica en la que destaca linfopenia, así como elevación de dímero-D, ferritina y lactato-deshidrogenasa. En este contexto, se decide repetir la PCR para SARS-CoV-2 a las 24h, siendo positiva, por lo que se inicia cobertura empírica con ceftriaxona y azitromicina, hidroxicloroquina y lopinavir/ritonavir.
Al sexto día de ingreso presenta insuficiencia respiratoria severa rápidamente progresiva por síndrome de distrés respiratorio agudo (SDRA) que precisa soporte ventilatorio no invasivo con presión continua en vía aérea (CPAP), y una nueva radiografía de tórax evidencia la aparición de opacidades alveolares bilaterales. Dada la progresión clínico-radiológica, se decide administrar tratamiento con metilprednisolona y tocilizumab.
Finalmente, la paciente presenta mejoría respiratoria progresiva, pudiendo retirar la ventilación mecánica y posteriormente la oxigenoterapia, siendo dada de alta tras 15días de ingreso, sin vómitos, ni clínica deficitaria neurológica.
Respecto al estudio etiológico realizado, destaca la negatividad del estudio de autoinmunidad (ANA, ANCA, FR, dsDNA y antigangliósidos; excepto anti-Ro positivo) y de las serologías de CMV, Borrelia, Campylobacter, Mycoplasma, VIH y lúes. La PCR de SARS-CoV-2 en líquido cefalorraquídeo resulta negativa. El estudio electrofisiológico realizado 2meses después muestra disminución de la amplitud de los potenciales evocados sensitivos en las cuatro extremidades y en menor medida de los potenciales evocados motores; electromiograma coaxial sin signos de denervación y con patrón de reclutamiento discretamente neurógeno a nivel distal de extremidades inferiores. Estudio compatible con un SGB del tipo neuropatía axonal sensitivo-motora aguda (AMSAN) en fase de recuperación.
El SGB es la enfermedad inflamatoria postinfecciosa paradigmática, siendo conocida la relación con infecciones virales como influenza, citomegalovirus o Epstein Barr, y recientemente con nuevos virus emergentes, como el Zika, el Dengue o el Chikungunya. También se han reportado casos en relación con otros coronavirus, como el Síndrome Respiratorio de Oriente Medio (MERS)4,5.
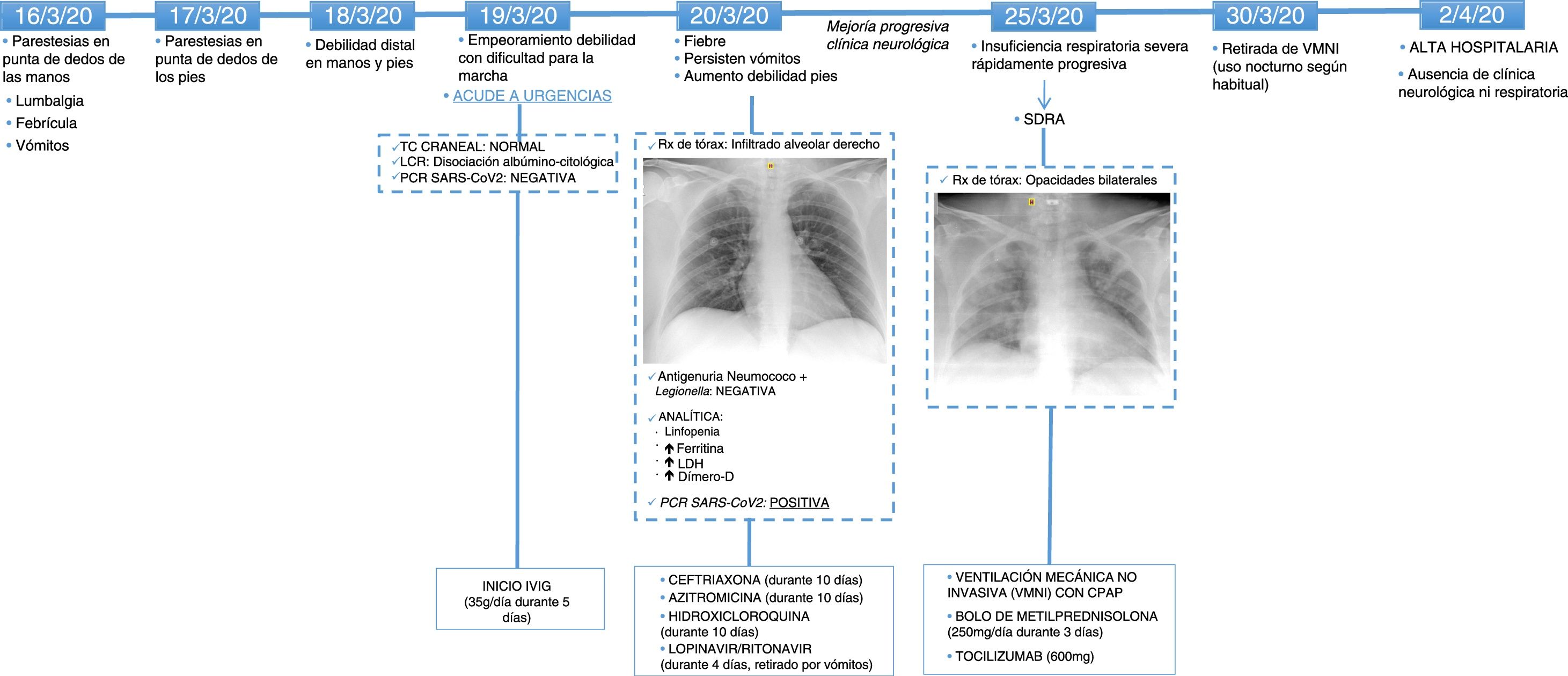
En conjunto, el cronograma de este caso (fig. 1) sugiere que la paciente presentó una primera fase de replicación viral, con afectación respiratoria en forma de neumonía, afectación digestiva en forma de vómitos persistentes y afectación neurológica en forma de neuropatía sensitivo-motora axonal, y posteriormente una segunda fase inflamatoria con SDRA.
Línea temporal de aparición de los síntomas, realización de pruebas complementarias, tratamientos administrados y evolución clínica.
CPAP: presión continua en vía aérea; IVIG: tratamiento con inmunoglobulinas; LCR: líquido cefalorraquídeo; LDH: lactato-deshidrogenasa; PCR: reacción en cadena de polimerasa; SDRA: síndrome de distrés respiratorio agudo; TC: tomografía computarizada; VMNI: ventilación mecánica no invasiva.
Desde el inicio de la pandemia se han descrito varios casos de SGB asociados a la COVID-194,6, pero se desconoce todavía el mecanismo patogénico. En la mayoría de los casos el cuadro vírico se presenta previamente al cuadro neurológico siguiendo el paradigma postinfeccioso6-9. En algunos casos10-13, así como el que se describe en este artículo, se presenta de forma solapada, sugiriendo la posibilidad de un mecanismo parainfeccioso.
En el contexto epidemiológico actual es necesario mantener una alta sospecha de infección por SARS-CoV-2 en todos los casos de SGB, pues la clínica sistémica puede ser incluso más determinante que la neurológica en el pronóstico de estos pacientes.