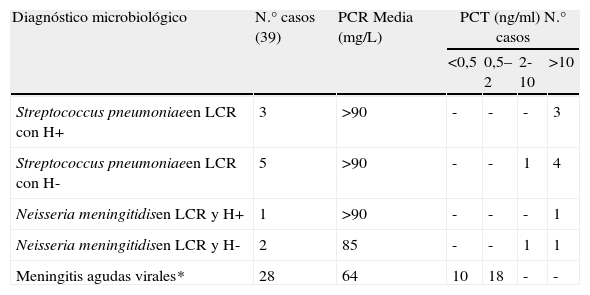
Hemos leído con gran interés el artículo de Jiménez Caballero et al1, donde se realiza un análisis descriptivo de los casos de meningitis víricas y sus características diferenciales entre niños y adultos, ya que desde hace varios años estudiamos todos los casos diagnosticados de infecciones del sistema nervioso central (ISNC) que acuden a nuestro servicio de urgencias (SU). En estos, una actuación inmediata y correcta resulta clave para el diagnóstico microbiológico, pronóstico y morbimortalidad. Pero quizás, una de las decisiones más importantes en el SU en los casos de meningitis agudas (MA) atañe a su diferenciación en bacterianas (MAB) o virales (MAV) ya que así se podría administrar de forma inmediata el antimicrobiano adecuado cuando es necesario2,3. Es en este punto donde creemos que la colaboración entre el médico de urgencias, el neurólogo de guardia y el servicio de microbiología es esencial (la calidad asistencial es el resultado del trabajo en equipo donde cada eslabón realiza su labor adecuadamente). En el SU se debe sospechar de forma inmediata la posibilidad de una MA y orientar y discutir (cuando se precise) con el neurólogo y microbiólogo las posibilidades diagnósticas por orden de prioridad, entre otras cosas porque el líquido cefalorraquídeo (LCR) es limitado y escaso4. Una vez realizada la punción lumbar y según el perfil citoquímico del LCR (pleocitosis, proteinorraquia, glucorraquia), niveles de lactato y presión de apertura, será el momento de solicitar el examen microscópico, tinción de gram, antígenos bacterianos (neumococo, meningococo, etc.), a la espera de los resultados del cultivo y de los obligados hemocultivos. Además, tal y como señala Laguna del Estal5, la disponibilidad de la técnica de la reacción en cadena de la polimerasa (RCP) puede suponer una herramienta muy valiosa para el SU, y relativamente rápida en 24 horas, para casos aislados o brotes, y que poco a poco se está incorporando a la práctica clínica de los SU6. Pero con todo ello, algunos casos donde el perfil del LCR es dudoso o ha habido administración previa de antibiótico (MA decapitada) o la tinción de gram no arroja resultados o cuando el paciente presenta una situación clínica de sepsis (S), sepsis grave (SG) o shock séptico (SS), los biomarcadores procalcitonina (PCT) y proteína C reactiva (PCR) pueden ser de gran utilidad en el SU (solo requieren un pequeña muestra de sangre y 20 minutos para ser procesada) para ayudar a distinguir el origen bacteriano del viral y para la toma de decisiones como la obtención de hemocultivos, administración de antimicrobiano dirigido de forma precoz y el ingreso en su lugar adecuado5,7. Con este convencimiento de la utilidad de los biomarcadores para sospechar que la reacción sistémica que se origina en una MA proviene de una infección bacteriana, que en determinados pacientes puede ser complicado8, incluimos retrospectivamente desde el 1/1/2006 al 1/11/2010 a todos los pacientes adultos que se diagnosticaron de MA y se les había solicitado PCT y PCR (39 casos en total). Se consideró MA bacteriana ante el aislamiento del germen o sus antígenos en LCR y MA vírica con los mismos criterios comentados por Jiménez Caballero et al1. Se adoptaron los valores de referencia normales de nuestro laboratorio: PCR: 0-8mg/L y PCT<0,5ng/ml. La PCR se determinó por el método cuantitativo por inmunoensayo enzimático con una sensibilidad de 1mg/L (Slides VITROS CRP de bioquímica ®). Y la PCT al principio con método inmunocromatográfico PCTq (BRAHMS-PCT®) con valoración semicuantitativa y después con ELECSYS (BRAHMS PCT®) de valoración cuantitativa (estos últimos resultados se incluyeron en los intervalos correspondientes a la determinación semicuantitativa). Para el análisis comparativo utilizamos el paquete SPSS 15.0 (t de Student para las distribuciones normales y la prueba de χ2 para las proporciones, considerando significativa una p<0,05). En la tabla 1 se muestran algunos de los resultados obtenidos (de los aislamientos más frecuentes) que sugieren que niveles de PCT>2ng/ml (p<0,05) pueden distinguir entre la MA bacteriana y MA viral, e incluso una PCT>10ng/ml (y proteína C reactiva >90mg/l) en estos pacientes predicen la existencia de bacteriemia y mayor evolución clínica a SG-SS como han demostrado otros estudios9. Estos resultados nos confirman la utilidad de la PCT en los casos de MA más sensible y específica que la PCR, que predice un origen bacteriano, la existencia de bacteriemia y el curso evolutivo a SG-SS, y por lo tanto, puede ser una herramienta de gran valor en los SU para la toma de decisiones. A la espera de los resultados de futuros estudios metodológicamente correctos y con una muestra suficiente, es indudable que la PCT puede ser útil en los SU ante casos de MA de forma que ayude a activar «el código meningitis» o «código sepsis» y administrar la pauta antibiótica precoz y adecuada, lo que en un gran número de SU se ha protocolizado en los últimos años, especialmente en los pacientes con S-SG-SS10.
Valores de PCR y PCT en meningitis aguda
| Diagnóstico microbiológico | N.° casos (39) | PCR Media (mg/L) | PCT (ng/ml) N.° casos | |||
| <0,5 | 0,5–2 | 2-10 | >10 | |||
| Streptococcus pneumoniaeen LCR con H+ | 3 | >90 | - | - | - | 3 |
| Streptococcus pneumoniaeen LCR con H- | 5 | >90 | - | - | 1 | 4 |
| Neisseria meningitidisen LCR y H+ | 1 | >90 | - | - | - | 1 |
| Neisseria meningitidisen LCR y H- | 2 | 85 | - | - | 1 | 1 |
| Meningitis agudas virales* | 28 | 64 | 10 | 18 | - | - |
H-: hemocultivos negativos; H+: hemocultivos positivos; PCR: proteína C reactiva; PCT: procalcitonina.
*Con cultivo LCR, antígenos bacterianos y hemocultivos negativos y confirmación del diagnóstico viral y/o perfil linfocitario con glucorraquia normal.
p<0,05 relacionando PCT y PCR entre MA virales y bacterianas (punto de corte adoptado de PCT: 2ng/ml).