El accidente cerebrovascular (ACV) es la tercera causa de muerte y la primera causa de discapacidad. La hipertensión arterial (HTA) es el principal factor de riesgo modificable. La monoterapia solo permite alcanzar el objetivo terapéutico en un número limitado de pacientes. A pesar de que numerosos ensayos demuestren los beneficios de la reducción de la TA en las personas mayores con hipertensión, las tasas de tratamiento y control no son adecuadas.
ObjetivoCaracterizar el tratamiento farmacológico de la HTA y la adherencia al mismo de los pacientes mayores de 65 años que ingresaron con diagnóstico de ACV en el Servicio de Neurología del Hospital Nacional de Clínicas.
Materiales y métodosSe realizó un estudio prospectivo de pacientes ingresados por ACV durante un periodo de dos años (enero de 2008 a enero de 2010). Se recolectaron los datos utilizando una ficha estructurada. Todos los pacientes incluidos cumplían criterios diagnósticos clínicos e imagenológicos para ACV.
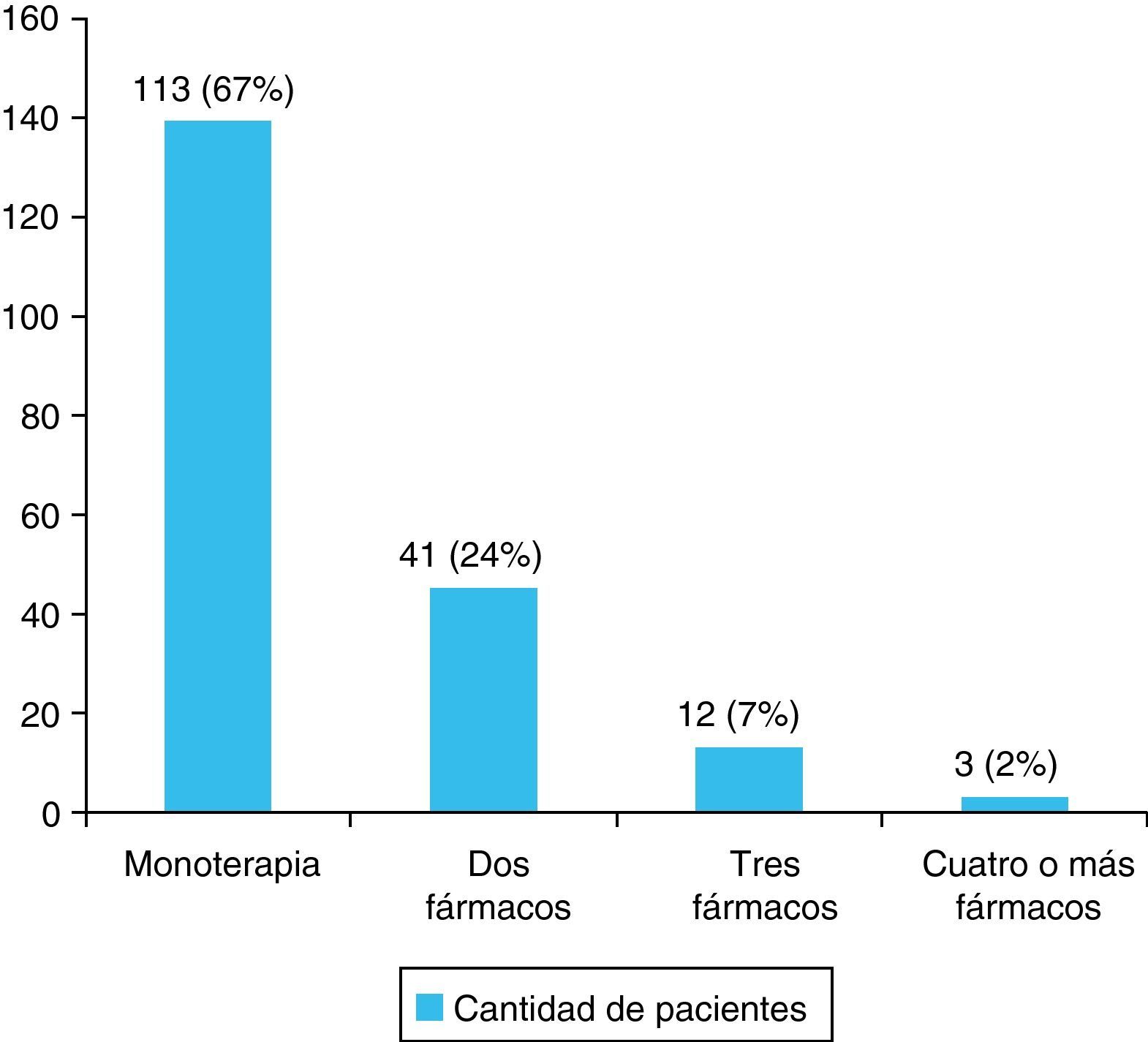
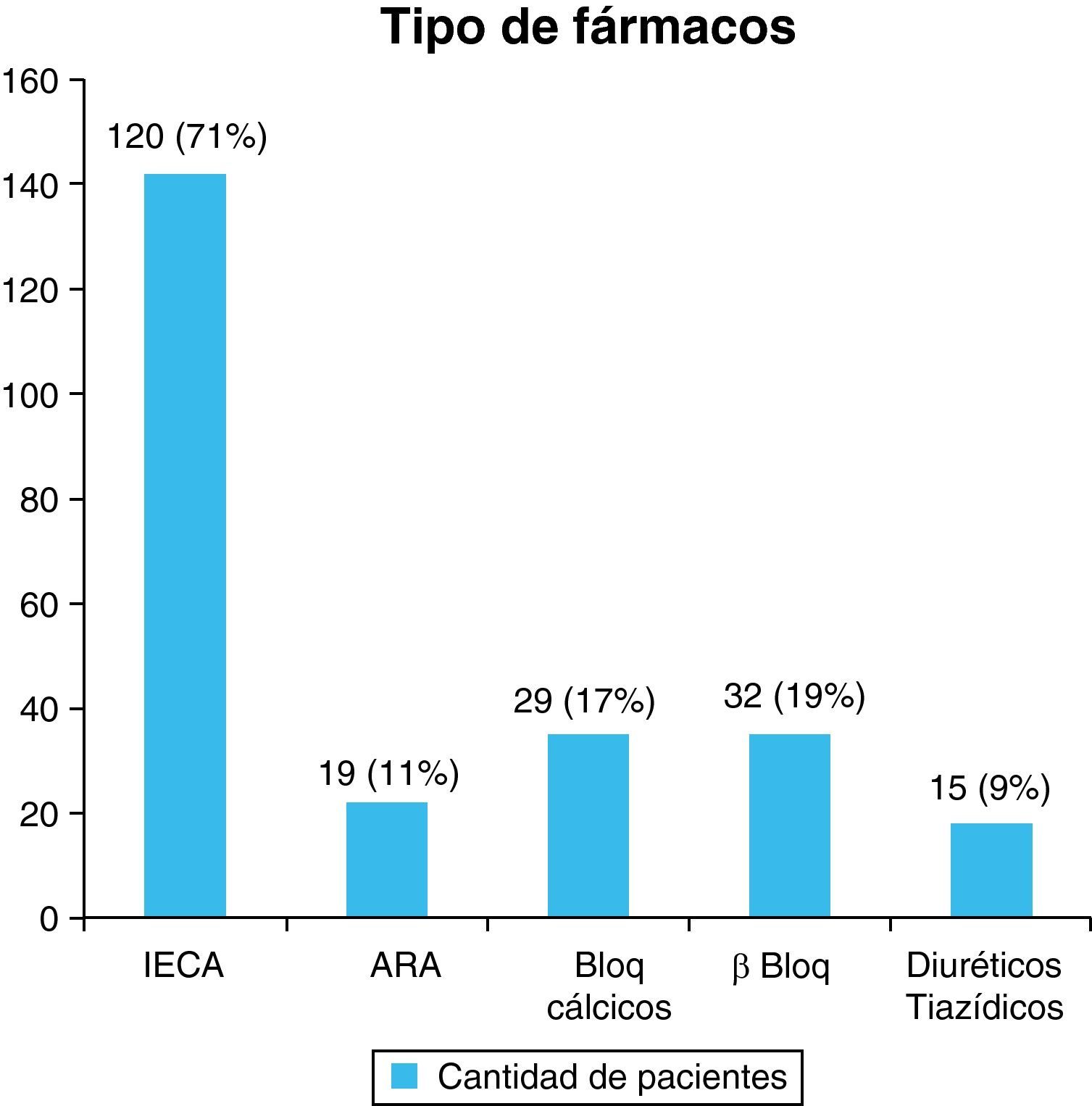
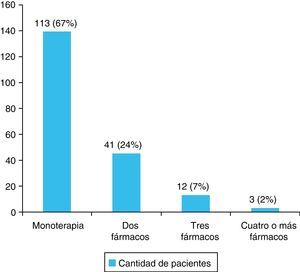
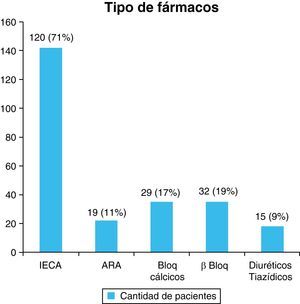
ResultadosSe incluyeron en el estudio 205 pacientes. El ACV fue isquémico en 180 pacientes (88%), la edad promedio fue 76,68±0,53 años, el 52% fueron de sexo femenino y 187 (91%) eran hipertensos. Estaban tratados 169 (90%) y cumplían con el tratamiento el 81%. Recibían monoterapia 113 pacientes (67%). Los fármacos empleados en su mayoría pertenecían a los considerados de primera línea, siendo los IECA los más utilizados (71%).
ConclusionesSe observó que la mayoría de los pacientes internados presentaron HTA y la mayor parte estaban tratados con monoterapia, siendo el fármaco más utilizado IECA. Los motivos por los cuales se utilizó este esquema terapéutico no fueron establecidos en el presente trabajo.
Stroke (CVA) is the third leading cause of death and the leading cause of disability. High blood pressure (hypertension) is the major modifiable risk factor. Monotherapy only achieves the therapeutic target in a limited number of patients. Despite numerous trials demonstrating the benefits of lowering BP in older people with hypertension, treatment and control rates are not adequate.
ObjectiveTo characterize the pharmacological treatment of hypertension and adherence of patients over 65 years admitted with a diagnosis of stroke in the Neurology Department of the National Clinical Hospital.
Materials and methodsA prospective study of patients admitted for stroke during a period of two years (January 2008 to January 2010). Data were collected using a structured form. All patients met clinical and imaging diagnostic criteria for stroke.
ResultsThe study included 205 patients. The stroke was ischemic in 180 patients (88%), the average age was 76.68±0.53 years, 52% were female, 187 (91%) were hypertensive. 169 were treated (90%) and 81% adhered to the same. 113 patients received monotherapy (67%). The drugs used were mostly considered belonging to the first line, being the most commonly used ACE inhibitors (71%).
ConclusionsWe found that the majority of inpatients had hypertension and most were treated with monotherapy, been ACE inhibitors the drug most commonly used. The reasons for this therapeutic regimen been used were not established in this work.
El accidente cerebrovascular (ACV) representa la tercera causa de muerte en el mundo occidental; es la causa más común de muerte por enfermedad neurológica, la primera causa de discapacidad severa en el adulto y el principal diagnóstico de egreso en pacientes trasladados de hospitales a centros de rehabilitación1,18-20.
El ACV se puede definir como un síndrome clínico, de origen vascular, caracterizado por el rápido desarrollo de signos de alteración focal o global de la función cerebral, sin otra causa aparente2.
La hipertensión arterial (HTA) es el principal de los factores de riesgo modificables en el ACV, ya que actúa agravando y acelerando la arteriosclerosis y la enfermedad cardiovascular3,17,21,26. El riesgo de ACV es entre 3 y 4 veces superior entre los pacientes con HTA1. Una reducción de la tensión arterial (TA) sistólica de 10 a 12mm Hg y de 5 a 6mm Hg de la TA diastólica se asocia con una reducción del 38% en la incidencia de ACV4,23,25.
Cinco grupos principales de antihipertensivos resultan adecuados para el inicio y mantenimiento del tratamiento de la HTA, y existen evidencias a favor de algunos fármacos frente a otros como tratamiento inicial con monoterapia o como parte de una combinación5. Con independencia del fármaco empleado, la monoterapia solo permite alcanzar el objetivo de TA en un número limitado de pacientes hipertensos. Por lo tanto, el uso de más de un fármaco es necesario para lograr el objetivo de TA en la mayoría de los pacientes5–7.
Por otra parte, la reducción relativa del riesgo vascular derivada del tratamiento antihipertensivo es la misma en todas las edades, pero el riesgo absoluto de complicaciones de la HTA es mayor entre los pacientes añosos8,24.
A pesar de que numerosos ensayos demuestren los beneficios de la reducción de la TA en las personas mayores con HTA, las tasas de tratamiento y control no son adecuadas5,9,10. Un número de posibilidades se han sugerido para explicar las tasas de pobre control de la TA en los ancianos, incluyendo una insuficiente intensidad del tratamiento, los regímenes de medicación no adecuados y la resistencia farmacológica al tratamiento11.
Considerando que el pobre control de la TA constituye en sí mismo un factor de riesgo para el ACV, el objetivo del presente trabajo fue caracterizar el tratamiento farmacológico de la HTA y la adherencia al mismo de los pacientes mayores de 65 años que ingresaron con diagnóstico de ACV en el Servicio de Neurología del Hospital Nacional de Clínicas.
Material y métodosSe realizó un estudio prospectivo de pacientes ingresados por ACV en el Servicio de Neurología del Hospital Nacional de Clínicas durante un periodo de dos años (enero de 2008 a enero de 2010).
Se recolectaron los datos utilizando una ficha estructurada que incluyó: edad, antecedente de HTA, tratamiento antihipertensivo farmacológico (tipo y número de fármacos) y si cumplían el mismo (si tomaban o no la medicación indicada, respetaban dosis e intervalos de dosis). Los datos fueron recabados a partir de lo manifestado por el propio paciente y/o sus familiares o allegados en caso de que estuviera inconsciente o con alguna alteración que no le permitiera responder al interrogatorio. En todos los casos el examen clínico fue efectuado por médicos del Servicio de Neurología del hospital y se realizó una tomografía axial computarizada (TAC) de cráneo sin contraste para confirmar el diagnóstico.
Se realizaron además los estudios complementarios rutinarios: electrocardiograma, radiografía de tórax, citológico completo, recuento de plaquetas, glucemia, ionograma, urea, creatinina, perfil de coagulación, enzimas cardíacas y gases en sangre arterial.
Todos los pacientes incluidos cumplían criterios diagnósticos clínicos e imagenológicos para ACV. Se consideró como criterio de inclusión todo paciente mayor de 65 años que ingresó en el hospital con diagnóstico de ACV. Se consideró criterio de exclusión la trombosis venosa cerebral y otro diagnóstico de lesión focal cerebral no vascular.
ResultadosEl total de pacientes ingresados con ACV durante el periodo analizado fue 250, de los cuales se incluyeron en el estudio 205 pacientes (82%) pertenecientes al grupo etario mayor de65 años. El ACV fue isquémico en 180 pacientes (88%) y hemorrágico en 25 pacientes; la edad promedio del grupo estudiado fue 76,68±0,53 años (edad mínima 65, máxima 100), la distribución por sexo: femenino (F) 52%, masculino (M) 48%; 187 (91%) eran hipertensos y 18 (9%) no tenían HTA, estaban tratados 169 (90%) y sin tratamiento 18 (10%). De los pacientes que tenían indicado tratamiento antihipertensivo cumplían con el tratamiento indicado el 81% y no lo cumplían el 19%.
El número de fármacos antihipertensivos que recibía cada paciente se muestra en la figura 1. El tipo de fármaco indicado en el tratamiento antihipertensivo de los pacientes ingresados con ACV se muestra en la figura 2.
Frecuencia de pacientes en relación con los fármacos empleados para el tratamiento de la HTA. ARA: antagonistas del receptor de la angiotensina; BB: bloqueadores beta; BC: bloqueadores cálcicos; DT: diuréticos tiazídicos; IECA: inhibidores de la enzima convertidora de angiotensina.
En el presente estudio se observó que la HTA se presentó en la mayoría de los pacientes ancianos con ACV, lo cual coincide con la literatura, donde se la considera como el principal factor de riesgo modificable1.
Se observó que el tratamiento antihipertensivo indicado más frecuentemente fue la monoterapia (67%), a pesar de que según las guías 2007 para el manejo de la HTA de la ESH/ ESC la tasa y alcance de valores objetivos de TA, es decir cifras menores a 140/90mm Hg, con monoterapia no supera el 30% de la población hipertensa global4,6,7.
En primer lugar de frecuencia el medicamento elegido fue un IECA (71%). Los IECA, junto con los antagonistas del receptor AT1 de la angiotensina (ARA), se consideran de primera línea en pacientes con enfermedad cardiovascular, renal o diabetes mellitus12,22; sin embargo, estos fármacos tienen menor efecto antihipertensivo en los ancianos, quizás debido a un estado de expansión de volumen con renina suprimida13,14.
Se observó además que solo 15 pacientes recibían diuréticos tiazídicos. Los diuréticos tiazídicos se reconocen como la piedra angular del tratamiento antihipertensivo por la extensa experiencia en su uso para la prevención del accidente cerebrovascular y eventos cardiovasculares y su bajo coste4,12,22,25. De igual manera también se evidenció que el 17% de los pacientes estaban tratados con bloqueantes de los canales de calcio (BC), fármacos eficaces en la prevención del ACV en ancianos hipertensos, como se evidenció en un metaanálisis reciente donde redujeron el riesgo un 10% con respecto a otros medicamentos15. Sus ventajas incluyen un buen efecto antihipertensivo y su neutralidad desde el punto de vista metabólico14,16.
En conclusión, se observó que la mayoría de los pacientes mayores de 65 años ingresados en nuestro hospital con diagnóstico de ACV tuvieron la HTA como factor de riesgo modificable, y la mayor parte estaban tratados con monoterapia, siendo el fármaco más utilizado IECA. Los motivos por los cuales se utilizó este esquema terapéutico no fueron establecidos en el presente trabajo.
De lo anterior surge la necesidad de nuevos estudios que precisen los niveles de control de la TA en pacientes con ACV, ya que la misma constituye el principal factor de riesgo modificable y, por lo tanto, su tratamiento efectivo constituye un aspecto fundamental en la prevención primaria y secundaria del accidente cerebrovascular.
Prevenir el ACV nos ayudará a disminuir la incidencia de esta patología con elevada morbimortalidad para el paciente, y de gran impacto socioeconómico y familiar.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.